лучевой нерв руки болит чем лечить
Повреждение лучевого нерва
Статья проверена 30.03.2021. Статью проверил специалист: Шипулин Александр Александрович, травматолог-ортопед.
Повреждение лучевого нерва чаще всего диагностируют у людей с переломом плечевой кости. Поэтому у травматологов-ортопедов существует понятие «периферической посттравматической нейропатии» – повреждение нерва в результате травмы.
Даже если нерв в результате перелома остался неповрежденным, его могут «сдавливать» рубцы, образующиеся при заживлении.
Основные симптомы повреждения лучевого нерва
При длительном развитии заболевания и увеличения степени поражения нерва у пациентов часто наблюдается серьезная утрата двигательных функций верхней конечности, вплоть до паралича.
Лечение повреждений лучевого нерва
При травматическом повреждении нерва, диагностированном сразу при получении травмы, проводится хирургическое вмешательство, нацеленное на анатомическое восстановление нервных структур.
При нейропатии, обусловленной сдавливанием нерва рубцовой тканью, необходима операция для высвобождения нерва – невролиз. Чем быстрее после травматизации будет выполнено хирургическое вмешательство, тем оно будет легче, тем быстрее наступит полное выздоровление и возвращение всех утерянных двигательных функций. Кроме того, при операции по «свежим» следам снижается риск послеоперационных осложнений.
Если хирургическое вмешательство осуществилось не сразу (по прошествии 2-3 месяцев), оно будет намного объемнее и потребует применения особых оперативных техник.
Последствия нейропатии
Если после травмы прошло длительное время, а лечение нейропатии не было проведено, существует риск развития нейрогенной контрактуры кисти. В этом случае сдавленный и окончательно пораженный нерв больше не выполняет своих функций и прекращает иннервировать мышцы. Это приводит к функциональным необратимым изменениям – мышечной контрактуре (стабильному ограничению при сгибании и разгибании, стойкому уменьшению растяжимости мышц). Подобные осложнения можно будет устранить только при помощи отдельных операций, связанных с транспозицией сухожилий и мышц.
В нашей клинике проводятся оперативные вмешательства при любой степени повреждения нерва, а также при диагностированных мышечных контрактурах.
Возможно вам будет интересно как вылечить шишку на ноге возле большого пальца.
Туннельный синдром: где узко, там и больно
Поделиться:
«Локоть теннисиста», «паралич влюбленных», синдром «парковой скамейки» — метафоры вносят в названия туннельных невропатий романтический шарм. Но тем, кто испытывает их симптомы, не до лирических ассоциаций: боль при туннельном синдроме не только существенно ухудшает качество жизни, но может даже приводить к инвалидности.
Какие туннельные невропатии встречаются чаще всего, как они проявляются и, главное, что с этим делать?
Сгусток нервов
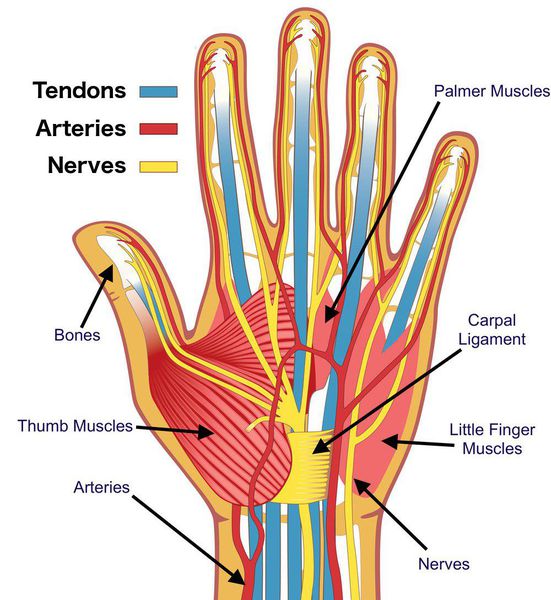
Чтобы передавать сигналы от мозга, они «опутывают» весь организм. Проходят нервные волокна и в так называемых анатомических туннелях — узких пространствах, стенками которых становятся различные кости, сухожилия и мышцы.
В норме нервам в таких условиях места вполне достаточно. Но при определенных обстоятельствах неширокий канал может сужаться, и тогда нерв сдавливается. Так возникает туннельный синдром, или туннельная невропатия.
Обстоятельства, которые предрасполагают к развитию «конфликта», могут быть различными. Прежде всего, это врожденные аномалии, например, дополнительные мышцы, сухожилия, фиброзные тяжи в области туннелей.
Способствовать туннельному синдрому может ряд заболеваний и состояний, например, сахарный диабет, остеоартроз, подагра, злокачественные образования, отеки, беременность.
Возникает туннельная невропатия и у совершенно здоровых людей, профессиональная деятельность которых связана с постоянными микротравмами.
Программисты, днями напролет не выпускающие мышку, резчики по дереву, чья рука привыкла держать инструмент в одном и том же положении, а еще доярки, обмотчики, стенографистки — у представителей этих и некоторых других специальностей однажды могут возникнуть «странные» симптомы.
Если в туннеле конфликт…
Первым признаком ущемления проходящих по туннелю нервов обычно становится боль. Она появляется на фоне воспалительных изменений, происходящих в зоне «конфликта», а также в результате повреждения самого нерва.
На начальных стадиях болевой синдром тревожит только после нагрузок. По мере прогрессирования он начинает возникать в покое, в том числе и ночью.
При этом боль часто появляется в ответ на раздражители, которые обычно не влияют на болевые рецепторы: легкое поглаживание, воздействие умеренных температур могут вызывать новый приступ.
Часто боль носит характер электрического прострела, молниеносно и резко пронизывая область «конфликта».
Классическими признаками туннельного синдрома также являются онемение, покалывание (парестезия) в зоне поражения.
Позже могут появиться сложности при совершении «тонких» движений, например, при застегивании пуговиц, а также повышенная утомляемость мышц в области поражения. Кстати, область эта может находиться в самых разных местах.
Слабые места
Известно около 30 видов туннельных синдромов. Они могут возникать в шее, надплечевой области, руках, ногах, тазовом поясе. К наиболее распространенным туннельным невропатиям относятся:
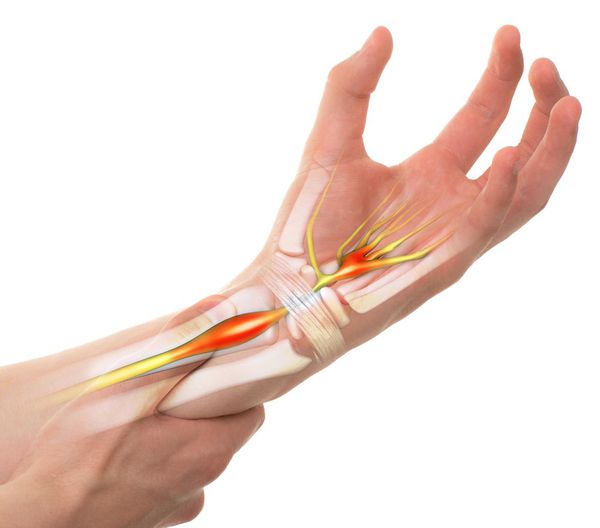
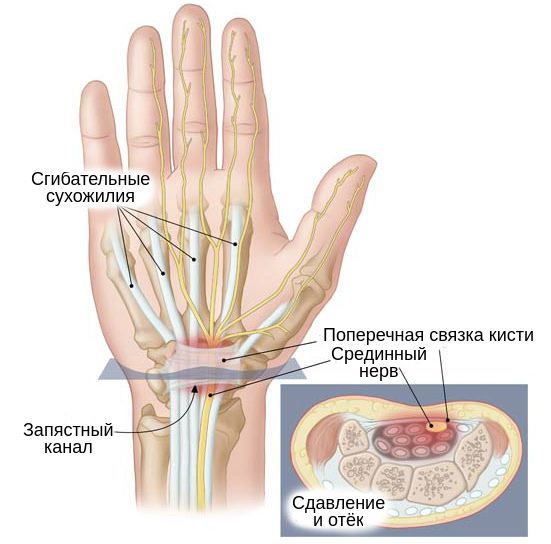
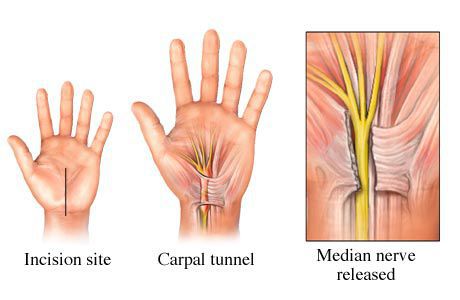
• Синдром запястного канала, самая частая форма невропатии, возникает из-за сдавливания срединного нерва под поперечной связкой запястья и сопровождается поражением кисти. Работа за компьютером, рисование, вождение — ведущие факторы риска.
• Синдром компрессии лучевого нерва, может возникать на различных уровнях. Если сдавливание произошло в средней трети плеча, развивается синдром «парковой скамейки». Название произошло оттого, что сдавление возникает во время сна на твердых поверхностях. При компрессии глубокой задней ветви лучевого нерва возникает «локоть теннисиста». Сдавливание характерно для спортсменов, испытывающих регулярные мышечные перегрузки в области прохождения нерва, — теннисистов, бадминтонистов и др.
• Синдром круглого пронатора («паралич влюбленных») появляется в результате компрессии срединного нерва в предплечье. Может возникать при длительном сдавлении ткани в области предплечья, например, если голова возлюбленной всю ночь покоится на предплечье счастливого жениха.
• Синдром вырезки лопатки развивается в результате сдавления нерва в щели, образованной вырезкой лопатки, характеризуется болью в глубине плечевого сустава.
• Синдром грушевидной мышцы, возникает при сдавлении седалищного нерва и проявляется болью по задней поверхности ноги.
Нервам – здоровье!
Несмотря на широкую «географию» туннельных синдромов, их диагностика и лечение имеют общие принципы. Диагноз чаще всего устанавливается на основании «говорящих» клинических проявлений. Кроме того, есть ряд тестов, которые позволяют отличить один туннельный синдром от другого.
Для их проведения не нужны ни лаборатории, ни аппаратура: достаточно самого больного и квалифицированного невролога, который знает, как и куда нажать.
Основной принцип лечения всех туннельных синдромов — прекратить воздействие фактора, вызывающего сужение туннеля.
Программистам придется оставить в покое компьютерную мышь, дояркам отдохнуть от буренок, а пианистам отложить игру на любимом инструменте до лучших времен.
Впрочем, доить коров или играть на фортепиано с бандажом, шиной или ортезом вряд ли получится: еще одно необходимое лечебное мероприятие — фиксация зоны поражения. И, конечно, чтобы облегчить течение невропатии, назначается противоболевая терапия.
Читайте также:
Нестероидные противовоспалительные препараты
Для купирования боли применяют компрессы со льдом или, напротив, тепловые процедуры, а также лекарственные препараты.
Фундамент обезболивающего лечения — нестероидные противовоспалительные средства. Иногда в комбинации с ними применяют антиконвульсанты, антидепрессанты, витамины группы В. Комплексная и грамотная схема лечения позволяет облегчить течение болезни и купировать симптомы.
Главное – не оттягивать обращение к врачу, а, смело глядя в лицо обстоятельствам, вступить в борьбу за свои периферические нервы.
Мнение автора может не совпадать с мнением редакции
Лечение нейропатии
Статья проверена 30.03.2021. Статью проверил специалист: Шипулин Александр Александрович, травматолог-ортопед.
Мы предлагаем современные и эффективные методы хирургического лечения нейропатий. Операции подобного профиля требуют особой подготовки – в нашей клинике их проводит хирург, специализирующийся на заболеваниях кисти и обладающий огромным практическим опытом в этой области.
Нейропатия – это весьма часто встречающаяся патология, проявляющаяся поражением нерва. В свою очередь, периферическая нейропатия – это нейропатия любого из периферических нервов.
Периферическая посттравматическая нейропатия. Поражение происходит в результате травмы (ушиба, пореза, перелома). Даже если нерв не был поврежден в результате прямого воздействия, то рубцовые процессы, которые возникают в области заживления раны, могут его сдавливать. Наиболее часто встречающиеся патологии этого типа – нейропатия локтевого нерва, нейропатия лучевого нерва и нейропатия срединного нерва.
Периферическая компрессионная нейропатия. Проявляется при сдавливании нервного ствола в пределах различных узких каналов, как правило, карпального и кубитального. Известно, что чаще всего данная патология появляется у людей страдающих ревматоидным артритом, деформирующим артрозом, тиреоидитом, сахарным диабетом. Часто она возникает и после переломов лучевой кости руки в «типичном месте». Непосредственно в канале нерв может сдавливаться утолщенной стенкой канала, деформированной после перелома или на фоне деформирующего артроза костной стенкой канала, мышцами, если они проходят в канале, утолщенными оболочками сухожилий при теносиновите, опухолями, синовиальными кистами.
Если у вас периферическая нейропатия, симптомы, появляющиеся при этом заболевании, весьма характерны:
Больные, в большинстве случаев, жалуются на онемение в пальцах кисти, иногда усиливающееся по ночам, снижение силы схвата кисти, парестезии, иногда гиперестезии, наличие отека кисти.
Диагностика нейропатии
Диагностика заключается, в первую очередь, в визуальном осмотре, направленном на:
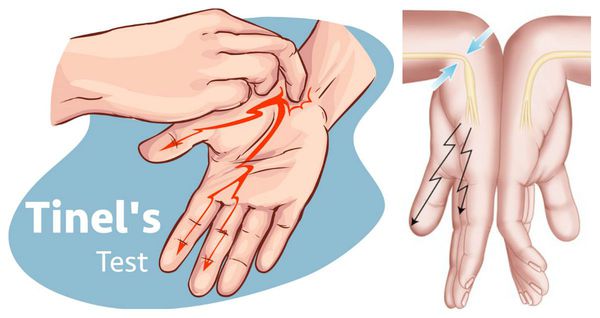
Кроме того, для диагностики компрессионной нейропатии срединного нерва на уровне карпального канала (синдром карпального канала) проводится тест Фалена. Он считается положительным, если при максимальном сгибании кисти в кистевом суставе, усиливается онемение (сгибательная поверхность 1-4 пальцев). Также во время осмотра можно определить атрофию мышц. Чаще моторные нарушения проявляются позже сенсорных расстройств.
После первичного осмотра и сбора анамнеза, назначается проведение инструментального обследования:
Основываясь на полученных данных, мы выбираем необходимый вид хирургического лечения периферической нейропатии.
Хирургическое лечение
Успешное лечение зависит как от типа, так и от давности повреждения.
Лечение посттравматических нейропатий
Посттравматические нейропатии, связанные с повреждением любого нервного ствола на предплечье (локтевой, лучевой и срединный нервы), лечатся в свежие сроки путем восстановления анатомической целостности.
В этом случае показано выполнение невролиза – хирургической операции, направленной на освобождение нерва от сдавливания рубцовой тканью. Таким образом, чем раньше обратиться к специалисту с посттравматической нейропатией, тем лучше пройдет процесс лечения и тем меньше возникнет послеоперационных осложнений.
Если же после начала развития поражения прошло уже достаточно длительное время (от 2-3 месяцев), то хирургическое вмешательство будет намного объемнее. В этом случае придется либо вшивать нервы в неудобном положении верхней конечности (для снижения натяжение рука специально сгибается и разгибается в определенных суставах), либо проводить пластику (пересадку).
Чем больше проходит времени после травмы, тем больше вероятность развития нейрогенной контрактуры кисти – пораженный нерв перестает иннервировать определенные мышцы и возникают необратимые изменения в виде мышечной контрактуры. Эти контрактуры можно устранить только при помощи различных ортопедических операций, во время которых выполняется транспозиция сухожилий и мышц.
Также одним из относительно новых, но очень популярных методов хирургической коррекции или профилактики нейрогенных контрактур конечности при высоком уровне повреждения является невротизация – восстановление утраченной иннервации мышц.
Лечение компрессионных нейропатий
При раннем обращении пациента с начальными проявлениями компрессионной нейропатии возможно лечение методами консервативной терапии:
Отдельной проблемой при лечении является введение гормональных препаратов в предполагаемую область компрессии нерва. Такие инъекции уместны только при идиопатической причине заболевания, потому что таким образом не устраняются объемные образования, служащие причиной заболевания.
Кроме того, в месте введения гормонального препарата всегда обнаруживается участок дистрофии и дегенерации окружающих тканей с измененной васкуляризацией и препарат может попасть в область нерва или проходящие рядом сухожилия. Все это может привести к развитию стойких контрактур кисти, неврологическим расстройствам, выраженному болевому синдрому. В своей практике мы стараемся избегать применения методов, которые могут привести к таким осложнениям.
Лечение туннельного синдрома
Самый распространенный вид поражения – ишемическая туннельная нейропатия (туннельный синдром). Это синдром запястного канала, при котором срединный нерв, находящийся в карпальном канале, сдавливается либо утолщенной стенкой этого канала, либо какими-то объемными образованиями (опухолью). Также он может сдавливаться за счет измененных оболочек сухожилий-сгибателей.
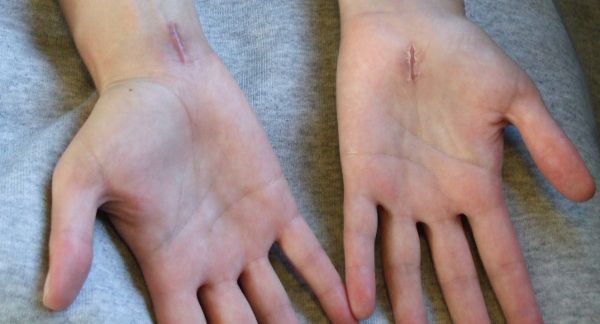
Если сдавливание происходит на уровне карпального канала, самый распространенный вид лечения ишемической нейропатии локтевого нерва – это рассечение стенки карпального канала.
Рассечение выполняется либо открытым способом (открытый релиз), либо при помощи эндоскопических технологий. Отличие между этими хирургическими методами лечения заключается только в размере оперативного доступа. Использование эндоскопии позволяет проводить операции через небольшие разрезы, но при открытом релизе удается визуализировать весь канал, что дает лучший обзор и позволяет убедиться в отсутствии объемных образований.
Лечение синдрома кубитального канала
Вторым по распространенности синдромом ишемической нейропатии является синдром кубитального канала. Это ишемическая нейропатия локтевого нерва, который проходит на уровне локтевого сустава в кубитальном канале, образованным локтевой костью и соединительно-тканной «перемычкой».
В зависимости от измененности стенок канала, возможны различные варианты лечения – от простого рассечения стенки канала соединительно-тканной перемычки до транспозиции нерва в неизмененные ткани. Например, если есть деформация в области костных стенок этого канала, есть необходимость в перемещении локтевого нерва в ладонную сторону относительно локтевого сустава.
Еще один вид компрессионной нейропатии – ишемическая нейропатия локтевого нерва на уровне канала Гийона. Этот канал расположен на кисти (также как и запястный) и образуется костями запястья и соединительно-тканной перемычкой. Эта патология возникает достаточно редко и лечится путем декомпрессии канала (рассечением одной из его стенок).
Выбор анестезиологического пособия зависит от вида и объема операции – если это простой вариант рассечения стенки канала, то достаточно проводниковой анестезии. При более длительных и серьезных операциях предпочтителен общий наркоз.
Дополнительное лечение
В послеоперационном периоде обязательна иммобилизация оперированной конечности в физиологическом положении (при компрессионных нейропатиях или при пластики нервов). При сшивании с небольшим натяжением, целесообразна фиксация в вынужденном положении, при котором натяжение нерва будет наименьшим.
В процессе лечения нейропатии, вне зависимости от причины поражения, нужно применять и медикаментозную терапию:
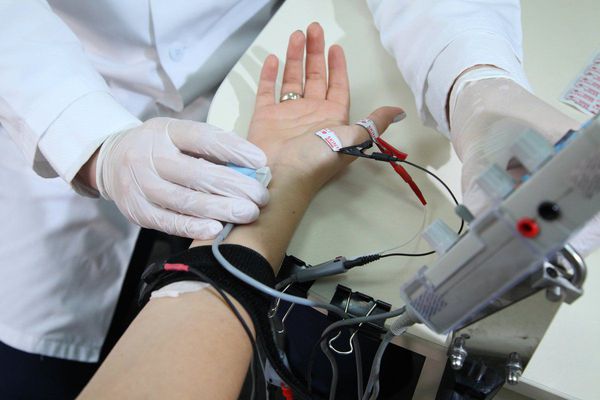
Для оценки динамики восстановления поврежденного нерва после операции необходимо периодически производить электронейромиографию.
Что такое синдром запястного канала? Причины возникновения, диагностику и методы лечения разберем в статье доктора Михайлюка И. Г., невролога со стажем в 12 лет.
Определение болезни. Причины заболевания
Основными факторами риска, предрасполагающими к развитию синдрома запястного канала, являются:
Вторичная форма синдрома запястного канала может возникать при поражении различных анатомических структур, которые расположены в запястном канале, в ходе некоторых заболеваний и состояний:
Симптомы синдрома запястного канала
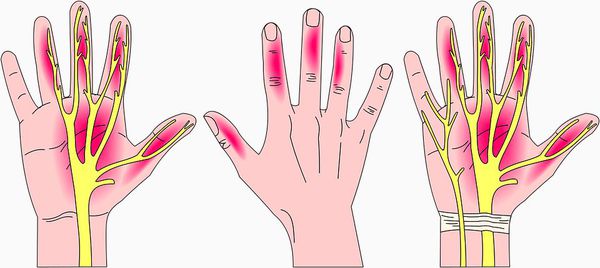
Симптомы заболевания включают в себя чувствительные нарушения: онемение и парестезии (мурашки, покалывание, жжение) в области иннервации срединного нерва на кисти, т. е. в области пальцев с первого по четвёрты й.
Дополнительно человек может испытывать ноющие, иногда жгучие болевые ощущения в этой области. При этом заподозрить именно синдром запястного канала, а не другое заболевание с похожими симптомами, позволяют следующие характеристики этих проявлений [12] :
Патогенез синдрома запястного канала
Классификация и стадии развития синдрома запястного канала
Осложнения синдрома запястного канала
Главным осложнением синдрома запястного канала является необратимое поражение срединного нерва. Оно приводит к стойким расстройствам чувствительности в области иннервации данного нерва, а также к слабости мышц кисти, за движение которых он отвечает.
Срединный нерв на кисти иннервирует мышцы возвышения большого пальца, а также первые две червеобразные мышцы. Поэтому при повреждении нерва может нарушаться функция указанных мышц, что приводит к нарушению сгибания, отведения, противопоставления большого пальца (соприкосновение его подушечки с подушечками других пальцев), а также сгибания указательного и среднего пальцев. Параллельно со слабостью развивается гипотрофия указанных мышц (истончение и уменьшение мышечных волокон).
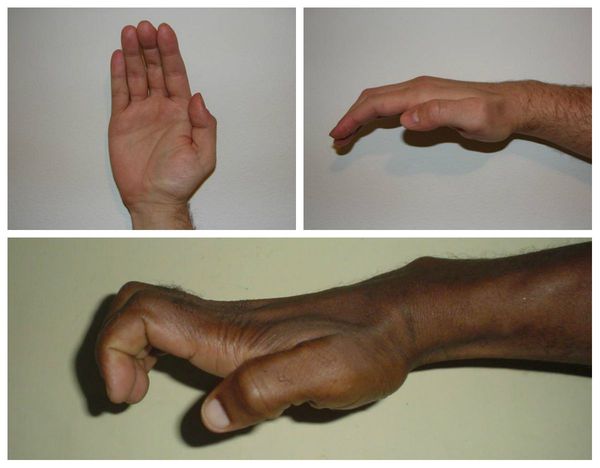
Всё это в конечном итоге приводит к невозможности нормально пользоваться рукой и развитию специфичной форме кисти, которая получила образное название «обезьянья лапа».
Для предупреждения развития данных осложнений важно вовремя провести правильную диагностику состояния и назначить корректное лечение.
Диагностика синдрома запястного канала
В основе диагностики поражения срединного нерва лежат клинические и электрофизиологические критерии.
Осмотр пациента направлен не только на выявление симптомов, характерных для синдрома запястного канала (онемение, парестезии, боль), но и на то, чтобы исключить другие возможные пр ичины жалоб: шейную радикулопатию, отражённую боль при миофасциальном или фасеточном синдроме, диабетическую нейропатию, множественную мононейропатию, плечевую плексопатию, синдром верхней аппертуры грудной клетки, иррадиацию боли при эпикондилите.
Несмотря на то, что метод электронейромиографии является достаточно чувствительным и специфичным, его нельзя использовать в отрыве от клинических симптомов заболевания, так как известно множество вариантов нарушений проведения импульса по периферическим нервам без клинических признаков того или иного заболевания.
Однако применение КТ и МРТ в диагностике синдрома запястного канала ограничено из-за высокой стоимости по сравнению с другими методами и высоких требований к способности аппаратуры. Поэтому методом выбора, позволяющим исключить структурную патологию в области запястного канала, является УЗИ.
Лечение синдрома запястного канала
В качестве терапии у пациентов с синдромом запястного канала также используется медикаментозное лечение. Оно направлено на уменьшение воспаления и отёка в области запястного канала, что приводит к купированию симптомов.
Выбор варианта операции и техники лечения зависит от многих факторов:
Не смотря на разнообразие методов, единого подхода к лечению пациентов с синдромом запястного канала не существует.
Прогноз. Профилактика
Синдром запястного канала является прогрессирующим состоянием. Без лечения со временем он может привести к стойкому повреждению срединного нерва и, как следствие, нарушению функции кисти из-за невозможности сгибать с первого по третий палец, а также приводить и противопоставлять большой палец, который выполняет важную роль в повседневной жизни любого человека.
К осложнениям оперативного лечения синдрома относят:
Неврит — лечение черепного и периферического нерва
Статья опубликована: 18.01.2019
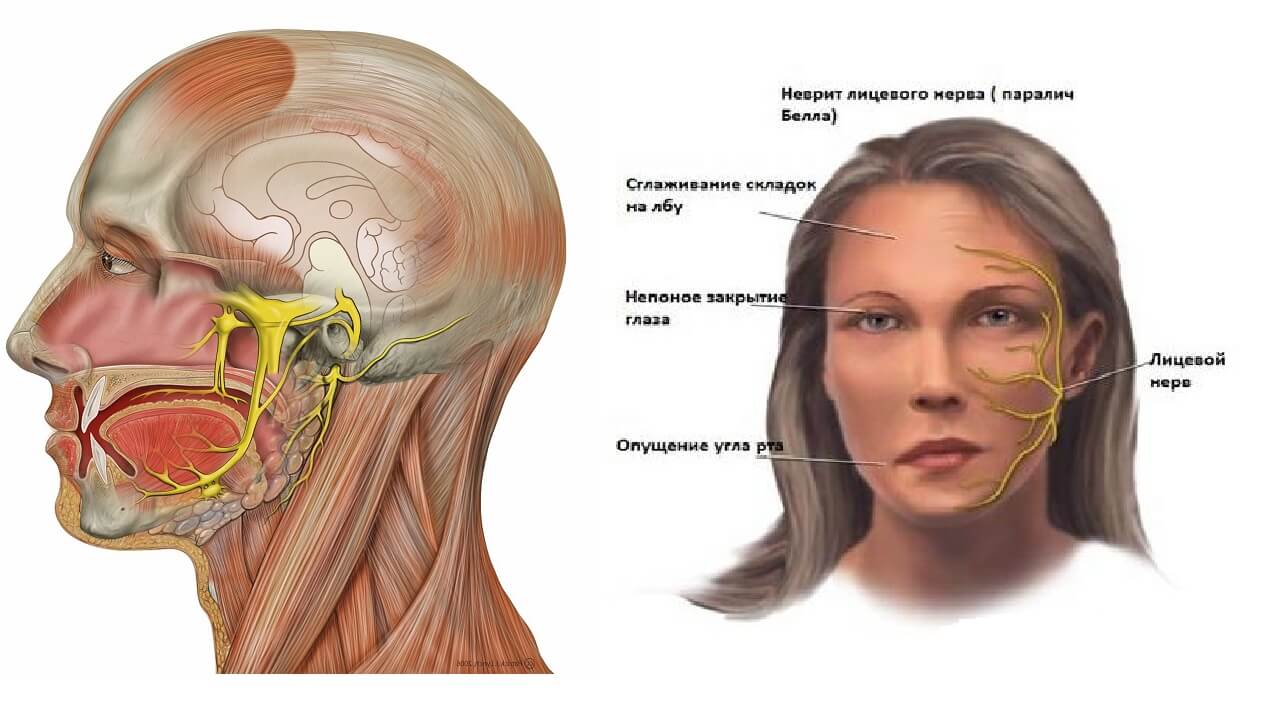
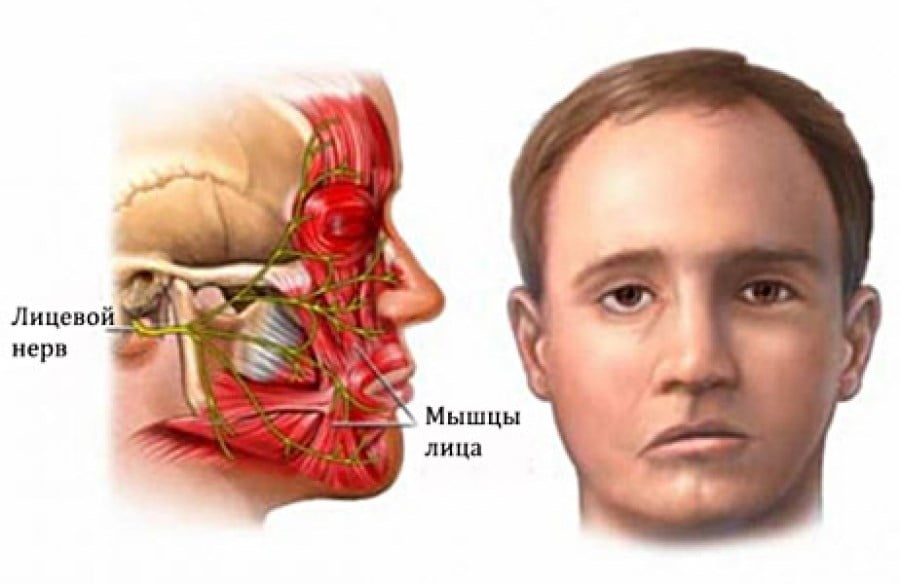
Невритом называют воспалительное поражение периферических или черепно-мозговых нервов. В результате возникают болезненные ощущения, изменяется чувствительность, появляются двигательные расстройства в области иннервации пострадавших нервных окончаний. Симптомы и лечение заболевания зависят от того, какой именно нерв затронут патологическим процессом.
В Клинике Позвоночника доктора Разумовского можно подтвердить или опровергнуть диагноз неврит. Кроме того, у нас есть все для эффективного лечения: опытные врачи, кабинеты физиотерапии и нетрадиционной медицины.
Виды заболеваний неврита
Развитие воспалительного процесса в одном нерве называют мононевритом, в нескольких — полиневритом. Как и большинство заболеваний, патология может протекать в острой, подострой и хронической форме. Кроме того, патологические состояния классифицируют в зависимости от области поражения.
Воспалительный процесс может захватывать следующие черепные нервы:
Среди периферических нервов обычно страдают следующие:
Причины возникновения невритов разнообразны. Самые распространенные — это вирусные и бактериальные инфекции, переохлаждение, недостаток витаминов, травмы и нарушение обменных процессов.
Усугубляют риск развития неврита и затрудняют лечение хронические заболевания: атеросклероз, сахарный диабет и артериальная гипертензия. Обычно неврит провоцирует сочетание нескольких факторов, например переохлаждение + инфекционное поражение + ухудшение питания нервных окончаний.
Симптомы невритов
Симптоматика невритов очень похожа. Пациенты жалуются на болезненные ощущения и дискомфорт, нарушения чувствительности и двигательной активности в зоне иннервации. Конкретные симптомы зависят от того, какой нерв пострадал:
Поражение периферических нервов конечностей также сопровождается искажением чувствительности, болями, вегетативными и двигательными нарушениями. Симптоматика неврита зависит от локализации патологического процесса. При воспалении периферических нервов конечностей наблюдаются следующие признаки:
Существуют и другие виды невритов с характерными симптомами, которые помогают диагностировать заболевание и назначить адекватное лечение. Врачи определяют вид патологии с помощью тестов и специализированного оборудования.
Неврит лучевого нерва
Неврит лучевого нерва — очень распространенное заболевание. Симптоматика зависит от локализации воспалительного процесса. При поражении нерва в области верхней трети плеча наблюдается паралич мышц-разгибателей. Пациент с трудом разгибает кисть и предплечье, отводит большой палец. Наблюдается симптом под названием «висячая кисть».
При поражении нерва в области средней трети плеча функция мышц-разгибателей не нарушается. При воспалительном процессе нерва в области нижней трети снижается чувствительность тыльной стороны кисти, страдает разгибательная функция пальцев.
Обычно у пациентов с невритом лучевого нерва наблюдается «свисающая кисть», которая не позволяет пожать протянутую руку и разогнуть пальцы.
Диагностика невритов
Поражение периферического или черепного нерва диагностируют на основании жалоб пациента, осмотра и сбора анамнеза. Помимо этого, для постановки диагноза используют функциональные пробы, лабораторные и инструментальные методы исследования:
Современное оборудование и большой опыт врачей Клиники Позвоночника доктора Разумовского упрощают постановку диагноза и позволяют оперативно начать терапию.
Лечение неврита
Лечение направлено на устранение причины неврита. При инфекционном поражении назначают противовирусную и антибактериальную терапию. Лечение сосудорасширяющими препаратами используют, если патология возникла из-за ухудшения трофики нервных окончаний. При травмах показана иммобилизация конечности.
Врачи клиники используют только консервативные методы лечения неврита. Стандартный протокол подразумевает назначение противовоспалительных лекарственных средств, витаминов группы В и препаратов для снижения отечности (мочегонных и венотоников). Отлично зарекомендовали себя физиопроцедуры, в частности, электрофорез, магнитотерапия, рефлексотерапия, фонофорез с гидрокортизоновой мазью. В схему лечения неврита обычно включают ЛФК и сеансы массажа. К операции прибегают в крайних случаях: для декомпрессии сдавленного нервного корешка или восстановления нервной проводимости.
Прогноз и профилактика невритов
Неврит хорошо поддается лечению, особенно у пациентов молодого возраста и без хронических заболеваний. Откладывать обращение к врачу нельзя. Чем дольше отсутствует лечение, тем тяжелее будут последствия неврита. Зачастую в месте иннервации пострадавшего нерва возникает паралич и развивается контрактура — патологическое ограничение движений.
Лучшая профилактика невритов — здоровый образ жизни, умеренные физические нагрузки и рациональное питание с достаточным количеством витаминов и минералов.



 Читайте также:
Читайте также: