лактагель или лактонорм что лучше
Лактагель или лактонорм что лучше
Кафедра акушерства и гинекологии Института дополнительного последипломного образования Воронежской государственной медицинской академии им. Н.Н. Бурденко Минздрава России
Перспективы применения пробиотиков в лечении пациенток с бактериальным вагинозом: отдаленные результаты терапии
Журнал: Российский вестник акушера-гинеколога. 2014;14(4): 92-99
Провоторова Т. В. Перспективы применения пробиотиков в лечении пациенток с бактериальным вагинозом: отдаленные результаты терапии. Российский вестник акушера-гинеколога. 2014;14(4):92-99.
Provotorova T V. Prospects for using probiotics to treat patients with bacterial vaginosis: Long-term results of therapy. Russian Bulletin of Obstetrician-Gynecologist. 2014;14(4):92-99.
Кафедра акушерства и гинекологии Института дополнительного последипломного образования Воронежской государственной медицинской академии им. Н.Н. Бурденко Минздрава России
Кафедра акушерства и гинекологии Института дополнительного последипломного образования Воронежской государственной медицинской академии им. Н.Н. Бурденко Минздрава России
В лечении пациенток с бактериальным вагинозом широко используются антибактериальные препараты, однако их применение не гарантирует долгосрочного эффекта и часто сопровождается рецидивами заболевания, связанными с низким количеством лактобактерий и недостаточной активностью нормального микробиоценоза [1, 5, 7, 8-10, 12, 14, 16, 17]. Тенденция течения бактериального вагиноза как рецидивирующего заболевания создает реальные трудности лечения таких больных [5, 16]. Зачастую встречаются бессимптомные формы бактериального вагиноза, которые оказывают не меньшее влияние на состояние репродуктивной системы, чем имеющие ярко выраженную клиническую картину [12-15, 21].
Активное и бессистемное применение антибиотиков в современной медицинской практике приводит к нарушению микробиоценоза влагалища. Этиология бактериального вагиноза в настоящее время до конца не установлена. Однако известно, что патогенез заболевания связан с наличием нескольких микроорганизмов, при этом резко снижается содержание лактобактерий и значительно повышается число анаэробных, аэробных и микроаэрофильных микроорганизмов. При бактериальном вагинозе обнаруживаются Gardnerella vaginalis, Atopobium vaginae, Mobiluncus spp., Prevotella spp., Peptostreptococcus spp., Mycoplasma hominis, Ureaplasma urealyticum и др. [19]. Установлено, что при бактериальном вагинозе патологический механизм связан с образованием бактериальных биопленок, которые представляют собой колонии микроорганизмов, прикрепляющиеся к вагинальному эпителию и покрывающие его полностью или частично. Такие биопленки часто оказываются резистентными к антибактериальной терапии, способствуют повышению рН и вытесняют эндогенную лактофлору. Известно, что лактобактерии могут также формировать полезные биопленки, вырабатывать сурфактант, синтезировать гидроксильные радикалы, обладающие антибактериальными свойствами, кроме того, лактобациллы способны адгезироваться на биопленках, синтезированных патогенными возбудителями, а некоторые виды лактобактерий способствуют гибели патогенных биопленок.
Терапия беременных с бактериальным вагинозом представляет определенные трудности, так как его течение имеет рецидивирующий характер. Наблюдения последних лет заставляют обратиться к пробиотикам как к препаратам второй линии терапии, которые в составе комплекса препаратов могут представлять один из методов лечения пациенток с бактериальным вагинозом, благодаря их способности разрушать биопленки, создаваемые патогенными микроорганизмами, поддерживать рН влагалища в пределах нормы (не более 4,5) и давать возможность сформироваться колонизационной резистентности за счет входящих в их состав лактобацилл. Задача лечения состоит не только в эрадикации патогенных микроорганизмов, но и в первую очередь в обеспечении и длительном поддержании нормального микробиоценоза с помощью лактобацилл. Лактожиналь относится к трибиотикам и состоит из трех компонентов: комбинации пребиотика, штамма Lactobacillus casei rhamnosus spp. 35, представленного в виде живой культуры, эубиотиков (активных метаболитов), образующихся в процессе жизнедеятельности лактобацилл. Lactobacillus casei rhamnosus spp. 35 [20, 21], расщепляя гликоген, продуцируют молочную кислоту, которая снижает рН вагинального содержимого, дает возможность противостоять размножению условно-патогенных микроорганизмов и способствует поддержанию и восстановлению нормобиоценоза. Использование лактожиналя способствует формированию защитных биопленок лактобактериями, что создает препятствие для адгезии патогенных микроорганизмов. Таким образом, «бактериальная конкуренция» приводит к восстановлению нормальной микрофлоры влагалища. Кроме того, лактобациллы способны синтезировать перекись водорода и другие соединения, обладающие бактерицидным и бактериостатическим действием в отношении патогенных микробов. Установлено, что Lactobacillus casei rhamnosus spp. 35 обладают бактерицидной активностью в отношении Gardnerella vaginalis, Prevotella bivia, и отдельных штаммов Candida albicans.
Одной из целей исследования было сравнение эффективности препаратов, содержащих различные штаммы лактобактерий, у женщин репродуктивного возраста. Особое внимание уделяли изучению вопроса в отношении отдаленных результатов лечения и профилактики рецидивов.
Материал и методы
Всего в исследовании участвовали 92 женщины в возрасте от 18 до 35 лет с подтвержденным диагнозом бактериальный вагиноз. Пациентки, включенные в исследование в случайном порядке, были разделены на три группы. Наличие бактериального вагиноза на момент включения в исследование было подтверждено данными объективного осмотра и лабораторных методов с использованием критериев Р. Амселя и соавт. (1983), рН-метрии (pH>4,5), обнаружения «ключевых клеток» в мазках, данных исследования микробиоценоза влагалища методом полимеразной цепной реакции (ПЦР) в режиме реального времени (анализ фемофлор 16).
При выявлении беременности на момент участия в исследовании, а также при обнаружении ИППП и кандидозного вульвовагинита пациентки не могли продолжать участие в исследовании.
В 1-ю группу вошли 32 женщины, которые пользовались 2% кремом далацин (клиндамицин) интравагинально, после чего применяли экофемин, во 2-ю группу были включены 30 пациенток, использовавших далацин в виде крема на первом этапе и лактожиналь на втором этапе терапии, 3-ю (контрольную) группу составили 30 пациенток, получавших лактожиналь в виде монотерапии без применения антибиотиков.
В 1-й группе 2% крем далацин использовался интравагинально по 100 мг в течение 7 дней, затем экофемин во влагалище по 1 капсуле 2 раза в день 6 дней.
Во 2-й группе лечение проводилось с помощью далацина в виде крема интравагинально по 100 мг в течение 7 дней, далее применялись капсулы лактожиналя интравагинально по 1 капсуле утром и вечером в течение 7 дней.
В 3-й группе пациентки получали следующее лечение: утром и вечером в течение 7 дней проводилось спринцивание влагалища изотоническим раствором натрия хлорида, а затем использовали капсулы лактожиналя по одной 2 раза в день во влагалище в течение 7 дней.
Для оценки эффективности применяемых средств проводился анализ динамики жалоб, данных объективного осмотра, рН-метрии содержимого влагалища, микроскопии мазков, результатов исследования состава микрофлоры влагалища методом ПЦР в режиме реального времени (фемофлор 16) сразу после лечения через 1, 3, 6 мес от начала лечения. Основные исходные показатели во всех трех группах были сопоставимы.
Результаты и обсуждение
Следует отметить, что в целом полученные результаты влияния лактобактерийных штаммов на Atopobium vag. требует более длительного периода времени по сравнению с другими патогенными микроорганизмами (рис. 3). 
Безусловно, необходимо отметить, что полученные результаты можно трактовать лишь как тенденцию к стойкому излечению, так как ни в одной из групп не было получено подтверждения статистически значимых различий (p≥0,05). Тем не менее проведенное исследование можно рассматривать как пилотный проект, цель которого привлечь внимание специалистов к разработке новых альтернативных схем лечения бактериального вагиноза. В дальнейшем возможно удастся организовать углубленное исследование.
Таким образом, полученные результаты можно трактовать как свидетельство того, что применение пробиотиков в лечении пациенток с бактериальным вагинозом существенно улучшает результаты терапии и способствует активной нормализации влагалищного микробиоценоза. В современных исследованиях очень часто проводится оценка результатов лечения непосредственно после полученной терапии. Мы, в первую очередь, ставили перед собой задачу проследить долгосрочный эффект от проведенного лечения и найти пути, позволяющие минимизировать возможность рецидивов в дальнейшем. Принимая во внимание разную активность лактобактерий (Lactobacillus acidophilus и Lactobacillus casei rhamnosus spp.), выбор того или иного пробиотика в составе комплексной терапии бактериального вагиноза должен определяться, исходя из активности лактобактерий, входящих в состав препарата. Лактожиналь содержит штаммы лактобацилл, которые способны не только адгезироваться на вагинальном эпителии, поддерживая рН вагинального отделяемого, а также, по данным ряда авторов [24, 25], обладают прямым бактерицидным действием на патогенные микроорганизмы.
Таким образом, возможность назначения лактожиналя в качестве монотерапии при бактериальном вагинозе у женщин, которые не могут широко применять антибиотики из-за аллергических реакций и других состояний, представляется весьма перспективной и требует дальнейшего изучения.
Выводы
1. Результаты исследования свидетельствуют о том, что применение пробиотиков, содержащих штамм Lactobacillus casei rhamnosus, в лечении пациенток с бактериальным вагинозом существенно улучшает результаты терапии и способствует активной нормализации микробиоценоза влагалища.
2. Выбор пробиотика для применения в составе комплексной терапии больных с бактериальным вагинозом должен определяться активностью штаммов лактобактерий, входящих в состав препарата.
3. Лактобактерии в составе лактожиналя оказывают конкурентный ингибирующий эффект на широкий спектр штаммов бактерий и могут играть важную роль в поддержании баланса экоситемы влагалища.
4. Назначение лактожиналя в качестве монотерапии при бактериальном вагинозе у женщин, которые не могут широко применять антибиотики из-за аллергических реакций и других состояний, представляется весьма перспективным.
Бактериальный вагиноз
Симптомы бактериального вагиноза
Что такое бактериальный вагиноз?
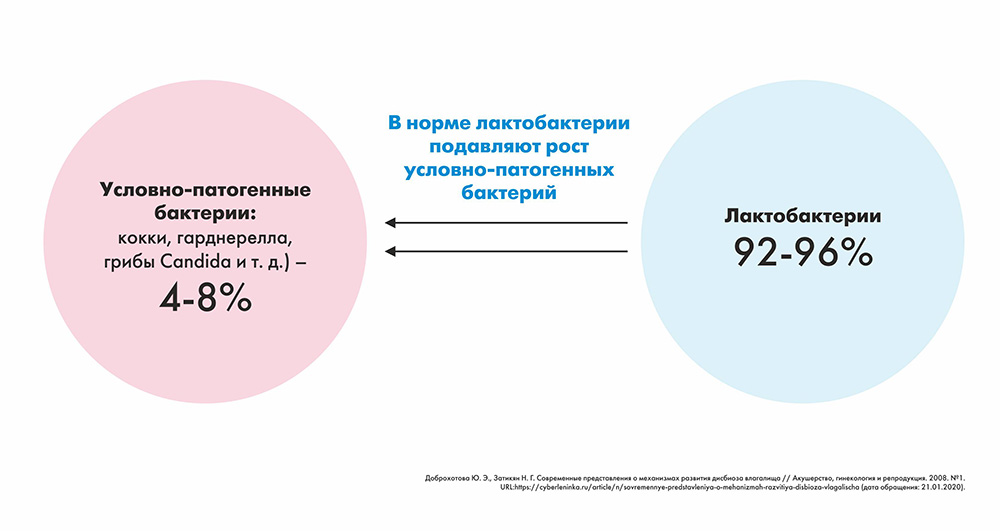
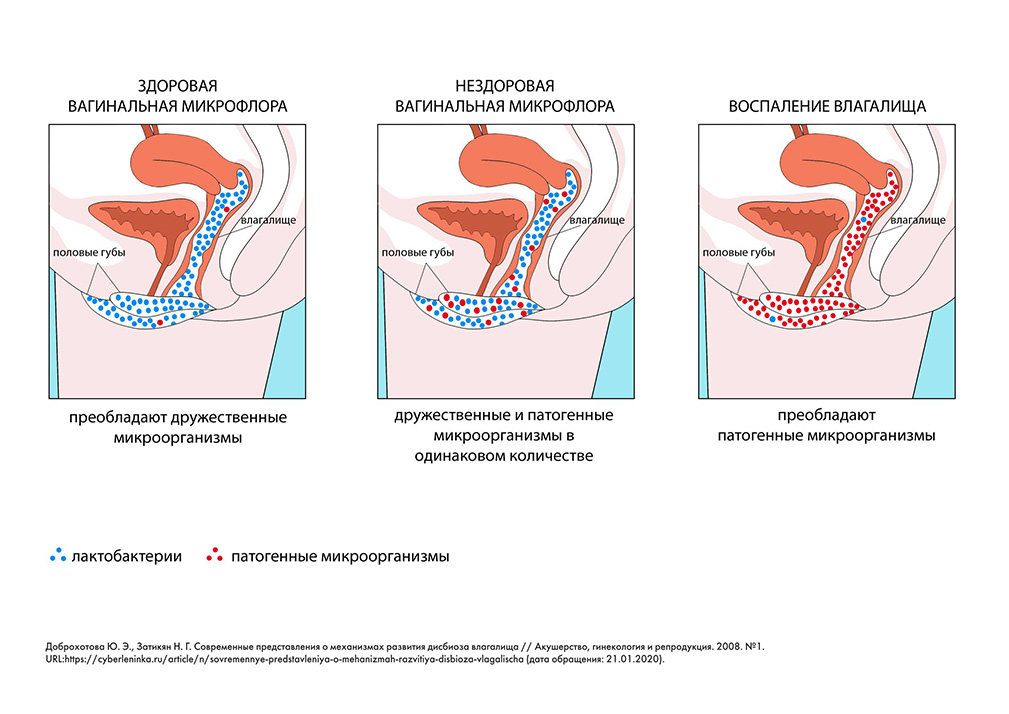
Бактериальный вагиноз — это инфекционный невоспалительный синдром, при котором резко возрастает количество условно-патогенных микроорганизмов (гарднерелл, стрептококков, стафилококков, и др), и значительно снижается (вплоть до полного исчезновения) количество лактобактерий.
Gardnerella vaginalis — один из основных возбудителей бактериального вагиноза. Патогенные бактерии образуют биопленки на поверхности эпителия влагалища, «защищая» себя от воздействия антибиотиков. Биопленки являются очагом хронической инфекции, поэтому так распространены рецидивы бактериального вагиноза.
Чем опасен
Причины бактериального вагиноза
Возможно возникновение заболевания и без явных причин, перечисленных выше.
Нормализация вагинальной микрофлоры и pH
Восстановление местного иммунитета
Лактобактерии LCR могут образовывать защитную биопленку, которая служит инкубатором для собственной полезной микрофлоры и помогает защищать от обострений некоторых интимных заболеваний, поддерживая местный иммунитет.
Сохранение эффекта
Благодаря особому штамму лактобактерий LCR, Лактожиналь ® обеспечивает нормальное содержание лактобактерий у 90% женщин в течение, как минимум, 6 месяцев после лечения (согласно проведенным исследованиям). А значит, опасность рецидива минимальна.
Особые лактобактерии
Лактожиналь ® содержит особый усиленный штамм лактобактерий LCR, который обладает активностью против возбудителей бактериального вагиноза и другой условно-патогенной микрофлоры.
Усиленное действие
Лактожиналь ® не просто пробиотик. Попадая в питательную среду, капсула действует в трех направлениях:
— ПРЕбиотик: лактозы моногидрат, который создает питательную среду для собственных лактобактерий и поддерживает их жизнеспособность,
— ПРОбиотик: особые лактобактерии штамма LCR, которые начинают действовать сразу после введения и создают защитные биопленки,
— ПОСТбиотик: метаболиты лактобактерий, которые подавляют рост патогенных микроорганизмов.
Не вызывает кандидоз
Лактобактерии Лактожиналя подавляют рост грибов рода Candida (возбудитель «молочницы»). Применение препарата Лактожиналь ® не повышается риск развития молочницы, в отличии от закисляющих среду средств (препараты молочной кислоты), которые могут сильно снижать pH и приводить к активации грибов. При этом, лактобактерии LCR способствуют физиологичной выработке молочной кислоты, необходимой для поддержания pH.
Разрешен при беременности и лактации
В этот период бактериальный вагиноз особенно опасен для женщин, поскольку может спровоцировать выкидыш на ранних сроках, преждевременные роды, рождение ребенка с низкой массой тела и тд. Лактожиналь ® рекомендован для предродовой подготовки у беременных женщин, входящих в группу риска в отношении бактериального вагиноза на любом сроке, а также в период лактации.
Удобство в применении
Лактожиналь ® сохраняет полезные свойства при обычной комнатной температуре и не требует специальных условий хранения. Курс лечения Лактожиналем при бактериальном вагинозе – всего 7 дней по 1 капсуле 2 раза в день интравагинально. Возможно применение препарата по 1 капсуле в день в течение двух недель.
Лактожиналь ® — это лекарственный препарат компании Besins Healthcare (Безен Хелскеа) — глобальной фармацевтической компании со 130‑летней безупречной репутацией в области разработки и внедрения инновационных решений для мужского и женского здоровья.
Лактожиналь ® является лекарственным препаратом и продается только в аптеках. Вы можете уточнить наличие препарата через аптечную справку вашего города или воспользоваться интернет-сервисами
Где еще купить препарат?
Лактожиналь ® в аптеках
Аптеки на карте
Ваши вопросы
Пробиотические препараты для нормализации вагинальной микрофлоры выпускаются в разных формах: пероральные капсулы, интравагинальные формы (капсулы, свечи, гели). Такие препараты содержат разные виды (штаммы) лактобактерий, отличающиеся по свойствам, эффективности и уровню доказательной базы.
Пероральные пробиотики, согласно научным данным, почти не влияют на вагинальную микрофлору. Лактожиналь ® работает местно в очаге заболевания.
Препараты на основе молочной кислоты могут перезакислять вагинальную среду, что часто становится причиной обострения «молочницы». Лактожиналь ® способствует физиологичной выработке молочной кислоты.
Лактожиналь ® содержит усиленные лактобактерии LCR, которых нет в других вагинальных пробиотиках. LCR обладают особым ТРИбиотическим эффектом.
Препараты, содержащие лактобактерии и гормональный компонент (например эстриол), чаще всего используются в периоде климактерия для лечения атрофического вагинита. В этот период жизни женщины выработка собственных гормонов — эстрогенов — резко сокращается. Поэтому их восполняют препаратами, содержащими эти гормоны. Однако, как и любые гормональные препараты, они имеют ряд противопоказаний к применению и должны использоваться строго по рекомендации врача и по показаниям. Особенно это актуально для молодых женщин репродуктивного возраста, которым дополнительное введение гормональных препаратов интравагинально показано только в очень ограниченных случаях.
Для чего рекомендован Лактожиналь ® во время беременности?
Действительно ли Лактожиналь ® можно применять при беременности?
Показанием для применения Лактожиналя как препарата второго этапа являются:
Восстановление нормальной микрофлоры влагалища после антибактериальной терапии бактериального вагиноза.
Восстановление нормальной микрофлоры после антимикотической (противогрибковой) терапии.
Подготовка к проведению плановых гинекологических операций.
Предродовая подготовка беременных женщин, входящих в группу риска в отношении бактериального вагиноза.
О женской интимной микрофлоре
Интимная микрофлора женщины — это особая система, в которой сосуществуют множество микроорганизмов, обитающих на слизистой оболочке наружных половых органов.
Именно лактобактерии сдерживают размножение «плохих» бактерий и отвечают за состояние микрофлоры влагалища.
В норме условно-патогенных бактерий бывает не больше и в обычном состоянии они не активируются — их рост и количество полностью «контролируется» лактобактериями, которые создают особую среду с кислым pH, в которой «не комфортно» большинству микроорганизмов.
Но женский организм, как хрупкий сосуд. И даже «безобидное», на первый взгляд нарушение баланса бактерий во влагалище может обернуться очень серьезными проблемами для женского здоровья.
Когда иммунитет ослабляется, у организма нет сил пополнять армию наших «защитников»-лактобактерий. Освободившееся место быстро занимают другие, не совсем полезные микроорганизмы. Чаще всего это Gardnerella vaginalis — достаточно вредная бактерия, которая в очень небольших количествах всегда присутствует на слизистой, но в случае избытка вызывает дисбиоз влагалища или бактериальный вагиноз.
Что происходит в результате дисбиоза?
На микрофлору влагалища может оказать влияние много различных факторов:
Использование антибиотиков или гормональных препаратов.
Попадая в организм, антибиотики борются с возбудителем инфекции, но одновременно губят и другие микроорганизмы, полезные, в том числе лактобактерии. Именно лактобактерии защищают вагинальную среду от активации патогенов, создавая для них неблагоприятную среду. При снижении концентрации полезных лактобактерий происходит разрастание «вредных» микроорганизмов, вызывающих нежелательную симптоматику.
Как правило, патогенные микроорганизмы более активны, агрессивны, они успевают размножиться раньше, чем приходит в норму содержание «хороших» бактерий. В итоге возникает дисбиоз влагалища.
По схожей схеме развивается нарушение микробного равновесия при лечении гормональными препаратами, например, кортикостероидами. Они подавляют иммунитет, создают условия, оптимальные для размножения условно-патогенных бактерий.
Беременность.
Во время вынашивания ребёнка у женщины меняются гормональный фон и работа иммунной системы, а также несколько изменяются свойства слизистой оболочки влагалища. Все эти факторы могут привести к снижению количества лактобактерий и росту патогенных бактерий, провоцируя дисбиоз.
Наличие острой или хронической инфекции.
Эти состояния требуют постоянной “мобилизации” иммунитета, чтобы не дать инфекции распространиться по организму. Но зачастую усилий иммунной системы не хватает на поддержку нормального биоценоза влагалища. В этом случае количество условно-патогенных бактерий также начинает расти и возникает дисбиоз.
Стрессы, нарушения психологического состояния, депрессия.
Сильное влияние стрессовых факторов приводит к дезадаптации — расстройству работы всего организма, в том числе иммунной системы. В результате нарушается общее и местное иммунное равновесие, в том числе во влагалище, и «плохие» бактерии получают возможности для активного размножения.
Особенности и активность половой жизни.
Часто бактериальный вагиноз появляется при смене полового партнера. Это, в какой-то степени, нормально — двум организмам нужно привыкнуть друг к другу. Но если половые партнеры меняются достаточно часто, микрофлоре влагалища сложнее построить новый защитный барьер для инфекций
Частые спринцевания влагалища с применением хлор-содержащих антисептиков, использование внутриматочных средств для контрацепции, влагалищных дезодорантов.
Излишняя гигиена не полезна — это доказанный факт. Всегда оставляйте шанс организму на восстановление и самостоятельную защиту от бактерий. В то же время несоблюдение личной гигиены, как и ношение тесного или синтетического нижнего белья, может привести к изменению микробного состава и спровоцировать дисбиоз.
Проведенные операции или травмы.
Здесь работает тот же принцип, что и с восстановлением после курса лекарств — собственных усилий иммунитета может не хватить для поддержания биоценоза влагалища, поэтому количество лактобактерий начинает снижаться, а количество условно-патогенных бактерий расти.