Хроническая респираторная недостаточность что это
Хроническая дыхательная недостаточность
Введение
Хроническая дыхательная недостаточность (ХДН) – комплекс патологических изменений в организме, развивающийся и, как правило, прогрессирующий вследствие постоянного дефицита кислорода и/или избытка углекислоты в газовом составе крови. Этот устойчивый, сравнительно точно повторяющийся в разных случаях симптомокомплекс (независимо от причин, его вызвавших) имеет собственную патогенетическую «логику», т.е. определенные закономерности формирования и динамики. Таким образом, хроническая дыхательная недостаточность не является болезнью в классическом понимании, и не всегда она связана с затруднениями внешнего дыхания: в широком смысле, это вторичный синдром, обусловленный частичной несостоятельностью газообменной системы организма. Эта многоуровневая система очень сложна; газообмен, составляющий энергетическую основу жизни, осуществляется как каскад биохимических реакций и метаболических процессов, и продолжительная дисфункция в любом звене может привести к более чем серьезным последствиям для организма в целом. Если же учесть, что уязвимость любой системы, искусственной или естественной (газообменной в том числе) прямо пропорциональна ее сложности, становится понятным обилие и разнообразие конкретных причин, ведущих к гипоксемии (недостатку связанного гемоглобином кислорода в крови) и гипоксии – общему кислородному голоданию организма.
Причины
Хроническая дыхательная недостаточность может быть обусловлена снижением проходимости дыхательных путей, что наблюдается при множестве пульмонологических заболеваний (бронхиты, бронхиальная астма и мн.др.). Другую обширную группу причин составляют заболевания и поражения сердечнососудистой системы. Отдельный кластер образуют дистрофические перерождения легочной ткани, например, при хронических инфекционно-воспалительных процессах или аутоиммунных заболеваниях. К внелегочным причинам ХДН относятся, прежде всего, нарушения регуляторной функции дыхательного центра ЦНС и поражения нейромышечных связей при боковом амиотрофическом склерозе, болезни Паркинсона, спинальных или черепно-мозговых травмах, мышечной дистрофии и т.д.; эндокринные расстройства (гипотиреоз), патология кроветворной системы, а также сугубо механические факторы, – например, аномалии развития грудной клетки, неправильная осанка, растущая опухоль, ожирение. Наконец, ХДН может сформироваться как резидуальный синдром после пережитой острой дыхательной недостаточности.
В целом, различают два основных типа ХДН: гипоксемическую (паренхиматозную, связанную с поражением тканей дыхательной системы) и гиперкапническую (вентиляционную, обусловленную, как правило, внелегочными причинами и проявляющуюся избытком углекислого газа в крови).
Симптоматика
Наиболее общим симптомом, который сравнительно долго может оставаться единственным, выступает одышка, т.е. дискомфортное чувство нехватки воздуха, – что заставляет совершать более глубокие вдохи, увеличивать частоту дыхания и глубину вдоха; в более выраженных случаях в дыхательном акте рефлекторно задействуется дополнительная мускулатура. Другими характерными признаками ХДН служат синюшность губ, носогубного треугольника, конечных пальцевых фаланг (в сочетании, на более поздних стадиях, с их деформацией по типу «барабанных палочек» и изменениями ногтей в виде «часовых стекол»), а также тахикардия, тенденция к полуобморочным состояниям и обморокам, быстрая утомляемость, нарушения сна, головные боли. При тяжелой степени дыхательной недостаточности цианоз кожных покровов принимает генерализованный характер, могут наступать помрачения сознания. Резкое снижение АД, угнетение деятельности ЦНС с переходом в кому, сбой ритмики дыхания являются прогностически крайне неблагоприятными признаками терминального состояния.
Диагностика
Хроническая дыхательная недостаточность достаточно уверенно предполагается врачом любого профиля уже на этапе сбора анамнеза и жалоб, внешнего осмотра и физикального обследования. Степень нарушений функции внешнего дыхания уточняется спирометрическими пробами, степень гипоксемии – лабораторным анализом газового состава крови или, что менее информативно и надежно, пульсоксиметром. Установление конкретных причин ХДН может оказаться более сложной задачей, требующей применения лабораторных и инструментальных исследований (визуализирующие метода, бронхоальвеолярный лаваж, биопсия и др.), а также привлечения к лечебно-диагностическому процессу профильных специалистов по мере прояснения ситуации.
Лечение
В качестве компенсирующего паллиатива применяют методы искусственной оксигенации (ингаляторно, с использованием маски, или, в тяжелых случаях, с подключением к аппарату искусственной вентиляции легких). Однако первоочередной задачей выступает устранение или хотя бы смягчение, – насколько это возможно в каждом индивидуальном случае, – первопричин развития хронической дыхательной недостаточности. Применяются этиотропные медикаментозные средства (бронхолитики, муколитики, антибиотики и др. препараты строго по показаниям). Во многих случаях очень эффективны процедуры из богатого арсенала физиотерапии. Назначаются специальные витаминные комплексы, принимаются общеукрепляющие меры, корректируется рацион, режим дня, общий образ жизни (особенно это касается физических нагрузок и вредных привычек). В более тяжелых или бесперспективных для консервативного лечения случаях ставится вопрос о пересадке легкого или ином радикальном вмешательстве.
Дыхательная недостаточность ( Легочная недостаточность )
МКБ-10
Общие сведения
Внешнее дыхание поддерживает непрерывный газообмен в организме: поступление атмосферного кислорода и удаление углекислого газа. Любое нарушение функции внешнего дыхания приводит к нарушению газообмена между альвеолярным воздухом в легких и газовым составом крови. В результате этих нарушений в крови нарастает содержание углекислоты и уменьшается содержание кислорода, что ведет к кислородному голоданию, в первую очередь, жизненноважных органов – сердца и головного мозга.
При дыхательной недостаточности (ДН) не обеспечивается необходимый газовый состав крови, либо он поддерживается за счет перенапряжения компенсаторных возможностей системы внешнего дыхания. Угрожающее для организма состояние развивается при дыхательной недостаточности, характеризующейся снижением парциального давления кислорода в артериальной крови менее 60 мм рт. ст., а также повышением парциального давления углекислоты более 45 мм рт. ст.
Причины
Дыхательная недостаточность может развиваться при различных острых и хронических воспалительных заболеваниях, повреждениях, опухолевых поражениях органов дыхания; при патологии со стороны дыхательной мускулатуры и сердца; при состояниях, приводящих к ограничению подвижности грудной клетки. К нарушению легочной вентиляции и развитию дыхательной недостаточности могут приводить:
Классификация
Дыхательная недостаточность классифицируется по ряду признаков:
1. По патогенезу (механизму возникновения):
2. По этиологии (причинам):
3. По скорости нарастания признаков:
4. По показателям газового состава крови:
5. По степени выраженности симптомов ДН:
Симптомы дыхательной недостаточности
Признаки ДН зависят от причин ее возникновения, типа и тяжести. Классическими признаками дыхательной недостаточности служат:
Гипоксемия клинически проявляется цианозом (синюшностью), степень которого выражает тяжесть дыхательной недостаточности и наблюдается при снижении парциального давления кислорода (РаО2) в артериальной крови ниже 60 мм рт. ст. Для гипоксемии характерны также нарушения гемодинамики, выражающиеся в тахикардии и умеренной артериальной гипотонии. При понижении РаО2 в артериальной крови до 55 мм рт. ст. наблюдаются нарушения памяти на происходящие события, а при снижении РаО2 до 30 мм рт. ст. пациент теряет сознание. Хроническая гипоксемия проявляется легочной гипертензией.
Проявлениями гиперкапнии служат тахикардия, нарушения сна (бессонница ночью и сонливость днем), тошнота, головные боли. Быстрое нарастание в артериальной крови парциального давления углекислоты (РаСО2) может привести к состоянию гиперкапнической комы, связанной с усилением мозгового кровотока, повышением внутричерепного давления и развитием отека головного мозга. Синдром слабости и утомления дыхательных мышц характеризуется увеличением частоты дыхания (ЧД) и активным вовлечением в процесс дыхания вспомогательной мускулатуры (мышц верхних дыхательных путей, мышц шеи, брюшных мышц).
ЧД более 25 в мин. может служить начальным признаком утомления дыхательной мускулатуры. Урежение ЧД менее 12 в мин. может предвещать остановку дыхания. Крайним вариантом синдрома слабости и утомления дыхательной мускулатуры служит парадоксальное дыхание.
Одышка субъективно ощущается пациентами как нехватка воздуха при чрезмерных дыхательных усилиях. Одышка при дыхательной недостаточности может наблюдаться как при физическом напряжении, так и в спокойном состоянии. В поздних стадиях хронической дыхательной недостаточности с присоединением явлений сердечной недостаточности у пациентов могут появляться отеки.
Осложнения
Дыхательная недостаточность является неотложным, угрожающим для здоровья и жизни состоянием. При неоказании своевременного реанимационного пособия острая дыхательная недостаточность может привести к гибели пациента. Длительное течение и прогрессирование хронической дыхательной недостаточности приводит к развитию правожелудочковой сердечной недостаточности в результате дефицита снабжения сердечной мышцы кислородом и ее постоянных перегрузок. Альвеолярная гипоксия и неадекватная вентиляция легких при дыхательной недостаточности вызывает развитие легочной гипертензии. Гипертрофия правого желудочка и дальнейшее снижение его сократительной функции ведут к развитию легочного сердца, проявляющегося в застое кровообращения в сосудах большого круга.
Диагностика
На начальном диагностическом этапе тщательно собирается анамнез жизни и сопутствующих заболеваний с целью выявления возможных причин развития дыхательной недостаточности. При осмотре пациента обращается внимание на наличие цианоза кожных покровов, подсчитывается частота дыхательных движений, оценивается задействованность в дыхании вспомогательных групп мышц.
В дальнейшем проводятся функциональные пробы для исследования функции внешнего дыхания (спирометрия, пикфлоуметрия), позволяющая провести оценку вентиляционной способности легких. При этом измеряется жизненная емкость легких, минутный объем дыхания, скорость движения воздуха по различным отделам дыхательных путей при форсированном дыхании и т. д.
Обязательным диагностическим тестом при диагностике дыхательной недостаточности является лабораторный анализ газового состава крови, позволяющий определить степень насыщения артериальной крови кислородом и углекислым газом (PаО2 и PаСО2) и кислотно-щелочное состояние (КОС крови). При проведении рентгенографии легких выявляются поражения грудной клетки и паренхимы легких, сосудов, бронхов.
Лечение дыхательной недостаточности
Лечение пациентов с дыхательной недостаточностью предусматривает:
При выраженных признаках гипоксии в первую очередь проводится оксигенотерапия (кислородная терапия). Кислородные ингаляции подаются в концентрациях, обеспечивающих поддержание PаО2 = 55— 60 мм рт. ст., при тщательном мониторинге рН и PаСО2 крови, состояния пациента. При самостоятельном дыхании пациента кислород подается масочно или через носовой катетер, при коматозном состоянии проводится интубация и поддерживающая искусственная вентиляция легких.
Наряду с оксигнотерапией проводятся мероприятия, направленные на улучшение дренажной функции бронхов: назначаются антибактериальные препараты, бронхолитики, муколитики, массаж грудной клетки, ультразвуковые ингаляции, лечебная физкультура, проводится активная аспирация секрета бронхов через эндобронхоскоп. При дыхательной недостаточности, осложненной легочным сердцем, назначаются диуретики. Дальнейшее лечение дыхательной недостаточности направлено на устранение вызвавших ее причин.
Прогноз и профилактика
Дыхательная недостаточность является грозным осложнением многих заболеваний и нередко приводит к летальному исходу. При хронических обструктивных заболеваниях легких дыхательная недостаточность развивается у 30% пациентов.Прогностически неблагоприятно проявление дыхательной недостаточности у пациентов с прогрессирующими нейромышечными заболеваниями (БАС, миотония и др.). Без соответствующей терапии летальный исход может наступить в течение одного года.
При всех прочих патологиях, приводящих к развитию дыхательной недостаточности, прогноз разный, однако невозможно отрицать, что ДН является фактором, сокращающим продолжительность жизни пациентов. Предупреждение развития дыхательной недостаточности предусматривает исключение патогенетических и этиологических факторов риска.
Хроническая дыхательная недостаточность
1. Общие сведения
Любые определения дыхательной недостаточности, будь то острая или хроническая, в конечном счете сводятся к газовому составу крови. Как показано ниже, это вполне логичная и правомерная трактовка.
С биомедицинской точки зрения, процесс дыхания разделяется на дыхание внешнее и дыхание тканевое (клеточное). Безусловный рефлекс внешнего дыхания представляет собой всем известные ритмичные сокращения дыхательной мускулатуры и, соответственно, изменения объема грудной клетки, чем в норме обеспечивается бесперебойная вентиляция легких. Необходимым условием выступает свободная проходимость воздухоносных путей (носо- и ротоглотка, гортань, трахея, бронхи, бронхиолы), по которым пригодная для дыхания человека газовая смесь (воздух) нагнетается к газообменным структурам и тканям легких.
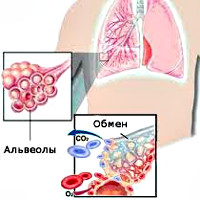
Микроскопические пузырьки, – альвеолы, – образуют стенки т.н. альвеолярных мешочков, срощенных с конечными, самыми мелкими ответвлениями бронхиального древа, – бронхиолами. Совокупность, «гроздь» таких альвеолярных мешочков и тончайших альвеолярных проходов носит название легочный ацинус. Подобно тому, как почечный нефрон является единичной ячейкой ультрафильтрации, ацинус выступает структурной единицей газообмена. Потребление необходимого для жизнедеятельности кислорода и выведение отработанного, «выхлопного» углекислого газа осуществляется в процессе молекулярной диффузии через стенки-мембраны альвеол.
Кислород вовлекается в окислительную реакцию и оказывается в составе стойкого соединения, – химически связывается, – гемоглобином, широко известным железосодержащим белком, который содержится в красных кровяных тельцах (эритроцитах). В связанном виде кислород с током крови поступает ко всем без исключения органам, тканям и клеткам. Процесс перфузии («проливания», пропитывания) тканей оксигенированной кровью составляет энергетическую основу существования высокоразвитой живой материи на Земле.
Недостаток кислорода (гипоксия) подразумевает, прежде всего, дефицит связанного кислорода в крови (гипоксемия) – и приводит к энергетическому голоданию клеток, тканей и органов. Такую ситуацию можно сравнить со сбойной работой электронного прибора в условиях пониженного электрического напряжения, или же с двигателем внутреннего сгорания, который резко теряет в мощности и долговечности при заправке разбавленным топливом. Аналогично, организм не в состоянии полноценно и эффективно функционировать в условиях кислородного голодания тканей.
Незначительный дефицит оксигенации (насыщенности кислородом) может довольно долго оставаться бессимптомным или малосимптомным.
Однако кислородное голодание неизбежно вызывает перегрузку и, если не устраняются причины, запускает лавинообразный каскад дисфункций, нарушений и изменений (которые со временем становятся необратимыми) на всех уровнях и во всех системах организма. Этот сложный, полисимптомный и полиорганный синдром носит название хронической дыхательной недостаточности и, как видно из сказанного, представляет угрозу для всего организма в целом. Иными словами, термин «хроническая дыхательная недостаточность» подразумевает не только и не столько нарушения внешнего дыхания (это не единственная причина), сколько длительную и, как правило, прогрессирующую несостоятельность функций клеточного, тканевого дыхания.
2. Причины
Следует подчеркнуть, что здесь перечислены лишь наиболее общие причинные факторы хронической дыхательной недостаточности, каждый из которых представляет собой, по сути, обширный перечень и заслуживает отдельного рассмотрения (что выходит за рамки данного обзора).
3. Симптомы и диагностика
В зависимости от продолжительности и выраженности, выделяют несколько степеней хронической дыхательной недостаточности. В тяжелых случаях и при длительном прогрессировании присоединяются отеки нижних конечностей, асцит (водянка), гепатомегалия. Терминальная (конечная) стадия характеризуется брадикардией, нарушениями экскреторной функции почек, коматозным состоянием, летальным исходом.
Помимо общеклинических методов (сбор жалоб и анамнеза, внешний осмотр, аускультация, пальпация, перкуссия), назначается ряд лабораторных анализов, визуализирующие инструментальные методы (рентген, МРТ, КТ, УЗИ), спирометрические пробы, консультации профильных специалистов по мере необходимости.
4. Лечение
Учитывая многообразие и обилие возможных причин, было бы неправомерным говорить о лечении дыхательной недостаточности: конечно, устранять необходимо причины, а не следствия. Во всех случаях следует в максимально возможной степени восстановить проходимость воздухоносных путей (или убедиться в том, что они проходимы), исследовать функцию газообмена, нормализовать состав крови, обеспечить полноценную гемодинамику. Следует, однако, повторить, что хроническая дыхательная недостаточность далеко не всегда является принципиально обратимой и излечимой: она склонна постепенно, медленно, но неуклонно прогрессировать, вызывая все новые осложнения.
Ключевым прогностическим фактором является своевременность обращения за помощью.
Хроническая обструктивная болезнь легких
МКБ 10: J44
Год утверждения (частота пересмотра): 2018 (пересмотр каждые 3 года)
ID: КР603
Российское респираторное общество
Ключевые слова
хроническая обструктивная болезнь легких
Список сокращений
БА – бронхиальная астма
БДУ – без дополнительных уточнений
ДАИ – дозированный аэрозольный ингалятор
ДДАХ – длительнодействующие антихолинергики
ДДБА – длительнодействующие β2–агонисты
ДДБД – длительно действующие бронходилататоры
ДДВЛ – длительная домашняя вентиляция легких
ДКТ – длительная кислородотерапия
ДПИ – дозированный порошковый ингалятор
ИВЛ – искусственная вентиляция легких
ИГКС – ингаляционные глюкокортикостероиды
КДАХ – короткодействующие антихолинергики
КДБА – короткодействующие β2–агонисты
КТ – компьютерная томография
ЛГИ – легочная гиперинфляция
НВЛ – неинвазивная вентиляция легких
НЯ – нежелательные явления
ОДН – острая дыхательная недостаточность
ОЕЛ – общая емкость легких
ОФВ1 – объем форсированного выдоха за 1–ю секунду
ПСВ – пиковая скорость выдоха
РКИ – рандомизированное контролируемое исследование
ФЖЕЛ – форсированная жизненная емкость легких
ХДН – хроническая дыхательная недостаточность
ХОБЛ – хроническая обструктивная болезнь легких
BODE – B – body mass index (индекс масс тела), O – obstruction (обструкция) D – dyspnea (одышка), E – exercise tolerance (толерантность к физической нагрузке)
CAT – Оценочный тест COPD Assessment Test
FiO2 – фракция кислорода во вдыхаемой газовой смеси
GOLD – Global Initiative for Chronic Obstructive Lung Disease
mMRC – шкала Modified Medical Research Council Dyspnea Scale
PaO2 – парциальное напряжение кислорода в артериальной крови
PaСO2 – парциальное напряжение углекислого газа в артериальной крови
SGRQ – вопросник госпиталя Святого Георгия (St. Georges Respiratory questionnaire)
VA/Q – вентиляционно-перфузионное отношение
SаO2 – насыщение гемоглобина кислородом, %
Термины и определения
Хронический бронхит обычно определяется клинически как наличие кашля с продукцией мокроты на протяжении, по крайней мере, 3-х месяцев в течение 2-х последовательных лет.
Эмфизема определяется морфологически как наличие постоянного расширения дыхательных путей дистальнее терминальных бронхиол, ассоциированное с деструкцией стенок альвеол, несвязанное с фиброзом.
Легочная гиперинфляция – патологическое увеличение объема воздух, остающегося в легких после спокойного выдоха.
Легочная гипертензия – клинический синдром, характеризующийся повышением среднего давления в легочной артерии более 25 мм рт. ст.
1. Краткая информация
1.1 Определение
Хроническая обструктивная болезнь легких (ХОБЛ) – заболевание, характеризующееся персистирующим ограничением воздушного потока, которое обычно прогрессирует и является следствием хронического воспалительного ответа дыхательных путей и легочной ткани на воздействие ингалируемых повреждающих частиц или газов. Обострения и коморбидные состояния являются неотъемлемой частью болезни и вносят значительный вклад в клиническую картину и прогноз [1].
1.2 Этиология и патогенез
Факторы риска
В развитии ХОБЛ играют роль как эндогенные факторы, так и воздействие факторов внешней среды. Курение остается основной причиной ХОБЛ. По некоторым оценкам, в индустриальных странах курение вносит вклад в смертность около 80% мужчин и 60% женщин, а в развивающихся странах − 45% мужчин и 20% женщин [2, 3]. В развивающихся странах существенное повреждающее действие на органы дыхания оказывает сжигание биомасс для приготовления пищи и обогрева жилых помещений.
Этиологическую роль также могут играть профессиональные вредности, пассивное курение и загрязнение воздуха вне помещений. В Европе и Северной Америке вклад загрязнения воздуха на рабочем месте в развитие ХОБЛ оценивается как 15-20% [2]. Вероятно, этот вклад существенно больше в странах, где профессиональные вредности контролируются менее тщательно. Загрязнение воздуха на рабочем месте биологической, минеральной пылью, газами и дымом (на основании самостоятельной оценки пациентами) ассоциировалось с большей распространенностью ХОБЛ [4].
Эндогенные факторы риска включают генетические, эпигенетические и другие характеристики пациента, такие как бронхиальная гиперреактивность и бронхиальная астма (БА) в анамнезе [5], а также перенесенные тяжелые респираторные инфекции в детском возрасте. При этом бронхиальная гиперреактивность является фактором риска развития ХОБЛ даже в отсутствии БА [6,7]; имеются данные и о том, что симптомы хронического бронхита могут увеличивать риск развития ХОБЛ [8,9].
Патогенез
Воспаление дыхательных путей
ХОБЛ характеризуется повышением количества нейтрофилов, макрофагов и Т-лимфоцитов (особенно CD8+) в различных частях дыхательных путей и легких. Повышенное число воспалительных клеток у пациентов с ХОБЛ обнаруживают как в проксимальных, так и в дистальных дыхательных путях. При обострении у некоторых пациентов может наблюдаться увеличение числа эозинофилов.
Оксидативный стресс, т.е. выделение в воздухоносных путях повышенного количества свободных радикалов, обладает мощным повреждающим действием на все структурные компоненты легких и приводит к необратимым изменениям легочной паренхимы, дыхательных путей, сосудов легких.
Важное место в патогенезе ХОБЛ занимает дисбаланс системы «протезы-антипротеазы», который возникает в результате как увеличенной продукции или повышения активности протеаз, так и снижения активности или уменьшения продукции антипротеиназ. Данный дисбаланс часто является следствием воспаления, индуцированного ингаляционным воздействием повреждающих веществ.
Ограничение воздушного потока и легочная гиперинфляция
Экспираторное ограничение воздушного потока является основным патофизиологическим нарушением при ХОБЛ. В его основе лежат как обратимые, так и необратимые компоненты. К необратимым относятся:
Фиброз и сужение просвета дыхательных путей;
Потеря эластичной тяги легких вследствие альвеолярной деструкции;
Потеря альвеолярной поддержки просвета малых дыхательных путей.
К обратимым причинам относятся:
Накопление воспалительных клеток, слизи и экссудата плазмы в бронхах;
Сокращение гладкой мускулатуры бронхов;
Динамическая гиперинфляция (т.е. повышенная воздушность легких) при физической нагрузке.
Существенное значение в патогенезе ХОБЛ имеет и другое патофизиологическое нарушение – легочная гиперинфляция (ЛГИ). В основе ЛГИ лежит воздушная ловушка, которая развивается из-за неполного опорожнения альвеол во время выдоха вследствие потери эластической тяги легких (статическая ЛГИ) или вследствие недостаточного времени выдоха в условиях выраженного ограничения экспираторного воздушного потока (динамическая ЛГИ).
Согласно недавно выполненным исследованям, сужение просвета и уменьшение числа терминальных бронхиол предшествует развитию эмфизематозной деструкции альвеол как при центриацинарной, так и при панацинарной эмфиземе.
Отражением ЛГИ является повышение легочных объемов (функциональной остаточной емкости, остаточного объема, общей емкости легких (ОЕЛ)) и снижение емкости вдоха. Нарастание динамической ЛГИ происходит во время выполнения физической нагрузки, т.к. во время нагрузки происходит учащение частоты дыхания, а значит укорачивается время выдоха и еще большая часть легочного объема задерживается на уровне альвеол.
Неблагоприятными последствиями ЛГИ являются:
уплощение диафрагмы, что приводит к нарушению ее функции и функции других дыхательных мышц;
ограничение возможности увеличения дыхательного объема во время физической нагрузки;
нарастание гиперкапнии при физической нагрузке;
создание внутреннего положительного давления в конце выдоха;
повышение эластической нагрузки на респираторную систему;
Функциональные параметры, отражающие ЛГИ, в частности, изменение емкости вдоха, обладают очень высокой корреляционной связью с одышкой и толерантностью пациентов к физическим нагрузкам.
Нарушения газообмена
альвеолярная вентиляция, Q-сердечный выброс). Участки легких с низким соотношением VA/Q вносят основной вклад в развитие гипоксемии. Наличие участков с повышенным отношением VА/Q ведет к увеличению физиологического мертвого пространства, вследствие чего для поддержания нормального уровня парциального напряжения углекислого газа в артериальной крови (РаСО2) требуется увеличение общей вентиляции легких. Увеличения шунтирования кровотока при ХОБЛ обычно не происходит, за исключениием особо тяжелых случаев обострения, требующих проведения респираторной поддержки.
Легочная гипертензия
Легочная гипертензия может развиваться уже на поздних стадиях ХОБЛ вследствие обусловленного гипоксией спазма мелких артерий легких, который, в конечном счете, приводит к структурным изменениям: гиперплазии интимы и позднее гипертрофии/гиперплазии гладкомышечного слоя. В сосудах отмечается воспалительная реакция, сходная с реакцией в дыхательных путях, и дисфункция эндотелия. Прогрессирующая легочная гипертензия может приводить к гипертрофии правого желудочка и в итоге к правожелудочковой недостаточности (легочному сердцу).
Системные эффекты
Характерной чертой ХОБЛ является наличие системных эффектов, основными из которых являются системное воспаление, кахексия, дисфункция скелетных мышц, остеопороз, сердечно-сосудистые события, анемия, депрессия и др. Механизмы, лежащие в основе данных системных проявлений, достаточно многообразны и пока недостаточно изучены. Известно, что среди них важное место занимают гипоксемия, курение, малоподвижный образ жизни, системное воспаление и др.
1.3 Эпидемиология
По данным ВОЗ, сегодня ХОБЛ является 3-й лидирующей причиной смерти в мире, ежегодно от ХОБЛ умирает около 2.8 млн человек, что составляет 4.8% всех причин смерти [13]. В Европе летальность от ХОБЛ значительно варьирует: от 0,2 на 100 тыс. населения в Греции, Швеции, Исландии и Норвегии, до 80 на 100 тыс. в Румынии. За период от 1990 до 2010 гг глобальная летальность от ХОБЛ практически не изменилась: среднее число пациентов, ежегодно умирающих от ХОБЛ, колеблется между 3 млн и 2,8 млн человек.
Основной причиной смерти пациентов с ХОБЛ является прогрессирование основного заболевания. Около 50-80% больных ХОБЛ умирают от респираторных причин: либо во время обострений ХОБЛ, либо от опухолей легких (от 0,5 до 27%), либо от других респираторных проблем.
1.4 Кодирование по МКБ-10
Хроническая обструктивная болезнь легких (J44):
J44.0 – Хроническая обструктивная болезнь легких с острой респираторной инфекцией нижних дыхательных путей
J44.1 – Хроническая обструктивная болезнь легких с обострением неуточненная
J44.8 – Другая уточненная хроническая обструктивная болезнь легких
Хронический бронхит: астматический (обструктивный) БДУ, эмфизематозный БДУ, обструктивный БДУ
J44.9 – Хроническая обструктивная болезнь легких неуточненная
Хроническая обструктивная болезнь легких БДУ
1.5 Классификация
Ранее классификация ХОБЛ строилась на показателях функционального состояния легких, базирующихся на постбронходилатационных значениях объема форсированного выдоха за 1-ю сек (ОФВ1), и в ней выделялось 4 стадии заболевания (табл. 1).
Таблица 2. Классификация ХОБЛ согласно GOLD (2011 г.)
Число обострений за 1 год
Низкий риск обострений
Симптомы не выражены
Высокий риск обострений
Симптомы не выражены
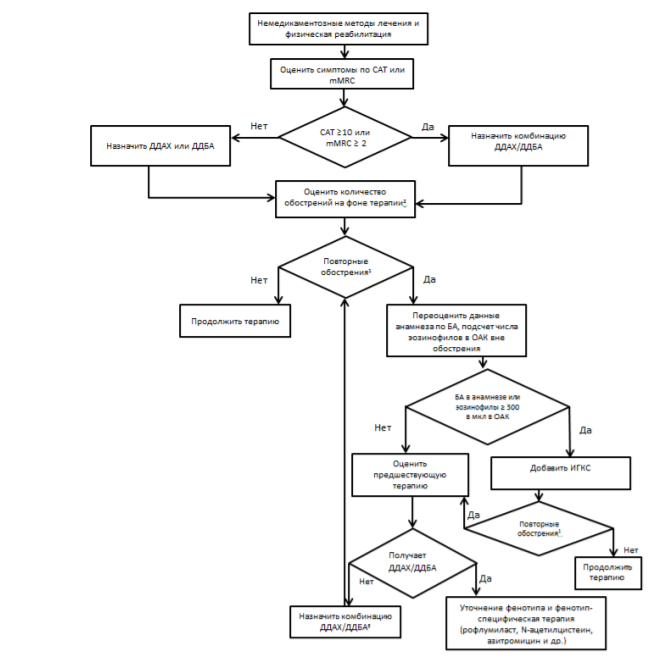
При оценке степени риска рекомендуется выбирать наивысшую степень в соответствии с ограничением скорости воздушного потока по классификации GOLD или с частотой обострений в анамнезе. Также добавлено положение о том, что при наличии у пациента в предыдущем году даже одного обострения, приведшего к госпитализации (то есть тяжелого обострения), его следует относить к группе высокого риска.
С учетом вышесказанного диагноз ХОБЛ может выглядеть следующим образом:
«Хроническая обструктивная болезнь лёгких…» и далее следует оценка:
степени тяжести (I – IV) нарушения бронхиальной проходимости;
выраженности клинических симптомов: выраженные (CAT≥10, mMRC≥2), невыраженные (CAT Таблица 3. Классификация тяжести обострений ХОБЛ
Уровень оказания медицинской помощи
Пациенту необходимо увеличение объема проводимой терапии, которое может быть осуществлено собственными силами больного
Пациенту необходимо увеличение объема проводимой терапии (назначение антибиотиков и/или системных глюкокортикостеродов), которое требует консультации больного врачом
Пациент/ врач отмечают явное и/или быстрое ухудшение состояния больного, требуется госпитализация больного
Замечено, что обострения ХОБЛ чаще всего развиваются в осенне-зимние месяцы.
Наиболее частыми причинами обострений ХОБЛ являются бактериальные и вирусные респираторные инфекции и атмосферные поллютанты, однако причины примерно 20-30% случаев обострений установить не удается. Среди бактерий при обострении ХОБЛ наибольшую роль играют нетипируемые Haemophilus influenzae, Streptococcus pneumoniae и Moraxella catarrhalis. У пациентов с тяжелыми обострениями ХОБЛ могут чаще встречаться грамотрицательные энтеробактерии и Pseudomonas aeruginosa.
К состояниям, которые могут напоминать обострения и/или утяжелять их течение, относятся пневмония, тромбоэмболия легочной артерии, застойная сердечная недостаточность, аритмии, пневмоторакс, выпот в плевральной полости. Эти состояния следует дифференцировать от обострений и при их наличии проводить соответствующее лечение.
2. Диагностика
2.1 Жалобы и анамнез
Основные симптомы ХОБЛ – это одышка при физической нагрузке, снижение переносимости физических нагрузок и хронический кашель [166].
Выраженность одышки рекомендуется оценивать с помощью модифицированной шкалы mMRC(приложение Г1) [177].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Для более комплексной оценки симптомов ХОБЛ рекомендуется использовать шкалу CAT (приложение Г2) [18].
Уровень убедительности рекомендаций А (уровень достоверности доказательств – 1)
Комментарии: Шкала CAT лучше отражает влияние ХОБЛ на повседневную жизнь, самочувствие пациентов и тесно коррелирует с состоянием здоровья, оцененным по вопроснику госпиталя Святого Георгия (St. Georges Respiratory questionnaire – SGRQ).
При сборе анамнеза рекомендуется оценивать частоту предыдущих обострений ХОБЛ [19].
Комментарии: Лучшие прогностические факторы частых обострений (2 и более в год) – это предшествующие обострения и тяжесть ХОБЛ.
У пациентов с ХОБЛ рекомендуется проводить обследование для выявления сопутствующих заболеваний [20].
Комментарии: Поскольку ХОБЛ обычно развивается у людей среднего возраста с длительным стажем курения, то эти пациенты часто имеют различные заболевания, связанные с курением и возрастом. ХОБЛ часто сопутствуют сердечно-сосудистые заболевания, дисфункция скелетных мышц, остеопороз, рак легких и депрессия.
Определенную помощь в постановке диагноза может оказать вопросник для диагностики ХОБЛ (приложение Г3).
2.2 Физикальное обследование
Всем пациентам с ХОБЛ рекомендуется проводить физикальное обследование для выявления признаков обструкции бронхов, эмфиземы, дыхательной недостаточности, оценки работы дыхательных мышц и исключения сопутствующих заболеваний.
УровеньGPP
Комментарии: Физикальные симптомы бронхиальной обструкции и ЛГИ обычно обнаруживают у пациентов с уже тяжелой ХОБЛ. Хотя физикальное обследование является важной частью диагностики в целом, оно обладает низкой чувствительностью и специфичностью в отношении диагностики легкой и среднетяжелой ХОБЛ.
2.3 Инструментальная диагностика
Функциональная диагностика
Всем пациентам с подозрением на ХОБЛ рекомендуется проводить спирометрию для выявления и оценки степени тяжести обструкции дыхательных путей (методологию исследования см приложение Г4) [1, 21].
Комментарии: Спирометрия является основным методом диагностики и документирования изменений легочной функции при ХОБЛ. На показателях спирометрии построена классификация ХОБЛ по степени выраженности обструктивных нарушений.
2.5 Дифференциальная диагностика
| Уровни доказательств | Описание |
|---|---|