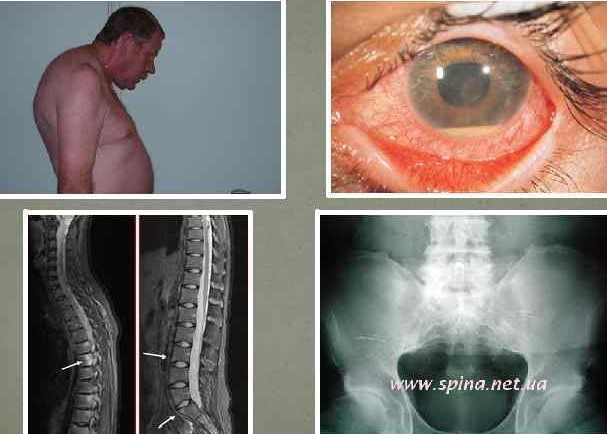
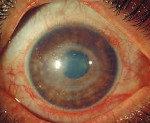
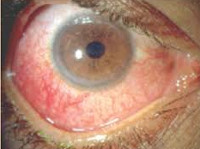
что такое ревматизм глаз
Что такое ревматизм глаз
Проблема диагностики и лечения аутоиммунных заболеваний особо актуальна в современном мире. Их распространённость растёт с каждым годом. Характерной особенностью этих болезней является системность. Они редко поражают один орган. В патологический процесс, направленный против собственных клеток и тканей, вовлекаются различные системы организма, в том числе и орган зрения.
-Гематоофтальмический барьер-это сосуды радужки, эпителий цилиарного тела, пигментный эпителий, ретинальные сосуды. Они действуют как иммунологический барьер и регулируют:
-прохождение АГ из глаза;
-поступление иммунных клеток и АГ в глаз;
-содержание кислорода, витаминов, питательных веществ в водянистой влаге;
-продукты обмена(молочную кислоту, углекислый газ, различные клетки).
Он функционирует на уровне
кровь-ПЭ сетчатки и эндотелий сосудов;
кровь-влага (эндотелий сосудов радужки и эпителиальные клетки цилиарных отростков).
При нарушении проницаемости ГОБ, что бывает при переохлаждении, перегревании, стрессе, травме, инфекциях, гормональных сдвигах и других неблагоприятных условиях, в глаз начинают активно поступать АГ и иммунные комплексы. Развитая сосудистая сеть увеального тракта с обильными анастомозами и высокоинтенсивной иннервацией обеспечивает идеальные условия для удержания патогенов в тканях глаза.
Кроме того, в глазу обнаружены перекрёстно реагирующие АГ(т.е.родственные) между тканями глаза, других органов и микробными агентами. Они запускают аутоиммунные реакции.
-Антигены глазного яблока.
Важной особенностью глаза является наличие в нём, даже в норме, увеитогенных АГ, способных в определённых условиях индуцировать иммунный ответ и вызывать воспаление сосудистой оболочки глаза-увеиты. В процессе воспаления их количество увеличивается.
К числу данных АГ относятся:
-АГ фоторецепторного слоя сетчатки(S-АГ)
-аутоАГ других структур глаза.
Из них S-АГ наиболее изучен. Он способен вызывать в эксперементе различные формы увеитов.
Поэтому эндогенные увеиты-важная и очень сложная проблема офтальмологии.
Увеиты, ассоциированные с системными и синдромными заболеваниями, составляют 27-41% от всех увеитов.
Их причинами служат генетически обусловленные или приобретённые нарушения иммунной системы, которые сопровождаются аномальными реакциями организма на воздействия экзо- и эндогенных факторов, что приводит к развитию аутоиммунных состояний с диффузным поражением соединительной ткани. Пусковой механизм-инфекция(стрептококк, вирусы, бактерии). Поражение глаз обусловлено наличием перекрёстно реагирующих АГ в тканях глаза, суставов, мозга, почек и других органов.
Наиболее частыми заболеваниями, сопровождаемыми воспалительным процессом в увеальном тракте, являются ревматизм, ревматический артрит, болезнь Бехчета, Рейтера, Шегрена и др.
По клинико-анатомическим признакам различают:
-передний увеит(27-63%): ирит, циклит, иридоциклит;
-периферический увеит(14-20%):парспланит, задний циклит, витреит, периферический ретинохориоретинит, нейроувеит;
Учитывая гистогенез оболочек глаза, следует отметить, что деление увеитов по клинико-анатомическому признаку весьма условно, поэтому при постановке диагноза речь идёт только о преимущественной локализации процесса.
Начало заболевания может быть острым (внезапным) и клинически невыраженным(скрытым).
По характеру течения и продолжительности заболевания различают острый, хронический и рецидивирующий увеит.
Формы проявления: негранулёматозный(токсико-аллергический) и гранулёматозный(очаговый) увеиты.
Клинические проявления увеитов:
болевой синдром, перикорнеальная или смешанная инъекция, отёк стромы радужки, сужение зрачка, задние синехии, узелки Кёппе, Бузакка, роговичные и хрусталиковые преципитаты, воспалительные клетки и опалесценция влаги передней камеры, стекловидного тела. Перечисленные проявления характерны для иритов, циклитов, иридоциклитов.
Для парспланитов характерен симптомокомплекс: помутнение передних отделов стекловидного тела(часто-снежкообразные экссудаты на фибриллах, на крайней периферии глазного дна-преретинально, небольшое количество мелких преципитатов, экссудат в зоне плоской части цилиарного тела и на крайней периферии глазного дна, макулопатия, ретиноваскулиты, редко-задние синехии.
Характерный симптомокомплекс задних увеитов: метаморфопсии, фотопсии, сужение поля зрения, скотомы, клеточная инфильтрация или диффузное помутнение стекловидного тела, воспалительные очаги разной степени активности, вторичные ретиноваскулиты, мягкие и твёрдые экссудаты, эпиретинальные мембраны, увеальная(хориоидальная) неоваскуляризация.
Методы диагностики увеитов:
пальпация глазного яблока через опущенное верхнее веко, традиционный осмотр в боковом освещении, проходящем свете, офтальмоскопия, гониоскопия, УЗИ, ОКТ. Постановка клинического диагноза затруднений не вызывает.
А вот правильная постановка этиологического диагноза возможна только при подробно собранном анамнезе, клинико-рентгено-лабораторных исследованиях.
По опыту работы 3-го офтальмологического отделения неотложно госпитализируются с воспалительными заболеваниями чаще всего молодые пациенты, чаще мужчины-с остро возникшими жалобами на боль в одном глазу, покраснение глаза, снижение зрения. Пациенты связывают начало заболевания с переохлаждением или простудным заболеванием. При сборе анамнеза многие рассказывают о болях в суставах или проблемах с позвоночником. Стоят на учёте у ревматолога и принимают регулярно назначенные им препараты-единицы из них, многие не принимают препаратов, ещё большее количество пациентов с данными проблемами живут давно, но к специалистам не обращались.
При установленной этиологии увеита, а чаще это болезнь Бехтерева, ревматизм, задача обследования и лечения данных пациентов упрощается.
При болезни Бехтерева воспаление в глазу развивается через несколько лет после начала артрита или может быть единственным признаком заболевания. Первично поражается один глаз, позднее процесс может поразить и другой глаз. Зависимость между активностью и степенью тяжести увеита и основным заболеванием, как правило, не отмечается. Увеит обычно протекает в виде часто рецидивирующего воспаления с экссудацией в переднюю камеру глаза, появлением гипопиона, возникновением экссудативной плёнки в области зрачка, большим количеством преципитатов. Нередко процесс хронический. Прогноз благоприятный, тяжёлые осложнения встречаются редко.
Увеиты при ревматизме чаще так же встречаются в виде рецидивирующего переднего увеита. Частота рецидивов связана с обострением воспалительного процесса в суставах. Наиболее типичные проявления: сероватые преципитаты, редко-жирные, расширение сосудов радужки с мелкими кровоизлияниям, экссудация в передней камере и области зрачка, синехии зрачка в нижней половине, взвесь в стекловидном теле и редко-отёк макулы и ДЗН. При тяжёлых увеитах-интенсивный экссудативный выпот в переднюю камеру, фибринозная плёнка в области зрачка, обширные плосткостные задние синехии, бомбаж радужки, витреит разной степени выраженности.
При воспалительных процессах неясной этиологии обследование направлено на выявление возможного очага инфекции.
Проводилось лечение в 3 гл.отд. единичным пациентам с увеитами при саркоидозе, о других болезнях и синдромахмы знаем только по данным литературы:увеиты при болезни Бехчета, синдроме Рейтера(уретроокулосиновиальный синдром, синдроме Фогта-Коянаги-Харада(2-х сторонний гранулёматозный увеит, сочетающийся с тугоухостью и витилиго или неврологическими нарушениями), увеиты при увенильном РА(преимущественно у детей до 16 лет).
Лабораторное и инструментальное обследование пациентов с неясной этиологией воспалительных заболеваний глаз в 3-м офт.отд(по стандартам) включает:
-при тяжёлых процессах ВИЧ, гепатиты В, С;
-Биохимическое исследование крови:
Общий белок, альбумины, креатинин, общий билирубин, АСТ, АЛТ, СРБ, РФ, серомукоид;
-Исследование крови на АТ к ВПГ 1,2, ЦМВ, хламидиоз, токсоплазмоз;
-Rg лёгких(по показаниям);
-Rg придаточных пазух носа;
При установленной этиологии воспалительного процесса(чаще болезнь Бехтерева):
-Биохимическое исследование крови:
Общий белок, альбумины, креатинин, общий билирубин, АСТ, АЛТ, СРБ, РФ, серомукоид;
Общие принципы лечения эндогенных увеитов:
-Подавление инфекционного этиологического фактора.
-Блокирование или регуляция местных и системных аутоиммунных реакций.
-Восполнение местного( в глазу) и общего дефицита глюкокортикостероидов.
-Местное лечение в виде капель, мазей:
-НПВС(диклофенак, индоколлир, броксинак, неванак);
-АБ широкого спектра действия при неуточнённой этиологии(ципрофлоксацин, тобрамицин, моксифлоксацин, левофлоксацин):
-Мидриатики(атропин, тропикамид, циклопентолат, мидримакс).
-п/б кеналог, дипроспан(пролонгированные)
-При неуточнённой этиологии АБ внутрь, в/в кап, в/м(ципрофлоксацин, цефтриаксон, цефипим, ванкомицин);
-При болевом синдроме НПВС(диклофенак в/м).
-Особое место в лечении занимает общая КС- терапия:
Дексаметазон 8 мг в/в или преднизолон внутрь по определённой схеме с 80, 60 или 40 мг в сутки в первой половине дня в два приёма утром и в обед с постепенным снижением дозы.
-Иммуннотропное лечение мы не назначаем, т.к. не имеем иммунологических показателей крови.
-Цитостатики мы так же не применяем, т.к. у всех пациентов отмечается положительная динамика на КС, достигается стойкая ремиссия при хронических процессах и выздоровление-при острых.
В этой статье освещены вопросы только клиники, обследования и лечения увеитов. А ещё есть болезнь Шегрена с поражением глаз, поражения глаз при коллагенозах, СПИДе. Орган зрения часто вовлекается в патологический процесс.
Врачам-офтальмологам нужна помощь других специалистов в отношении ранней диагностики системных заболеваний для правильного назначения лечения. Возможно, дополнительные методы обследования наших пациентов. Может быть, новые схемы общего лечения при уже установленной этиологии процесса. И разработка дальнейшей маршрутизации для наблюдения этих пациентов, чтобы предотвратить рецидивы заболевания.
1.Терапевтическая офтальмология. 1985 г. под редакцией проф.М.Л. Краснова, проф.Н.Б.Шульгиной.
2.Офтальмологические проявления общих заболеваний. 2006 г. Руководство для врачей. Е.А. Егоров, Т.В.Ставицкая, Е.С.Тутаева.
3.Увеиты.2014 г. Н.Я.Сенченко, А.Г.Щуко, В.В.Малышев.
4.Эндогенные увеиты.2017 г. Е.И.Устинова.
Подготовил статью врач-офтальмолог 3-го офтальмологического отделения Огольцова Т.В.
Заболевания глаз и ревматизм
К числу ревматических относят патологии, для которых характерно поражение соединительной ткани (местное или системное). Существует связь между заболеваниями глаз и ревматизмом – у людей, которые страдают ревматическими патологиями, могут отмечаться те или иные проблемы с органами зрения, являющиеся следствием основного заболевания или обусловленные применением определенных лекарственных средств. Человеку, страдающему ревматизмом, необходимо регулярно посещать офтальмолога.
Сухость глаз при ревматизме
Многие ревматики страдают периодически возникающей (а иногда постоянной) ксерофтальмией, то есть сухостью глаз. Данное патологическое состояние также называют синдромом «сухого глаза». Для ксерофтальмии характерно снижение продукции слезной жидкости, снижение качества слезы и воспалительные явления. Сухость глаз обычно сопровождается чувством жжения, зуда, рези в глазах, а также покраснением склеры. При ветре и сильном свете может отмечаться повышенная слезоточивость.
Лечение сухости глаз при ревматизме должно заключаться прежде всего в лечении основного заболевания. Чтобы облегчить симптомы, назначаются заменители слезной жидкости (искусственная слеза); подобные препараты образуют на поверхности внешних оболочек глаза жидкую пленку, предохраняющую ткани от пересыхания. Искусственную слезу необходимо использовать регулярно. На ночь могут наноситься специальные гели, которые сохраняются на поверхности глаза дольше, чем жидкие средства.
Когда в результате ксерофтальмии, обусловленной ревматизмом, повреждается роговица глаза, назначаются лечебные глазные капли. При воспалении краев век необходимо регулярно очищать воспаленные области от выделений и применять назначенные врачом мази или кремы.
Ревматические поражения сетчатки и сосудистой оболочки
При ревматических патологиях глаз нередко возникает острый либо хронический воспалительный процесс, затрагивающий сосудистую и сетчатую оболочку. Как правило, воспаление возникает на обоих глазах, но это происходит не одновременно.
При воспалении хориоидеи (сосудистой оболочки), имеющем ревматический характер, на глазном дне возникают очаги поражения, имеющие различные размеры. Воспаление сосудов глазного дна приводит к их склерозу. В области поражения могут отмечаться мелкие кровоизлияния. Если патология протекает тяжело, нарушается кровоток и повреждается зрительный нерв.
Лечение ревматических патологий хориоидеи и сетчатки должно проводиться комплексно и с участием терапевта. Основой такого лечения является медикаментозная терапия противовоспалительными средствами (в том числе кортикостероидами), антибиотиками, рассасывающими препаратами. Применяются также лекарства, способствующие улучшению питания тканей глаза и их регенерации. Если возникают осложнения (катаракта, глаукома, фиброз стекловидного тела), может потребоваться хирургическое лечение.
Воспаление радужной оболочки глаза
Воспалительные патологии радужки глаза (ирит, иридоциклит) типичны для болезни Бехтерева (спондилоартрита) и детского ревматизма. Механизм развития воспалительных явлений в области радужной оболочки при ревматических патологиях изучен не до конца, есть мнение, что существенную роль в данном случае играет наследственный фактор.
Симптомы ревматического поражения радужной оболочки:
Отметим, что при детском ревматизме ирит может протекать без выраженных симптомов.
Лечение в данном случае начинают с местного применения кортизона, после чего при добавляются противоревматические средства.
Противоревматические препараты и патологии глаз
Некоторые противоревматические препараты способны вызывать определенные негативные изменения в глазах. Так, местное применение кортизона иногда приводит к помутнению хрусталика – катаракте. Может негативно повлиять на состояние глаз и такой препарат, как плаквенил (гидроксихлороквин). Больные, которым назначен данный препарат, должны ежегодно проходить осмотр у офтальмолога.
При возникновении проблем с глазами рекомендуем как можно скорее обратиться к врачу-офтальмологу, поскольку причиной негативной симптоматики может являться ревматическая патология или лекарственные препараты.
Врач рассказал, как артрит влияет на наше зрение
Артрит – заболевание, с которым сталкивались многие. По словам хирурга-офтальмолога Дмитрия Дементьева, оно может привести к снижению остроты зрения и появлению некоторых болезней глаз. Об этом врач рассказал в программе «О самом главном» на канале «Россия 1».
В студии появился народный артист РФ Эдгард Запашный. Он признался, что с артритом знаком не понаслышке. Эдгард перенес четыре операции на правом колене, врачи утверждают, что сустав постепенно разрушается. Врач заметил, что артрит может серьезно повлиять на зрение.
Так, у 15-20% людей, которые страдают от него, начинаются изменения сосудистой оболочки глаза. Все это ведет к такому заболеванию, как увеит. Одно из его ярких проявлений – заметное покраснение глаз. Излечиться от увеита, к сожалению, очень и очень сложно: заболевание часто рецидивирует. К другим симптомам ревматоидного артрита, которые отражаются на нашем зрении, относятся жалобы на боль в глазах, «синдром сухого глаза», затуманенное зрение, ощущение песка в глазу и повышенная чувствительность к свету.
У людей, которые болеют ревматоидным артритом, чаще встречаются такие заболевания глаз, как катаракта, кератоконъюктивит, склерит и глаукома. Кроме того, женщины нередко сталкиваются с синдромом Шегрена. Это заболевание вызывает сухость глаз. В результате человек с трудом может опустить веки, роговица его глаза мутнеет, зрение начинает снижаться. Помочь в данном случае может только пересадка роговицы.
Врач заметил, что зрителям, которые страдают от ревматоидного артрита, стоит раз в год проходить осмотр у офтальмолога. Так можно будет предупредить опасные заболевания.
Еще больше интересных новостей – в нашем Telegram-канале @smotrim_ru.
Почему при ревматизме ухудшается зрение?
Давно доказано, что между болезнями глаз и ревматизмом существует прямая связь. Дело в том, что люди, страдающие ревматическими заболеваниями, могут иметь различные проблемы со зрением, которые являются следствием основной патологии. Они характеризуются поражением соединительной ткани многих органов.
Чаще всего при ревматических болезнях начинают болеть суставы. Помимо них, человека также могут беспокоить и проблемы со зрением. Ниже мы рассмотрим самые распространенные ревматические патологии и расскажем, как они отражаются на здоровье наших глаз.
Синдром «сухого глаза» при ревматизме
Ревматизм — это воспалительное заболевание соединительной ткани, при котором страдает сердечно-сосудистая, опорно-двигательная и нервная системы.
Для данной болезни характерно развитие воспалительного процесса в том числе в разных частях глазного яблока. Часто такое состояние приводит к повышенной сухости глаз. Такие больные жалуются на зуд, боль и жжение в глазах.
Лечение сухости глазного яблока стоит начать с лечения основного заболевания. Для облегчения состояния больного и снятия негативной симптоматики назначаются препараты искусственной слезы. Если воспаляются края век, применяются специальные мази и кремы.
Воспаление радужки при болезни Бехтерева
При болезни Бехтерева воспаляются межпозвонковые суставы, что приводит к ограничению подвижности человека. Характерными симптомами болезни Бехтерева являются сильные боли в спине, суставах, ягодицах и пятках.
Если говорить о глазах, то при этом заболевании часто поражается именно радужка. Так проявляется ирит или иридоциклит. Эти воспалительные патологии характеризуются следующими симптомами:
В таком случае назначается лечение глюкокортикостероидными препаратами. В дальнейшем к ним добавляются противоревматические средства.
Склерит при ревматоидном васкулите
При ревматоидном васкулите происходит поражение соединительной ткани. Наиболее частые симптомы этого заболевания — кожные высыпания, хронические язвы голени, ревматоидные узелки. Также поражаются сосуды белковой глазной оболочки, что приводит к склериту. Такое состояние способствует ухудшению зрения.
Для лечения ревматоидного васкулита используются кортикостероиды и цитостатические средства для снижения интенсивности воспалительного процесса.
Как Вы уже поняли, ревматические патологии часто оказывают негативное воздействие на зрительный аппарат человека. Чтобы вовремя предотвратить проблемы со зрением, таким пациентам рекомендуется проходить не реже раза в год обследование у врача-офтальмолога. Только таким образом можно вовремя заметить начавшуюся болезнь и принять меры по ее устранению.
Ревматический увеит
Ревматический увеит – это аутоиммунное поражение структур увеального тракта глазного яблока. Общими симптомами для всех форм являются гиперемия, конъюнктивальная инъекция, боли, фотофобия и слезотечение. Диагностика ревматического увеита включает в себя наружный осмотр, визометрию, тонометрию, биомикроскопию, офтальмоскопию, гониоскопию. При переднем увеите показано местное применение мидриатиков, НПВС, глюкокортикостероидов (ГК). Препаратами второй линии являются производные аминосалициловой кислоты. При поражении задних отделов используются системные ГК и иммуносупрессоры. Анти-ФНО терапия рекомендована при отсутствии эффекта от базовой терапии.
Общие сведения
Ревматический увеит – это острое или хроническое заболевание в офтальмологии, характеризующееся воспалением увеального тракта у пациентов с активными аутоиммунным процессом в анамнезе. В 20% случаев увеит развивается в возрасте 25-35 лет на фоне ревматизма. У детей патологию зачастую диагностируют после достижения 3 лет, при этом серозно-пластический увеит чаще развивается в раннем и дошкольном возрасте. Болеют преимущественно лица женского пола. Для заболевания характерно рецидивирующее течение. Рецидивы возникают в весенне-осенний период. Ревматический увеит представляет собой важную медико-социальную проблему, т. к. поражает молодое трудоспособное население и в 30% случаев приводит к снижению остроты зрения с последующей инвалидизацией.
Причины ревматического увеита
Причиной ревматического увеита является иммуновоспалительное поражение сосудов глазного яблока стрептококкового генеза. Заболевание возникает чаще на фоне хронического, реже острого течения болезни Соколовского-Буйо. При этом поражаются передние отделы увеального тракта, цилиарное тело или сосудистая оболочка. Возможно одновременное вовлечение в патологический процесс всех вышеуказанных структур. Повышают риск развития данной патологии снижение реактивности и резистентности организма, переохлаждение. Провоцирующими факторами рецидивов заболевания могут быть частые ангины. Узелковая форма ревматического увеита, как правило, встречается у пациентов с артритом аутоиммунного происхождения. Также данная патология может быть одним из проявлений таких системных заболеваний, как серонегативный спондилоартрит, ювенильный хронический артрит, болезнь Бехчета.
Симптомы ревматического увеита
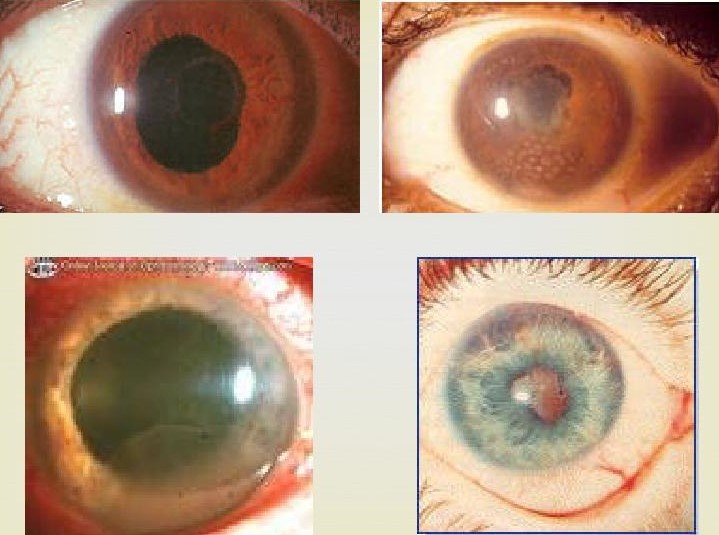
В зависимости от поражения того или иного отдела глазного яблока различают передний, задний, периферический увеит и панувеит. Ревматический увеит протекает остро или хронически. Как правило, воспалительный процесс характеризуется преобладанием экссудативного или транссудативного типа секреции. Ревматический пластический увеит развивается остро, часто ему предшествует конъюнктивит. Пациент предъявляет жалобы на ощущение инородного тела в глазу, жжение, повышенное отделение серозного содержимого, мидриаз. Через 3-4 дня присоединяется цилиарная инъекция. При этом расширение зрачков сменяется их сужением. Спустя 2-3 дня после развития первых симптомов нарастает болевой синдром в области глазницы, слезотечение и фотофобия. Больные отмечают изменения в окраске радужки, что вызвано отеком, гиперемией и секрецией экссудата. В результате образования синехий существует высокий риск развития вторичной катаракты или глаукомы.
Клинические проявления серозно-пластического переднего ревматического увеита сохраняются длительное время, но для этой формы характерно более легкое течение. Пациенты отмечают у себя незначительную болезненность и светобоязнь, реже инъекцию сосудов у края радужки. Наиболее частое осложнение – отслойка стекловидного тела. При серозном варианте заболевание имеет латентное течение без внешних проявлений воспалительного процесса. Как правило, хронический серозный увеит трансформируется в серозно-пластический и осложняется вторичной глаукомой или катарактой. Особенностью геморрагической формы ревматического увеита является преобладание экссудативного типа секреции над транссудатом. При этом в экссудате наблюдается примесь крови. В свою очередь при панувеите в патологический процесс вовлекается еще и сосудистая оболочка. Клинические симптомы периферического ревматического увеита представлены появлением «тумана» или «мушек» перед глазами.
Диагностика ревматического увеита
Диагностика ревматического увеита основывается на анамнестических данных, результатах наружного осмотра, визометрии, тонометрии, биомикроскопии, офтальмоскопии, гониоскопии. При наружном осмотре пациента с ревматическим пластическим увеитом определяется покраснение и инъекция сосудов конъюнктивы, незначительное расширение зрачка, отечность век. Методом биомикроскопии визуализируются пигментные и конусовидные синехии по краю зрачка, отек роговицы и исчерченность ее заднего отдела. Специфическим является симптом «решетки», образованной складками десцеметовой оболочки. В передних отделах радужки выявляются расширенные сосуды. С помощью щелевой лампы можно обнаружить сужение пространства позади хрусталика, ярко выраженный феномен Тиндаля. При серозно-пластической форме ревматического увеита визуализируются небольшие округлые преципитаты серого цвета. На длительное течение указывает изменение их контура с ровного на фестончатый.
При гониоскопии определяется опалесцирующая влага передней камеры глаза, желто-серый экссудат. Проведение офтальмоскопии указывает на незначительную гиперемию в зоне диска зрительного нерва. Макроскопическое исследование оптического среза позволяет выявить скопление патологических взвесей в ретролентальном пространстве и витреальные отслойки. При узелковой форме ревматического увеита методом биомикроскопии можно диагностировать розово-серые узелки, диаметр которых составляет 1-3 мм. После их исчезновения на зрачковом поясе радужки образуются участки атрофии, которые сменяются задними синехиями.
При геморрагической форме ревматического увеита методом гониоскопии выявляются скопления экссудата темно-красного цвета. Жидкость также накапливается в углу передней камеры, в области радужки и зрачка. После рассасывания экссудата при биомикроскопии визуализируются задние синехии. Очаги помутнения при вовлечении в патологический процесс сосудистой оболочки определяются в ходе офтальмоскопии. Они представляют собой желтоватые образования с нечетким контуром. Старые очаги имеют белую окраску. Данный метод позволяет выявить гиперемию диска зрительного нерва. При периферическом ревматическом увеите в ходе проведения биомикроскопии можно обнаружить воспалительные взвеси в стекловидном теле и цилиарную отслойку. Дополнительными методами исследования являются визометрия, позволяющая определить степень снижения остроты зрения, и тонометрия, проводимая для измерения ВГД у пациентов с подозрением на вторичную глаукому.
Лечение ревматического увеита
Тактика лечения ревматического увеита зависит от выраженности клинических проявлений и локализации патологического процесса. Основной метод консервативной терапии острого переднего ревматического увеита – местное использование глюкокортикоидов в каплях и инъекциях с циклоплегическими агентами. Также при данной форме показано закапывание мидриатиков. При рецидивирующем течении (больше 3 рецидивов в год или 2 за последние 3 месяца) рекомендовано назначение лекарственных средств из группы производных аминосалициловой кислоты.
Локальное применение глюкокортикостероидов в форме капель при заднем ревматическом увеите и панувеите малоэффективно. При монокулярном поражении гормональные средства следует вводить в виде ретро- или парабульбарных инъекций. Данный способ введения обеспечивает достаточную концентрацию препарата в зоне воспаления. При бинокулярном ревматическом увеите задних отделов проводится системная терапия иммуносупрессорами, цитостатиками и глюкокортикоидами. Анти-ФНО терапия показана при отсутствии эффекта от всех вышеперечисленных методов лечения. Применяемые препараты относятся к биологическим агентам, которые действуют на фактор некроза опухоли α (ФНО α).
Прогноз и профилактика ревматического увеита
Специфических мер по профилактике ревматического увеита не разработано. Неспецифические превентивные меры сводятся к своевременному лечению системных аутоиммунных заболеваний в анамнезе, нормализации режима сна и бодрствования, коррекции рациона. Всем пациентам следует 2 раза в год проходить обследование у офтальмолога с обязательным проведением тонометрии, визометрии и биомикроскопии. Прогноз для жизни и трудоспособности при своевременной диагностике и лечении благоприятный. Прогрессирование ревматического увеита, образование большого количества синехий и развитие вторичных осложнений (катаракта, глаукома) может привести к полной потере зрения и дальнейшей инвалидизации пациента.