что такое острый гнойный менингит
Гнойный менингит ( Бактериальный менингит )
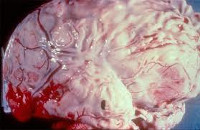
Гнойный менингит — воспалительный процесс, возникающий в мягкой оболочке головного мозга при проникновении в нее гноеродных микроорганизмов (пневмококков, менингококков, стрептококков и пр.). Гнойный менингит характеризуется высокой температурой тела, интенсивной головной болью, тошнотой, рвотой, нарушениями со стороны черепно-мозговых нервов, ранним появлением менингеальных симптомов, гиперестезией, расстройством сознания, психомоторным возбуждением. Диагностировать гнойный менингит можно на основании типичной клинической картины и данных анализа цереброспинальной жидкости. Гнойный менингит является показанием к обязательному проведению антибиотикотерапии. Применяются противоотечные препараты, глюкокортикостероиды, транквилизаторы, противосудорожные средства и пр. симптоматическая терапия.
МКБ-10
Общие сведения
Гнойный менингит — это воспаление мозговых оболочек (менингит), имеющее бактериальную этиологию. Гнойный менингит встречается с частотой 3,3 случаев на 100 тыс. населения. Заболеванию подвержены все возрастные категории, но наиболее часто гнойный менингит развивается у детей до 5 лет. Отмечено, что гнойный менингит часто возникает на фоне ослабленного состояния иммунной системы. Повышение заболеваемости наблюдается в зимне-весенний период. С начала 90-х годов прошлого века произошло существенное снижение заболеваемости гнойным менингитом, уменьшение числа летальных исходов и случаев развития тяжелых осложнений.
Причины возникновения гнойного менингита
К развитию гнойного менингита может приводить не только менингококковая инфекция, но также пневмококки, гемофильная палочка и другие бактерии. Почти половина случаев гнойного менингита приходится на долю гемофильной палочки. В 20% причиной гнойного менингита является менингококк, в 13% случаев — пневмококк. У новорожденных гнойный менингит зачастую возникает в результате стрептококковой инфекции, сальмонеллеза или инфицирования кишечной палочкой.
В зависимости от механизма проникновения возбудителя в оболочки головного мозга в неврологии выделяют первичный и вторичный гнойный менингит. Первичный гнойный менингит развивается при гематогенном распространении возбудителя из полости носа или глотки, куда он попадает из внешней среды. Заражение происходит от больных лиц и носителей воздушно-капельным и контактным путем. Прямое инфицирование мозговых оболочек возможно при переломе черепа и открытой черепно-мозговой травме, открытых повреждениях сосцевидного отростка и придаточных пазух носа, недостаточно тщательном соблюдении правил асептики в ходе нейрохирургических вмешательств.
Вторичный гнойный менингит возникает на фоне имеющегося в организме первичного септического очага, инфекция из которого проникает в оболочки головного мозга. Контактное распространение гноеродных микроорганизмов может наблюдаться при абсцессе головного мозга, остеомиелите костей черепа, септическом синустромбозе. Гематогенное и лимфогенное распространение возбудителя возможно из инфекционного очага любой локализации, но наиболее часто происходит при длительно протекающих инфекциях лор-органов (остром среднем отите, хроническом гнойном среднем отите, синуситах).
Проникновению возбудителей гнойного менингита через гематоэнцефалический барьер способствует ослабленное состояние иммунной системы организма, которое может быть вызвано частыми ОРВИ, гиповитаминозом, перенесенным стрессом, физическими перегрузками, резкой сменой климата.
Классификация гнойного менингита
В зависимости от тяжести клинических проявлений гнойный менингит классифицируется на легкую, среднетяжелую и тяжелую формы. Тяжелые формы заболевания наблюдаются в основном на фоне резкого снижения иммунитета и у пациентов с удаленной селезенкой.
По особенностям течения выделяют молниеносный, абортивный, острый и рецидивирующий гнойный менингит. Наиболее часто встречается острый гнойный менингит с типичными общемозговыми и оболочечными симптомами. Молниеносное течение гнойного менингита с первых часов заболевания характеризуется быстрым нарастанием отека головного мозга, приводящего к нарушению сознания и витальных функций. Абортивный вариант отличается стертой клинической картиной, в которой на первый план выходят симптомы интоксикации. Рецидивирующий гнойный менингит может наблюдаться при недостаточном или запоздалом лечении острой формы заболевания, а также при наличии в организме хронического очага гнойной инфекции.
Симптомы гнойного менингита
Инкубационный период первичного гнойного менингита в среднем длится от 2 до 5 суток. Типично острое начало с резкого повышения температуры тела до 39-40°С, сильного озноба, интенсивной и нарастающей головной боли, тошноты и многократной рвоты. Могут наблюдаться психомоторное возбуждение, бред, нарушения сознания. В 40% случаев гнойный менингит протекает с судорожным синдромом. Специфичные для менингита оболочечные симптомы (симптом Кернига, Брудзинского, Гийена, ригидность затылочных мышц) выражены с первых часов заболевания и усиливаются на 2-3-й день. Типичны выраженная гиперестезия и снижение брюшных рефлексов на фоне общего повышения глубоких рефлексов. Возможно появление диффузной сыпи геморрагического характера.
Очаговая симптоматика, сопровождающая гнойный менингит, чаще всего заключается в нарушении функций различных черепно-мозговых нервов. Наиболее часто наблюдается поражение глазодвигательных нервов, приводящее к двоению, развитию косоглазия, опущению верхнего века и появлению разницы в размере зрачков (анизокории). Реже отмечается неврит лицевого нерва, поражение тройничного нерва, расстройство функции зрительного нерва (выпадение полей зрения, снижение остроты зрения) и преддверно-улиткового нерва (прогрессирующая тугоухость). Более тяжелая очаговая симптоматика свидетельствует о распространении воспалительных изменений на вещество головного мозга или о развитии сосудистых нарушений по типу ишемического инсульта, обусловленных васкулитом, рефлекторным спазмом или тромбозом сосудов головного мозга.
При переходе воспалительного процесса на вещество мозга говорят о развитии менингоэнцефалита. При этом гнойный менингит протекает с присоединением характерной для энцефалита очаговой симптоматики в виде парезов и параличей, нарушений речи, изменений чувствительности, появления патологических рефлексов, повышения мышечного тонуса. Возможны гиперкинезы, галлюцинаторный синдром, нарушения сна, вестибулярная атаксия, расстройства поведенческих реакций и памяти. Распространение гнойного процесса на желудочки мозга с развитием вентрикулита проявляется спастическими приступами по типу горметонии, сгибательными контрактурами рук и разгибательными ног.
Осложнения гнойного менингита
Ранним и грозным осложнением, которым может сопровождаться гнойный менингит, является отек головного мозга, приводящий к сдавлению мозгового ствола с расположенными в нем жизненно важными центрами. Острый отек головного мозга, как правило, возникает на 2-3-й день заболевания, при молниеносной форме — в первые часы. Клинически он проявляется двигательным беспокойством, нарушением сознания, расстройством дыхания и нарушениями со стороны сердечно-сосудистой системы (тахикардия и артериальная гипертензия, в терминальной стадии сменяющиеся брадикардией и артериальной гипотонией).
Среди прочих осложнений гнойного менингита могут наблюдаться: септический шок, надпочечниковая недостаточность, субдуральная эмпиема, пневмония, инфекционный эндокардит, пиелонефрит, цистит, септический панофтальмит и др.
Диагностика гнойного менингита
Типичные клинические признаки, наличие менингеальных симптомов и очаговой неврологической симптоматики в виде поражения черепно-мозговых нервов, как правило, позволяют неврологу предположить у пациента гнойный менингит. Более затруднительна диагностика в случаях, когда гнойный менингит имеет абортивное течение или возникает вторично на фоне симптомов существующего септического очага другой локализации. Чтобы подтвердить гнойный менингит необходимо произвести люмбальную пункцию, в ходе которой выявляется повышенное давление ликвора, его помутнение или опалесцирующая окраска. Последующее исследование цереброспинальной жидкости определяет увеличенное содержание белка и клеточных элементов (в основном за счет нейтрофилов). Выявление возбудителя производится в ходе микроскопии мазков цереброспинальной жидкости и при ее посеве на питательные среды.
С диагностической целью производят также анализ крови и отделяемого элементов кожной сыпи. При предположении о вторичном характере гнойного менингита проводятся дополнительные обследования, направленные на поиск первичного инфекционного очага: консультация отоларинголога, пульмонолога, терапевта; рентгенография околоносовых пазух, отоскопия, рентгенография легких.
Дифференцировать гнойный менингит необходимо от вирусного менингита, субарахноидального кровоизлияния, явлений менингизма при других инфекционных заболеваниях (сыпном тифе, лептоспирозе, тяжелых формах гриппа и др.).
Лечение гнойного менингита
Все имеющие гнойный менингит пациенты подлежат лечению в условиях стационара. Таким больным должна быть неотложно проведена люмбальная пункция и бактериоскопическое исследование ликвора. Сразу же после установления этиологии менингита пациенту назначается антибиотикотерапия. В большинстве случаев она представляет собой сочетание ампициллина с препаратами цефалоспоринового ряда (цефтриаксоном, цефотаксимом, цефтазидимом). При гнойном менингите неустановленной этиологии стартовая терапия заключается во внутримышечном введении аминогликозидов (канамицина, гентамицина) или их комбинации с ампициллином. Тяжело протекающий гнойный менингит может потребовать внутривенного или интратекального введения антибиотиков.
С целью уменьшения гидроцефалии и отека мозга при гнойном менингите назначают дегидратационную терапию (фуросемид, маннитол). Патогенетическое лечение гнойного менингита также включает применение глюкокортикостероидных препаратов (дексаметазона, преднизолона), дозы которых зависят от тяжести заболевания. Наряду с этим производится необходимая симптоматическая терапия. При нарушениях сна назначаются транквилизаторы; для купирования психомоторного возбуждения и судорог — литические смеси (хлорпромазин, дифенгидрамин, тримеперидина), диазепам, вальпроевая кислота; при гиповолемии и развитии инфекционно-токсического шока проводится инфузионная терапия.
В восстановительном периоде после перенесенной острой фазы гнойного менингита рекомендован прием ноотропных и нейропротекторных препаратов, витаминотерапия и общеукрепляющее лечение. Лечение пациентов, имеющих вторичный гнойный менингит, должно включать ликвидацию первичного септического очага, в том числе и путем хирургического вмешательства (санирующая операция при среднем отите, фронтотомия, этмоидотомия, сфенотомия, удаление внутримозгового абсцесса и т. п.).
Прогноз гнойного менингита
По некоторым данным в 14% случаев гнойный менингит приводит к летальному исходу. Однако при своевременно начатом и корректно проведенном лечении гнойный менингит имеет в основном благоприятный прогноз. После перенесенного менингита может наблюдаться астения, ликворно-динамические нарушения, нейросенсорная тугоухость, отдельные слабо выраженные очаговые симптомы. Тяжелые последствия гнойного менингита (гидроцефалия, амавроз, глухота, деменция, эпилепсия) в наше время являются редкостью.
Профилактика гнойного менингита
На сегодняшний день наиболее эффективным способом, позволяющим предупредить гнойный менингит, является вакцинация. Прививки проводится против основных возбудителей гнойного менингита: гемофильной палочки, менинго- и пневмококков. В России эти вакцины не считаются обязательными и вводятся по показаниям или по желанию пациентов.
Вакцинация против гемофильной инфекции проводится в основном детям в возрасте от 3 месяцев до 5 лет и людям, страдающим иммунодефицитными состояниями в результате ВИЧ-инфекции, проведения иммуносупрессивной терапии онкозаболеваний, удаления тимуса или селезенки и т. п. Вакцинация против менингококковой инфекции рекомендована детям после 18 месяцев и взрослым. Детям до 18 месяцев вакцинация проводится по эпидемическим показаниям (например, если менингококковый гнойный менингит диагностирован у одного из членов семьи). В регионах, опасных по менингококковому гнойному менингиту, вакцинация должна проводиться пациентам с иммунодефицитом и людям, имеющим анатомические дефекты черепа. Вакцинация против пневмококковой инфекции показана часто болеющим детям, пациентам с частыми пневмониями и отитами, в случаях пониженного иммунитета.
Гнойный менингит: симптомы, диагностика и лечение заболевания
Гнойный менингит представляет собой воспаление мягкой оболочки головного мозга, которое вызывают приникшие в неё гноеродные микроорганизмы (менингококки, пневмококки, стрептококки и др.).
Заболевание может диагностироваться у всех возрастных категорий людей, однако чаще всего у детей в возрасте до пяти лет. Развитию гнойного менингита способствует ослабленное состояние иммунной системы, поэтому пик заболевания приходится на зимне-весенний период.
При гнойном менингите у больных повышается температура тела, возникает интенсивная головная боль, тошнота, рвота, нарушения со стороны черепно-мозговых нервов, отмечается раннее появление менингеального синдрома, гиперестезия, расстройство сознания, психомоторное возбуждение.
Благодаря развитию современной медицины, на сегодняшний день заболеваемость гнойным менингитом значительно снизилась, число возникновения тяжелых осложнений и летальных исходов уменьшилось.
Услуги по диагностике и лечению менингита предлагает клиника неврологии Юсуповской больницы – ведущий многопрофильный медицинский центр Москвы. Благодаря современному оснащению клиники, внушительному врачебному опыту наших специалистов и применению новейших технологий, в Юсуповской больнице достигается высокая эффективность лечения менингита, в том числе и гнойного.
В основе диагностики гнойного менингита в Юсуповской больнице лежит типичная клиническая картина и данные исследования спинномозговой (цереброспинальной) жидкости.
При гнойном менингите пациентам Юсуповской больницы показано обязательное проведение антибактериальной терапии. Кроме того, назначается применение противоотечных препаратов, глюкокортикостероидов, транквилизаторов, противосудорожных средств и другое симптоматическое лечение.
Гнойный менингит у взрослых и детей: причины развития
Развитие гнойного менингита обусловлено не только менингококковой инфекцией, но и пневмококками, гемофильной палочкой и другими микроорганизмами.
Гнойный менингит у детей часто связан с инфицированием стрептококками, сальмонеллой, кишечной палочкой. В соответствии с механизмом проникновения возбудителя в мозговые оболочки менингит может быть первичным или вторичным. Развитие первичного гнойного менингита обусловлено гематогенным распространением возбудителя из глотки или полости носа, куда он попадает извне контактным и воздушно-капельным путем.
Возникновение вторичного гнойного менингита связано с первичным септическим очагом, имеющимся в организме больного и последующим проникновением инфекции в мозговые оболочки.
Гнойный менингит: симптомы
Длительность инкубационного периода первичного гнойного менингита составляет, в среднем, от двух до пяти дней. Заболевание отличается резким началом. У больных повышается температура тела, которая может достигать 40°С, отмечается интенсивная и нарастающая головная боль, сильный озноб, тошнота и многократная рвота. Может наблюдаться появление бреда, психомоторного возбуждения, спутанности сознания, судорожного синдрома.
Гнойный менингит у взрослых и детей сопровождается специфичными симптомами (Брудзинского, Кернига, Гийена, ригидностью затылочных мышц), которые возникают на ранней стадии заболевания и усиливаются через 2-3 суток. У больных выявляют выраженную гиперестезию и снижение брюшных рефлексов, при этом глубокие рефлексы повышены. В некоторых случаях появляется диффузная сыпь геморрагического характера.
При гнойном менингите у пациентов появляется двоение в глазах, косоглазие, опущение верхнего века, анизокория, что связано с поражением глазодвигательных нервов.
В более редких случаях отмечается поражения тройничного нерва, развитие неврита лицевого нерва, расстройства функции преддверно-улиткового (прогрессирующее развитие тугоухости) и зрительного нерва (снижение остроты зрения, выпадение полей зрения).
Если воспалительный процесс распространяется на ткани мозга, у больных развивается менингоэнцефалит.
Гнойный менингит: последствия у взрослых
Помимо отека головного мозга у больных может наблюдаться развитие септического шока, субдуральной эмпиемы, надпочечниковой недостаточности, инфекционного эндокардита, пневмонии, гнойного артрита, пиелонефрита, цистита, септического панофтальмита и пр.
Гнойный менингит: диагностика
О наличии гнойного менингита опытные врачи-неврологи Юсуповской больницы могут предполагать в случае присутствия у пациента менингеального синдрома и очаговых неврологических симптомов в виде поражения черепно-мозговых нервов.
При абортивном течении гнойного менингита либо его вторичном возникновении на фоне симптоматики существующего септического очага другой локализации диагностика более затруднительна и требует проведения люмбальной пункции с последующим выявлением повышенного давления спинномозговой жидкости, её помутнения или опалесцирующей окраски.
При выполнении исследования ликвора у больных с гнойным менингитом определяется увеличенный уровень клеточных элементов и белка.
Для того чтобы выявить тип возбудителя заболевания в Юсуповской больнице проводится микроскопическое исследование мазков спинномозговой жидкости и её посев на питательные среды.
В ходе диагностики проводится исследование отделяемого элементов кожной сыпи и анализ крови.
При подозрении на вторичный характер гнойного менингита назначается проведение дополнительных исследований, позволяющих определить первичный инфекционный очаг:
В ходе диагностики специалисты Юсуповской больницы дифференцируют гнойный менингит с вирусным менингитом, субарахноидальным кровоизлиянием, менингеальными явлениями при других инфекциях (тяжелыми формами гриппа, сыпным тифом, лептоспирозом и пр.).
Гнойный менингит: лечение
Всем больным с гнойным менингитом показана госпитализация для последующего лечения в условиях стационара. После проведения диагностики, подтверждения диагноза и выявления возбудителя менингита пациентам Юсуповской больницы назначается проведение антибактериальной терапии, чаще всего с ампициллином и препаратами цефалоспоринового ряда.
При гнойных менингитах неустановленной этиологии терапию начинают с внутримышечного введения аминогликозидов (гентамицина, канамицина) либо их комбинации с ампициллином. При тяжелом течении заболевания назначается внутривенное или интратекальное введение препаратов антибактериального действия.
Уменьшить гидроцефалию и отек головного мозга у больных с гнойным менингитом помогает дегидратационная терапия с фуросемидом или маннитолом.
Патогенетическая терапия заболевания проводится с глюкокортикостероидными препаратами, дозировку которых врачи Юсуповской больницы подбирают в соответствии со степенью тяжести гнойного менингита.
Кроме того, проводят необходимую симптоматическую терапию. Нарушение сна корректируется с помощью транквилизаторов, психомоторное возбуждение и судороги купируются литическими смесями, диазепамом, вальпроевой кислотой. Больным с гиповолемией и инфекционно-токсическим шоком проводят инфузионную терапию.
В восстановительный период пациентам назначаются ноотропные и нейропротекторные препараты, витаминные комплексы и общеукрепляющая терапия.
Пациентам с вторичным гнойным менингитом, прежде всего, необходимо ликвидировать первичный септический очаг, в т.ч. и хирургическим способом. Операция при менингите вторичном представляет собой санирующее хирургическое вмешательство при среднем отите, сфенотомию, этмоидотомию, фронтотомию, удаление внутримозгового абсцесса и др.
Для диагностики и лечения менингита в клинике неврологии Юсуповской больницы используется дорогостояще и прогрессивное оборудование. Успешная терапия и скорейшее выздоровление пациентов обеспечивается благодаря опытным специалистам клиники, постоянно повышающим свою профессиональную квалификацию. Для комфортного пребывания больных в Юсуповской больнице предусмотрены уютные, современные палаты, организовано полноценное питание, круглосуточная помощь высококвалифицированного персонала.
Острые гнойные менингиты
Могут быть вызваны практически любой патогенной бактерией, но чаще – гемофильной палочкой (48,3%), менингококком (19,6%) и пневмококком (13,3%). Стрептококк группы B вызывает менингит в 3,4%, листерии – в 1,9%, остальные и неизвестные микроорганизмы – в 13,5% случаев. Ныне увеличивается число пациентов, у которых возбудитель менингита не обнаруживается (возможно, из-за проведения терапии антибиотиками до госпитализации). В кровь бактерии обычно проникают из носоглотки, вслед за чем развивается бактериемия.
В подпаутинное пространство и желудочки мозга бактерии могут проникать и при септикопиемии или метастазировании из инфекционных очагов в сердце, других внутренних органов. Могут проникать и в результате контактного распространения инфекции из септического очага в костях черепа, позвоночника, паренхиме мозга (синусит, остеомиелит, абсцесс головного мозга, септический тромбоз синусов твердой мозговой оболочки). Входными воротами для инфекции служат переломы костей черепа, околоносовых пазух и сосцевидного отростка, а также области нейрохирургического вмешательства. Крайне редко инфекция заносится при люмбальной пункции.
1. Менингококковый менингит.
Возбудитель болезни – грамотрицательный диплококк. Единственным источником заражения является человек – больной или бактерионоситель. Из заразившихся у 10% возникает острый менингококковый назофарингит и лишь в редких случаях – менингококцемия, менингит или их сочетание. 70% заболевающих менингококковой инфекцией – дети, особенно посещающие детские учреждения. После попадания в организм менингококк сначала вегетирует в верхних дыхательных путях и может вызывать быстро преходящий назофарингит. У лиц с иммунодефицитом менингококк проникает в кровь, разносится по организму, в тяжелых случаях вызывает менингококцемию с нередкой геморрагической сыпью. Образующийся эндотоксин вызывает развитие ДВС-синдрома (синдрома внутрисосудистого свертывания с петехиальными кровоизлияниями и тромбозами мелких артерий) и эндотоксического шока.
Инкубационный период длится 2–10 дней. Заболевание начинается остро. Температура тела повышается до 38–40°C. Возникают резкая головная боль, отдающая в шею, спину и даже в ноги, мозговая рвота, менингеальные симптомы (в 20% случаев болезнь течет без симптомов менингита). При запоздалой или неэффективной терапии развивается спутанность сознания (обычно делирий), возбуждение, а далее – оглушенность сознания вплоть до комы. Глазное дно остается нормальным. В крови – нейтрофильный лейкоцитоз, увеличение СОЭ (кровь бывает и нормальной). Давление ликвора через 1–2 дня болезни повышается (до 200–500 мм вод. ст.), он становится мутным, сероватым или желтовато-серым. Плеоцитоз, преимущественно нейтрофильный, чаще достигает 2000–10 000 в 1 мл (число лимфоцитов незначительно), содержание белка – до 10–15 г/л, резко снижается содержание глюкозы. В клетках обнаруживаются менингококки. Характерна геморрагическая сыпь в области ягодиц, бедер, голеней в виде звездочек разной величины и формы, плотных на ощупь и выступающих над кожей. Петехии могут быть на слизистых оболочках, конъюнктиве, иногда на ладонях, подошвах (при других инфекционных менингитах сыпь бывает значительно реже).
Из осложнений наиболее опасен эндотоксический шок. Эндотоксический шок, чаще возникающий у детей, характеризуют:
1) внезапный подъем температуры тела, озноб;
2) обильная геморрагическая сыпь на кожных и слизистых покровах, сначала мелкая, затем увеличивающаяся, с некротическими участками;
3) пульс учащается, АД снижается, тоны сердца приглушаются, дыхание неравномерное;
4) развивается кома, бывают судороги, зачастую пациенты погибают, не приходя в себя (из-за шока и ДВС-синдрома, как считают в настоящее время);
5) может быть поражение надпочечников (ранее именно с этим связывали гибель пациентов).
Длительность болезни при адекватном лечении составляет 2–6 недель. Возможны гипертоксические формы, приводящие к смерти в течение суток. Тяжелые формы болезни могут осложняться пневмонией, миокардитом, перикардитом
2. Менингит, вызванный гемофильной палочкой.
Возбудитель – грамотрицательные палочки Пфейфера-Афанасьева, наиболее опасен серотип b-Hib. Источником инфицирования является только человек. Ныне такой менингит составляет 50% всех случаев гнойного менингита. Болеют преимущественно новорожденные и дети раннего возраста (90% пациентов имеют возраст до 6 лет). У маленьких детей менингит бывает обычно первичным, у взрослых возникает, как правило, вследствие острого синусита, мезоотита, переломов костей черепа. Развитию болезни могут способствовать ликворная ринорея, спленэктомия, гипогаммаглобулинемия, сахарный диабет, алкоголизм. Заболевание растет весной и осенью, летом снижается. Патоморфология, клиника и изменения ликвора аналогичны другим острым гнойным менингитам. Гемофильная палочка может быть выделена как из ликвора, так и из крови (из крови часто уже в начале болезни).
Длительность болезни – от 10 до 20 дней. Встречаются молниеносные формы, но иногда болезнь затягивается на недели, месяцы. У детей с данным менингитом начальным симптомом может быть атаксия. Нередко у детей возникают субдуральный выпот и синдром неадекватной секреции антидиуретического гормона.
Чаще, чем при других гнойных менингитах, развиваются сопор и кома. При отсутствии лечения нередко развиваются параличи наружных глаз мышц, глухота, слепота, гемиплегия, судорожные припадки, умственная отсталость, деменция. В нелеченных случаях смертность новорожденных достигает 90%, у взрослых прогноз более благоприятный, возможно спонтанное выздоровление. При адекватной терапии летальность достигает, тем не менее, 10%, нередки осложнения.
3. Пневмококковый менингит.
Пневмококк (Streptococcus pneumoniae) распространен ныне весьма широко, как и менингококк. Менингит часто развивается на фоне пневмонии (25%), мезоотита или мастоидита (30%), синусита (10–15%), нередко у больных с ЧМТ и ликворным свищом. Предрасполагают к нему алкоголизм, плохое питание, сахарный диабет, миеломная болезнь, гипогаммаглобулинемия, гемодиализ, пересадка органов, спленэктомия (болезнь течет в этом случае особенно тяжело), длительная кортикостероидная терапия и другие причины иммунодефицита. Более 50% пациентов – в возрасте до 1 года или старше 50 лет.
Начало болезни острое с развитием спутанности и/или угнетения сознания, реже – постепенное, на фоне респираторной инфекции. Температура тела может быть высокой, субфебрильной, даже нормальной. Характерно более частое развитие сопора, комы, эпилептических припадков, поражения черепных нервов, очаговых неврологических симптомов (особенно гемипареза, пареза горизонтального взора). Возможно острое набухание мозга с вклинением. Вследствие повышения ВЧД могут быть застойные диски зрительных нервов. На 3–4-й день болезни на слизистой оболочке рта, реже – на руках и туловище появляются высыпания, изредка – мелкая геморрагическая сыпь.
Отмечаются брадикардия, снижение АД, выраженные изменения в крови, в ликворе – нейтрофильный плеоцитоз более 1000 в 1 мкл, гипогликорахия. В случаях молниеносного течения цитоз значительно меньший (негнойный бактериальный менингит), без лечения пациенты погибают на 5–6-й день. Болезнь может принимать затяжное течение. Летальность ныне достигает в среднем 20–30%, у пожилых лиц – 40%. Особенно высока смертность, если менингит развивается вследствие пневмонии, эмпиемы, абсцесса легких или персистирующей бактериемии, вызванной бактериальным эндокардитом. Исключительно высока летальность в случае «австрийского синдрома», который включает пневмококковый менингит, пневмонию и бактериальный эндокардит.
Диагноз подтверждается выявлением пневмококка в ликворе или крови, положительными серологическими реакциями.
4. Листериозный менингит.
Возбудитель болезни – Listeria monocitogenes, аэроб, зоонозная грамположительная коккобактерия, не образующая капсул и спор (серотипы 1а, 1b, 1vb). Болезнь развивается в основном у маленьких детей, особенно новорожденных, и у лиц пожилого возраста с опухолями, на фоне иммуносупрессивной терапии. Лица мужского пола болеют вдвое чаще. Характерна весенне-летне-осенняя сезонность. Основной путь заражения – алиментарный.
Инкубационный период – 1–4 дня. Заболевание начинается остро или подостро. Общемозговые и менингеальные симптомы появляются на фоне признаков интоксикации, болей при глотании, эритематозной сыпи, характерных высыпаний на лице (в форме бабочки), гастроэнтерита, гепатоспленомегалии и желтухи. Температура тела поднимается до 38–40°C, она может сохраняться до 30–50 дней. Нередко возникают спутанность, оглушенность сознания, респираторный дистресс-синдром, что чаще всего указывает на развитие менингоэнцефалита. В отличие от других менингитов, ригидность мышц затылка часто отсутствует. Цитоз в ликворе нередко лимфоцитарный, колеблется от 50 до 100 в 1 мкл, содержание белка несколько повышено, глюкозы – нормальное или слегка снижено. Верификацию возбудителя проводят путем выделения листерий из ликвора, смывов зева, околоплодных вод. При адекватном лечении прогноз в большинстве случаев благоприятный.
5. Стафилококковый и стрептококковый менингиты.
Обычно это вторичные менингиты, развивающиеся в любом возрасте, в частности у новорожденных и детей первых месяцев жизни. В мозговые оболочки инфекция проникает гематогенным путем (при остром стафилококковом или стрептококковом эндокардите, фурункулах, карбункулах, пупочном сепсисе) или контактным способом (при наличии остеомиелита, эпидурита, гнойного отита, синусита).
Начало болезни острое, нередко на фоне септикопиемии. К интенсивной головной боли на 2–3-й день присоединяются менингеальные симптомы, тремор, судороги, нарушения сознания, воспалительная картина крови. Их сочетание с признаками ВЧД и интоксикации составляет ядро клинической картины. Часто в процесс вовлекаются черепные нервы, возникают признаки пирамидной недостаточности. Характерно образование многочисленных микроабсцессов мозга и нередкое присоединение грибковой инфекции. Летальность в остром периоде составляет 20–60%.
Ликвор при поясничном проколе вытекает под очень высоким давлением, он мутный, серый, с зеленоватым оттенком. Нейтрофильный плеоцитоз – от нескольких сотен до 3000 в 1 мкл, содержание белка – 2–6 г/л, глюкозы и хлоридов – понижено. Диагноз основывается на данных анамнеза, клинического обследования и результатов лабораторного исследования ликвора и крови.
6. Рецидивирующий бактериальный менингит.
Повторяющиеся эпизоды бактериального менингита указывают на анатомический дефект и/или иммунодефицит. Рецидивы часто наблюдаются также после ЧМТ, при этом первая атака менингита может случиться много позднее, спустя несколько лет. Как правило, возбудителем болезни является пневмококк. В подпаутинное пространство он может проникать через решетчатую пластинку решетчатой кости, место перелома костей основания черепа, эрозированную костную поверхность сосцевидного отростка, а также при проникающих ранениях головы или нейрохирургических вмешательствах. Часто имеет место ликворная ринорея или оторея, которые могут быть транзиторными (ликворея обнаруживает себя значительной концентрацией глюкозы в секретах из носа и уха, часто она ошибочно расценивается как ринит). «Старинный» признак ликвореи – симптом «чайника»: при наклоне головы истечение из носа усиливается. Радикальное решение проблемы рецидивов менингита состоит в хирургическом закрытии ликворного свища.
7. Менингиты, вызываемые грибками.
Обычно обусловлены сочетанной грибково-бактериальной или грибково-вирусной инфекцией. Из грибков чаще фигурируют Candida, Aspergillus, Rhodotorula – широко распространенные факультативные условно патогенные анаэробы. В период беременности возможно развитие плацентита и внутриутробного инфицирования плода. Кандидоз ЦНС, включая менингит, в 60% случаев развивается у новорожденных и детей первого года жизни.
Развитие заболевания возникает при нарушениях иммунитета, в частности угнетении локальных иммунных реакций эндотелия капилляров, эпендимы, глии, ведущем к увеличению проницаемости гематоэнцефалического барьера. Факторами риска являются внутриутробное инфицирование, недоношенность, перинатальная энцефалопатия, реанимационные мероприятия (катетеризации, длительная ИВЛ и др.), острые бактериальные и вирусные инфекции, лечение их большими дозами антибиотиков и гормонов. Кандидозный менингит может возникать на фоне кандидозного сепсиса, остеомиелита трубчатых костей, артрита.
В клинической картине преобладают общие токсико-инфекционные симптомы. Неврологическая симптоматика неспецифична, ее представляют нарастающее общее беспокойство, двигательное возбуждение и/или вялость, вздрагивания, отказ от еды, рвота, запрокидывания головы, гидроцефалия (выбухание родничков, расхождение костей черепа, расширение вен покровных тканей головы, застойные диски зрительных нервов и др.), лихорадка или субфебрилитет (температура может быть нормальной). Возможны очаговая неврологическая симптоматика, нарушения сознания, признаки декортикации, децеребрации. Диагностике заболевания способствует наличие у ребенка молочницы, глоссита, кожных энантем. Подтверждают диагноз выявление грибов при микроскопии крови и ликвора, диагностические титры антител и определение в ликворе, крови, моче, кале антигена грибка. В ликворе отмечается нейтрофильный плеоцитоз до 1–2 тыс. клеток в 1 мкл, увеличение белка до 1–3 г/л.
Течение процесса может быть затяжным, рецидивирующим. Обычны воспалительные изменения крови, нейтрофилез или нейтропения, признаки иммунодефицита, отсутствие эффекта от лечения антибиотиками и положительный эффект от назначения флуконазола (дифлюкана) уже на 2–5-й день лечения. Эффективны также анкотил (микоцивин), амфотерицин В (фунгизон).
8. Криптококковый (торулезный) менингит и менингоэнцефалит.
Возбудитель заболевания – распространенный сахаромицет Torula histolytica, носительство которого у человека едва ли не поголовное. Заражение происходит через дыхательные пути. Болеют лица любого возраста, чему способствует иммунодефицит, часто – СПИД. Поражаются оболочки мозга, особенно основания мозга, грибок может скапливаться в околососудистых пространствах и желудочках мозга.
Заболевание начинается остро с повышения температуры тела до 37,5–38°C, появления резкой головной боли, рвоты, менингеального синдрома. На 2–5-й день развиваются сонливость, поражения черепных нервов (птоз, диплопия, страбизм, глухота и др.), обнаруживаются застойные диски зрительных нервов. Течение болезни хроническое прогредиентное. При люмбальной пункции ликвор вытекает под высоким давлением, он опалесцирует, может быть мутным. Выявляется лимфоцитарный плеоцитоз (50–2000 клеток в 1 мкл), повышенное содержание белка (до 4–7 г/л), в большинстве случаев – снижение уровня глюкозы. В крови – умеренный нейтрофильный лейкоцитоз, лимфопения. Со временем появляются признаки гидроцефалии, кахексия, нарастающие признаки внутричерепной гипертензии и общей интоксикации.
Диагноз основывается на данных анамнеза, клинической картины и лабораторных исследований. Подтверждают диагноз выявление в ликворе дрожжевых грибков, обнаружение их при его посеве. В лечении используются в/в капельное введение амфотерицина В (фунгизона) по 250 мкг/кг 1 раз в день или через день в течение 4–8 недель, сульфамиды, дегидратация, назначение вазоактивных и метаболических препаратов. Прогноз неблагоприятный, исход всегда летальный
9. Осложнения острых гнойных менингитов.
Встречаются в среднем у 10–30% пациентов, чаще у детей раннего возраста и пожилых лиц.
Ранние осложнения представляют повышение ВЧД, эпилептические припадки, артериальные и/или венозные тромбозы, субдуральный выпот, гидроцефалия, поражения черепных нервов.
К поздним осложнениям относятся резидуальный неврологический дефект, эпилепсия, умственная отсталость, деменция, выраженное органическое снижение личности и мнестико-интеллектуальных функций, задержка психического развития, нарушения поведения, школьные проблемы. Резидуальная энцефалопатия, кроме того, часто фигурирует среди важных условий, способствующих развитию ряда детских психопатологий.
Возможны и такие системные осложнения, как септический шок, эндокардит, гнойный артрит, пневмония, тромбоз глубоких вен голени и тромбоэмболия легочной артерии, реже – рабдомиолиз, панкреатит, септический панофтальмит. К наиболее частым осложнениям, помимо резидуальной энцефалопатии, относятся следующие.
Гидроцефалия. Чаще всего осложняет течение менингита у детей. У новорожденных гидроцефалия возникает в 30% случаев менингита. Гидроцефалия может быть вызвана блокадой оттока цереброспинальной жидкости, иметь окклюзионный характер, но чаще бывает связана с нарушением всасывания ликвора и носит сообщающийся характер, не приводя к серьезному повышению ВЧД. В литературе подчеркивается, что нормотензивная гидроцефалия возникает только при бактериальных менингитах и ее никогда не бывает при вирусных менингитах. При гидроцефалии у детей рекомендуется соблюдать терапевтическую сдержанность. Дренирующие операции показаны, когда гидроцефалия и проявления ВЧД сохраняются или нарастают, несмотря на консервативное лечение.
Нарушение мозгового кровообращения, или мозговой инфаркт. Наиболее часто встречается у детей при менингитах, вызванных гемофильной палочкой, у взрослых – пневмококком. Воспалительный экссудат сдавливает при этом сосуды в подпаутинном пространстве, способствует их тромбированию или спазму. Причиной инфаркта мозга может быть также васкулит. Инфаркт может быть как артериальным, так и венозным. Клинически инфаркт мозга проявляется гемипарезом, нарушением речи, когнитивными, эмоциональными нарушениями и обычно является неблагоприятным прогностическим признаком.
Субдуральный выпот. С помощью КТ выявляется в 20–25% неонатальных менингитов, особенно вызванных гемофильной палочкой. Выпот бывает одно- и двусторонним, но у большинства детей он бессимптомный и самостоятельно рассасывается в течение нескольких недель. Иногда, однако, он влечет упорную рвоту, выбухание родничков, судороги, очаговую неврологическую симптоматику, персистирующую лихорадку, а большой выпот – смещение мозгового ствола. В последнем случае показана пункция родничка, иногда – повторная.
Субдуральная эмпиема. Наблюдается в 2% случаев бактериального менингита у детей. Ликвор при эмпиеме гнойный, с повышенным числом нейтрофилов. Лечение хирургическое.
Эпилептические припадки. Отмечаются у 20–50% больных менингитом, чаще – у детей. Обычно припадки возникают в первые 2–4 дня болезни, затем их вероятность повторения или появления постепенно снижается. Иногда они бывают первым признаком менингита. Припадки могут быть парциальными и/или генерализованными, с вторичной генерализацией. Причиной развития последних чаще служат ишемия или инфаркт мозга, тромбоз корковых вен, субдуральная эмпиема. Более редкие первично генерализованные припадки возникают в результате лихорадки, гипонатриемии, диффузной ишемии (вследствие повышения ВЧД), интоксикации, назначения антибиотиков (особенно высоких доз пенициллина). На ЭЭГ выявляется генерализованная или фокальная эпилептическая активность, иногда ЭЭГ бывает нормальной. Припадки не обязательно указывают на неэффективность антибактериальной терапии. Как позднее осложнение припадки возникают у 3–5% больных.
Нейросенсорная тугоухость. Встречается у 10–35% детей с менингитом (в среднем у 3–9% пациентов). Может быть вызвана поражением как 8-й пары черепных нервов, так и кохлеарного аппарата, часто бывает двусторонней. Слух снижается уже в начале болезни; если он восстанавливается, то обычно в первые 2 недели. Чаще наблюдается при менингококковом менингите, особенно низком уровне глюкозы в ликворе и эпилептических припадках. Применение дексаметазона у детей в начале болезни снижает вероятность развития тугоухости. В части случаев тугоухость имеет кондуктивный характер (связанный с мезоотитом).
10. Лечение острых гнойных менингитов.
Носит комплексный и индивидуализированный характер, включающий следующие методы.
1. Антибиотикотерапия. Судьба пациентов с гнойным менингитом решается в первые дни болезни. Следует как можно раньше установить диагноз и своевременно создать «антибиотическую защиту». Антибиотик подбирается таким образом, чтобы он хорошо проникал через гематоэнцефалический барьер и эффективно воздействовал на вероятного возбудителя менингита (лабораторная верификация возбудителя требует, увы, немалого времени).
У новорожденных наиболее вероятным возбудителем являются грамотрицательные энтеробактерии, стрептококки группы B и листерия. Поэтому вероятнее, что эффективными окажутся комбинации цефотаксима (клафорана) и ампициллина либо ампициллина и гентамицина.
У детей старше 2 лет возбудителями менингита чаще оказываются гемофильная палочка, менингококк, пневмококк. Поэтому более показано назначение цефалоспорина 3-го поколения (цефотаксима или цефтриаксона) или ампициллина. У взрослых с относительно адекватным иммунитетом возбудителями менингита чаще бывают пневмококк или менингококк, реже – стрептококк и листерия, в этой возрастной группе препаратом выбора по-прежнему остается пенициллин. Вместо него можно использовать ампициллин. Но в связи с появлением штаммов пневмококков и менингококков, устойчивых к пенициллину, в последние годы в такой клинической ситуации лечение все чаще рекомендуют начинать с цефалоспорина 3-го поколения. При аллергии к пенициллину или цефалоспоринам применяют левомицетин, но, к сожалению, он неэффективен при инфекции, вызываемой грамотрицательными бактериями и некоторыми штаммами пневмококка. См. также табл. 2–3.
При больничной инфекции, возникающей после нейрохирургического вмешательства или ЧМТ, возбудителем менингита чаще бывают грамотрицательные энтеробактерии, стафилококки, пневмококк и гемофильная палочка. Показана комбинация цефалоспорина 3-го поколения с гентамицином или антибиотиком, действующим на стафилококк, в частности оксациллином или ванкомицином.
У пожилых лиц возбудителем менингита чаще являются пневмококк, листерия или грамотрицательные энтеробактерии, и здесь наиболее оптимальной считается комбинация цефалоспорина 3-го поколения с ампициллином и/или ванкомицином. При аллергии к пенициллинам вместо них назначают действующий на листерий бисептол.
У пациентов со снижением иммунитета эмпирическая терапия зависит от типа иммунодефицита.
При нейтропении (например, после химио-, лучевой терапии, при лейкозах и апластической анемии) возбудителем менингита обычно являются грамотрицательные энтеробактерии (E. coli, Klebsiella, Enterobacter), реже – стафилококки. Предпочтительнее поэтому назначать комбинацию цефалоспорина 3-го поколения с ванкомицином.
При дефиците Т-лимфоцитов и макрофагов (при СПИДе, лимфомах, после кортикостероидной терапии и пересадки органов) возбудителем чаще является листерия, в этом случае назначается ампициллин (цефалоспорины против листерии неэффективны). При недостаточности иммуноглобулинов (при спленэктомии, миеломной болезни, хроническом лимфолейкозе) возбудителем менингита чаще оказываются пневмококк, менингококк или гемофильная палочка. В таком случае более предпочтительна эмпирическая терапия цефалоспорином 3-го поколения.
При назначении нескольких антибиотиков следует избегать комбинаций антагонистически действующих препаратов (например, левомицетина и гентамицина). При лечении нейроинфекций, особенно в тяжелых случаях, антибиотики следует вводить в/в. Внутримышечное введение допускается в нетяжелых случаях. С появлением цефалоспоринов эндолюмбальное введение антибиотиков более не практикуется.
При адекватной антибактериальной терапии ликвор становится стерильным в течение 24–48 ч (при энтеробактериальном менингите – в течение 2–3 суток). Одновременно наступает значительное клиническое улучшение, после чего антибиотик может быть изменен, если к этому времени поступают результаты бактериологического исследования. При успешном лечении на 4–10-й день исчезают менингеальные симптомы. После нормализации температуры антибактериальное лечение продолжается 7–10 дней (при менингококковой инфекции – 5–7 дней, пневмококковой – до 14 дней). При наличии синусита, отита, другой параменингеальной инфекции, а также при менингите, вызванном грамотрицательными бактериями и листерией, длительность терапии увеличивают до 3–4 недель. Перед отменой антибиотиков проводят контрольную пункцию. Условием отмены антибиотиков являются стерильность ликвора, цитоз менее 100 клеток в 1 мкл (при этом не менее чем на 75% состоящих из лимфоцитов).
В случае если при антибактериальной терапии в течение нескольких дней сохраняются лихорадка, угнетение сознания, припадки, нарастают ВЧД или очаговая симптоматика, показаны КТ или МРТ с целью выявления возможных осложнений менингита (абсцесс мозга и др.). Причиной длительной лихорадки могут быть также флебит, метастатическая инфекция (септический артрит, перикардит, эндокардит, офтальмит), токсическое действие препарата (вывод о последнем делается при исключении всех других причин повышения температуры тела). В отсутствие эффекта терапии через 24–48 ч повторяют исследование ликвора. При сохранении лихорадки без видимой причины антибиотики можно отменить при положительной динамике изменений ликвора. Если выявлен первичный очаг инфекции (например, гнойный мезоотит), абсцесс или субдуральная эмпиема, показано срочное хирургическое вмешательство.
Пациентов с подозрением на менингококковый менингит следует изолировать на 24 часа после начала антибактериальной терапии.
2. Патогенетическая и симптоматическая терапия. Первостепенное значение имеют профилактика и контролирование внутричерепной гипертензии. Для ее предупреждения показаны возвышенное положение изголовья (до 30°), адекватная оксигенация, ограничение приема жидкостей до 1,2–1,5 л/сут (избыточное ограничение жидкостей и слишком частое введение лазикса таит опасность: это может повлечь гипогидратацию, снижение АД и уменьшение мозгового кровотока, повышая также риск тромбоза артерий мозга). В критических случаях в условиях реанимационного отделения используют гипервентиляцию (ограниченное время).
При выраженных расстройствах дыхания проводят ИВЛ.
Важная задача – поддержание водно-электролитного баланса в организме. Следует тщательно измерять, сколько вводится и выводится жидкости (в остром периоде для этого необходим постоянный катетер), строго контролировать содержание натрия в крови и тем самым осмолярность сыворотки, чтобы сохранить нормоволемию. Нарушение водно-электролитного баланса может быть связано с неадекватной секрецией антидиуретического гормона, особенно часто встречающегося у детей и ведущего к увеличению натрия в моче и, следовательно, к снижению его содержания в крови. Избыточное введение при этом жидкости приводит к гиперволемической гипонатриемии и отеку мозга с характерными беспокойством, раздражительностью, сонливостью, припадками и комой. Объем вводимой жидкости ограничивают до 1000–1200 мл, а по мере роста натрия постепенно увеличивают до 1500–1700 мл. Уровень содержания натрия должен достигать 125 ммоль/л. Необходимо также следить за стабильностью АД. Дезинтоксикацию в остром периоде устраняют введением гемодеза, желатиноля, в тяжелых случаях – посредством плазмафереза. Важно профилактировать и устранять системные расстройства: шок, ДВС-синдром, инфаркт миокарда, нарушения ритма сердца, пневмонию, тромбоэмболию легочной артерии. При ДВС-синдроме вводят гепарин, свежезамороженную плазму, кортикостероиды. При эпилептических припадках в/в вводят 5–10 мг седуксена. Следует помнить, что припадки могут быть следствием ряда других причин: гипогликемии, гипонатриемии, дыхательной недостаточности. Продолжение антиэпилептической терапии после выписки из стационара чаще всего не показано.
Неблагоприятные прогностические признаки: отсутствие высокого плеоцитоза (при большом количестве бактерий в мазке), очень высокое содержание белка в ликворе, пожилой возраст, наличие сопутствующих заболеваний (спленэктомия, бактериальный эндокардит), менингит, вызванный грамотрицательными бактериями и пневмококками, позднее начало антибактериальной терапии. Резидуальная симптоматика сохраняется примерно у трети больных. У детей нередко нарушается психическое развитие. Химиопрофилактика. В ней нуждаются все лица, находившиеся в тесном контакте с больным. Обычно применяют рифампицин (детям по 10 мг/кг каждые 12 часов в течение 2 дней) или ципрофлоксацин (детям 20 мг/кг в/м однократно).