что такое мягкая артериальная гипертензия
О сердце
Слово «гипертензия» в буквальном смысле переводится с латинского как «сверхнапряжение». Какие стадии и степени есть у гипертензии и сколько факторов риска влияет на ее развитие — подробно в нашей статье.
Классификации гипертензии и разница между ними
Врачи различают три степени и три стадии заболевания. Эти понятия часто путают, однако между ними есть существенная разница.
Степени артериальной гипертензии
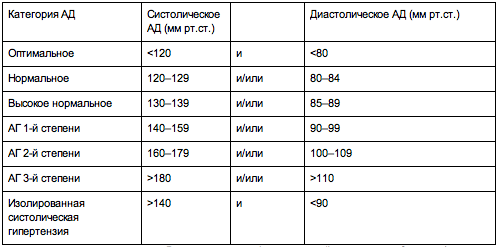
Это классификация по уровням артериального давления (АД): верхнего (систолического) и нижнего (диастолического).
Расширенная классификация уровней артериального давления (в соответствии с Национальными клиническими рекомендациями по лечению гипертонии). Считать кровяное давление «чисто техническим показателем» ошибочно: чем выше его постоянный уровень, тем серьезнее ситуация
Стадии артериальной гипертензии
Здесь деление на категории идет уже по серьезности изменений в организме: насколько выражены эти изменения и как сильно страдают органы-мишени — кровеносные сосуды, сердце и почки. Их поражение — отдельный критерий для оценки риска.
Термин «гипертоническая болезнь» предложен Г.Ф.Лангом в 1948 г. и соответствует термину «эссенциальная гипертензия» (гипертония), который используется в зарубежных странах.
На любой из стадий заболевания давление также может соответствовать любой степени — от первой до третьей. Это очень индивидуально, поэтому, помимо показателей на тонометре, следует ориентироваться на данные обследования. Конкретные показатели всегда принимаются во внимание при назначении терапии, рекомендациях и прогнозах.
Артериальная гипертензия Ⅰ стадии
При регулярном посещении врача и соблюдении правил жизни гипертоника не требует серьезного медицинского вмешательства, если нет ухудшения здоровья.
Прогноз зависит от уровня АД и количества факторов риска: курение, ожирение, уровень холестерина и т.д.
Артериальная гипертензия Ⅱ стадии
Если вовремя не скорректировать процесс лекарственными препаратами, болезнь может прогрессировать и перейти в третью стадию. Избежать этого можно лишь одним способом: контролировать состояние своей сердечно-сосудистой системы и регулярно проходить обследование.
Артериальная гипертензия Ⅲ стадии
В этом состоянии требуются препараты не только для снижения давления, но и для лечения сопутствующих заболеваний. Рекомендация актуальна и для первых двух стадий гипертонической болезни, если у пациента диагностирован диабет, болезни почек или другие патологии.
Артериальная гипертензия — 4 группы риска
Чтобы уберечь сердце и сосуды от поражения и не пропустить состояние, когда будет уже поздно, нужно знать, от каких факторов зависит течение болезни.
4 группы факторов риска:
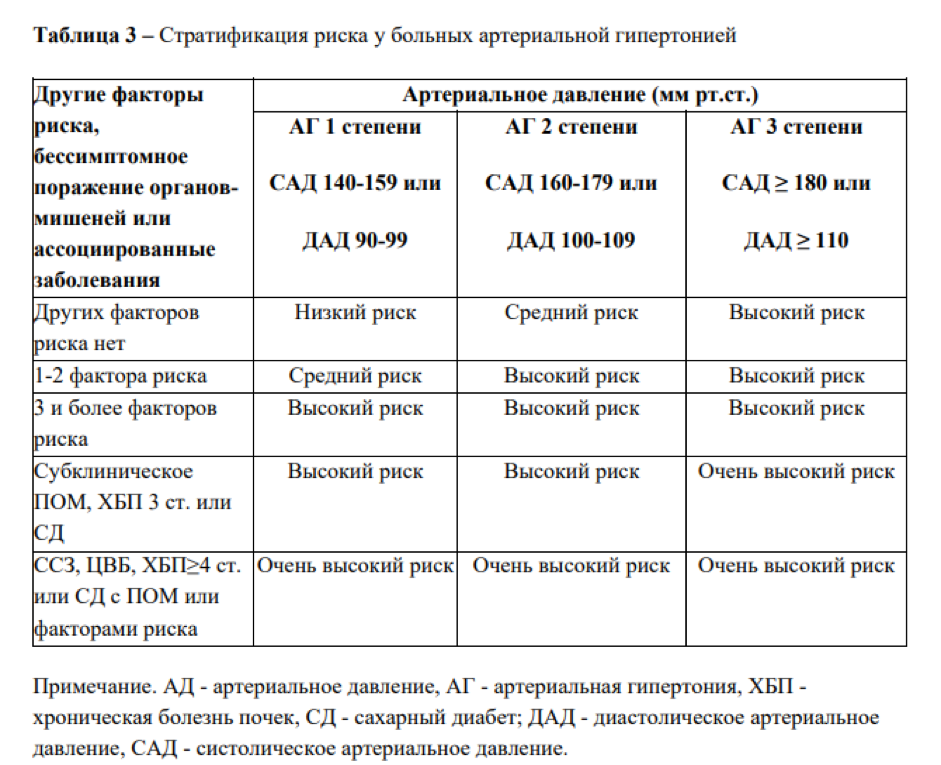
Между факторами риска и классификацией по тяжести заболевания есть прямая связь. Наглядно она показана в Национальных Клинических Рекомендациях Минздрава РФ «Артериальная гипертония у взрослых».
Для определения своей группы риска нужно знать уровень АД и стадию заболевания.
Группы высокого и очень высокого риска
Эти состояния считаются самыми серьезными и требуют особого внимания.
При сочетании более трех факторов риска и артериальной гипертензии 2 степени пациент попадает в группу высокого риска. Также к ней относятся все, у кого существенно выражен хотя бы один показатель из следующих:
повышение уровня общего холестерина от 8 ммоль/л (310 мг/дл),
гипертония третьей степени (систолическое артериальное давление выше или равно 180 мм рт. ст., диастолическое — выше 110 мм рт.ст.),
хроническая болезнь почек третьей стадии,
гипертрофия левого желудочка,
сахарный диабет без поражения органов-мишеней.
К группе очень высокого риска относят пациентов с любым из следующих факторов:
Атеросклеротические заболевания сердца и сосудов, подтвержденные клинически или в ходе визуализирующих исследований (АССЗ). Это может быть стабильная стенокардия, коронарная реваскуляризация (аортокоронарное шунтирование и другие процедуры реваскуляризации артерий), инсульт и транзиторные ишемические атаки, ранее перенесенный острый коронарный синдром (инфаркт или нестабильная стенокардия), а также заболевание периферических артерий. Обязательно учитываются результаты визуализирующих исследований, значимые для прогноза клинических событий: значительный объем бляшек на коронарных ангиограммах или сканах компьютерной томографии (многососудистое поражение коронарных артерий со стенозом двух основных эпикардиальных артерий более чем на 50 %) или по результатам УЗИ сонных артерий.
Сахарный диабет с поражением органов-мишеней, или наличием как минимум трех значимых факторов риска из указанных в следующей части статьи, сюда же приравнивается сахарный диабет первого типа ранней манифестации и длительного течения (более 20 лет).
МЯГКАЯ АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Ключевые слова: мягкая артериальная гипертония, риск осложнений, группа риска, факторы риска.
В работе на основании анализа результатов исследований показано, что при мягкой артериальной гипертонии риск развития сердечно-сосудистых заболеваний неодинаков и определяется многими факторами. Установлено, что пациенты с устойчивым повышением диастолического АД составляют группу повышенного риска возникновения осложнений и на них в первую очередь должны быть направлены лечебно-профилактические мероприятия.
Based on analysis of studies of mild hypertension, the author shows, that the risk of cardiovascular diseases differs and depends on many co-existing factors. The individuals having persistently elevated diastolic pressure represent a risk group for the occurrence of complications and must be the chief object of therapeutical-and-prophylactic measures.
Key words: mild hypertension, risk of complications, a risk group, risk factors.
Д.В. Небиеридзе.
Государственный центр профилактической медицины Минздрава РФ, Москва.
D. V. Nebieridze.
State Center of Preventive Medicine, Ministry of Health, Russian Federation, Moscow.
Критерии мягкой артериальной гипертонии
Исследования с вмешательством
Современная тактика ведения больных
с мягкой артериальной гипертонией
Современные принципы контроля мягкой артериальной гипертонии
Для кардинального снижения частоты осложнений, связанных с АГ (ИБС, инсульты), недостаточно уделять внимание только больным с умеренной и тяжелой формой АГ, — необходимо активно выявлять и лечить лиц с мягкой артериальной
 |
Для кардинального снижения частоты осложнений, связанных с АГ (ИБС, инсульты), недостаточно уделять внимание только больным с умеренной и тяжелой формой АГ, — необходимо активно выявлять и лечить лиц с мягкой артериальной гипертонией
Артериальная гипертония (АГ), распространенность которой среди взрослого населения составляет 20%, остается серьезной проблемой здравоохранения большинства стран, в том числе и России. АГ является одним из главных факторов риска развития сердечно-сосудистых заболеваний и смертности от них, доля которой в структуре общей смертности доходит до 50%. Для успешного контроля АГ и ее осложнений необходимо своевременно выявлять и лечить больных с указанной патологией. Особую актуальность эта проблема приобретает для России. По последним данным рабочей группы ВОЗ (1997 г. ), за последние годы в России отмечается катастрофический рост смертности от ИБС и мозговых инсультов, являющихся основным осложнением АГ. По этим показателям Россия занимает одно из первых мест в Европе.
Проблема контроля АГ и ее осложнений затруднена тем, что большинство больных с указанной патологией не предъявляют жалоб и активно не обращаются к врачу. Повышение артериального давления (АД) у этого контингента находят случайно при профилактических осмотрах населения. Эту категорию людей относят к группе больных с мягкой артериальной гипертонией (МАГ). Основная часть осложнений, связанных с АГ (примерно 60%), приходится именно на контингент лиц с МАГ. Поэтому очевидно, что для кардинального снижения частоты осложнений АГ недостаточно уделять внимание только больным с умеренной и тяжелой формой АГ. Необходимо активно выявлять и лечить лиц с МАГ.
Согласно современной классификации АГ, рекомендованной ВОЗ и Международным обществом по изучению гипертонии в 1993 году [1], мягкую АГ диагностируют в тех случаях, когда диастолическое АД постоянно находится в пределах 90-105 мм рт. ст. и/или систолическое АД — в пределах 140-180 мм рт. ст. (табл. 1).
Таблица 1. Классификация артериальной гипертонии по уровню артериального давления
Прежде всего необходимо помнить главное: лечебно-профилактические мероприятия в отношении лиц с МАГ — это длительный процесс, направленный не только на снижение уровня АД, но главным образом на предупреждение осложнений. Поэтому врач должен контролировать не только АГ, но и другие факторы риска и сопутствующие заболевания, которые могут вызвать развитие осложнений. В табл. 2 представлены факторы, которые необходимо учитывать при оценке общего сердечно-сосудистого риска у больных с МАГ. Всем пациентам с МАГ в первую очередь необходимо дать рекомендации по коррекции модифицируемых факторов риска.
Таблица 2. Факторы риска сердечно-сосудистых заболеваний
Отказ от курения. Следует настойчиво рекомендовать бросить курить в каждой беседе с больным. Необходимо подчеркивать, что люди, продолжающие курить, сохраняют повышенный риск развития ИБС даже после того, как артериальное давление нормализовалось.
Снижение веса. Особое значение имеет избыточное отложение жира в области живота, которое выраженно коррелирует с нарушением липидного обмена и инсулинонезависимым сахарным диабетом. Снижение веса приводит не только к уменьшению АД, но и оказывает благоприятное влияние на липидный профиль и резистентность тканей к инсулину. Американские эксперты рекомендуют низкокалорийную диету с низким содержанием жиров и холестерина (1200 ккал). На основании суммарного анализа многих исследований установлено, что потеря 5 лишних килограммов приводит к снижению систолического АД на 5,4 мм рт. ст., а диастолического АД — на 2,4 мм рт. ст.
Увеличение физической активности. Анализ многих исследований показывает, что регулярные физические тренировки снижают систолическое и диастолическое АД в среднем на 5-10 мм рт. ст. Динамические изотонические нагрузки, например ходьба, более эффективны, чем статические нагрузки типа упражнений со штангой. Мягкие нагрузки, такие как быстрая ходьба в течение 30-60 мин три — пять раз в неделю, более физиологичны, чем интенсивные нагрузки (бег). Физическая активность помогает также сбросить лишний вес и улучшить функциональное состояние организма. Эпидемиологические исследования свидетельствуют о том, что в группе физически активных лиц уменьшается не только смертность от сердечно-сосудистых заболеваний, но и общая смертность. Таким образом, регулярные физические нагрузки должны стать неотъемлемой частью профилактики осложнений у лиц с МАГ.
| Лечебно-профилактические мероприятия в отношении больных с мягкой артериальной гипертонией — это длительный процесс, направленный не только на снижение уровня АД, но в основном на предупреждение осложнений. Поэтому необходимо контролировать как АГ, так и другие факторы риска и сопутствующие заболевания |
Немедикаментозная коррекция указанных факторов риска наряду с ограничением потребления соли (не более 6 г в сутки) и снижением потребления алкоголя должны стать аксиомой для всех больных МАГ независимо от того, будут им назначены гипотензивные препараты или нет. Более того, медикаментозная профилактика осложнений АГ может быть успешной только тогда, когда она проводится в сочетании с немедикаментозной [3, 4]. Было показано также, что немедикаментозные методы — снижение массы тела, увеличение потребление калия и ограничение потребления поваренной соли — позволяют контролировать АД при более низких дозах гипотензивных препаратов [5, 6]. При этом побочные эффекты препарата были выражены меньше, а качество жизни пациентов улучшалось, когда медикаментозное лечение сочеталось с немедикаментозным [7]. Кроме того, при длительном лечении лиц с МАГ врач должен учитывать сопутствующие заболевания, которые значительно повышают риск осложнений, например сахарный диабет и почечные заболевания.
Перечисленные выше гипотензивные препараты охватывают два класса из пяти, используемых в настоящее время для лечения АГ. Чтобы окончательно решить вопрос, насколько они эффективнее других классов гипотензивных препаратов, необходимы длительные исследования в плане эффективности снижения осложнений АГ. Пока что такие исследования проводились только в отношении бета-блокаторов и диуретиков, о чем говорилось выше. Более того, при определенных ситуациях, когда, к примеру, АГ сочетается с ИБС, нарушением ритма или сердечной недостаточностью, невозможно отказаться от применения диуретиков и бета-блокаторов, поскольку именно эти препараты улучшают выживаемость у данной категории больных с АГ. В целом же при выборе первоначального препарата для лечения АГ необходимо руководствоваться как наличием метаболических нарушений, так и сопутствующих заболеваний и осложнений (табл. 3). Если при лечении АГ у конкретного больного какой-либо из пяти основных групп оказался неэффективным, его следует заменить другим препаратом. Если же монотерапия оказывается недостаточно эффективна, то лучше добавить небольшие дозы другого препарата, чем увеличить дозу первоначального. Учитывая различный механизм действия гипотензивных препаратов, шанс на подавление патофизиологических факторов, препятствующих снижению АД, возрастает. Кроме того, комбинированная терапия позволяет также снизить побочные явления из-за использования малых доз препаратов.
Таблица 3. Рекомендации по выбору первоначального препарата для лечения артериальной гипертонии
кровообращения***
Блокады сердца****
** – атриовентрикулярные блокады II и III степени
*** – либо избегать, либо назначать с осторожностью
**** – либо избегать, либо назначать верапамил и дилтиазем с осторожностью
Неотъемлемой частью мероприятий по длительной профилактике осложнений АГ должны стать образовательные программы как для врачей, так и для больных. Ведь если предположить, что для каждого конкретного больного с МАГ врач разработает идеальную программу медикаментозного и немедикаментозного воздействия, провести это в жизнь будет весьма сложно из-за низкой мотивации больных к лечению. Вследствие этого, к примеру, в Центральной Европе только у 22% больных с АГ удается адекватно контролировать АД, а в России — только у 12%. Наиболее ярким примером эффективности образовательных программ является программа по контролю АГ и ее осложнений, проводимая в США с 70-х годов. В результате активной просветительной работы, являвшейся частью проекта по контролю АГ, существенно увеличилась осведомленность больных об этом заболевании, расширился охват их лечением, возросло число адекватно леченных лиц. Это привело к тому, что за 20-летний период действия программы смертность от сердечно-сосудистых заболеваний сократилась вдвое. Известные американские ученые во многих публикациях подчеркивают роль в этом достижении именно образовательной программы.
| При выборе гипотензивного препарата для лечения мягкой артериальной гипертонии необходимо учитывать сопутствующие осложнения и заболевания, а также метаболические нарушения |
Врач должен информировать больного с МАГ о риске осложнений, факторах и заболеваниях, сопутствующих АГ, а также рассказать о методах медикаментозного и немедикаментозного лечения этого заболевания. Каждый этап лечения и профилактики должен быть согласован с больным. Необходимо выяснить, каким лекарствам и методам немедикаментозной профилактики отдает предпочтение больной. Такие меры должны обеспечить осознанное участие больного в лечебно-профилактическом процессе и повысить его эффективность. В заключение необходимо подчеркнуть, что успех в предупреждении осложнений АГ будет определяться активным выявлением и сочетанным медикаментозным и немедикаментозным лечением лиц с МАГ при условии адекватного сотрудничества врача и больного. Это потребует значительных усилий с обеих сторон, без которых коренного перелома в снижении осложнений АГ вряд ли можно добиться.
Литература
Артериальная гипертензия

Что такое артериальная гипертензия?
Синдром артериальной гипертензии – повышение артериального давления (АД) у взрослого человека выше 130/80 мм рт. ст. Он возникает по неясной причине или имеет вторичное происхождение. В результате повышенного напряжения сосудистых стенок происходит их изменение, в результате чего страдают практически все органы. На поздней стадии гипертонии она приводит к развитию тяжелых осложнений, Акоторые нередко становятся причиной инвалидности или летального исхода.
Лечение артериальной гипертензии современными препаратами помогает избежать осложнений и продлить активную жизнь.
Причины артериальной гипертензии
Классификация артериальной гипертензии включает деление ее на виды в зависимости от происхождения. Различают эссенциальную и симптоматическую (вторичную) формы патологии:
У 90- 95% больных имеется первичная гипертензия, или гипертоническая болезнь. В этих случаях причины артериальной гипертензии могут быть такими:
Патогенез артериальной гипертензии связан с активацией каскада химических реакций в организме, которые приводят к повышению напряжения сосудистой стенки и нарушению чувствительности к сосудорасширяющим факторам. Большинство лекарств при этом заболевании действуют на то или иное звено этого каскада реакций, блокируя его на молекулярном уровне.
Степени и виды артериальной гипертензии

Гораздо большее значение в определении тактики лечения имеют стадии артериальной гипертензии. Они не зависят от цифр АД, а определяются тяжестью поражения внутренних органов:
Симптомы и диагностика
Нередко высокое АД не сопровождается жалобами, однако это не означает, что оно не вредит сосудам. Как правило, единственный способ узнать, есть ли у пациента высокое АД, – регулярное измерение его с помощью тонометра.
В некоторых случаях больные ощущают:
Симптомы гипертензии, требующие срочной медицинской помощи:
При этом АД превышает 180/110 мм рт. ст. Особенно опасно такое состояние у беременных.
После исследования определяется вероятность развития осложнений.
Она зависит от степени гипертонии, наличия факторов риска (курение, ожирение и многие другие) и поражения внутренних органов.
Лечение артериальной гипертензии
Основные методы лечения артериальной гипертензии:
Профилактика заболевания
Профилактика артериальной гипертензии заключается в устранении возможных внешних факторов, провоцирующих ее развитие – стрессов, курения, гиподинамии, употребления алкоголя, ожирения, употребления большого количества соли и постоянных стрессов.
Лечение гипертензии в клинике «Мама, Папа, я»
При первых признаках повышения АД рекомендуем обратиться в один из филиалов сети семейных клиник «Мама, Папа, Я», расположенный в Москве, к врачу-кардиологу. Наши преимущества:
Гипертоническая болезнь

Существуют две формы гипертонии (гипертензии): первичная и вторичная. Приблизительно 90-95% пациентов с гипертонией имеют первичную форму. В отличие от вторичной гипертензии, первичная не имеет четко выраженной известной причины возникновения. Поэтому её диагноз ставится после исключения известных причин, которые включают то, что называется вторичной гипертензией. Так, например, АД может симптоматически повышаться при болезни почек и так далее.
Артериальное давление: кровяное давление, возникающее вследствие работы сердца, которое накачивает кровь в сосудистую систему, и сопротивления сосудов.
Показания артериального давления обычно даются как два числа: например, 120 на 80 (пишется как 120/80 мм рт.ст.).
Верхнее число называется систолическим АД (более высокое давление и записанное первое число) — это давление, которое кровь оказывает на стенки артерии, когда сердце сжимается, чтобы прокачать её в периферические органы и ткани. Нижнее число — диастолическое АД (меньшее давление и второе записанное число) — это остаточное давление, оказываемое на артерии, когда сердце расслабляется между ударами.
Нормальное кровяное давление величина относительная, которая зависит от возраста, физических нагрузок, психологического состояния, и даже от приема различных лекарственных препаратов.
Гипертоническая болезнь возникает, когда меньшие кровеносные сосуды тела (артериолы) сужаются, заставляя кровь оказывать чрезмерное давление на стенки сосуда и заставляя сердце работать сильнее, чтобы поддерживать давление. При этом АД достигает или превышает 140/90 мм рт.ст.
Диастолическое давление чаще наблюдается у людей моложе 50 лет. При старении систолическая гипертензия становится более серьезной проблемой. По крайней мере четверть взрослого населения (и более половины из них старше 60 лет) имеют высокое кровяное давление.
Причины и факторы риска
Несмотря на многолетние активные исследования, не существует объединяющей гипотезы для учета патогенеза (механизма возникновения) гипертонической болезни. При хронической давней гипертонии объем крови и сердечный выброс часто являются нормальными, поэтому гипертония поддерживается повышением системного сосудистого сопротивления, а не увеличением сердечного выброса. Имеются также свидетельства увеличения тонуса сосудов. Кроме того, свою роль в развитии болезни имеют нарушения нервной и эндокринной регуляции АД.
Многие факторы могут влиять на кровяное давление, в том числе:
У вас повышенный риск возникновения гипертонической болезни, если Вы:
Классификация гипертонической болезни
Единой классификации не существует, однако чаще всего используется рекомендованная ВОЗ. Гипертоническая болезнь в зависимости от степени повышения давления делится на три стадии:
Гипертония 1-й стадии. Мягкая или пограничная стадия. Давление составляет 140/90 мм рт.ст. или выше.
Гипертония 2-й стадии. Умеренная стадия. Давление составляет 160/100 мм рт.ст. или выше.
Гипертоническая болезнь 3 стадии. Тяжелая форма гипертонии. Клиническое систолическое артериальное давление составляет 180 мм рт.ст. или выше, а диастолическое составляет 110 мм рт.ст. или выше.
Заболевание также делится на три стадии, в зависимости от степени развития:
1 стадия: незначительное повышение АД. Жалоб нет, работа сердечно-сосудистой системы не нарушена.
2 стадия: постоянное повышение АД и связанное с этим увеличение левого желудочка сердца.
3 стадия: повышение АД влияет на работу сердца, головного мозга и почек.
Течение гипертонической болезни
Риск, связанный с повышением артериального давления, является непрерывным, при каждом повышении систолического артериального давления на 2-3 мм рт. ст.
Осложнения возникают непосредственно из-за повышенного давления (церебральное кровоизлияние, ретинопатия, гипертрофия левого желудочка, застойная сердечная недостаточность, артериальная аневризма и разрыв сосудов), от атеросклероза (увеличение коронарного, церебрального и почечного сосудистого сопротивления), а также от снижения кровотока и ишемии (инфаркт миокарда, церебральный тромбоз, инфаркт и почечный нефросклероз).
Если Ваше артериальное давление плохо контролируется, Вы рискуете получить:
Прогноз
Большую часть времени высокое кровяное давление можно контролировать с помощью медикаментов и изменений образа жизни.
В качестве профилактики заболевания следует:
Лечение гипертонической болезни в Инновационном сосудистом центре
В наших клиниках работают опытные кардиологи, которые могут точно установить причины повышения артериального давления и назначить терапию, соответствующую причинам и стадии заболевания.
При гипертонической болезни мы всегда проводим тщательный диагностический поиск, выявляя все возможные причины вторичной гипертензии, особенно связанные с поражением сосудов (вазоренальная гипертония, повышение артериального давления на фоне сужения сонных артерий, при наличии опухолей надпочечников).
В Инновационном сосудистом центре возможно проведение коррекции причин артериальной гипертензии с помощью эндоваскулярных методов (стентирование почечных артерий, радочастотная денервация почечных артерий).