что такое крипт абсцессы в толстом кишечнике
Что такое крипт абсцессы в толстом кишечнике
По мере стихания заболевания начинаются процессы репарации и регенерации. Поверхность кишки вновь выстилается эпителием, однако количество желез остаётся сниженным в течение длительного времени. Неправильное расположение и снижение количества желез зачастую являются единственными признаками патологических изменений в фазе ремиссии. Популяция бокаловидных клеток восстанавливается и нередко даже увеличивается.
Диагностика
Атака в форме проктита или проктосигмоидита может иметь скрытый характер и развиваться исподволь, хотя чаще встречается внезапное, острое начало заболевания. Язвенный колит характеризуется хроническим рецидивирующим течением, периоды стихания процесса чередуются с обострениями симптомов [5]. Кардинальными признаками активного колита являются ректальное кровотечение и диарея. В зависимости от тяжести заболевания встречаются также типичные симптомы воспалительного процесса, например, лихорадка.
Рентгенологическое исследование
Рентгенологические исследования, проведённые в активной стадии НЯК, показали наличие триады главных признаков: отёк, изъязвление и нарушение произвольной моторики кишки [17]. Изъязвления распознаются по спикулам или циркулярным язвам. Воспаление вызывает нарушение моторики, характерны спазм и усиление перистальтики.
Длительно протекающий язвенный колит сопровождается укорочением длины и сужением просвета кишки. При различных вариантах поражения присутствует сглаживание изгибов. Визуальная картина слизистой оболочки в этой стадии определяется главным образом выраженной степенью воспалительного псевдополипоза. Восстановление почти нормальной картины контура кишки возможно в случае незначительно выраженного поражения. Предварительный рентгенологический диагноз язвенного колита ставится тогда, когда не обнаруживаются возбудители специфического кишечного заболевания.
Криптит
В конечном отделе прямой кишки и в анальном канале есть углубления в виде кармашков – это крипты. На дне крипт располагаются устья анальных желез, протоки которых извилисты и могут проникать за пределы сфинктера. Само углубление свободно сообщается с полостью прямой кишки, поэтому туда регулярно попадают каловые массы. В норме это не является проблемой, поскольку крипты регулярно дренируются, а секрет анальных желез не дает патогенным микроорганизмам распространиться вглубь кишечной стенки.
Этот диагноз отсутствует в международной классификации болезней (МКБ), поэтому проктологи ассоциируют его с другими болезнями, которые сопровождаются воспалением крипт, например, анальной трещиной или парапроктитом. Как и при большинстве проктологических заболеваний, главным фактором, приводящим к развитию криптита, является травматическое повреждение каловыми массами. Помимо этого, провоцирующим фактором может стать диарея и закупорка протока анальной железы. При диарее стенка кишки воспаляется и отекает, что может перекрывать устье крипты, нарушая ее дренаж.
Симптомы
Основной симптом криптита – это боль в области ануса. Она может быть тупой и ноющей, а может носить острый нестерпимый характер. В ряде случаев она распространяется в органы малого таза. Помимо этого, могут присутствовать и следующие симптомы:
При образовании закрытого абсцесса, боль становится нестерпимой и пульсирующей. Она усиливается при дефекации, поэтому больные бессознательно пытаются задерживать стул. Это еще больше усугубляет ситуацию и иногда может приводить к развитию спазма анального сфинктера. Когда дренирование крипты восстанавливается, симптомы утихают.
Различают острое и хроническое течение криптита. При остро протекающем заболевании и своевременном лечении наступает выздоровление. Наличие рецидивов свидетельствует о хронизации процесса. Хронический криптит носит волнообразный характер с периодами ремиссии и обострения, спровоцировать последние могут запоры или диареи.
Что будет, если не лечить криптит
При отсутствии лечения и дренирования воспаление распространяется на соседние ткани, затрагивает другие крипты и даже параректальную клетчатку. В результате образуются проктиты, парапроктиты и свищи. Помимо этого, хроническое заболевание может привести к формированию рубцовых изменений ткани прямой кишки (пектеноз). Если он распространяется более чем на четверть диаметра анального канала, нарушается эластичность и растяжение тканей. Это усугубляет проблемы с дефекацией и образует порочный круг: запор — обострение криптита.
Что делать
При возникновении боли в области ануса нужно обращаться к врачу, поскольку это может быть симптомом самых разнообразных заболеваний. Доктор проведет обследование, проставит диагноз и предложит план лечения. Для диагностики криптита проводят стандартное для проктологии обследование:
• Пальцевое ректальное исследование. При пальпировании (прощупывании) или осмотре пораженной крипты отмечается наличие уплотнения и инфильтрация тканей.
• Аноскопия и ректоскопия позволяют осмотреть слизистую анального канала и конечного отдела прямой кишки. В месте проекции воспаленной крипты обнаруживается покраснение и отек слизистой. При надавливании может выходить гнойное отделяемое.
• Фистулография. Данное исследование необходимо для визуализации свищевого хода. Метод требует введения контрастного вещества с последующим выполнением рентгеновских снимков.
В ряде случаев для уточнения диагноза применяется УЗИ с помощью ректального датчика или МРТ органов малого таза.
Лечение
Лечение неосложненной формы заболевания проводится с помощью консервативных методик. В первую очередь необходимо нормализовать стул. С этой целью проводят коррекцию режима питания — исключаются острые, жирные, соленые блюда, алкоголь. Чтобы кишечник опорожнялся регулярно, необходимо употреблять достаточное количество пищевых волокон (содержатся в большом количестве в овощах, фруктах и крупах) и жидкости. В некоторых случаях лучше воспользоваться клизмами, так как пищевые волокна могут приводить к учащению дефекации, разжижению стула и раздражению кишечной стенки.
Немаловажное значение имеет личная гигиена. После каждой дефекации необходимо подмывание, ежедневно рекомендуется делать сидячие ванночки со слабыми растворами антисептиков. В качестве медикаментозных средств врач может прописывать микроклизмы с лечебными препаратами или ректальные суппозитории. В результате лечения происходит вскрытие инфицированной крипты и ее дренирование – воспалительный процесс стихает и пациент выздоравливает. Однако при неэффективности терапии и развитии осложнений показано хирургическое вскрытие абсцессов и их дренирование.
Если воспаление развивается повторно, говорят о хроническом криптите. В этом случае требуется своевременное лечение каждого эпизода, чтобы предотвратить распространение воспаления на окружающие ткани.
Абсцесс кишечника
Абсцесс кишечника – это гнойное поражение стенки кишечника, являющееся следствием перехода гнойно-воспалительного процесса с близлежащих органов или лимфогенного либо гематогенного распространения инфекции из других очагов. Заболевание может протекать с бурно развивающейся симптоматикой, гипертермией, резким болевым синдромом на фоне тяжелого общего состояния либо в рецидивирующей форме. Основой диагностики является характерная клиническая картина, результаты ультразвукового исследования, данные КТ. Лечение заболевания – хирургическое, выполняемое на фоне массивной антибактериальной терапии.
МКБ-10
Общие сведения
Абсцесс кишечника – ограниченный очаг гнойного воспаления в стенке кишечника. В общей хирургии данную патологию рассматривают как форму гнойно-воспалительных процессов в брюшной полости, переход гнойного процесса с соседних органов или как осложнение хирургических вмешательств. Анатомо-физиологические особенности брюшной полости, в том числе свойства брюшины, топография органов обуславливают формирование ограниченного воспалительного очага в кишечнике.
Причины
В 8% случаев конкретную причину развития абсцесса кишечника установить не удается.
Патогенез
Ограниченное гнойное воспаление в зоне абсцесса кишечника может организовываться несколькими путями: формированием очага в месте попадания инфекционного агента, нагноением инфицированного экссудата, скоплением крови или желчи в области хирургического вмешательства, а также ограничением переходящего с соседних органов патологического процесса, в том числе при перитоните.
Симптомы абсцесса кишечника
Клиническая картина на начальных этапах определяется основным заболеванием: холециститом, язвенной болезнью, аппендицитом, травмой брюшной полости или другим. При осложнении основной патологии абсцессом кишечника развивается характерная симптоматика: резкое интенсивное повышение температуры тела, значительное ухудшение общего состояния пациента, ознобы, выраженная боль в брюшной полости (ее локализация зависит от места формирования абсцесса).
Выделяют три варианта течения заболевания. В большинстве случаев процесс начинается бурно, с гипертермией, выраженным болевым синдромом, общее состояние пациента тяжелое. Данное течение определяется быстрым нарастанием инфильтрата в брюшной полости. При вяло формирующемся инфильтрате течение заболевания характеризуется быстрым развитием лихорадки при плавном нарастании интенсивности болевого синдрома.
Возможно рецидивирующее течение, при котором на фоне уменьшения инфильтрата клинические признаки стихают, болевой синдром становится менее выраженным, но при формировании внутри уменьшившегося инфильтрата ограниченного гнойного очага симптомы резко усиливаются.
Если абсцесс формируется в послеоперационном периоде (как осложнение хирургического вмешательства), развитие заболевания может идти двумя путями. В первом случае после операции самочувствие пациента улучшается, температура нормализуется, а после образования гнойного очага нарастает характерная симптоматика. Во втором случае температура после оперативного лечения не нормализуется и сохраняется вплоть до вскрытия гнойника.
Абсцесс может самостоятельно прорваться в просвет кишечника, при этом состояние пациента резко улучшается. В случае вскрытия абсцесса в брюшную полость могут сформироваться очаги осумкованного гнойного воспаления, разлитой перитонит.
Диагностика
Абсцесс кишечника имеет клиническую картину, схожую с другими гнойно-воспалительными заболеваниями брюшной полости, что затрудняет его диагностику. Основанием для предположения развития абсцесса кишечника является характерная симптоматика в сочетании с данными анамнеза, указывающими на возможный источник инфекции или перенесенное хирургическое вмешательство.
Дифференцировать данное заболевание необходимо от абсцессов брюшной полости других локализаций: межкишечного абсцесса, поддиафрагмального абсцесса, абсцесса дугласова пространства, других внутриорганных абсцессов. Для постановки диагноза и различения с другими патологиями используются следующие методики:
Лечение абсцесса кишечника
Основой лечения кишечных абсцессов является хирургическое удаление гнойника в сочетании с массивной антибиотикотерапией. Назначаются антибиотики из групп цефалоспоринов, аминогликозидов, фторхинолонов, эффективные в отношении аэробной, анаэробной флоры. Хирургическое лечение заключается во вскрытии очага гнойного воспаления, его санации, дренировании. Применяется лапаротомный доступ, локализация которого определяется местом абсцесса.
Если локализация гнойного очага четко не определена или возникли диагностические сложности, проводится срединная лапаротомия, позволяющая врачу-хирургу получить доступ ко всем отделам кишечника. При поражении конечных отделов кишечника возможна операция через трансректальный доступ. Обязательно очаг гнойного воспаления дренируется для последующей аспирации отделяемого и промываний.
Прогноз и профилактика
При своевременной диагностике, проведении адекватного хирургического лечения, хорошего дренирования очага, назначении антибиотиков, обладающих высокой эффективностью в отношении возбудителя прогноз абсцесса кишечника благоприятный. Ухудшают прогноз множественные абсцессы, осложнения в виде перитонита, сепсиса.
Профилактика патологии заключается в своевременном обращении пациентов за квалифицированной помощью, адекватном лечении заболеваний, которые могут стать причиной абсцесса, качественной ревизии брюшной полости в процессе проведения оперативных вмешательств, правильном ведении пациентов в послеоперационном периоде.
Криптит — это распространенное заболевание, представляющее собой хроническое воспаление углублений анального канала (морганиевы крипты, анальные пазухи) в которые выходят протоки анальных желез. Симптоматически заболевание проявляется в болевом синдроме, жжении и зуде в области прямой кишки.
Морганиевы крипты – это углубления в анальном канале. Они являются продолжением так называемых морганиевых синусов, которые расположены между морганиевой столбиками. Морганиевы крипты в своей верхней части свободно сообщаются с просветом прямой кишки. Дно же этих крипт прикрыто полулунными заслонками. В морганиевы крипты открываются протоки анальных желез.
В нормальной ситуации каловые массы попадают в крипты, но не приводят к патологиям за счет того, что не скапливаются в них. В случае травмирования стенок углубления или из-за наличия других заболеваний просвет анальной железы может закупориться, что вызывает воспалительный процесс.
На сегодняшний день в Юсуповской больнице функционирует одно из лучших отделений проктологии в России. Именно эту клинику чаще всего выбирают пациенты для лечения заболеваний прямой кишки. Кроме того, сюда приезжают тысячи пациентов для лечения сложнейших заболеваний в области кардиологии, гинекологии, неврологии, онкологии.
Преимуществ лечения Юсуповской больницы довольно много: высокий уровень медицины, современное оборудование для диагностики и лечения, инновационные методики терапии. Здесь самые высокие показатели эффективности лечения и полного выздоровления даже при самых сложных заболеваниях и абсолютная прозрачность финансовых расчетов.
Криптит: причины
В норме, кишечное содержимое в норме может попадать в морганиевы крипты. При этом это никак не отражается на их состоянии, так как они самоочищаются, а секрет анальных желез не дает патогенным микроорганизмам проникнуть в более глубокие слои. Но иногда такой нормальный процесс может быть нарушен. Причиной такого является обычно травматизация стенок морганиевой крипты твердыми каловыми массами или примесями к ним (например, косточки, шелуха от семечек, кусочки отрубей и т.д.).
Другой причиной нарушения опорожнения крипт может быть вызвано закупоркой их из-за попадания твердых комочков кала, отека слизистой оболочки при диарее.
Наконец, еще одной причиной возникновения криптита может стать закупорка (обтюрация) протоков анальных желез, которые открываются в эти крипты.
Итак, причиной воспалительного процесса в крипте может стать любое нарушение опорожнения прямой кишки (длительные запоры), любая минимальная травма прямой кишки. При нарушении же функции анальных желез, например, закупорке их просвета воспаление может перейти на более глубокие слои стенки прямой кишки, что является причиной парапроктита.
Криптит: симптомы
Если у вас есть криптит, вы, вероятно, будете испытывать признаки или симптомы, вызванные заболеванием кишечника, таким как язвенный колит или инфекционный колит.
Симптомы, связанные с криптитом, могут включать:
Криптит: осложнения
Обычно криптит, который представляет собой не что иное, как абсцесс (крипт-абсцесс), вскрывается самостоятельно в просвет прямой кишки. Если же этого не происходит, процесс воспаления распространяется на соседние крипты, что может развиться в гнойный проктит – воспаление стенки прямой кишки. Однако, чаще всего такой гнойный криптит осложняется переходом инфекции вглубь стенки прямой кишки с выходом в клетчатку, которая окружает ее, что является острым парапроктитом.
Если абсцесс в крипте все же опорожняется в просвет кишки, но отток из нее недостаточен, либо факторы, которые привели к возникновению криптита, такие как запор, микротравматизация после длительных натуживаний, трещины заднего прохода, большие геморроидальные узлы, нарушающие отток из крипт и т.д., воспаление в крипте переходит в хроническое, с периодическими обострениями.
В результате возникает рубцовая деформация самой морганиевой крипты, что ведет к образованию неполного внутреннего свища прямой кишки. В некоторых случаях при хронизации воспалительного процесса в верхней трети анального канала, там, где дно крипты, формируется плотная рубцовая ткань – т.н. пектеноз.
Выраженный пектеноз, в случае, когда рубец занимает более четверти окружности анального канала, эластичность его тканей и растяжимость снижаются, а это, в свою очередь, ведет к нарушению опорожнения прямой кишки.
Заболевания, связанные с криптитом
Несмотря на «страшное» название, криптит может помочь врачу-проктологу диагностировать болезнь или инфекцию кишечника. Если гистопатологический анализ показывает, что у вас есть криптит, вероятно, у вас имеется одно из следующих заболеваний:
Криптит: диагностика
Диагностика криптита в отделении колопроктологии Юсуповской больницы проходит следующим образом: вначале врач выясняет все жалобы, которые предъявляет пациент, далее проводится оценка его общего состояния.
После этого начинается наружный осмотр области промежности, перианальной области и тщательное пальцевое ректальное исследование, во время которого оценивается состояние анального канала. Затем проводится аноскопия и ректороманоскопия. При необходимости проводится ректальное УЗИ, проктография и биопсия (при подозрении на опухолевый процесс).
При вовлечении в процесс только крипты при наружном осмотре анального отверстия обычно не отмечается никаких изменений. При пальцевом ректальном исследовании в верхней трети анального канала и при пальпации в области самой крипты выявляются болезненность и отечность.
При осмотре через аноскоп иногда можно отметить и отек, и гиперемию (покраснение) в области крипты, отложение фибрина, а при надавливании на крипту из нее может выделяться гной. Однако, к сожалению, при этих видах исследования не всегда возможно увидеть дно самой крипты.
Криптит: лечение
Специалисты Юсуповской больницы разрабатывают терапию по лечению криптита в зависимости от основной причины. При дивертикулите лечение включает диету с низким содержанием клетчатки, жидкую диету, а в некоторых случаях и прием антибиотиков.
Люди с язвенным колитом или болезнью Крона, вероятно, должны внести изменения в свою диету или принимать лекарства, чтобы уменьшить воспаление и отек. В качестве примера препаратов, используемых для лечения этих состояний, можно привести сульфасалазин (Азульфидин) и мезаламин (Асакол и Лиалда).
В более тяжелых случаях для уменьшения воспаления вам может потребоваться принимать гормональные противовоспалительные лекарства, известные как кортикостероиды. Новые лекарственные средства, известные как биологические препараты, также могут блокировать воспаление, но другим путем.
При инфекционном колите лечение, обычно, заключается в восполнении потери жидкости, или регидратации раствором электролита. Все симптомы обычно проходят самостоятельно через несколько дней.
Легкие случаи ишемического колита часто лечатся приемом антибиотиков, обезболивающих средств, восполнением потери жидкости и жидкой диетой. Если ишемический колит развивается внезапно (острый ишемический колит), лечение может включать:
Некоторым людям может потребоваться хирургическая операция для удаления части тонкого кишечника, толстой или прямой кишки.
В Юсуповской больнице для терапии криптита имеются все необходимые условия и средства. Опытные проктологи располагают обширными знаниями, опытом и помогут пациенту в кратчайшие сроки прийти к выздоровлению. Все врачи ведут активную научную деятельность, посещают семинары и симпозиумы, следят за новинками, а взаимная поддержка в коллективе помогает быть лучшими среди лучших. Лечение в Юсуповской больнице назначается только по итогам комплексного обследования и носит индивидуальный характер, а внедрение современных технологий позволяет минимизировать уровень травматичности самых сложных операций. Чтобы записаться на прием к врачу-проктологу следует позвонить по официальному телефону.
Хронические воспалительные заболевания кишечника
Что принято считать хроническим невоспалительным заболеванием кишечника? Какими методами можно подтвердить диагноз? Какая терапия наиболее эффективна? Рисунок 1. Слизистая кишечника при болезни Крона Хроническим воспалительным забо
Что принято считать хроническим невоспалительным заболеванием кишечника?
Какими методами можно подтвердить диагноз?
Какая терапия наиболее эффективна?
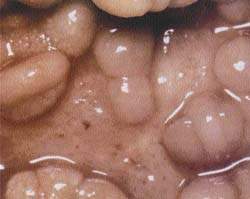 |
| Рисунок 1. Слизистая кишечника при болезни Крона |
Хроническим воспалительным заболеванием кишечника принято считать каждый длительный энтерит — как инфекционной, так и иммуноаллергической этиологии, который ведет к хроническому воспалительному процессу в кишечнике.
Помимо целиакии, эти заболевания включают в себя язвенный ректоколит, болезнь Крона и другие более редкие заболевания: колит при болезни Бехчета, некротизирующий энтероколит у детей младшего возраста. Все эти заболевания характеризуются:
— неизвестной этиологией (кроме целиакии);
— воспалительным характером поражений;
— хроническим течением и возможными рецидивами;
— ассоциацией с другими некишечными заболеваниями;
— хорошей реакцией на кортикостероидную терапию;
— возможностью хирургического разрешения (лечения).
В возникновении данных заболеваний большую роль играют как географический (встречаются чаще в Северной Европе), так и генетический факторы.
Болезнь Крона встречается чаще в западных странах и среди городского населения.
Этиология неизвестна, можно лишь предположить влияние инфекционных заболеваний и питания. Патогенез связан с нарушением ответной иммунной реакции со стороны слизистой кишечника, характер которой недостаточно изучен, известно лишь, что происходит активация Т- и В-лимфоцитов, увеличивается производство цитокинов и комплемента.
Гистопатологические наблюдения позволяют выявить два основных и множество промежуточных типов нарушений при хроническом воспалении кишечника.
Болезнь Крона. Характеризуется четко отграниченными трансмуральными сегментарными поражениями, разделенными между собой внешне неизмененной слизистой. Поражение распространяется на мезентериальные лимфоузлы. Может быть затронут любой участок желудочно-кишечного тракта, но чаще поражается кишечный отдел подвздошной кишки. Типично формирование стенозов, абсцессов и фистул. Характерны отек слизистой, изъязвления, атрофия и утолщение кишечной стенки, гиперплазия лимфоузлов.
Наблюдается гранулематозное поражение. В 60-70% случаев гранулема обнаруживается на хирургическом материале и лишь в 30-40% при биопсии. Гранулема состоит из эпителиоидных и гигантских клеток. Несмотря на тенденцию к некрозу, казеозного некроза не отмечается. Легко формируются язвы и фистулы.
Язвенный ректоколит. Это заболевание ободочной кишки. Начинается с ректального уровня и распространяется вверх. Процесс поверхностный, затрагивает подслизистую, слизистую и редко более глубокие слои. Для острой стадии характерны гиперемия слизистой, отек, легко кровоточащие эрозии и язвы. В промежутках между язвенными поражениями слизистая гипертрофирована, нередко образуются псевдополипы. Описанные поражения могут сочетаться с перианальными трещинами. Гистологически характерно образование крипт и абсцессов, в которых накапливаются лимфоциты, эозинофилы, нейтрофилы, плазматические клетки. Гранулематозная ткань отсутствует.
Варианты вышеописанных двух основных типов хронических воспалительных заболеваний кишечника:
1. Язвенный энтероколит. Некоторыми авторами считается врожденной формой болезни Крона. Поражения затрагивают весь пищеварительный тракт, но преимущественно локализуются в конечной части подвздошной кишки и в начальном участке ободочной кишки.
2. Синдром Бехчета, при котором к кишечным поражениям присоединяются ретинит, слепота, болезненные язвенные и некротические поражения слизистой рта и гениталий.
3. Некротизирующий энтероколит у грудных детей часто приводит к летальному исходу. Клинические проявления болезни приходятся на первую неделю жизни: диарея с примесью крови, признаки перитонита и шок. Характерны множественные язвенные поражения с перфорацией.
Классически хронические заболевания кишечника характеризуются как желудочно-кишечными (диарея, боли в животе, наличие крови в кале), так и общими (температура, потеря веса, задержка физического развития) симптомами.
Болезнь Крона: на фоне анорексии, типичной для этого заболевания, преобладают общие симптомы. Боли в животе напоминают приступы аппендицита. Кровь в кале обнаруживается редко. При осмотре отмечается болезненность в правой подвздошной области, там же иногда пальпируется масса.
Язвенный ректоколит: преобладают кишечные симптомы — тенезмы, диарея с примесью крови. При пальпации живота отмечается болезненность по ходу ободочной кишки.
Стенозы, абсцессы и фистулы, трещины, мегаколон, перфорации с массивным кровотечением, карцинома ободочной кишки, энтеропатия с потерей белка. Характерны такие общие осложнения, как воспаление радужки, сосудистой оболочки глаза, афтозный стоматит, артрит, перихолангит, склерозирующий холангит.
Хроническая диарея с болями в животе, кал с примесью крови позволяют думать о хроническом воспалительном заболевании кишечника.
Для подтверждения диагноза необходимо оценить данные лабораторного анализа: общий анализ крови; сидеремию; трансферинемию; иммуноглобулины; время свертываемости крови; содержание в крови кальция, фосфора, цинка, меди; костный возраст; С-реактивный белок, a1-антитрипсин; анализ кала. Особо важную роль для постановки диагноза приобрела контрастная рентгенография с барием. Широко используется рентгенография с двойным контрастированием, при которой отмечается:
— уменьшение просвета кишечной стенки;
— неоднородность рисунка;
— кистовидные участки.
Наличие этих трех признаков в терминальной части подвздошной кишки образует триаду Bodart, типичную для болезни Крона.
О распространении воспалительного процесса позволяют судить участки, заполненные лейкоцитами, меченными радиоактивным йодом I111. Компьютерная томография незаменима для выявления осложнений (фистул, абсцессов).
Окончательный диагноз ставится на основе биопсии.
Дифференциальный диагноз проводится с
— аллергическим колитом;
— узловой лимфоидной гиперплазией;
— хроническим гранулематозным заболеванием;
— аппендицитом;
— полипозом и лимфомой кишечника;
—болезнью Шенлейна — Геноха.
За последние годы значительно улучшился. Детская смертность практически исчезла (от 15 до 2%).
Большую тенденцию к рецидивам имеет язвенный ректоколит. Наблюдение за детьми заключается в
— контроле за ростом;
— контроле за показателями воспалительного процесса;
— за терапией [10].
Диетотерапия играет важную роль, особенно при болезни Крона, для которой характерна потеря веса и задержка роста [1, 2, 10, 15, 17].
Новый подход к терапии заключается в возможности достигнуть ремиссии с помощью диеты без гормональной терапии [1, 18, 21, 23, 24, 25].
Фармакотерапия основана на применении кортикостероидов [26], сульфасалазина, салазопирина [27, 28, 29], метронидазола [30]. Иммуносупрессоры малоприменимы из-за их токсичности.
Хирургическое лечение возможно при тяжелых осложнениях (мегаколон, стенозы, абсцессы, фистулы) и в случаях задержки роста в пубертатном и препубертатном периодах [13, 14].
Из клинической практики
Поражение печени, хотя и без явных клинических проявлений, встречается довольно часто при хронических заболеваниях кишечника. У взрослых в 70% случаев развивается перихолангит с портальной триадой. У 50% отмечаются жировые изменения печени. 10% приобретают заболевания печени. Цирроз печени развивается у 5%.
Другие, более тяжелые и редкие осложнения — это хронический активный гепатит, склерозирующий холангит и карцинома желчевыводящих путей.
Необходимо отметить, что у детей частым осложнением является хронический активный гепатит, в то время как перихолангит и склерозирующий холангит встречаются очень редко и протекают бессимптомно.
Представляем клинический случай язвенного колита у девочки трех лет. Начальная фаза заболевания протекала бессимптомно. Впоследствии развилась ярко выраженная гепатомегалия.
Девочка была госпитализирована в трехлетнем возрасте. За 8 месяцев до госпитализации отмечались раздражительность, потеря аппетита, непостоянные боли в животе, кал с примесью алой крови. С вышеописанной симптоматикой девочка была госпитализирована. При осмотре отмечалась значительная гепатомегалия (+4 см из-под реберной дуги по правой среднеключичной линии). В анализе крови СОЭ 104 мм в час; общий белок крови 9,9 гр%; альбумин 2,5 гр%; a1-глобулин 0,3; a2-глобулин 1,1; b-глобулин 1,0; g-глобулин 5,0; IgG 4810 мг%; щелочная фосфатаза 1273 МЕ; антитела противоядерные и против гладких мышц отсутствуют.
В период госпитализации девочка жаловалась на частые боли в животе. В кале примесь слизи и алой крови. При анализе слизи кала выявлено множество нейтрофильных лейкоцитов. Эндоскопически выявлен обширный воспалительный процесс по всей ободочной кишке с отеком слизистой. При контакте с инструментом слизистая легко кровоточила.
При множественных биопсиях проводился гистологический анализ, который выявил изрежение железистых протоков с моно- и полинуклеарной инфильтрацией.
Чрескожная печеночная биопсия выявила воспалительные и грануломатозные изменения преимущественно в портобилиарных пространствах. Более того, отмечался воспалительный процесс типа перихолангита и начального холангита в межлобулярных протоках.
Лечение преднизолоном в начальной стадии и далее салазопиридином (SAZP) привело к полной ремиссии кишечной симптоматики. Клиническая ремиссия с полной регрессией гепатомегалии (печень пальпировалась у реберной дуги) была подтверждена гистологически. Нормализовались и лабораторные показатели (IgG 997 мг%).
Известно, что язвенный колит нередко сопровождается непереносимостью белка коровьего молока, поэтому были проведены кожный тест и тест на определение специфичных IgE. IgE были значительно увеличены.
Быстрая клиническая ремиссия была обусловлена двумя факторами: назначением салазопиридина (SAZP) и одновременным исключением из диеты коровьего молока.
Chronic inflammatory bowel diseases
Summary
Chronic inflammatory bowel diseases are commonly believed to present in the form of two diseases with aetiologies of unknown origin, Ulcerative Rectocolitis and Chron’s Disease, which are characterised by important inflammatory events affecting the normal structure of the intestinal wall, with a tendency to relapse.
Both diseases share a variety of common characteristics and are thus considered by many as one single clinical entity.
The common features are the following:
— unknown aetiology
— inflammatory aspect of the lesions
— chronicity of the course of disease, with possible relapses
— association with extra-intestinal symptoms
— good response to corticosteroid therapy
— recourse to surgery (for a limited number of cases).
The aforenamed two paradigmatical pictures constitute the essentials of a spectrum comprising an indefinite number of intermediate pictures, for example Behcet’s Colitis, similar to Ulcerative Colitis but where ulcers can be found in the area of the mouth and the genitals, or Ulcerative Enterocolitis of the infant, thought to be a congenital form of Chron’s Disease.
Both pictures display gastrointestinal symptoms such as diarrhoea, tenesmus and bloody stools, usually prevailing in Ulcerative Colitis, and are accompanied by general symptoms such as fever and weight loss, usually found in Chron’s Disease.
One of the recent and most interesting aspects of Chron’s disease is the possibility to induce remission as well as restoration of the patient’s growth by administration of an elementary diet. The administration of a hypercaloric diet has also proved useful in correcting growth speed and in reducing the need of steroids, which also play an important role in inducing disease remission.
In order to further maintain remission, the administration of salazopirina (sulfosalazina) and corresponding salacylates, as well as of immunosoppressors such as azathioprine and cyclosporins, have proved useful. The administration of metronidazolo is indicated in the case of perineal injuries only. The use of surgery should be limited to complications and, in the presence of failure to thrive, only if the lesions are well delimited.





