что такое грануляция в медицине
Грануляция вокруг стом: как лечить?
Время чтения: 3 мин.
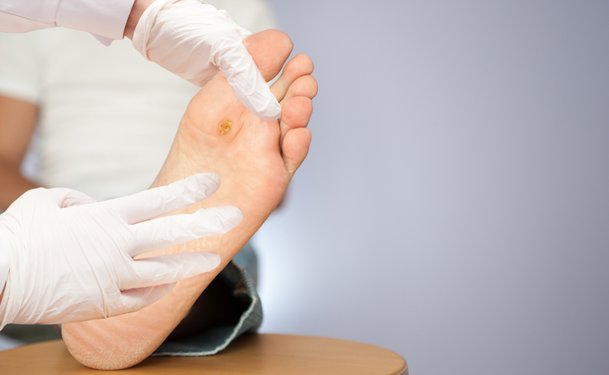
Грануляция — это разрастание ткани вокруг стомы. Как только в стому вставляют трубку или катетер, организм старается зарастить пространство вокруг инородного объекта. Из-за этого вокруг стомы образуется грануляционная ткань, красного или розового цвета. Она может болеть, воспаляться и подкравливать.
Грануляция вокруг гастростомы
Грануляция вокруг гастростомического отверстия — одно из осложнений установки, периода заживления раны, длительного стояния трубки. Она не опасна и не указывает на инфекционные процессы, но за ней нужно внимательно следить.
Будет ли расти грануляция вокруг гастростомы, зависит от ухода и обработки: держите трубку и кожу в чистоте и сухом состоянии, мойте водой с мылом, промывайте чистой водой, хорошо просушивайте на воздухе, следите, чтобы не сдавливались края стомы. Держать кожу в сухом состоянии и без сдавления (расстояние от наружного фиксатора до кожи 0,3-0,5 см) принципиально важно, чтобы грануляция не росла.
Если вовремя не лечить грануляцию, то она разрастается, превращается в сочащееся объемное образование, которое не дает коже плотно обхватить трубку. Поэтому содержимое желудка начинает подтекать, раздражает кожу, она краснеет и болит. Иногда может присоединяться инфекция и развиваться целлюлит подкожно-жировой клетчатки вокруг гастростомы.
Из-за чего вокруг стомы появляются грануляции?
Грануляция может развиться, если обрабатывать место вокруг стомы перекисью водорода, спиртовыми антисептиками, подкладывать салфетки, которые сдавливают и нарушают воздухообмен, способствуют росту анаэробной и грибковой флоры. Также этому способствует плотное прижатие наружного фиксатора к коже, подтекание.
Необходимо насторожиться, если ткань меняет текстуру или цвет, подкравливает.
Как лечить грануляцию вокруг гастростомы?
Чем раньше вы выявите грануляцию, тем эффективнее и легче будет ее лечить.
Грануляция вокруг трахеостомы
Грануляции в области трахеостомы образуются как снаружи, так и под ней, в подсвязочном пространстве. Они могут появиться, если есть хроническая инфекция, постоянно подтекает мокрота, кожа травмируется во время операции и от хронического ношения трубки, если края стомы сдавливаются салфетками и шейным ремешком, жесткой трахеостомической трубкой.
Как лечить наружную грануляцию вокруг трахеостомы?
Серебряные салфетки. Фото: market.yandex.ru
Как лечить внутреннюю грануляцию в области трахеостомы?
Если происходит обтурация (закупоривания просвета трахеи на 50-75%) или подкравливание, трудности с заменой трубки, нужно пройти эндоскопическое обследование трахеи, чтобы найти внутреннюю грануляцию. Если она есть, хирург ее удаляет, потому что грануляция может начать кровить, мешать разговаривать (продуцировать голос), может вызвать респираторный дистресс (дыхательную недостаточность).
Если внутренняя грануляция маленькая и не закупоривает просвет трахеи, ее не удаляют, потому что высок риск рецидива. Наиболее эффективный метод лечения внутренней грануляции и ее удаления порекомендует ЛОР-врач.
Если этих симптомов нет, проходите обследование ежегодно.
Создано с использованием гранта Благотворительного фонда «Абсолют-Помощь»
Использовано стоковое изображение от Depositphotos.
ГРАНУЛЯЦИОННАЯ ТКАНЬ
Грануляционная ткань (лат. granulum зернышко; син.: грануляция, «дикое мясо», зернистая ткань) — соединительная ткань, образующаяся при заживлении тканевых дефектов путем вторичного натяжения.
Первоначально этот термин использовали только для характеристики раневых процессов, протекающих в тканях, обладающих свободной поверхностью (кожа, слизистая оболочка) и потому видимых глазом. Но он правомерен и по отношению к молодой соединительной ткани (см.), формирующейся при организации тромбов, инфарктов, воспалительных экссудатов и инкапсуляции инородных тел. Формирование Грануляционной ткани — проявление одного из трех последовательно сменяющих друг друга этапов раневого процесса — воспаления (см.), образования грануляций, рубцевания. Непосредственно за повреждением развивается травматический отек, в процессе к-рого происходит избыточное накопление жидкости в поврежденных тканях. В отечной жидкости содержится большое количество белков: альбуминов, глобулинов, фибриногена. Воспалительная реакция, сменяющая травматический отек, ведет к расплавлению мертвых тканей и очищению раны. Еще до завершения этого процесса в дне и по краям раны начинает развиваться Г. т. (цветн. рис. 12,а), постепенно заполняющая возникший дефект. Развитие Г. т. представляет собой проявление регенерации (см.). Сложное строение Г. т. подробно описано H. Н. Аничковым, К. Г. Волковой, В. Г. Гаршиным (1951). Поверхность ее покрыта некротическими массами (цветн. рис. 12,б), содержащими мелкозернистый детрит, фибрин, большое количество лейкоцитов и эритроцитов. Под этим лейкоцитарно-некротическим слоем располагается слой сосудистых петель, содержащий тонкостенные сосуды, полиморфно-ядерные лейкоциты и фибробласты. Интенсивная пролиферация эндотелиоцитов обеспечивает быстрый рост капилляров, достигающих раневой поверхности и затем, образуя петли, вновь уходящих в глубь ткани. Вершины петель с поверхности имеют вид красноватых зерен, вследствие чего молодая соединительная ткань и получила название грануляционной, зернистой. Под слоем сосудистых петель лежит слой собственно Г. т., или слой вертикальных сосудов, составляющий главную ее массу. Между вертикально расположенными сосудами этого слоя находится аморфное межуточное (основное) вещество, представляющее собой студнеобразную массу. Еще глубже лежит слой горизонтально расположенных фибробластов — созревающий слой. Этот слой, постепенно утолщаясь, играет основную роль при заживлении раны. Морфологической особенностью его является разнообразный клеточный состав: здесь находятся фибробласты, эозинофильные лейкоциты, макрофаги, тучные клетки. Глубокие участки этого слоя постепенно приобретаю* вид фиброзной ткани, составляющей дно, а часто и края раны.
На ранних этапах развития Г. т. состоит преимущественно из аморфного межуточного вещества, содержащего кислые мукополисахариды (гиалуроновая к-та, хондроитин-серная к-та, глюкозамин, галактоза-мин, гепарин); в нем рассеяны немногочисленные соединительнотканные клетки и фибробласты, гистиоциты, тучные клетки, нейтрофильные и эозинофильные лейкоциты, клетки лимфоидного ряда, или полибласты. Кислые мукополисахариды, синтезирующиеся фибробластами и тучными клетками, входят в состав коллагеновых пучков как материал, цементирующий коллагеновые фибриллы. Общая динамика развития Г. т. заключается в постепенном уменьшении количества аморфного вещества, интенсивной пролиферации клеточных элементов и сосудов, число которых в дальнейшем, по мере нарастания массы коллагеновых волокон и формирования рубца, снижается. Ведущую роль в образовании основного вещества Г. т. и особенно ее волокнистых структур играют фибробласты. Эти клетки, в обычных условиях тонкие, вытянутые, с небольшим узким ядром и цитоплазмой, бедной ультраструктурами, при активации биосинтетических процессов становятся крупными, с большим овоидным ядром и резко возросшим объемом цитоплазмы. При электронной микроскопии в таких фибробластах наблюдают увеличение числа митохондрий, гипертрофию пластинчатого комплекса (см. Гольджи комплекс) и расширение его цистерн, значительную гиперплазию шероховатого эндоплазматического ретикулума, ответственного за синтез коллагеновых белков (рис. 1). Фибробласты обладают высокой активностью гидролитических (кислые и щелочные фосфатазы) и протеолитических (аминопептидаза, катепсины) ферментов. Менее выражена в фибробластах активность окислительно-восстановительных ферментов (сукцинатдегидрогеназы, цитохромоксидазы и др.). В их цитоплазме содержится большое количество гликогена и рибонуклеопротеидов. Авторадиографическое исследование свидетельствует об интенсивном синтезе РНК в фибробластах Г. т. (рис. 2). В отношении происхождения фибробластов Г. т. существуют различные точки зрения. Одни исследователи считают более вероятным местное их происхождение из адвентициальных клеток, другие полагают, что фибробласты попадают в Г. т. гематогенным путем; существует также мнение, допускающее наличие обоих этих источников. Отмеченные у фибробластов признаки высокой биосинтетической активности в равной мере наблюдаются и в других клетках Г. т.— тучных, макрофагах, эндотелиоцитах. Тучные клетки принимают участие в образовании межуточного вещества соединительной ткани. Полагают, что, с другой стороны, они регулируют состав межклеточного вещества, поглощая избыток мукополисахаридов, откладывающихся в их цитоплазме в виде гранул. Появление и активизация тучных клеток почти исключительно в созревающем слое грануляций, в к-ром происходит постоянная убыль кислых мукополисахаридов, делают это предположение вполне обоснованным. Уменьшение массы аморфного вещества в созревающей Г. т. происходит синхронно с увеличением в ней количества волокнистых структур. Около фибробластов, лежащих вдоль вертикально расположенных сосудов, появляются нежные коллагеновые волокна. В это же время в Г. т. обнаруживают в большом количестве и аргирофильные волокна. Высокая активность фермента коллагеназы в цитоплазме фибробластов свидетельствует о том, что эти клетки, по-видимому, обеспечивают не только синтез коллагеновых волокон, но и частичный лизис их, благодаря чему достигается регуляция количества новообразований фиброзной ткани. На ранних этапах новообразования Г. т. процессы рассасывания выражены слабо. Интенсивными они становятся в период созревания грануляций, когда происходит нарастание массы коллагеновых волокон, часть которых подвергается рассасыванию. При закрытии раневого дефекта и образовании рубца стихает процесс рассасывания коллагеновых волокон. По мере созревания Г. т. количество межуточного аморфного вещества, тучных клеток, гистиоцитов, лейкоцитов и других ее клеточных элементов снижается, а количество грубеющих коллагеновых волокон увеличивается. В процессе развития рубца постепенно стихает и биосинтетическая активность фибробластов, которые превращаются в «покоящиеся» фиброциты. В этот период снижается энзиматическая активность фибробластов, в их цитоплазме уменьшается содержание гликогена и РНК (рис. 3), уменьшается количество цитоплазматических структур. В финале раневого процесса формируется рубцовая ткань, представляющая собой пучки грубых коллагеновых волокон с расположенными между ними немногочисленными фиброцитами и сосудами. Способность фиброцитов рубцовой ткани к повторному активному синтезу коллагена, т. е. превращению в фибробласты, не изучена. Позже в рубце могут появляться эластические волокна.
Развитие Грануляционной ткани характеризует процесс заживления раны путем вторичного натяжения. Если же рана невелика и ее края максимально сближены, срастание их происходит быстро, без развития значительных грануляций, и в этих случаях говорят о заживлении путем первичного натяжения. В обоих случаях клеточная реакция и динамика коллагеноза принципиально идентичны, и речь идет только о количественных различиях.
Весь цикл развития и созревания Г. т. занимает ок. 2—3 нед., однако различные этапы этого процесса могут затягиваться или протекать интенсивнее в зависимости от размеров раны, индивидуальных особенностей организма и различных условий окружающей среды. При нарушениях кровообращения, иннервации, авитаминозе С наблюдаются различные отклонения от описанного хода развития Г. т. в виде вяло текущих грануляций, появления избыточных грануляций (напр., «дикое мясо» на деснах при кариесе зубов и парадентитах, при длительном нагноении раны, хроническом остеомиелите) или быстрого и чрезмерного огрубения соединительной ткани с гиалинозом фиброзных пучков и формированием так наз. келоидных рубцов. Эти отклонения обусловлены качественными и количественными нарушениями коллагенообразования в фибробластах и окружающем их межуточном вещество.
У детей процесс развития Грануляционной ткани протекает интенсивнее, чем у взрослых. Сокращению сроков заживления ран способствуют и некоторые фармакологические препараты, напр, пентаксил, метилурацил, оротат калия.
Библиография Аничков H. Н., Волкова К. Г. и Гаршин В. Г. Морфология заживления ран, М., 1951; Давыдовский И. В. Огнестрельная рана человека, т. 1, М., 1950; Хрущов Н. Г. Проблема происхождения фибробластов в постнатальном онтогенезе млекопитающих, Онтогенез, т. 5, № 1,с. 3, 1974, библиогр.; Rae k. allio J. Enzyme histochemistry of wound healing, Progr. histochem. cyto-chem., v. 1, p. 51, 1970, bibliogr.; Repair and regeneration, ed. by J. E. Dunphy a. W. V. Winkle, p. 151, N. Y. a. o., 1969; Whitting H. The tissue mast cell and wound healing, Int. Rev. Gen. Exp. Zool., v. 4, p. 131, 1969, bibliogr.
Что такое грануляция ран
Грануляция раны — промежуточный этап естественного процесса заживления поврежденных тканей. С его помощью образуются эпителиальные клетки, которые затем покрывают раневую поверхность. Многие клетки участвуют в сложном процессе, предотвращающем попадание патогенов в организм.
Грануляция ран как защитная реакция организма
Грануляция раны — один из этапов регенерации кожи, в результате которого образуется временная ткань, защищающая границы раны. При полном заживлении грануляционная ткань исчезает, и рана покрывается рубцовой тканью.
Активный процесс грануляции развивается до 5-6 дней, а его продолжительность зависит исключительно от степени поражения тканей и индивидуальных особенностей организма.
В процессе грануляции участвуют следующие типы клеток:

Как выглядит грануляция раны?
Внешне грануляция выглядит как тонкий слой, покрывающий раневую поверхность. Имеет нежный розовый цвет с характерным зеркальным блеском. В течение месяца грануляция заканчивается, после чего тонкий слой отслаивается, а под ним образуется плотная рубцовая ткань.
Фазы регенерации поврежденных тканей
В процессе заживления рана проходит несколько этапов:
Грануляция ран происходит поэтапно и состоит из шести переходящих друг в друга процессов:
Период грануляции длится у каждого человека индивидуально. В некоторых случаях на полное заживление уходит не более 3 недель, а в других — около года.
Лечение травмированных участков в фазе грануляции
На ранней стадии грануляционная ткань очень тонкая и нежная, легко травмируется. Это требует соблюдения определенных правил, которые можно использовать для достижения быстрого заживления ран и сохранения грануляционной ткани как можно дольше.
Категорически запрещено:

Когда раны гранулированы, отрывать снаряды категорически запрещено.
В фазе грануляции есть три вида лечения ран: лечебные, физиотерапевтические и народные методы. Все они подбираются индивидуально с учетом специфики ран.
Медикаментозное лечение
Использование местных средств для заживления ран способствует более быстрому образованию рубцов. Такие препараты обладают бактерицидными свойствами, снижая риск попадания патогенных микроорганизмов в кровь через рану.
Самыми эффективными препаратами при грануляции ран являются:

Мазь Метилурацил — один из препаратов, применяемых для лечения ран.
Мази, кремы и гели наносятся только на предварительно очищенную раневую поверхность. Для предварительной дезинфекции используйте перекись водорода, раствор фурацилина, йодицерин. Перед нанесением крема рану насухо промокнуть стерильной повязкой.
Рану перевязывают не менее 3-х раз в сутки. Если используется повязка, ее следует предварительно намочить, а затем удалить вместе с коркой. Перед нанесением мазей и кремов рекомендуется дать ране подсохнуть.
В том случае, когда рана сильно болит, могут использоваться обезболивающие средства:
Комплексный подход к лечению приносит наилучшие результаты. Категорически запрещено употреблять препараты без консультации врача, так как некоторые из них имеют побочные эффекты и могут спровоцировать развитие аллергии.
Физиотерапевтические процедуры
С их помощью можно ускорить регенерацию поврежденных клеток, а также снизить вероятность проникновения патогенной микрофлоры. Наиболее эффективными из них являются:

Магнитотерапия ускоряет грануляцию раны
Физиотерапевтические процедуры показаны тогда, когда рана плохо заживает, давно образовалась гнойная струпья, а ее края воспалились. В большинстве случаев небольшие ранки можно залечить без физиотерапии. Этот метод лечения показан при обширных поражениях, наличии иммунодефицитов, а также при патологически сниженном местном иммунитете.
Народные методы лечения
Самостоятельное лечение альтернативными медицинскими методами рекомендуется только пригде рана неглубокая, маленькая, плоская и не инфицирована. В этом случае можно прибегнуть к таким методам заживления ран:

Мазь на основе овечьего жира — народный способ ускорения грануляции ран
Не рекомендуется применять данные рецепты, если:
Любые раны, которые не заживают более 5 дней, должны быть осмотрены специалистом. По разным причинам затруднен процесс регенерации, что крайне опасно для всего организма.
Если процесс грануляции задерживается, рана может загнить, подвергая опасности здоровье всего тела. Для этого требуется хирургическая процедура для удаления пораженных и некротизированных участков кожи. Дальнейшее лечение требует использования антибиотиков для устранения болезнетворных микроорганизмов.
Грануляция ран: осложнения
Если процесс грануляции осложняется другими процессами, заживление раны может занять много времени, что потребует дополнительных мер. К наиболее опасным осложнениям можно отнести:
Грануляция раны осложняется плохой гигиеной, а также неправильным уходом за раной. Можно использовать специальные мази и кремы, ускоряющие процесс регенерации и позволяющие максимально быстро заживить ране вместе с рубцовой тканью.
Лечение незаживающих ран
Незаживающими называют раны, процесс заживления которых происходит медленнее, чем обычно. В среднем восстановление тканей после повреждений занимает 2-3 недели, однако при различных отклонениях в работе организма этот процесс может затянуться до 1,5-2 месяцев. При этом, как правило, стандартные лечебные процедуры оказывают слабый эффект или не действуют вообще. Причин у подобного явления может быть множество.
Что такое незаживающая рана?
Незаживающая рана – повреждение кожи и подкожных тканей, не зарубцовывающееся в течение долгого времени. В некоторых случаях раневой процесс (реакция тканей на повреждение, направленная на восстановление) может доходить до стадии формирования соединительной ткани, однако либо останавливается на этой стадии, либо даже «откатывается» назад. Раны, в которых раневой процесс находится в стагнации, называют хроническими.
Причины возникновения незаживающих ран
Непосредственная причина возникновения незаживающих ран – недостаточная активность восстановительных процессов в организме, замедленная регенерация тканей. При этом условия, при которых регенерация замедляется, могут быть разнообразными.
Среди общих факторов (т.е. затрагивающих состояние организма в целом) можно выделить следующие:
• ослабленный иммунитет по причине сопутствующего заболевания или хронического иммунодефицитного состояния;
• хроническая интоксикация организма;
• нарушение обмена веществ;
• сахарный диабет; это состояние можно рассматривать как тяжелую форму нарушения обмена веществ, а именно глюкозного обмена. Нарушения нормального усвоения глюкозы приводят к повышению хрупкости тканей и замедлению процесса регенерации;
• нарушение кровообращения – как общего, так и местного. Причиной могут стать атеросклероз, деформация сосудистых стенок, заболевания сердечно-сосудистой системы. Локальное нарушение кровообращения может быть вызвано продолжительным сдавливанием тканей и пережатием мелких кровеносных сосудов (пример хронической раны на фоне постоянного сдавливания тканей – пролежни);
• гипо- или авитаминоз по витаминам А, С, К и группы В, играющих важную роль в процессе регенерации тканей;
• недостаток в организме кальция или цинка;
• истощение – алиментарное (по причине недостаточного или неполноценного питания) или старческое;
• наличие онкологических заболеваний.
Специфический фактор появления хронических ран – нарушение кровообращения в ногах, чаще всего по причине варикозного расширения вен. На фоне нарушенного кровообращения на ногах (обычно в области голеней) развиваются трофические язвы – труднозаживающие дефекты тканей.
К местным факторам, затрагивающим непосредственно рану и область вокруг нее, относятся:
• наличие в ране некротизированных тканей (они увеличивают риск нагноения и, соответственно, длительность заживления);
• наличие в ране инородных тел;
• наличие в ране излившейся крови (также повышает риск инфицирования);
• повторное повреждение незажившей раны.
Риск перехода раны в хроническую форму увеличивается, если, помимо кожи, повреждены и другие ткани – подкожная клетчатка, нервы, мышцы, сухожилия, кости.
Симптомы незаживающих ран
•несходящиеся края раны;
•«застревание» раны на одном из этапов заживления более, чем на три недели;
•часто – неприятный запах;
•обычные средства лечения не помогают либо помогают слабо.
Эти признаки свидетельствуют о том, что процессы регенерации в тканях по тем или иным причинам нарушены. Для терапии хронических ран недостаточно местного лечения – необходимы комплексные меры.
Чтобы добиться прогресса в заживлении, необходимо обеспечить условия для восстановления нормального темпа регенерации. Они во многом зависят от причины появления хронической раны, однако существуют рекомендации, общие для всех ситуаций.
Организму необходимо обеспечить:
•сбалансированное питание – в частности, рацион следует обогатить витаминами А и группы В, стимулирующих регенерацию тканей, и витамином С, который способствует выработке коллагена – вещества, участвующего в формировании соединительной ткани, закрывающей рану на первых стадиях;
•нормальный режим сна – во сне процесс регенерации происходит активнее;
•защиту раны и области вокруг нее от внешних воздействий, таких, как натирание, сдавливание и т.п.;
•вентиляцию раны – без циркуляции воздуха рана быстро загноится.
Более частные рекомендации зависят от происхождения и характера раны.
Лечение незаживающих ран с учетом их причины возникновения
Приступая к лечению повреждений подобного рода, необходимо понять причину их появления. От этого будут зависеть дальнейшие действия.
1.Прежде всего, необходимо обследовать рану на предмет инородных тел, некротизированных тканей, излившейся крови и при необходимости произвести очистку. Обратите внимание, что инородные тела настоятельно не рекомендуется удалять самостоятельно! Подобные попытки могут привести к дополнительным повреждениям тканей и увеличить риск инфицирования. Необходимо обратиться за помощью к врачу.
2.При нарушении местного кровообращения необходимо устранить источник давления на ткани (изменить положение тела пациента с пролежнями, носить более свободную одежду/обувь при «диабетических» ранах).
3.При лечении трофических язв на ногах необходимо воспользоваться компрессионными чулками или бандажами – они помогут «поддержать» сосуды и нормализовать кровообращение, а также «подтянуть» друг к другу края раны для более быстрого заживления.
4.При истощении и авитаминозах требуется обеспечить нормальное сбалансированное питание, чтобы обеспечить организм необходимыми веществами для регенерации тканей и выработки коллагена – вещества, активно участвующего в ранних стадиях процесса заживления и помогающего стягиванию краев раны.
5.При сахарном диабете (любого вида) необходимо следить за уровнем глюкозы в крови.
После создания оптимальных условий для заживания раны можно приступать к ее обработке и лечению.
Принципы (стадии) лечения
Действия при лечении раны зависят не только от условий и причин ее появления, но и от стадии, на которой в ней остановился раневой процесс.
Первая стадия раневого процесса – острая. Во время нее происходят сосудистые изменения, вызванные реакцией на повреждение, и активно идет процесс сворачивания крови. Если рана инфицирована, идет образование гноя и одновременное всасывание в ткани токсических веществ.
На этой стадии необходимо, прежде всего, очистить рану – удалить из нее отмершие ткани, извлечь (с помощью врача) инородные тела, провести дренирование – отвести из раны гной и экссудат. Также необходимо предотвратить попадание в рану инфекции. Лучше всего промывать поврежденную область физиологическим раствором, так как едкие дезинфицирующие жидкости могут нанести вред окружающим здоровым тканям.
Вторая стадия раневого процесса – грануляция. На этой стадии поверх раны начинает образовываться тонкий слой соединительной ткани. Края раны начинают стягиваться, а она сама закрываться. В слое соединительной ткани формируются тончайшие капилляры, обеспечивающие питание регенерирующим тканям. Нередко хронические раны останавливаются на этой фазе, и дальше процесс заживления не идет; чаще всего именно так происходит с трофическими язвами.
На стадии грануляции важно, во-первых, защитить новообразованную ткань от механических повреждений, во-вторых, стимулировать дальнейшую регенерацию, и в-третьих не допустить развития воспалительного процесса – несмотря на то, что рана закрыта, риск инфицирования и воспаления сохраняется. Для стимулирования регенерации тканей используется метилурациловая мазь (можно использовать готовую повязку Воскопран с метилурациловой мазью) для защиты поверхности раны следует использовать атравматические повязки, которые не прилипают к раневой поверхности и не травмируют её.
Не следует забывать и о соблюдении поддерживающей диеты, а также режима сна – это поможет ускорить процесс заживления.
Перевязочные средства для лечения незаживающих ран
При лечении ран любого характера, в том числе хронических, важную роль играет правильный подбор перевязочного материала.
Перевязочный материал для незаживающих ран должен быть:
•эластичным и гибким – носить перевязку придется в течение долгого времени, поэтому она не должна мешать движениям.
Компания Биотекфарм предлагает широкий выбор перевязочных материалов для ведения ран любой сложности и на любой стадии. Так, для ран, в которых имеются фрагменты некротизированной ткани или кровоизлияние, подойдет повязка Парапран с химотрипсином – лекарственное средство, входящее в состав повязки, помогает расщеплять некротизированные ткани, способствуя очищению раны.
Для увлажнения «сухих» хронических ран (пролежни, трофические язвы) и ускорения их заживления рекомендуется использовать повязку «ГелеПран» с мирамистином или коллоидным серебром. Это мягкая прозрачная повязка, на 70% состоящая из воды, увлажняет поверхность раны, а содержащееся в ней лекарственное средство (мирамистин или серебро) обеззараживает и способствует регенерации.
Для лечения инфицированных ран подойдут бактерицидные повязки Воскопран с мазью Повидон-йод, антимикробные повязки Воскопран с мазью Диоксидин и противовоспалительные повязки Воскопран с мазью Левомеколь. Повязки Полипран с Диоксидином отлично подходят для профилактики инфицирования ран на стадии грануляции.
Стимулировать регенерацию поможет повязка Хитопран на основе нановолокон хитозана. Она обеспечивает оптимальные условия для заживления – достаточную влажность, воздухопроницаемость и защиту от повреждений, способствует скорейшему росту собственных клеток. Стоит обратить внимание на то, что эту повязку не нужно снимать – она резорбирует самостоятельно по мере заживления раны.
Сроки заживления ран и последствия
Заживление хронической раны – долгий и сложный процесс, который может занять от 1 до 3 месяцев, в зависимости от глубины и размера раны. Следует иметь в виду, что эпителизация хронических ран идет очень медленно – не больше 1 см в месяц. После полной эпителизации «новая» кожа наращивает прочность еще в течение 6 месяцев.
Рекомендации по уходу за проблемной областью достаточно просты:
•беречь рану от сдавливания и механических повреждений;
•регулярно менять повязку (в зависимости от стадии заживления и вида повязки);
•на стадии грануляции – использовать повязки, ускоряющие заживление.
Профилактика воспаления
Чтобы не допустить развития в ране воспалительного процесса необходимо защищать рану от повреждений и вторичного инфицирования – закрывать ее повязкой, регулярно обрабатывать антисептическими средствами, обеспечивать необходимую вентиляцию. Если из раны выделяется экссудат – обеспечить его отток с помощью сетчатой дренирующей повязки. Если рана находится в стадии грануляции – беречь ее от механических повреждений и не допускать нарушения целостности покрывающей ее соединительной ткани.