что такое гипотензивный синдром у беременной
Гипотензивный синдром у матери
Рубрика МКБ-10: O26.5
Содержание
Определение и общие сведения [ править ]
Этиология и патогенез [ править ]
Клинические проявления [ править ]
Головная боль, головокружение, общая слабость, сердцебиение, боль и другие неприятные ощущения в области сердца, потливость, ослабление памяти, снижение трудоспособности. Нередко появляются раздражительность, эмоциональная неустойчивость, склонность к пониженному настроению. У некоторых женщин наблюдаются ортостатические явления: головокружение, потемнение в глазах, обмороки при вставании с постели. Обмороки неортостатической природы могут развиваться в период обострения заболевания или возникать на фоне хорошего самочувствия.
Гипотонические кризы протекают как коллаптоидные состояния, длящиеся несколько минут, со снижением АД до 80/50 мм рт.ст. и ниже, усилением головной боли и головокружения, резкой слабостью, чувством закладывания в ушах, бледностью кожных покровов и слизистых; выступает холодный пот, может возникнуть рвота. АД не всегда остается стойко пониженным, периодически оно может достигать нормальных и даже повышенных значений (например, при волнении), однако быстро снижается.
Женщины с гипотензией чаще астенического телосложения с бледными кожными покровами. Почти у половины из них имеется варикозное расширение вен. Конечности на ощупь холодные, пульс лабильный, уменьшенного наполнения и напряжения, нередки брадикардия, систолический шум на верхушке, хотя у большинства больных патология сердца не выявляется. Нет специфических изменений на электрокардиограмме. Артериальная гипотензия может возникнуть в первые месяцы беременности либо предшествовать ей. Влияние беременности на АД выражено в различной степени: чаще происходит снижение САД и ДАД до значений, близких к минимальному пределу нормальных колебаний, но может быть и ниже. Минутный объем крови увеличен, а периферическое сопротивление кровотоку уменьшено неадекватно, вследствие чего АД снижается. Причину гипотензии беременных связывают с относительной недостаточностью функции коры надпочечников и симпатоадреналовой системы.
Не следует рассматривать как проявление гипотензии беременных синдром нижней полой вены. Он развивается во второй половине беременности, когда женщина ложится на спину, особенно на жесткое ложе (кушетка, операционный стол). В результате сдавления беременной маткой нижней полой вены приток крови к сердцу нарушается и развивается обморочное состояние с падением АД, ослаблением пульса, нередко с потерей сознания. Состояние быстро нормализуется при смещении матки: поворачивании на бок или переходе в положение сидя.
У беременных с артериальной гипотензией, как и при других сосудистых нарушениях, часто (в 25% случаев) развивается поздний токсикоз: пониженное давление сменяется АГ, появляются отеки и протеинурия. При нефропатии у больных гипотензией АД может не превышать нормальных значений, однако если оно будет на 30 мм выше исходного, это принято считать патологией. Чаще, чем у здоровых женщин, при артериальной гипотензии возникает и ранний токсикоз беременных, который всегда сопровождается понижением АД. Угрожающее прерывание беременности и спонтанное ее прерывание (основные осложнения беременности при артериальной гипотензии) возникают в 3-5 раз чаще, чем у здоровых женщин. Только у 25% больных с артериальной гипотензией отмечается физиологическое течение родов. Осложнения родов в основном связаны с нарушением сократительной деятельности матки, что в сочетании с артериальной гипотензией во время родов создает особенно неблагоприятные для плода условия, гипоксия может привести к интранатальной или постнатальной смерти.
Особенно опасным осложнением является кровотечение в последовом и раннем послеродовом периодах из-за нарушения сократительной деятельности матки, ее гипотонии и снижения свертывающей способности крови (уменьшение содержания фибриногена, количества тромбоцитов и их адгезивной способности, повышение фибринолитической активности крови). Повышенная кровопотеря у больных с гипотензией раньше и тяжелее отражается на состоянии родильницы, чем при нормотонии, нередко развивается декомпенсация, требуется адекватное восполнение кровопотери.
Гипотензивный синдром у матери: Диагностика [ править ]
Дифференциальный диагноз [ править ]
Гипотензивный синдром у матери: Лечение [ править ]
Лечение симптоматической гипотензии заключается в устранении основного заболевания. При субкомпенсированной стадии первичной артериальной гипотензии лечение проводят амбулаторно, и лишь при отсутствии эффекта больную госпитализируют. Лечение декомпенсированной гипотензии проводят в стационаре.
Питание должно быть полноценным, разнообразным, рекомендуется увеличить содержание в пище белковых продуктов. Назначают витамин В1 (тиамина бромид) по 0,05 г 3 раза в день. При гипотонических кризах, вызванных значительным снижением АД, достаточно ввести подкожно 0,5 мл 5% раствора эфедрина гидрохлорида, а затем 1 мл 10% раствора кофеина или 1 мл кордиамина. Настойки аралии, заманихи применяют по 30-40 капель до еды 2-3 раза в день. Также употребляют экстракт левзеи, элеутерококка; китайский лимонник по 20-30 капель натощак или по 0,5 г 2 раза в день. 10% спиртовую настойку корня женьшеня следует применять по 15-25 капель или по 0,15-0,3 г 3 раза в день до еды. Все эти средства применяют в течение 10-15 дней. Они не столько повышают АД, сколько улучшают самочувствие, придают бодрость, восстанавливают общий тонус, работоспособность, сон. Повторяют лечение при ухудшении состояния или назначают планово 2-3 курса в течение беременности.
Лечение целесообразно проводить с учетом гемодинамического варианта болезни. При сниженном тонусе периферических сосудов и малоизмененном сердечном выбросе (эукинетический вариант), кроме немедикаментозных мероприятий (достаточный сон, уменьшение эмоциональных нагрузок, регламентированный режим двигательной активности, рациональное питание с увеличением приема овощей и фруктов, белковых продуктов, витаминов), беременным назначают седативные средства (валериана), комплекс витаминов, а также средства, оказывающие возбуждающее действие на центральную нервную систему (настойки женьшеня, китайского лимонника, элеутерококка по 20 капель 2-3 раза в день за 20 мин до еды). Указанное лечение проводят, как правило, амбулаторно тремя курсами.
При снижении АД за счет уменьшения сердечного выброса (гипокинетический вариант кровообращения) назначают средства, увеличивающие объем крови (β-адреномиметик изадрин по 0,005 г сублингвально 3 раза в день в течение 10-14 дней), улучшающие метаболизм миокарда (панангин, аскорбиновая кислота, витамины В1, В2, В6). Учитывая благоприятное действие оксигенотерапии, беременным назначают сеансы гипербарической оксигенации.
Роженицы с артериальной гипотензией плохо переносят кровопотерю, отмечаются тяжелые коллаптоидные состояния даже при небольшом кровотечении, поэтому рекомендуется проводить профилактику кровотечения в последовом и раннем послеродовом периодах.
Что такое преэклампсия (гестоз)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дубовой А. А., акушера со стажем в 13 лет.
Определение болезни. Причины заболевания
Преэклампсия — осложнение второй половины беременности, при котором из-за увеличения проницаемости стенки сосудов развиваются нарушения в виде артериальной гипертензии, сочетающейся с потерей белка с мочой (протеинурией), отеками и полиорганной недостаточностью. [1]
По сути, причиной преэклампсии является беременность: именно при ней возникают патологические события, в конечном счете приводящие к клинике преэклампсии. У небеременных преэклампсии не бывает.
В научной литературе описывается более 40 теорий происхождения и патогенеза преэклампсии, а это указывает на отсутствие единых взглядов на причины ее возникновения. Установлено, что преэклампсии чаще подвержены молодые и нерожавшие женщины (от 3 до 10%). [2] У беременных с планируемыми вторыми родами риск ее возникновения составляет 1,4-4%. [3]
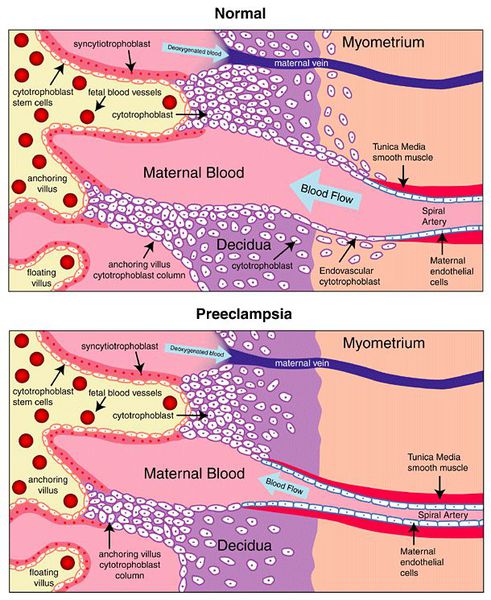
Пусковым моментом в развитии преэклампсии в современном акушерстве считается нарушение плацентации. Если беременность протекает нормально, с 7 по 16 неделю эндотелий (внутренняя оболочка сосуда), внутренний эластичный слой и мышечные пластинки участка спиральных артерий, вытесняется трофобластом и фибриносодержащим аморфным матриксом (составляющие предшественника плаценты — хориона). Из-за этого понижается давление в сосудистом русле и создается дополнительный приток крови для обеспечения потребностей плода и плаценты. Преэклампсия связана с отсутствием или неполным вторжением трофобласта в область спиральных артерий, что приводит к сохранению участков сосудистой стенки, имеющей нормальное строение. В дальнейшем воздействие на эти сосуды веществ, вызывающих вазоспазм, ведет к сужению их просвета до 40% от нормы и последующему развитию плацентарной ишемии. При нормальном течении беременности до 96% из 100-150 спиральных артерий матки претерпевают физиологические изменения, при преэклампсии же — всего 10%. Исследования подтверждают, что наружный диаметр спиральных артерий при патологической плацентации вдвое меньше, чем должно быть в норме. [4] [5]
Симптомы преэклампсии
Раньше в отечественном акушерстве то, что сейчас называется термином «преэклампсия», называлось «поздний гестоз», а непосредственно под преэклампсией понимали тяжелую степень позднего гестоза. Сегодня в большинстве регионов России перешли на классификацию, принятую ВОЗ. Ранее говорили о так называемом ОПГ-гестозе (отеки, протеинурия и гипертензия).
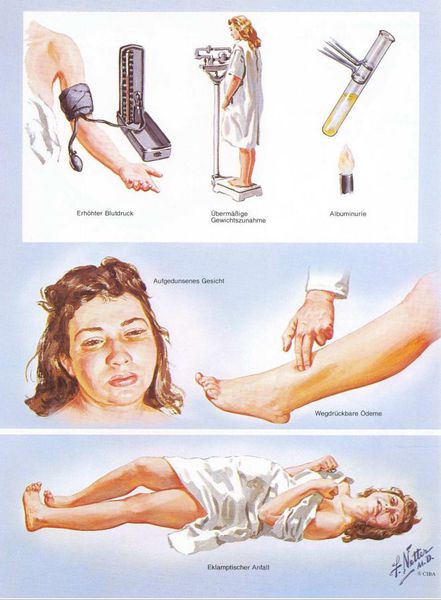
1. Артериальная гипертензия
Преэклампсия характеризуется систолическим АД>140 мм рт. ст. и/или диастолическим АД>90 мм рт. ст., измеряется дважды с интервалом 6 часов. По меньшей мере два повышенных значения АД являются основанием для диагностики АГ во время беременности. Если есть сомнения, рекомендуется провести суточное мониторирование АД (СМАД).
2. Протеинурия
Чтобы диагностировать протеинурию, необходимо выявить количественное определение белка в суточной порции (в норме при беременности — 0,3 г/л). Клинически значимая протеинурия во время беременности определена как наличие белка в моче ≥ 0,3 г/л в суточной пробе (24 часа) либо в двух пробах, взятых с интервалом в 6 часов; при использовании тест-полоски (белок в моче) — показатель ≥ «1+».
Умеренная протеинурия — это уровень белка > 0,3 г/24 часа или > 0,3 г/л, определяемый в двух порциях мочи, взятой с интервалом в 6 часов, или значение «1+» по тест-полоске.
Выраженная протеинурия — это уровень белка > 5 г/24 часа или > 3 г/л в двух порциях мочи, взятой с интервалом в 6 часов, или значение «3+» по тест-полоске.
Чтобы оценить истинный уровень протеинурии, нужно исключить наличие инфекции мочевыделительной системы, а патологическая протеинурия у беременных является первым признаком полиорганных поражений. [1]
3. Отечный синдром
Триада признаков, описанная Вильгельмом Цангемейстером в 1912 г. (ОПГ-гестоз), сегодня встречается лишь в 25-39%. Наличие отеков в современном акушерстве не считается диагностическим критерием преэклампсии, но важно, когда нужно оценить степень ее тяжести. Когда беременность протекает нормально, отеки встречаются в 50-80% случаев, амбулаторное ведение безопасно для лёгкого отечного симптома. Однако генерализованные, рецидивирующие отеки зачастую являются признаком сочетанной преэклампсии (нередко на фоне патологии почек). [6]
Американский врач-хирург и художник-иллюстратор Фрэнк Генри Неттер, которого справедливо прозвали «Микеланджело медицины», очень наглядно изобразил основные проявления преэклампсии. [7]
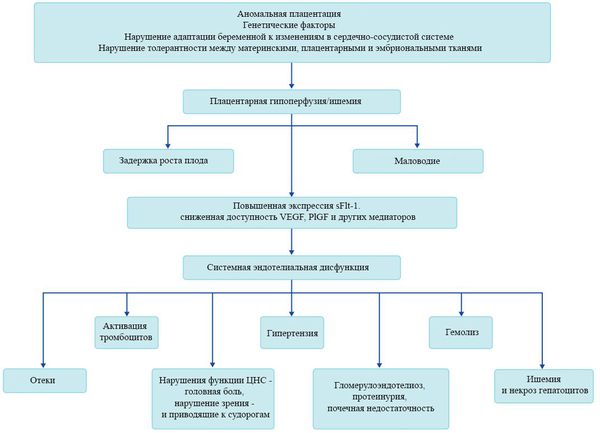
Патогенез преэклампсии
В ответ на ишемию при нарушении имплантации (см. рисунок) начинают активно вырабатываться плацентарные, в том числе антиангиогенные факторы и медиаторы воспаления, повреждающие клетки эндотелия. [8] Когда компенсаторные механизмы кровообращения на исходе, плацента с помощью прессорных агентов активно «подстраивает» под себя артериальное давление беременной, при этом временно усиливая кровообращение. В итоге этого конфликта возникает дисфункция эндотелия. [9]
При развитии плацентарной ишемии активируется большое количество механизмов, ведущих к повреждению эндотелиальных клеток во всем организме, если процесс генерализуется. В результате системной эндотелиальной дисфункции нарушаются функции жизненно важных органов и систем, и в итоге мы имеем клинические проявления преэклампсии.
Нарушение плацентарной перфузии из-за патологии плаценты и спазма сосудов повышает риск гибели плода, задержки внутриутробного развития, рождения детей малых для срока и перинатальной смертности. [10] Кроме того, состояние матери нередко становится причиной прерывания беременности на раннем этапе — именно поэтому дети, родившиеся от матерей с преэклампсией, имеют более высокий показатель заболеваемости респираторным дистресс-синдромом. Отслойка плаценты очень распространена среди больных преэклампсией и связана с высокой перинатальной смертностью.
Классификация и стадии развития преэклампсии
Эклампсия – состояние, при котором в клинических проявлениях преэклампсии преобладают поражения головного мозга, сопровождаемые судорожным синдромом, который не может быть объяснен другими причинами, и следующим после него периодом разрешения. Эклампсия может развиться на фоне преэклампсии любой степени тяжести, а не является проявлением максимальной тяжести преэклампсии.
Осложнения преэклампсии
Основные осложнения преэклампсии:
Диагностика преэклампсии
Диагностика преэклампсии заключается прежде всего в установлении наличия указанных выше симптомов. В ряде случаев представляет сложность дифференциальная диагностика преэклампсии и существовавшая до беременности артериальная гипертензия.
Дифференциальная диагностика гипертензивных осложнений беременности
| Клинические признаки | Хроническая гипертензия | Преэклампсия |
|---|---|---|
| Возраст | часто возрастные (более 30 лет) | часто молодые ( [1] |
2. Антигипертензивная терапия
Цель лечения — поддерживать АД в пределах, которые сохраняют на нормальном уровне показатели маточно-плодового кровотока и снижают риск развития эклампсии.
Антигипертензивную терапию следует проводить, постоянно контролируя состояние плода, потому что снижение плацентарного кровотока провоцирует у него прогрессирование функциональных нарушений. Критерием начала антигипертензивной терапии является АД ≥ 140/90 мм рт. ст.
Основные лекарственные средства, используемые для лечения АГ в период беременности:
3. Профилактика и лечение судорог
Для профилактики и лечения судорог основным препаратом является сульфат магния (MgSO4). Показанием для противосудорожной профилактики является тяжелая преэклампсия, если есть риск развития эклампсии. При умеренной преэклампсии — в отдельных случаях решает консилиум, потому что при этом повышается риск кесарева сечения и есть ряд побочных эффектов. Механизм действия магния объясняется нарушением тока ионов кальция в гладкомышечную клетку.
Кроме того, необходимо контролировать водный баланс, уделять внимание лечению олигурии и отека легких при их возникновении, нормализации функции ЦНС, реологических свойств крови, улучшение плодового кровотока.
Прогноз. Профилактика
Сегодня до 64% смертей от преэклампсии предотвратимы.
Основные факторы качественной и своевременной помощи:
К сожалению, сегодня нет достаточно чувствительных и специфичных тестов, которые бы обеспечивали раннюю диагностику/выявление риска развития преэклампсии.
Факторы риска развития преэклампсии: [2]
1. антифосфолипидный синдром;
2. заболевания почек;
3. преэклампсия в анамнезе;
4. предстоящие первые роды;
5. хроническая гипертензия;
7. жительницы высокогорных районов;
8. многоплодная беременность;
9. сердечно-сосудистые заболевания в семье (инсульты/инфаркты у близких родственников);
10. системные заболевания;
12. преэклампсия в анамнезе у матери пациентки;
13. возраст 40 лет и старше;
14. прибавка массы тела при беременности свыше 16 кг.
Установлено, что для преэклампсии характерен недостаточный ангиогенез — процесс образования сосудов. [11] В нем участвуют около 20 стимулирующих и 30 ингибирующих ангиогенез факторов, их список постоянно пополняется. Наиболее изучен и представляют особый интерес с точки зрения исследования патогенеза преэклампсии два проангиогенных фактора: сосудисто-эндотелиальный фактор роста (VEGF) и плацентарный фактор роста (PlGF), антиангиогенный фактор — Fms-подобная тирозинкиназа (Flt-1) и ее растворимая форма (sFlt-1).
Повышение содержания этого sFlt-1 с одновременным снижением VEGF и PlGF начинается за 5-6 недель до клинических проявлений преэклампсии. [12] Данный факт позволяет прогнозировать развитие преэклампсии у женщин из группы риска в первом триместре беременности. Однако другими исследователями отмечено, что несмотря на высокую чувствительность теста (96%), изолированное определение sFlt-1 не может быть использовано при диагностике преэклампсии из-за низкой специфичности. Таким образом, обнаружение изменений в соотношении уровня PlGF и sFlt-1 в течение беременности может сыграть важную вспомогательную роль для подтверждения диагноза преэклампсии.
Сегодня существуют коммерческие наборы, которые позволяют проводить иммуноферментное исследование, чтобы определить вероятность развития преэклампсии, на основании определения содержания PlGF (DELFIA Xpress PlGF kit, PerkinElmer; США), предложены скрининговые тесты для прогнозирования и ранней диагностики преэклампсии, основанные на определении соотношения sFlt-1 и PlGF (Elecsys sFlt-1/PlGF, Roche, Швейцария).
Из-за нарушения инвазии трофобласта увеличивается сосудистое сопротивление в маточной артерии и снижается перфузия плаценты. Повышение пульсационного индекса и систолодиастолического отношения в маточной артерии в 11-13 недель беременности является лучшим предиктором преэклампсии, и его настоятельно рекомендуется использовать в клинической практике у беременных из группы риска.
Из-за того, что исчерпывающая информация об этиологии и патофизиологии преэклампсии отсутствует, разработка эффективных профилактических мер представляет определенные трудности.
Сегодня доказан прием только 2 групп препаратов для профилактики преэклампсии: [1] [2]
• Аспирин в низких дозах (75 мг в день), начиная с 12 недель до родоразрешения. При этом необходимо брать письменное информированное согласие пациентки, поскольку согласно инструкции по применению, прием аспирина противопоказан в первом триместре.
• Беременным с низким потреблением кальция (
Гипотензивный синдром
Гипотензивный синдром представляет собой целый симптомокомплекс, отображающий стойкое понижение внутричерепного давления у женщин. Возникает он только у беременных в возрасте от 25-ти до 29-ти лет. Данный синдром в значительной степени снижает качество жизни будущей мамочки и требует квалифицированной медицинской помощи.
Неврологи Юсуповской больницы ежедневно помогают женщинам справиться с данным синдромом и избежать различных осложнений.
Причины
Причинами данной патологии выступают следующие факторы:
Каждая беременная женщина должна быть вдвойне внимательней к своему здоровью, поскольку на ней лежит ответственность еще и за жизнь ребенка. Любые изменения самочувствия должны быть поводом для консультации с врачом. Доктора Юсуповской больницы в любое время готовы ответить на все вопросы своих пациентов на приеме лично либо по телефону.
Симптомами гипотензивного синдрома у беременных являются:
Безусловно, многие из вышеперечисленных симптомов возникают у беременных и являются следствием изменения работы всех органов и систем в период вынашивания малыша. Никакого отношения к гипотензивному синдрому они могут и не иметь.
Но в любом случае, при ухудшении самочувствия будущей маме обязательно нужно сообщить об этом доктору. Осторожность и внимательность к своему здоровью позволят избежать развития осложнений, выявить гипотензивный синдром и пройти эффективный курс терапии.
Диагностика
Если при беременности появились симптомы недуга, необходимо пройти осмотры у гинеколога, невропатолога и нейрохирурга. Доктора проводят обследования, анализируют все жалобы пациентки и ставят предварительный диагноз. Чтобы его подтвердить или опровергнуть, беременной назначают ряд диагностических мероприятий, а именно:
В Юсуповской больнице все диагностические процедуры проводят на современной медицинской аппаратуре, позволяющей получить точные данные и оперативно приступить к лечению.
Лечение
Назначить эффективный курс лечения при гипотензивном синдроме может только квалифицированный специалист. Ни в коем случае беременной нельзя заниматься самолечением. Терапия при данном диагнозе может быть медикаментозной либо хирургической.
Консервативное лечение проводят с использованием тонизирующих средств, алкалоидов, анаболически гормональных препаратов, М-холинолитиков, ноотропов, изотонических растворов. Дозы лекарственных препаратов, продолжительность курса лечения доктора определяют для каждой пациентки в индивидуальном порядке.
В случаях, когда консервативный метод лечения гипотензивного синдрома является неэффективным, женщинам показано хирургическое вмешательство. В Юсуповской больнице операции проводят ведущие нейрохирурги России, чей опыт и профессионализм позволяют избавить будущую мамочку от заболевания и избежать тяжелых послеоперационных осложнений. Техническая оснащенность больницы и высокая квалификация всего медицинского персонала позволяют проводить лечение пациентов на высоком европейском уровне.
Находясь в условиях стационара больницы, все пациенты чувствуют себя максимально комфортно. Атмосфера в палатах мало напоминает больничную. Все палаты оборудованы современной мебелью, техникой, также в каждой из них имеется отдельная ванная комната.
По всей больнице есть доступ к WI-FI. Обращаясь за медицинской помощью в Юсуповскую больницу, каждый пациент чувствует индивидуальный подход к своей проблеме и искреннее желание врачей помочь им быстрее вернуться к полноценной жизни.
Двери больницы открыты 24 часа в сутки, 7 дней в неделю. Квалифицированную медицинскую помощь можно получить в любое время дня и ночи.
Записаться на прием к доктору вы можете в любое удобное время, необходимо набрать телефонный номер или заполнить форму обратной связи на сайте.
Артериальная гипертензия у беременных. Автор статьи: врач акушер-гинеколог Ишмаева Диляра Адельевна.
Артериальная гипертензия (гипертоническая болезнь) – самое частое хроническое заболевание у взрослых, связанное с повышением артериального давления. Артериальная гипертензия (АГ) в настоящее время является одной из наиболее распространенных форм патологии у беременных. Встречается у 5-30% беременных, и на протяжении последних десятилетий отмечается тенденция к увеличению ее распространенности. В период беременности артериальная гипертензия существенно влияет на ее течение и исход, является основной причиной перинатальных потерь и материнской смертности. По данным Всемирной Организации Здравоохранения (ВОЗ), гипертензивные осложнения занимают 3-4 место после тромбоэмболии, кровотечений, экстрагенитальных заболеваний среди причин смерти беременных. В о время беременности артериальная гипертензия может привести к развитию преждевременной отслойки нормально расположенной плаценты, отслойки сетчатки, эклампсии с нарушением мозгового кровообращения, полиорганной недостаточности, тяжелых форм синдрома ДВС с развитием массивных коагулопатических кровотечений, тромбоэмболии, преждевременным родам. Осложнениями АГ также являются прогрессирующая фетоплацентарная недостаточность и задержка внутриутробного развития плода (ЗВУР), рождение маловесных детей, а в тяжелых случаях – асфиксия и антенатальная гибель плода и новорожденного. Отдаленный про гноз у женщин, имевших АГ в период беременности, характеризуется повышенной частотой развития ожирения, сахарного диабета, сердечно-сосудистых заболеваний. Дети этих матерей подвержены развитию различных метаболических и гормональных нарушений, сердечно-сосудистой патологии. Классификация артериальной гипертензии у беременных:
Гестационная артериальная гипертензия (ГАГ). Повышение артериального давления (АД) впервые обнаруживается после 20-ой недели и не сопровождается наличием белка в моче (протеинурией). Окончательный диагноз ставится лишь после родов. Если АД возвратилось к норме через 12 недель после родов – «преходящая» (транзиторная) АГ. При сохранении повышенного АД через 12 недель – хроническая АГ. Преэклампсия. Является специфичным для беременности синдромом, возникшим после 20-ой недели беременности и определяется по наличию артериальной гипертензии, протеинурии. Факторами риска при преэклампсии являются:
В России принят термин «гестоз» – ряд патологических состояний, характеризующихся полиорганной недостаточностью с нарушением функций почек и печени, сосудистой и нервной системы, фетоплацентарного комплекса. Клинические формы гестоза:
Опасность припадка эклампсии заключается в том, что во время него может произойти кровоизлияние в сетчатку глаз, или в мозг, или другие жизненно важные органы. В связи с чем возможны потеря сознания и летальный исход. С целью эффективной профилактики и ранней диагностики гестозов должна быть определена группа риска развития гестоза врачом. При каждом посещении обязательны следующие исследования:
Преэклампсия на фоне ХАГ. Это самая неблагоприятная клиническая форма артериальной гипертензии у беременных для прогноза матери и плода. Диагностируется в том случае, если на фоне артериальной гипертензии, существующей до беременности, или диагностируемой до 20- ой недели, появляется протеинурия, резкое повышение артериального давления. Как влияет артериальная гипертензия на организм беременной и плод? Влияние артериальной гипертензии на течение беременности и обратное влияние (беременности на течение артериальной гипертензии) зависит от ее стадии: I стадия артериальной гипертензии мало влияет на течение беременности и роды, осложнения почти не наблюдаются. II стадия артериальной гипертензии. Беременность ухудшает течение артериальной гипертензии. Характерным является временное снижение артериального давления на сроке 15-16 недель, однако после 22-24 недель артериальное давление непрерывно повышается, и у 50% беременных развивается гестоз. III стадия артериальной гипертензии. Беременность значительно отягощает течение артериальной гипертензии. Такое состояние является показанием к прерыванию беременности. При отказе женщины прервать беременность показана госпитализация в профильное отделение. При наличии артериальной гипертензии в результате связанных патологических изменений нарушается плацентарный кровоток, что увеличивает риск перинатальной заболеваемости и смертности. Лечение гипертензивных состояний у беременных. Цель лечения – предупредить осложнения, обусловленные высоким уровнем артериального давления, обеспечить сохранение беременности, нормального развития плода и успешные роды.
В заключение хочется сказать, чем раньше беременная встанет на учет в женскую консультацию, тем раньше будут выявлены факторы риска развития артериальной гипертензии, гестоза или скорректировано лечение уже имеющихся гипертензивных состояний, тем ниже будет риск возникновения нарушений жизнедеятельности плода и акушерской патологии. Профилактика и своевременная диагностика артериальной гипертензии беременных – важнейшая задача врача.