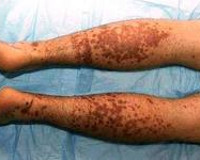
что такое генерализованный васкулит
Васкулит
Для жителей районов Савеловский, Беговой, Аэропорт, Хорошевский
В этом месяце жителям районов Савеловский, Беговой, Аэропорт, Хорошевский» предоставляется скидка 5% на ВСЕ мед.
Скидки для друзей из социальных сетей!
Гуляев Сергей Викторович
Врач-ревматолог, терапевт, нефролог
Кандидат медицинских наук
Васкулит (ангиит, артериит) – общее название для группы заболеваний, связанных с воспалением и разрушением стенок кровеносных сосудов. Воспаление сосудов может произойти в любом органе.
Заболевание васкулитом приводит к тому, что сосуды перестают правильно выполнять свою функцию (снабжение кровью тканей и выведение продуктов обмена), поэтому поражаются примыкающие к ним органы.
Васкулиты имеют разные классификации, могут различаться локализацией, этиологией и тяжестью клинической картины. При одних васкулитах поражается только кожа, при других – жизненно важные органы.
Оставленный без лечения васкулит может обернуться серьезными осложнениями. Кишечные и легочные кровотечения, тромбозы, почечная недостаточность, печеночная недостаточность, инфаркт – далеко не полный список опасных последствий заболевания. Васкулит способен привести больного к инвалидности и даже летальному исходу.
Виды и классификация васкулитов
Васкулит сосудов является одним из серьезнейших заболеваний. Воспалительным процессом могут быть охвачены как мелкие сосуды кровеносной системы (капилляры, артериолы и венулы), так и крупные (аорта и ее крупные ветви). Пораженные кровеносные сосуды могут располагаться неглубоко под кожей, в самих внутренних органах и любых полостях.
В зависимости от причины болезни, выделяют 2 вида системного васкулита:
Согласно общепринятой классификации, первичный васкулит может подразделяться на три группы, в зависимости от размеров воспаленных сосудов:
Выделяют также изолированный «васкулит кожи», который может быть проявлением следующих заболеваний:
Также васкулит может поражать различные органы человека:
васкулит мозга, васкулит легких, васкулит нижних конечностей, васкулит глаз. Глаза при васкулите могут очень сильно пострадать (воспаление артерий сетчатки способно привести к кровоизлияниям и частичной потере зрения).
Обычно люди, впервые столкнувшиеся с этим заболеванием, интересуются, заразен ли васкулит. Первичный васкулит не заразен и не опасен для окружающих, однако вторичный (инфекционный) васкулит, появившийся на фоне инфекционных заболеваний, например менингита, может представлять эпидемическую опасность.
Васкулит при беременности может не только спровоцировать задержку развития плода, но и привести к выкидышу.
Симптомы и признаки васкулита
Симптомы васкулита различны. Они зависят от характера поражения, вида васкулита, локализации воспалительного процесса, а также от степени выраженности основного заболевания.
Несмотря на разнообразие вариантов, у многих больных имеются некоторые одинаковые проявления: лихорадка, геморрагическая сыпь на коже, слабость, истощение, боли в суставах и мышечная слабость, отсутствие аппетита, потеря веса, онемение отдельных частей тела.
Облитерирующий тромбангиит (или болезнь Бюргера) связан, в первую очередь, с поражением кровеносных сосудов конечностей, проявляется болью в ногах и появлением больших язв на коже (кожный васкулит на ногах).
Болезнь Кавасаки поражает главным образом детей в возрасте до пяти лет и имеет типичные признаки васкулита (покраснение кожи, лихорадка, возможно воспаление глаз).
Узелковый периартериит в основном поражает средние кровеносные сосуды в различных частях тела, включая почки, кишечник, сердце, нервную и мышечную систему, кожу. Кожные покровы отличаются бледностью, сыпь при васкулите данного типа имеет пурпурный цвет.
Микроскопический полиангиит затрагивает в основном мелкие сосуды на коже, легких и почках. Это приводит к патологическим изменениям в органах, к нарушениям их функций. Болезнь характеризуется значительными поражениями кожи, лихорадкой и потерей веса у больных, появлением гломерулонефрита (иммунного поражения клубочков почек) и кровохарканья (легочный васкулит)
Церебральный васкулит (или васкулит мозга) – тяжелое заболевание, выражающееся воспалением стенок сосудов головного мозга. Может привести к кровоизлиянию, некрозу тканей. Причины появления этого вида сосудистого васкулита еще выясняются.
Гигантоклеточный артериит (болезнь Хортона). Процесс охватывает преимущественно артерии головы. Характерны приступы головной боли, гиперчувствительность кожи головы, боли в мышцах челюсти при жевании, нарушения зрения вплоть до слепоты.
Причины васкулита
Врачи еще не могут до конца определить причины первичного васкулита. Есть мнение, что это заболевание носит наследственный характер и связано с аутоиммунными нарушениями (аутоиммунный васкулит), плюс играют свою роль негативные внешние факторы и инфицирование золотистым стафилококком.
Причиной развития вторичного (инфекционно-аллергическоговаскулита) у взрослых является перенесенная инфекция.
Среди других причин васкулита можно выделить следующие:
К вопросу о трудностях диагностики системных васкулитов
Почему сложно заподозрить первичные васкулиты и почему вторичные нередко принимают за первичные
Павел Игоревич Новиков
к. м. н., ревматолог,
Первый МГМУ им. И. М. Сеченова
Олег Геннадьевич Кривошеев
к. м. н., доцент,
Первый МГМУ им. И. М. Сеченова
С практической точки зрения важен тот факт, что васкулиты бывают первичными и вторичными. Вторичный васкулит развивается как элемент другого заболевания и может рассматриваться либо как факультативное, необязательное, его проявление, либо как осложнение. Примером могут служить сепсис, многие инфекционные болезни (скарлатина, сыпной тиф, менингит и пр.), а также кожные заболевания, такие как псориаз. Иногда васкулит может быть одним из проявлений злокачественной опухоли того или иного органа; в этом случае васкулит также будет вторичным, поскольку после успешного лечения опухоли сопутствующий васкулит, как правило, исчезает без всякого специального лечения.
Терминология васкулитов
Синонимами слова «васкулит» являются реже употребляемые термины «ангиит» (от греч. angion — «сосуд») и «артериит».
Основные первичные васкулиты:
Первичные васкулиты — самостоятельные болезни, относящиеся в первую очередь к компетенции ревматологов, хотя диагностика и лечение этих заболеваний невозможны без участия врачей иных специальностей: отоларингологов, окулистов, невропатологов, дерматологов и др.
Калибр пораженных кровеносных сосудов при разных формах васкулитов неодинаков и варьирует от крупных артерий (диаметром 1,0 см и более) до мельчайших артериол, капилляров и венул, видимых лишь под микроскопом. Неодинаков и тип воспаления. Все это объясняет чрезвычайно выраженное многообразие клинических проявлений первичных системных васкулитов и их непохожесть друг на друга.
Причины ошибок диагностики васкулитов
К сожалению, диагностические ошибки в ситуациях, когда речь идет о системных васкулитах, — не редкость. Причин для таких ошибок несколько.
Гигантоклеточный (височный) артериит — заболевание, развивающееся у лиц старше 50 лет и проявляющееся обычно головной болью в области виска, темени или затылка, а также нарушением зрения, — часто ошибочно трактуется как «атеросклероз сосудов головного мозга», «мигрень», «неврит тройничного нерва», «глаукома» и т. п. Такие диагностические ошибки типичны для всех редких заболеваний: редко встречающуюся болезнь первоначально принимают за атипичную форму более распространённого заболевания.
Гипердиагностика системных васкулитов
Однако встречаются ошибки и другого рода, связанные с избыточной диагностикой первичных васкулитов. Среди клиницистов, мало знакомых на практике с васкулитами, существует тенденция называть «системным васкулитом» (особенно часто «узелковым полиартериитом» и «геморрагическим васкулитом») любое неясное состояние, когда у пациента длительно сохраняется лихорадка и имеется тот или иной набор неспецифических признаков. Очень часто в таких ситуациях диагноз как будто бы доказывает биопсия кожи — исследование иссечённого участка кожи и подкожной клетчатки под микроскопом, обнаруживающее воспаление сосудов. Однако этот метод исследования не позволяет достоверно различить первичный системный васкулит и вторичный (симптоматический) васкулит.
Лечение системных васкулитов
Кожные высыпания в виде мелких кровоизлияний с гистологической картиной васкулита микроциркуляторного русла кожи могут быть проявлением многочисленного ряда болезней, например, инфекционного эндокардита, болезни Крона, язвенного колита, вирусного гепатита В, иерсиниоза и псевдотуберкулёза, лимфомы, опухоли различной локализации и др. и по меньшей мере четырёх первичных системных васкулитов:
Диагноз в таких случаях устанавливается не с помощью какого‑то одного исследования (биопсия кожи и др.), а на основании всего комплекса клинических признаков, особенностей развития болезни, данных многих лабораторных и инструментальных исследований; при этом перечень необходимых диагностических методов всегда определяется индивидуально для каждого пациента.
Всё изложенное имеет своей целью подчеркнуть большую сложность проблемы. Диагностика (и тем более лечение) системных васкулитов в большинстве случаев трудноосуществимы в неспециализированных медицинских учреждениях. И уж совершенно недопустимы и ничем не оправданы попытки пациентов самостоятельно диагностировать у себя васкулит и проводить самолечение.
Обратиться за помощью при подозрении на системный васкулит или при установленном диагнозе у взрослых пациентов можно в Клинику нефрологии, внутренних и профессиональных болезней имени Е. М. Тареева Первого МГМУ им. И. М. Сеченова. В неотложных случаях можно обращаться напрямую к Новикову Павлу Игоревичу, заведующему ревматологическим отделением Клиники нефрологии, внутренних и профессиональных болезней
им. Е. М. Тареева, novikov-pavel@mail.ru, 8‑499‑248‑57‑36, 8‑985‑625‑07‑26.
Дополнительная информация для врачей и пациентов доступна на сайте www.vasculitis.ru и www.васкулит.рф
Нашли ошибку? Выделите текст и нажмите Ctrl+Enter.
Системные васкулиты
Системные васкулиты объединяют группу заболеваний, при которых наблюдается воспаление и разрушение сосудистых стенок, приводящее к ишемии органов и тканей. Системные васкулиты представлены артериитом Такаясу, гранулематозом Вегенера, узелковым периартериитом, синдромом Бехчета, облитерирующим тромбангиитом, гигантоклеточным артериитом и др. Системные васкулиты отягощаются поражением кожи, почек, сердца, легких, суставов, органов зрения и т. д. Диагноз подтверждают лабораторными тестами, результатами биопсии и висцеральной ангиографии. Терапия глюкокортикоидами, цитостатиками, сосудистыми препаратами позволяет уменьшить поражение жизненно важных органов, добиться клинической ремиссии.
Общие сведения
Заболевания, представленные первичными системными васкулитами, развиваются самостоятельно и характеризуются неспецифическим воспалением сосудистых стенок. Возникновение первичных системных васкулитов связано с нарушением иммунной реактивности, обусловленной, как правило, инфекционным агентом. Воспаление при системных васкулитах затрагивает все слои сосудистой стенки: оно может носить деструктивный характер, вызывать окклюзию сосуда, микроциркуляторные расстройства и, как следствие, ишемию органов вплоть до некрозов и инфарктов.
Вторичный васкулит является элементом другой патологии и рассматривается как ее локальное факультативное проявление или осложнение (например, васкулит при скарлатине, менингите, сыпном тифе, сепсисе, псориазе, опухолях и т. д.). Чаще системными васкулитами страдают мужчины средней возрастной группы.
Классификация системных васкулитов
Различают системные васкулиты с поражением сосудов мелкого, среднего и крупного калибра. Группа васкулярных поражений мелких сосудов представлена гранулематозом Вегенера, синдромом Чардж-Стросса, микроскопическим полиангиитом, эссенциальным криоглобулинемическим васкулитом, пурпурой Шенлейна-Геноха. Системные васкулиты с заинтересованностью сосудов среднего калибра включают болезнь Кавасаки и узелковый периартериит (полиартериит). К системным васкулитам крупных сосудов относятся болезнь Такаясу и артериит гигантоклеточный височный.
Симптомы системных васкулитов
Клиника системных васкулитов включает различные общие неспецифические симптомы: лихорадку, потерю аппетита, астенизацию, похудение. Кожный синдром при системных васкулитах характеризуется геморрагической сыпью, изъязвлениями, некрозами кожи. Мышечно-суставные поражения проявляются миалгиями, артралгиями, артритами. Изменения со стороны периферической нервной системы при системных васкулитах протекают в виде полиневропатии или множественной мононейропатии. Клиника висцеральных поражений может проявляться инсультами, инфарктом миокарда, поражением глаз, почек, легких и т. д.
При неспецифическом аортоартериите (болезни Такаясу) в гранулематозное воспаление вовлекается дуга аорты с отходящими от нее ветвями. Болезнь проявляется генерализованной болью, микроциркуляторными нарушениями в верхних конечностях, вовлечением сосудов брыжейки и легких, стенокардией, сердечной недостаточностью. Артериит гигантоклеточный височный (болезнь Хортона), входящий в группу системных васкулитов, протекает с воспалением сонных, височных, реже позвоночных артерий. Клиника поражения артерий проявляется головными болями, гиперестезией и отечностью кожи височной области, глазной симптоматикой, неврологическими нарушениями.
Болезнью Кавасаки, протекающей со слизисто-кожно-железистым синдромом, поражаются дети. Клиника включает лихорадку, конъюнктивит, диффузную пятнисто-папулезную сыпь, эритему, отеки, шелушение кожи. При данной форме системного васкулита отмечается лимфаденопатия, поражение языка, слизистых губ. При вовлечении коронарных артерий могут развиваться аневризмы, инфаркты.
Для узелкового панартериита (полиартериита, периартериита) характерны некротизирующие изменения в артериях среднего и малого калибра и признаки полисистемных поражений. На фоне общего недомогания развиваются почечный синдром (гломерулонефрит, злокачественная гипертензия, почечная недостаточность), артралгии, полиневриты, пневмонит, коронарит, микроинсульты.
Болезнь Шенлейн-Геноха относится к системным васкулитам, поражающим мелкие сосуды в результате перенесенного фарингита стрептококковой этиологии. Возникает обычно у детей; протекает с мелкопятнистыми кровоизлияниями, полиартралгиями и полиартритом, абдоминальным синдромом, иммунокомплексным гломерулонефритом.
Ангиит аллергический или синдром Черджа-Стросс связан с эозинофильной инфильтрацией стенок сосудов; протекает с клиникой бронхиальной астмы и эозинофильной пневмонии, полиневропатии. Обычно развивается у лиц с аллергическим анамнезом, а также посетивших тропические страны. При системном гранулематозном васкулите Вегенера поражаются сосуды воздухоносного тракта и почек. Болезнь проявляется развитием синусита, язвенно-некротического ринита, кашлем, затруднением дыхания, кровохарканьем, симптомами нефрита.
Синдром гиперергического системного васкулита (кожный или лейкоцитокластический васкулит) протекает с иммунокомплексным воспалением капилляров, артериол и венул. Типичны кожные проявления (пурпура, волдыри, изъязвления) и полиартрит. Для микроскопического полиангиита специфично развитие некротизирующего артериита, гломерулонефрита и капиллярита легочного русла.
Системный васкулит, протекающий в форме эссенциальной криоглобулинемии, обусловлен воспалением и окклюзией сосудов, вызванных воздействием криоглобулиновых комплексов. Ответный симптомокомплекс развивается после лечения пенициллинами, сульфаниламидами и др. лекарствами; проявляется пурпурой, крапивницей, артритами, артралгиями, лимфаденопатией, гломерулонефритом. Склонен к регрессии проявлений после исключения этиофактора.
Диагностика системных васкулитов
В ходе диагностики системного васкулита проводится всестороннее обследование пациента с консультацией ревматолога, невролога, нефролога и других специалистов. Проводят ЭКГ, эхокардиографию, УЗИ почек, рентгенографию легких и др. Рост СОЭ служит характерным, но неспецифическим признаком системных васкулитов. В венозной крови определяются Ат к цитоплазме нейтрофилов (ANCA) и ЦИК.
При ангиографическом исследовании выявляется васкулит сосудов малого и среднего диаметра. Наибольшей диагностической значимостью при системных васкулитах обладает биопсия пораженных тканей и их последующее морфологическое изучение.
Лечение системных васкулитов
Основные этапы терапии системных васкулитов складываются из подавления гипериммунного ответа с целью индукции клинико-лабораторной ремиссии; проведения иммуносупрессорного курса; поддержания стойкой ремиссии, коррекции органных нарушений и реабилитации. В основе фармакотерапии системных васкулитов лежит проведение противовоспалительного и иммуносупрессивного курса кортикостероидными гормонами (преднизолоном, дексаметазоном, триамцинолоном, бетаметазоном). Эффективно проведение пульс-терапии метилпреднизолоном.
Препараты цистостатического действия при системных васкулитах применяются в случаях генерализации и прогрессирования процесса, злокачественной почечной гипертензии, поражениях ЦНС, неэффективности кортикостероидной терапии. Применение цитостатиков (циклофосфана, метотрексата, азатиоприна) позволяет добиться подавления иммунных механизмов воспаления. Эффективно и быстро устраняют воспаление биологические препараты, инактивирующие ФНО (этанерсепт, инфликсимаб); НПВС (ибупрофен, напроксен, диклофенак).
Терапия антикоагулянтами и антиагрегантами (гепарином, дипиридамолом, пентоксифиллином) показана при признаках гиперкоагуляции и ДВС-синдрома. Нарушения периферической микроциркуляции корригируются назначением никотиновой кислоты и ее производных. В терапии системных васкулитов используются ангиопротекторы, вазодилататоры, блокаторы кальциевых каналов.
Кроме медикаментозных курсов при системных васкулитах показано проведение сеансов экстракорпоральной гемокоррекции (криоафереза и каскадной фильтрации плазмы), позволяющей удалить из крови циркулирующие антитела и иммунные комплексы. Терапия осложненных системных васкулитов требует согласованного сотрудничества ревматолога, нефролога, пульмонолога, отоларинголога, невролога, хирурга, окулиста и др.
Прогноз и профилактика системных васкулитов
Перспектива здоровья и трудоспособности при системных васкулитах определяется формой патологии, возрастом заболевшего, эффективностью лечения. Комплексное и этапное лечение системных васкулитов уменьшает число летальных и инвалидизирующих исходов.
Профилактика системных васкулитов состоит в исключении контактов с инфекционными агентами и аллергенами, отказ от необоснованных прививок и назначения лекарств.
Васкулиты, ограниченные кожей
Общая информация
Краткое описание
РОССИЙСКОЕ ОБЩЕСТВО ДЕРМАТОВЕНЕРОЛОГОВ И КОСМЕТОЛОГОВ
ФЕДЕРАЛЬНЫЕ КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО ВЕДЕНИЮ БОЛЬНЫХ ВАСКУЛИТАМИ, ОГРАНИЧЕННЫМИ КОЖЕЙ
Шифр по Международной классификации болезней МКБ-10
L95; L95.0; L95.1; L95.8; L95.9
ОПРЕДЕЛЕНИЕ
Васкулиты (ангииты) кожи – дерматозы, в клинической и патоморфологической картине которых первоначальным и ведущим звеном выступает неспецифическое воспаление стенок дермальных и гиподермальных кровеносных сосудов разного калибра.
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
В настоящее время единая общепринятая классификация васкулитов кожи отсутствует. Для практических целей используется рабочая классификация васкулитов кожи, разработанная О.Л. Ивановым (1997 г.) (табл. 1) [2].
Таблица 1. Классификация васкулитов кожи
| Клинические формы | Синонимы | Основные проявления |
| I. Дермальные васкулиты | ||
| Полиморфный дермальный васкулит: | Синдром Гужеро-Дюперра, артериолит Рюитера, болезнь Гужеро-Рюитера, некротизирующий васкулит, лейкоцитокластический васкулит | |
| Уртикарный тип | Уртикарный васкулит | Воспалительные пятна, волдыри |
| Геморрагический тип | Геморрагический васкулит, геморрагический лейкоцитокластический микробид Мишера-Шторка, анафи-лактоидная пурпура Шенлейна-Геноха, геморрагический капилляротоксикоз | Петехии, отечная пурпура («пальпируемая пурпура»), экхимозы, геморрагические пузыри |
| Папулонодулярный тип | Нодулярный дермальный аллергид Гужеро | Воспалительные узелки и бляшки, мелкие отечные узлы |
| Папулонекротический тип | Некротический нодулярный дерматит Вертера-Дюмлинга | Воспалительные узелки с некрозом в центре, «штампованные» рубчики |
| Пустулезно-язвенный тип | Язвенный дерматит, гангренозная пиодермия | Везикулопустулы, эрозии, язвы, рубцы |
| Некротически-язвенный тип | Молниеносная пурпура | Геморрагические пузыри, геморрагический некроз, язвы, рубцы |
| Полиморфный тип | Трехсимптомный синдром Гужеро-Дюперра, полиморфно-нодулярный тип артериолита Рюитера | Чаще сочетание волдырей, пурпуры и поверхностных мелких узлов; возможно сочетание любых элементов |
| Хроническая пигментная пурпура: | Геморрагически-пигментные дерматозы, болезнь Шамберга-Майокки | |
| Петехиальный тип | Стойкая прогрессирующая пигментная пурпура Шамберга, болезнь Шамберга | Петехии, пятна гемосидероза |
| Телеангиэктатический тип | Телеангиэктатическая пурпура Майокки | Петехии, телеангиэктазии, пятна гемосидероза |
| Лихеноидный тип | Пигментный пурпурозный лихеноидный ангиодермит Гужеро-Блюма | Петехии, лихеноидные папулы, телеангиэктазии, пятна гемосидероза |
| Экзематоидный тип | Экзематоидная пурпура Дукаса-Капетанакиса | Петехии, эритема, лихенификация, чешуе-корочки, пятна гемосидероза |
| II. Дермо-гиподермальные васкулиты | ||
| Ливедо-ангиит | Кожная форма узелкового периарте-риита, некротизирующий васкулит, ливедо с узлами, ливедо с изъязвлениями | Ветвистое или сетчатое ливедо, узловатые уплотнения, геморрагические пятна, некрозы, язвы, рубцы |
| Показатели | Степень активности | |
| I | II | |
| Поражение кожи (по площади) | Ограниченное | Распространенное |
| Число высыпаний | Небольшое | Множественное |
| Температура тела | Нормальная или не выше 37,5°С | Выше 37,5 ° С |
| Общие явления (недомогание, общая слабость, головная боль, артралгии, миалгии и т.п.) | Отсутствуют или незначительны | Резко выражены |
| Общий анализ крови | ||
| СОЭ | До 25 мм/ч | Выше 25 мм/ч |
| Эритроциты | Норма | Менее 3,8×10 12 /л |
| Гемоглобин | Норма | Менее 12 г% |
| Тромбоциты | Норма | Менее 180×10 9 /л |
| Лейкоциты | Норма | Более 10×10 9 /л |
| Биохимический анализ крови | ||
| Общий белок | Норма | Более 85 г/л |
| α2-глобулин | Норма | Более 12% |
| γ-глобулин | Норма | Более 22% |
| С-реактивный белок | Отсутствует или до 2+ | Более 2+ |
| Комплемент | Выше 30 ед | Ниже 30 ед |
| Иммуноглобулины | Норма | Повышены |
| Реакция Ваалера-Роуза* | Отрицательная | Положительная |
| Латекс-тест* | Отрицательная | Положительный |
| Общий анализ мочи | ||
| Протеинурия | Нет | Есть |
Дифференциальный диагноз
Дифференциальный диагноз васкулитов кожи проводят с туберкулезом кожи, экземой и пиодермиями.
Лечение
Цели лечения
— достижение ремиссии
Общие замечания по терапии
При лечении той или иной формы кожного васкулита учитываются клинический диагноз, стадия процесса и степень его активности, а также сопутствующая патология.
При обострении васкулита больным показан постельный режим, особенно при локализации очагов на нижних конечностях, который следует соблюдать до перехода в регрессирующую стадию.
Необходимо проведение коррекции или радикального устранения выявленных сопутствующих заболеваний, которые могут поддерживать и ухудшать течение кожного васкулита (очаги хронической инфекции, например, хронический тонзиллит, гипертоническая болезнь, сахарный диабет, хроническая венозная недостаточность, фибромиома матки и т.п.). В тех случаях, когда васкулиты выступают в качестве синдрома какого-либо общего заболевания (системного васкулита, диффузного заболевания соединительной ткани, лейкоза, злокачественного новообразования и т.п.), в первую очередь должно быть обеспечено полноценное лечение основного процесса [2].
Используемая медикаментозная терапия должна быть направлена на подавление воспалительной реакции, нормализацию микроциркуляции в коже и терапию имеющихся осложнений.
Схемы лечения
Полиморфный дермальный васкулит
Степень активности I
Нестероидные противовоспалительные средства (B)[2, 13]
— нимесулид 100 мг перорально 2 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
или
— мелоксикам 7,5 мг перорально 2 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
или
— индометацин 25 мг перорально 3–4 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
Антибактериальные препараты (B) [13]
— ципрофлоксацин 250 мг перорально 2 раза в сутки в течение 10–14 дней
или
— доксициклин 100 мг перорально 2 раза в сутки в течение 10–14 дней
или
— азитромицин 500 мг перорально 1 раз в сутки в течение 10–14 дней
Хинолины (А) [15, 16]
— гидроксихлорохин 200 мг перорально 2 раза в сутки в течение 2–3 месяцев, под контролем показателей клеточного состава крови 1 раз в месяц
или
— хлорохин 250 мг перорально 2 раза в сутки в течение 1 месяца, затем по 250 мг 1 раз в день в течение 1–2 месяцев, под контролем показателей клеточного состава крови 1 раз в месяц
Антигистаминные препараты (В)
— левоцетиризин 5 мг перорально 1 раз в сутки в течение 14 дней
или
— дезлоратадин 5 мг перорально 1 раз в сутки в течение 14 дней
или
— фексофенадин 180 мг перорально 1 раз в сутки в течение 14 дней
Наружно:
Глюкокортикостероиды [17]:
— мометазона фуроат 0,1% крем или мазь, наносить 1 раз в сутки на очаги поражения до наступления клинического улучшения
или
— бетаметазона 0,1 крем или мазь, наносить 2 раза в сутки на очаги поражения до наступления клинического улучшения
или
— метилпреднизолона ацепонат 0,1% крем или мазь, наносить 1 раз в сутки на очаги поражения, длительность применения не должна превышать 12 недель
Степень активности II
Системные глюкокортикостероиды (А)
— преднизолон 30–50 мг/сутки перорально преимущественно в утренние часы в течение 2–3 недель, с дальнейшим постепенным снижением дозы по 1 таб. в неделю.
или
— бетаметазон 2 мл внутримышечно 1 раз в неделю №3–5 с постепенным снижением дозы и увеличением интервала введения
Для уменьшения нежелательных явлений при проведении системной терапии глюкокортикостероидами назначают:
Ингибиторы протонного насоса:
— омепразол 20 мг перорально 2 раза в сутки в течение 4-8 недель
Макро- и микроэлементы в комбинациях:
— калия и магния аспарагинат по 1 таб. 3 раза в сутки перорально
Корректоры метаболизма костной и хрящевой ткани в комбинациях:
— кальция карбонат + колекальцеферол по 1 таб. 3 раза в сутки перорально
Нестероидные противовоспалительные средства (В)
— диклофенак 50 мг перорально 3 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
или
— нимесулид 100 мг перорально 2 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
или
— мелоксикам 7,5 мг перорально 2 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
Цитостатики (А) [16]
— азатиоприн 50 мг перорально 2 раза в сутки в течение 2–3 месяцев, под контролем показателей крови (полный анализ крови, включая определение уровня тромбоцитов, а также определение активности сывороточных печеночных трансаминаз, щелочной фосфатазы и уровня билирубина) 1 раз в месяц
Антибактериальные препараты (В) [13]
— офлоксацин 400 мг перорально 2 раза в сутки в течение 10–14 дней
или
— амоксицилин + клавулановая кислота 875+125 мг перорально по 1 таб. 2 раза в сутки в течение 10–14 дней
Ангиопротекторы и корректоры микроциркуляции(A) [2, 18, 19]
— пентоксифиллин 100 мг 3 раза в сутки в течение 1–2 месяцев
— анавенол по 2 таб. 2 раза в сутки в течение 1–2 месяцев
Венотонизирующие и венопротекторные средства(A) [2, 18, 19]
— гесперидин+диосмин 500 мг перорально 2 раза в сутки в течение 1–2 месяцев
Антигистаминные препараты (В) [13]
— эбастин 10 мг в сутки перорально в течение 14 дней
или
— цетиризин 10 мг в сутки перорально в течение 14 дней
или
— левоцетиризин 5 мг в сутки перорально в течение 14 дней
Антикоагулянты (D) [2]
— надропарин кальция подкожно 0.3 мл 2 раза в сутки, в течение 2–4 недель
Дезинтоксикационная терапия (D) [2]
Заменители плазмы и других компонентов крови
— декстран 200–400 мл в/в капельно 1 раз в сутки №7–10
Хроническая пигментная пурпура
Хинолины (А) [14, 20]
— гидроксихлорохин 200 мг перорально 2 раза в сутки, в течение 2–3 месяцев, под контролем показателей клеточного состава крови 1 раз в месяц
или
— хлорохин 250 мг перорально 2 раза в сутки, в течение 1 месяца, затем по 250 мг 1 раз в сутки в течение 1–2 месяцев, под контролем показателей клеточного состава крови 1 раз в месяц
Витамины (D)
— аскорбиновая кислота+рутозид по 1 таб. 3 раза в сутки перорально
— витамин Е + ретинол по 2 капс. 2 раза в сутки перорально
Ангиопротекторы и корректоры микроциркуляции(A) [2, 18, 19]
— пентоксифиллин 100 мг перорально 3 раза в сутки в течение 1–2 месяцев
или
— дипиридамол 25 мг перорально по 1 таб. 3 раза в сутки, в течение 1–2 месяцев
Венотонизирующие и венопротекторные средства(A) [2, 18, 19]
— гесперидин+диосмин 500 мг перорально 2 раза в сутки в течение 1–2 месяцев
Наружно:
Глюкокортикостероиды [17]:
— мометазона фуроат 0,1% крем или мазь, наносить 1 раз в сутки на очаги поражения до наступления клинического улучшения
или
— бетаметазона 0,1 крем или мазь, наносить 2 раза в сутки на очаги поражения до наступления клинического улучшения
или
— метилпреднизолона ацепонат 0,1% крем или мазь, наносить 1 раз в сутки на очаги поражения, длительность применения не должна превышать 12 недель
Ангиопротекторы и корректоры микроциркуляции:
— троксерутин 2% гель, 2 раза в сутки
Антикоагулянты:
— гепарин натрия мазь, 2–3 раза в сутки до наступления клинического улучшения, в среднем от 3 до 14 дней
Ливедо-ангиит
Степень активности I
Нестероидные противовоспалительные средства (В)[2]
— диклофенак 50 мг перорально 3 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
или
— нимесулид 100 мг перорально 2 раза в сутки в течение 2–3 недель с дальнейшим снижением суточной дозы
Хинолины (А) [15, 16]
— гидроксихлорохин 200 мг перорально 2 раза в сутки в течение 2–3 месяцев, под контролем показателей клеточного состава крови 1 раз в месяц
или
— хлорохин 250 мг перорально 2 раза в день, в течение 1 месяца, затем по 250 мг 1 раз в день в течение 1–2 месяцев, под контролем показателей клеточного состава крови 1 раз в месяц
Ангиопротекторы и корректоры микроциркуляции (А) [2, 19, 20]
— пентоксифиллин 100 мг перорально 3 раза в сутки в течение 1–2 месяцев
— анавенол по 2 таб. 2 раза в сутки перорально в течение 1–2 месяцев
Венотонизирующие и венопротекторные средства(A) [2, 19, 20]
— Гесперидин+Диосмин 500 мг 2 раза в сутки в течение 1–2 месяцев
Витамины (D)
— аскорбиновая кислота+рутозид перорально по 1 таб. 3 раза в сутки
— витамин Е + ретинол по 2 капс. 2 раза в сутки перорально [2]
Степень активности II
Системные глюкокортикостероиды (А)
— преднизолон 30–50 мг/сутки перорально преимущественно в утренние часы в течение 2–3 недель, с дальнейшим постепенным снижением дозы по 1 таб. в неделю.
или
— бетаметазон 2 мл 1 раз в неделю внутримышечно №3–5 с постепенным снижением дозы и увеличением интервала введения
Целесообразно назначение системных ГКС с корригирующей терапией (см. выше) [2,15,16]:
Цитостатики (А) [2,18,17]
— азатиоприн 50 мг 2 раза в сутки в течение 2–3 месяцев, под контролем показателей крови (полный анализ крови, включая определение уровня тромбоцитов, а также определение активности сывороточных печеночных трансаминаз, щелочной фосфатазы и уровня билирубина) 1 раз в месяц
Ангиопротекторы и корректоры микроциркуляции (А) [2, 19, 20]
— пентоксифиллин 100 мг перорально 3 раза в сутки в течение 1–2 месяцев
Антикоагулянты (D) [2]
— надропарин кальция подкожно по 0,3 мл 2 раза в сутки №10–14 (2)
Дезинтоксикационная терапия (D) [2]
Заменители плазмы и других компонентов крови
— декстран 200–400 мл в/в капельно 1 раз в сутки №7–10
Наружно:
Глюкокортикостероиды:
— бетаметазон + гентамицин крем или мазь, 1–2 раз в сутки до наступления клинического улучшения
или
— клиохинол + флуметазон мазь, наносить на очаги поражения 2 раза в сутки до наступления клинического улучшения, длительность применения не должна превышать 2 недели
Ангиопротекторы и корректоры микроциркуляции:
— троксерутин 2% гель, 2 раза в сутки
Особые ситуации
Терапия больных васкулитами во время беременности назначается с учетом ограничений, прописанных в инструкции к лекарственным препаратам.
Требования к результатам лечения
— регресс высыпаний
Тактика при отсутствии эффекта от лечения
ПРОФИЛАКТИКА
В качестве профилактических мер следует исключать факторы риска (переохлаждение, физическое и нервное перенапряжение, длительная ходьба, ушибы). Больным рекомендуют придерживаться здорового образа жизни.
После проведенного лечения показано санаторно-курортное лечение с использованием серных, углекислых и радоновых ванн для закрепления полученных результатов.
Госпитализация
— Васкулиты, ограниченные кожей, II степени активности;
— Васкулиты, ограниченные кожей, I степени активности в прогрессирующую стадию с отсутствием эффекта от проводимого лечения в амбулаторных условиях;
— Наличие вторичной инфекции в очагах поражения, не купируемой в амбулаторных условиях
Информация
Источники и литература
Информация
Персональный состав рабочей группы по подготовке федеральных клинических рекомендаций по профилю «Дерматовенерология», раздел «Васкулиты, ограниченные кожей»:
1. Олисова О.Ю – профессор, доктор медицинских наук, заведующая кафедрой кожных болезней лечебного факультета ГБОУ ВПО Первого МГМУ им. И.М. Сеченова Минздрава России.
2. Карамова Арфеня Эдуардовна – заведующий отделом дерматологии ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России, кандидат медицинских наук, г. Москва
3. Знаменская Людмила Федоровна – ведущий научный сотрудник отдела дерматологии «Государственный научный центр дерматовенерологии и косметологии» Минздрава России, доктор медицинских наук, г. Москва
4. Чикин Вадим Викторович – старший научный сотрудник отдела дерматологии ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России, кандидат медицинских наук, г. Москва
5. Заславский Денис Владимирович – профессор кафедры дерматовенерологии ГБОУ ВПО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России, профессор, доктор медицинских наук, г. Санкт-Петербург.
6. Горланов Игорь Александрович – заведующий кафедрой дерматовенерологии ГБОУ ВПО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России, профессор, доктор медицинских наук, г. Санкт-Петербург.
7. Сыдиков Акмаль Абдикахарович – ГБОУ ВПО «Санкт-Петербургский государственный педиатрический медицинский университет» Минздрава России, кандидат медицинских наук, г. Санкт-Петербург.
8. Чупров Игорь Николаевич – профессор кафедры патологической анатомии ГБОУ ВПО СЗГМУ им. И.И. Мечникова, доцент, доктор медицинских наук, г. Санкт-Петербург.
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Описание метода валидизации рекомендаций:
Настоящие рекомендации в предварительной версии рецензированы независимыми экспертами.
Комментарии, полученные от экспертов, систематизированы и обсуждены членами рабочей группы. Вносимые в результате этого изменения в рекомендации регистрировались. Если же изменения не были внесены, то зарегистрированы причины отказа от внесения изменений.
Консультация и экспертная оценка:
Предварительная версия была выставлена для обсуждения на сайте ФГБУ «Государственный научный центр дерматовенерологии и косметологии» Минздрава России для того, чтобы лица, не участвующие в разработке рекомендаций, имели возможность принять участие в обсуждении и совершенствовании рекомендаций.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.