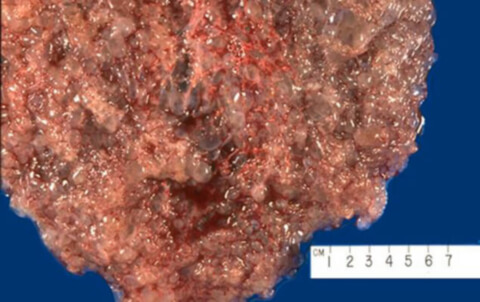
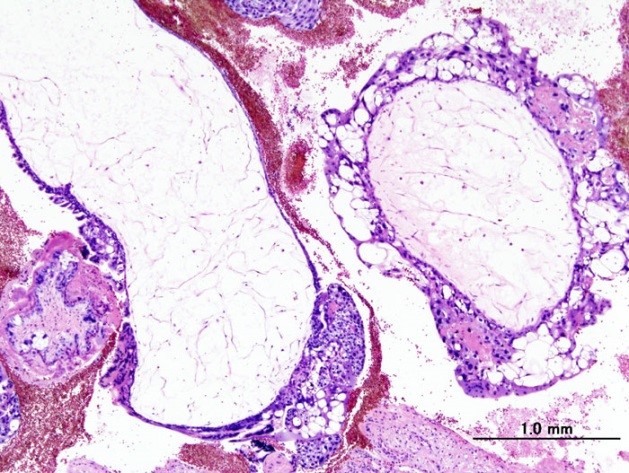
Частичный пузырный занос что это
Пузырный занос
Пузырный занос — это патологические изменения внешнего слоя оболочки зародыша. При этом ворсинки, которыми плод крепится к стенке матки, перерождаются в прозрачные пузырчатые образования.
Первый признак пузырного заноса — это кровянистые выделения. При появлении этого симптома и любых недомоганиях женской половой сферы необходимо срочно обратиться к врачу-гинекологу.
Что происходит при болезни
При пузырном заносе происходит патологическое разрастание внешнего слоя эмбриональной ткани, необходимого для прикрепления зародыша к стенке матки и для образования плаценты. Разрастаясь, пузырный занос постепенно наполняет полость матки. При этом женщина может ничего не замечать, кроме выделений темно-красного цвета. Если вовремя не выявить проблему или запустить болезнь, то есть большая вероятность, что произойдет массивное маточное кровотечение.
Виды пузырного заноса
Осложнения и последствия пузырного заноса
Причины пузырного поноса
Существует несколько вероятных причин появления пузырного заноса. К ним относятся:
К предрасполагающим факторам развития пузырного заноса относятся:
Симптомы пузырного заноса
Первые симптомы пузырного заноса, которые замечает женщина, — это кровянистые выделения из влагалища с примесью пузырьков. Кровянистые выделения при пузырном заносе обычно не очень обильные и могут длиться всю беременность.
Основные признаки пузырного заноса:
К другим симптомам заболевания можно отнести:
Своевременно оказанная помощь позволит избежать серьезных осложнений и минимизировать последствия. Поэтому любые симптомы заболевания заслуживают пристального внимания.
Показания для срочного обращения к врачу
Беременность — это очень сложный, и в то же время ответственный период для каждой женщины. Она должна прислушиваться к тому, какие сигналы подает ее организм как ради себя, так и для будущего малыша. Только своевременное обращение к врачу часто бывает единственной возможностью родить ребенка и сохранить собственное здоровье.
Профилактика пузырного заноса
Специфической профилактики пузырного заноса не существует, так как даже в наше время ещё не установлены точные причины, из-за которых может возникнуть это заболевание. Но врачи рекомендуют такие меры профилактики пузырного заноса:
Диагностика пузырного заноса
На ранней стадии болезнь себя практически не проявляет, единственным симптомом является увеличение живота как при беременности. При диагностике пузырный занос дифференцируют с многоплодием, многоводием, беременностью на фоне миомы матки, самопроизвольным абортом. Диагноз ставится на основании УЗИ и вагинального исследования. Кроме этого, врач может назначить пациентке:
После диагностирования заболевания женщину направляют на консультацию к онкологу, эндокринологу и другим специалистам.
Лечение пузырного заноса
Лечение пузырного заноса необходимо во всех случаях и на любых стадиях. После удаления новообразования происходит очищение полости матки при помощи вакуум-аспирации (вакуумное отсасывание содержимого полости) и выскабливание остатков патологически измененной ткани. Иногда врачи ждут, когда пузырный занос выйдет из полости матки без операционного вмешательства, но чаще всего приходится удалять его хирургическими способами.
Методы аспирации и выскабливания применяются в тех случаях, когда размер матки соответствует беременности не более 24-недель. Если же матка достигает больших размеров, то в большинстве случаев проблема решается только с помощью гистерэктомии — удаления матки.
Пузырный занос после выскабливания может проявить себя снова, поэтому через 2–3 неделю процедуру выскабливания повторяют. После удаления пузырного заноса его фрагменты направляются на гистологическое обследование для того, чтобы исключить наличие злокачественного процесса (хорионэпителиому). Если анализ положительный, то женщине назначаются дополнительные обследования на выявление метастаз, а при их обнаружении — химиотерапия. При этом у женщины постоянно проверяют уровень ХГЧ в крови, который указывает на степень распространения заболевания. Лечение пузырного заноса считается завершенным, когда уровень ХГЧ приходит в норму.
Беременность после пузырного заноса
Около 70% женщин, перенесших пузырный занос, способны к зачатию и вынашиванию детей. Главное, правильно подготовиться к беременности, а значит, исключить все возможные последствия заболевания. Женщина, которая собирается стать матерью, должна знать, что беременеть можно только через два года после болезни, и только с разрешения врача.
Трофобластическая болезнь
Заболевание представляет собой группу редких доброкачественных и злокачественных опухолей, в основе которых лежит аномальный рост и развитие трофобласта.
Что это такое
Трофобластическая болезнь — уникальная группа опухолей женского организма, возникновение которых всегда ассоциировано с беременностью. Они могут возникнуть как во время беременности, так и после её завершения независимо от срока окончания беременности и её исхода. Это может быть благополучно протекавшая беременность, завершившаяся родами, самопроизвольный выкидыш или прерывание на любом сроке беременности. При этом сроки развития заболевания могут составлять от нескольких дней до нескольких лет.
Источником трофобластических опухолей являются трофобласты – клетки, которые окружают эмбрион и участвуют в процессе его прикрепления к стенке матки, а затем – в образовании плаценты во время беременности. При чрезмерном размножении трофобластов возникает опухоль.
Частота развития данной патологии составляет не более 1 % случаев среди всех злокачественных заболеваний женских половых органов. Наиболее склонны к заболеванию женщины, у которых беременность наступила до 21 года или после 35 лет.
Уникальной особенностью этих неоплазий является высокая частота излечения даже при наличии отдаленных метастазов, при этом у большинства пациенток после завершения лечения сохраняется репродуктивная функция.
Классификация
Трофобластическая болезнь – собирательное понятие доброкачественных и злокачественных опухолей. В число первых входит морфологическое изменение, из-за которого возникает:
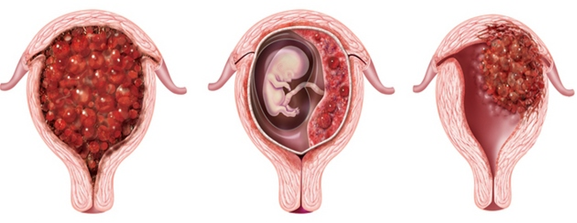
Полный пузырный занос
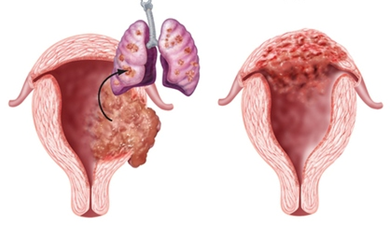
Эти доброкачественные опухоли диагностируются у 70 % больных, при этом как при полном, так и неполном пузырном заносе наблюдается только разрастание трофобластической ткани и превращение ворсинок хориона в пузырьки. Однако в 20 % случаев трофобласты приобретают способность к малигнизации и метастазированию. По мере распространения злокачественных клеток в окружающие ткани различают инвазивный пузырный занос, диссеминированный пузырный занос, хорионкарционому, трофобластическую опухоль плацентарного ложа и эпителиоидную трофобластическую опухоль.
 | ||
 | |
Стадии
В зависимости от степени распространения процесса различают 4 стадии заболевания:

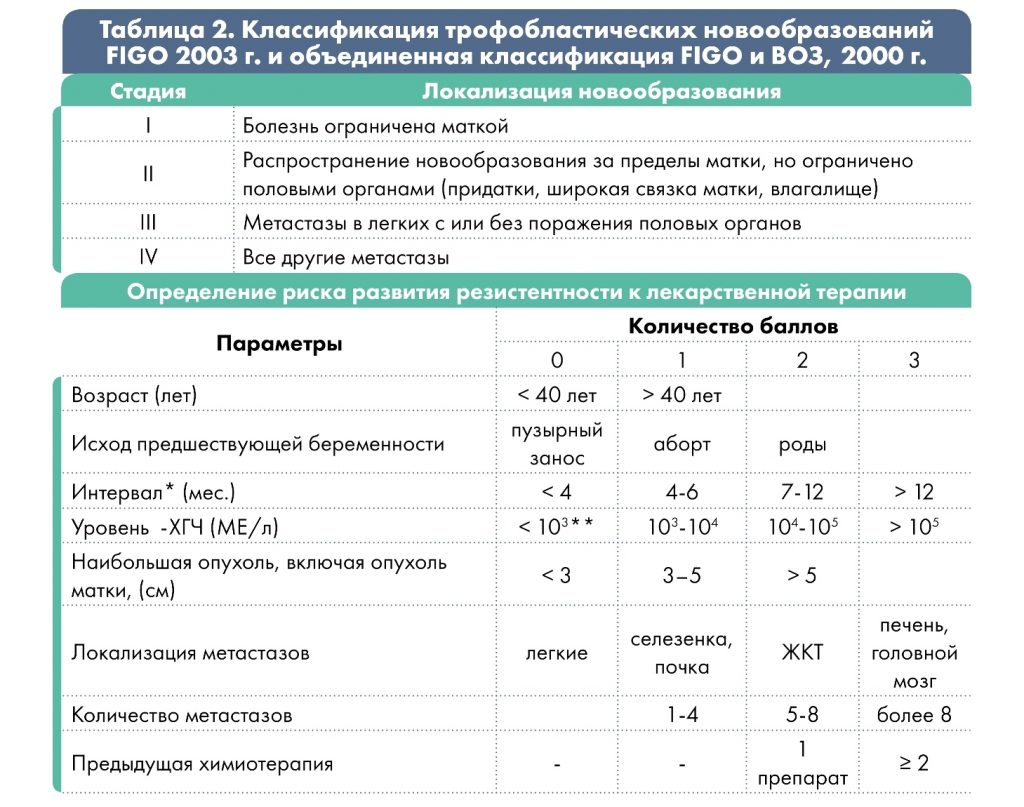
* интервал между окончанием предыдущей беременности и началом химиотерапии;
** низкий уровень β-ХГЧ может быть при трофобластической опухоли на месте плаценты.
При сумме баллов ≤ 6 – низкий риск развития резистентности опухоли; ≥ 7 баллов – высокий.
Лечение
Лечение доброкачественной опухоли невозможно без прерывания беременности. Выполняется аборт, а далее патологические ткани удаляются вакуумным аспиратором. После процедуры на протяжении месяца контролируется уровень β-ХГЧ. Женщина еженедельно сдает анализ крови, пока не получит отрицательный результат три раза подряд. Далее контрольные анализы проводятся ежемесячно в течение года. Важно после эвакуации пузырного заноса выполнить рентгенографию органов грудной клетки и УЗИ органов малого таза.
Если анализ β-ХГЧ остаётся положительным или обнаруживается злокачественная опухоль, то пациентка нуждается в продолжении лечения. Больную следует направить в специализированный центр, имеющий опыт работы и знающий данную патологию, что крайне важно для определения прогноза и эффективности терапии.
Ведущий метод лечения – химиотерапия, которая должна быть начата в кратчайшие сроки. Основные показания для ее проведения:
Врач выбирает рекомендованную схему терапии, основываясь на особенности анамнеза и характеристики опухолевого процесса, т.е. в зависимости от группы риска резистентности опухоли к химиотерапии. Группа риска определяется по шкале FIGO (2000 г.) с учётом результатов обследования: менее 6 баллов соответствует низкому риску, 7 и более баллов – высокому риску.
Если риски рецидива заболевания минимальны, то назначается монотерапия препаратом метотрексат. При высоких рисках рецидива опухоли используется комбинация препаратов, включающих этопозид, дактиномицин, метотрексат, винкристин и циклофосафамид.
Количество циклов химиотерапии определяется индивидуально и зависит от степени снижения уровня β-ХГЧ после каждого цикла. При нормализации уровня специфического маркера дополнительно проводится 2-4 цикла химиотерапии в том же режиме для консолидации полученного эффекта.
Если опухоль приобретает резистентность и нет нормализации уровня маркера, то требуется переход к противоопухолевым препаратам второй линии, например, такие комбинации как дактиномицин, этопозид + дактиномицин + метотрексат + цисплатин или цисплатин + паклитаксел + этопозид.
В некоторых случаях прибегают к хирургическому лечению с последующим проведением адъювантной химиотерапии. Основные показания к оперативному вмешательству являются:
Лучевая терапия используется только при метастазах в головном мозге.
Прогноз
Правильное и своевременное выявление заболевания, а также адекватное лечение в настоящее время позволяют достичь 100 % ремиссии на протяжении пяти лет при простом пузырном заносе и более 90 % – при хорионкарциноме без наличия метастазов.
Повторное развитие опухоли возможно в течение первых 36 месяцев до 10 % случаев. Частота излечение рецидива составляет около 75 %.
Фертильность
После завершения лечения у большинства женщин сохраняется репродуктивная функция. Планировать повторную беременность для пациенток с I-II стадией разрешается через год после последнего цикла химиотерапии, а для больных с III-IV стадией – через полтора-два года. Такие сроки установлены с целью правильной интерпретации наступления беременности или рецидива заболевания, а также для профилактики развития аномалий плода.
Профилактика
После удаления пузырного заноса необходимо следить за уровнем β-ХГЧ, а также выполнить рентгенографию органов грудной клетки и УЗИ органов малого таза. После завершения лечения уровень β-ХГЧ определяется каждые две недели на протяжении первых трех месяцев, затем ежемесячно в течение года. В дальнейшем контрольный анализ крови проводится раз в два месяца, а еще через год – один раз в четыре месяца.
Обязательна контрацепция в течение первого года после нормализации уровня β-ХГЧ. Специалисты рекомендуют в качестве метода контрацепции выбирать комбинированные оральные контрацептивы.
Авторская публикация:
Ульрих Е. А.
Врач высшей категории онкогинекологического отделения ФГБУ «Национальный медицинский исследовательский центр онкологии им. Н.Н. Петрова» Минздрава России, доктор медицинских наук, профессор, профессор кафедры онкологии ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова» Минздрава России
Под научной редакцией:
Берлев И. В.
Заведующий научным отделом онкогинекологии ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России, заведующий кафедрой акушерства и гинекологии СЗГМУ им. И.И. Мечникова, заслуженный врач Российской Федерации, доктор медицинских наук, профессор
Под научной редакцией:
Урманчеева А. Ф.
Ведущий научный сотрудник ФГБУ «Национальный медицинский исследовательский центр онкологии им. Н.Н. Петрова» Минздрава России, заслуженный врач Российской Федерации, доктор медицинских наук, профессор, профессор кафедры онкологии ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова» Минздрава России
Под научной редакцией:
Проценко С. А.
Заведующая отделением химиотерапии и инновационных технологий ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России, ведущий научный сотрудник научного отдела инновационных методов терапевтической онкологии и реабилитации, доктор медицинских наук, профессор
Под научной редакцией:
Телетаева Г. М.
Врач-онколог отделения химиотерапии и инновационных технологий, научный сотрудник научного отдела инновационных методов терапевтической онкологии и реабилитации ФГБУ «НМИЦ онкологии им. Н.Н. Петрова» Минздрава России, кандидат медицинских наук
Публикации в СМИ
Занос пузырный
Пузырный занос — состояние, сопровождающееся пролиферацией трофобласта (наружный слой клеток эмбриона, участвует в имплантации зародыша в стенку матки и образовании плаценты), заполняющего полость матки. Пузырный занос может быть полным (классическим) или неполным (частичным). При полном пузырном заносе изменения захватывают весь хорион, при частичном — только его часть. Кроме того, выделяют злокачественную форму пузырного заноса — деструирующий пузырный занос.
Статистические данные. В США 1 случай пузырного заноса приходится на 1200 беременностей, в странах Дальнего Востока — 1 случай на 120 беременностей, в России — 1 случай на 820–3000 родов. Преобладающий возраст — до 30 лет. Чаще гестационная трофобластическая болезнь (включающая пузырный занос, злокачественные опухоли трофобласта и трофобластическую опухоль плацентарной площадки) возникает у женщин низкого социально-экономического положения, а также в слабо развитых регионах (например, Юго-Восточная Азия).
Этиология • Полный пузырный занос возникает при однородительской дисомии, когда по неизвестным причинам происходит потеря материнских генов и дублирование отцовского гаплоидного генома (зигота имеет кариотип 46,XX). Иногда (5%) полный пузырный занос вызван оплодотворением «пустой» (безъядерной) яйцеклетки двумя сперматозоидами, приводящим к кариотипу 46,XY или 46,XX. Эмбрион погибает на ранних стадиях развития, до установления плацентарного кровообращения • Неполный пузырный занос вызван триплоидией в результате оплодотворения яйцеклетки двумя сперматозоидами (диспермия) с задержкой гаплоидного набора материнских хромосом. Клетки концептуса содержат один гаплоидный набор материнских хромосом и диплоидный набор отцовских хромосом — кариотип может быть 69,XXY, 69,XXX или 69,XYY. Плод погибает.
Патоморфология • Полный, или классический, пузырный занос •• Выраженный отёк и увеличение ворсин с прозрачным содержимым •• Исчезновение кровеносных сосудов ворсин •• Пролиферация трофобластической выстилки ворсин, значительно реже дегенерация •• Отсутствие плода, пуповины или амниотической оболочки •• Нормальный кариотип (обычно XX, реже XY) • Неполный, или частичный, пузырный занос •• Выраженное набухание ворсин с атрофией клеток трофобласта •• Наличие нормальных ворсин •• Наличие плода, пуповины и амниотической оболочки •• Патологический кариотип, обычно триплоидия или трисомия.
Клиническая картина • Кровотечение, обычно возникающее в I триместре беременности • Матка большего размера, чем можно предположить, учитывая дату последней менструации, на данном сроке беременности • Тошнота и рвота, возникающие примерно у трети пациенток • Признаки гестоза в I триместре беременности • Отсутствуют достоверные признаки беременности в виде определения частей плода, сердцебиения, движений плода, при УЗИ в матке выявляют только мелкокистозную ткань в отсутствие плода • Иногда развивается гипертиреоз. Предполагают, что при чрезмерном повышении уровня ХГТ этот гормон связывается с рецепторами ТТГ, вызывая гиперфункцию щитовидной железы • Боли в животе беспокоят 15% пациенток. Причина болей — образование под действием ХГТ текалютеиновых кист у 50% пациенток.
Деструирующая форма пузырного заноса • Ткань пузырного заноса проникает в толщу стенки матки и метастазирует в лёгкие, влагалище, параметральную клетчатку • Клиническая картина — продолжающиеся кровянистые выделения из матки после удаления пузырного заноса; матка не сокращается; сохраняются боли в низу живота, крестце, пояснице; при прорастании до брюшины — картина «острого живота»; текалютеиновые кисты не подвергаются обратному развитию, уровень ХГТ высок • Лечение — см. Болезнь гестационная трофобластическая.
Диагностика • Главное доказательство пузырного заноса — наличие множества пузырьков с прозрачным содержимым в выделениях из влагалища • Повышение содержания ХГТ более 100 000 мМЕ/мл при увеличении матки и кровотечении • При УЗИ — признаки нормального плодного яйца или плода отсутствуют.
Классификация TNM — см. Болезнь гестационная трофобластическая.
ЛЕЧЕНИЕ
• Вакуум-аспирация. Для удаления пузырного заноса применяют чаще других методов, даже если матка увеличена до размеров, соответствующих 20 нед беременности •• После вакуум-аспирации в/в вводят окситоцин для лучшего сокращения миометрия •• При значительном кровотечении и больших размерах матки (свыше 20 нед беременности) может быть произведена лапаротомия с гистерэктомией.
• Первичная гистерэктомия. Если женщина не хочет в дальнейшем иметь детей, можно провести гистерэктомию. Яичники не удаляют. Если в яичниках присутствуют множественные текалютеиновые кисты, после падения уровня ХГТ происходит их обратное развитие.
• Профилактическая химиотерапия. Профилактическую химиотерапию проводят после удаления пузырного заноса, если титр ХГТ растёт или долго находится на постоянном уровне, а также при выявлении метастазов. У 80% пациенток с пузырным заносом наступает спонтанная ремиссия без проведения дополнительной терапии. Систематическое определение содержания ХГТ помогает своевременно выявить развивающуюся хорионэпителиому; поэтому, учитывая высокую вероятность токсических эффектов, профилактическую химиотерапию всем пациенткам не проводят.
Наблюдение. Время полной элиминации ХГТ (в среднем — 73 дня) зависит от исходной концентрации ХГТ, количества жизнеспособной ткани трофобласта, оставшейся после вакуум-аспирации, и периода полураспада ХГТ. Наблюдение за пациентками после удаления пузырного заноса включает ряд мероприятий • Определение уровня ХГТ с интервалом 1–2 нед до получения 2 отрицательных результатов. Затем исследования проводят ежемесячно в течение 2 лет. Пациенткам рекомендуют предохраняться от беременности на протяжении 2 лет пероральными контрацептивами, снижающими уровень ЛГ • Физикальное обследование органов малого таза каждые 2 нед вплоть до ремиссии, затем каждые 3 мес в течение 1 года • При отсутствии снижения титра ХГТ — рентгенологическое исследование органов грудной клетки для исключения метастазов в лёгкие.
Осложнения • Развитие злокачественных опухолей трофобласта (деструирующего, или инвазивного, пузырного заноса, хориокарциномы) с метастазами или без • Кровотечение • ДВС-синдром • Эмболия ветвей лёгочной артерии клетками трофобласта.
Прогноз. В 20% случаях полного пузырного заноса в дальнейшем наблюдают развитие злокачественной опухоли.
Синонимы • Хорионаденома • Болезнь персистирующая трофобластическая • Занос инвазивный.
МКБ-10 • O01 Пузырный занос.
Код вставки на сайт
Занос пузырный
Пузырный занос — состояние, сопровождающееся пролиферацией трофобласта (наружный слой клеток эмбриона, участвует в имплантации зародыша в стенку матки и образовании плаценты), заполняющего полость матки. Пузырный занос может быть полным (классическим) или неполным (частичным). При полном пузырном заносе изменения захватывают весь хорион, при частичном — только его часть. Кроме того, выделяют злокачественную форму пузырного заноса — деструирующий пузырный занос.
Статистические данные. В США 1 случай пузырного заноса приходится на 1200 беременностей, в странах Дальнего Востока — 1 случай на 120 беременностей, в России — 1 случай на 820–3000 родов. Преобладающий возраст — до 30 лет. Чаще гестационная трофобластическая болезнь (включающая пузырный занос, злокачественные опухоли трофобласта и трофобластическую опухоль плацентарной площадки) возникает у женщин низкого социально-экономического положения, а также в слабо развитых регионах (например, Юго-Восточная Азия).
Этиология • Полный пузырный занос возникает при однородительской дисомии, когда по неизвестным причинам происходит потеря материнских генов и дублирование отцовского гаплоидного генома (зигота имеет кариотип 46,XX). Иногда (5%) полный пузырный занос вызван оплодотворением «пустой» (безъядерной) яйцеклетки двумя сперматозоидами, приводящим к кариотипу 46,XY или 46,XX. Эмбрион погибает на ранних стадиях развития, до установления плацентарного кровообращения • Неполный пузырный занос вызван триплоидией в результате оплодотворения яйцеклетки двумя сперматозоидами (диспермия) с задержкой гаплоидного набора материнских хромосом. Клетки концептуса содержат один гаплоидный набор материнских хромосом и диплоидный набор отцовских хромосом — кариотип может быть 69,XXY, 69,XXX или 69,XYY. Плод погибает.
Патоморфология • Полный, или классический, пузырный занос •• Выраженный отёк и увеличение ворсин с прозрачным содержимым •• Исчезновение кровеносных сосудов ворсин •• Пролиферация трофобластической выстилки ворсин, значительно реже дегенерация •• Отсутствие плода, пуповины или амниотической оболочки •• Нормальный кариотип (обычно XX, реже XY) • Неполный, или частичный, пузырный занос •• Выраженное набухание ворсин с атрофией клеток трофобласта •• Наличие нормальных ворсин •• Наличие плода, пуповины и амниотической оболочки •• Патологический кариотип, обычно триплоидия или трисомия.
Клиническая картина • Кровотечение, обычно возникающее в I триместре беременности • Матка большего размера, чем можно предположить, учитывая дату последней менструации, на данном сроке беременности • Тошнота и рвота, возникающие примерно у трети пациенток • Признаки гестоза в I триместре беременности • Отсутствуют достоверные признаки беременности в виде определения частей плода, сердцебиения, движений плода, при УЗИ в матке выявляют только мелкокистозную ткань в отсутствие плода • Иногда развивается гипертиреоз. Предполагают, что при чрезмерном повышении уровня ХГТ этот гормон связывается с рецепторами ТТГ, вызывая гиперфункцию щитовидной железы • Боли в животе беспокоят 15% пациенток. Причина болей — образование под действием ХГТ текалютеиновых кист у 50% пациенток.
Деструирующая форма пузырного заноса • Ткань пузырного заноса проникает в толщу стенки матки и метастазирует в лёгкие, влагалище, параметральную клетчатку • Клиническая картина — продолжающиеся кровянистые выделения из матки после удаления пузырного заноса; матка не сокращается; сохраняются боли в низу живота, крестце, пояснице; при прорастании до брюшины — картина «острого живота»; текалютеиновые кисты не подвергаются обратному развитию, уровень ХГТ высок • Лечение — см. Болезнь гестационная трофобластическая.
Диагностика • Главное доказательство пузырного заноса — наличие множества пузырьков с прозрачным содержимым в выделениях из влагалища • Повышение содержания ХГТ более 100 000 мМЕ/мл при увеличении матки и кровотечении • При УЗИ — признаки нормального плодного яйца или плода отсутствуют.
Классификация TNM — см. Болезнь гестационная трофобластическая.
ЛЕЧЕНИЕ
• Вакуум-аспирация. Для удаления пузырного заноса применяют чаще других методов, даже если матка увеличена до размеров, соответствующих 20 нед беременности •• После вакуум-аспирации в/в вводят окситоцин для лучшего сокращения миометрия •• При значительном кровотечении и больших размерах матки (свыше 20 нед беременности) может быть произведена лапаротомия с гистерэктомией.
• Первичная гистерэктомия. Если женщина не хочет в дальнейшем иметь детей, можно провести гистерэктомию. Яичники не удаляют. Если в яичниках присутствуют множественные текалютеиновые кисты, после падения уровня ХГТ происходит их обратное развитие.
• Профилактическая химиотерапия. Профилактическую химиотерапию проводят после удаления пузырного заноса, если титр ХГТ растёт или долго находится на постоянном уровне, а также при выявлении метастазов. У 80% пациенток с пузырным заносом наступает спонтанная ремиссия без проведения дополнительной терапии. Систематическое определение содержания ХГТ помогает своевременно выявить развивающуюся хорионэпителиому; поэтому, учитывая высокую вероятность токсических эффектов, профилактическую химиотерапию всем пациенткам не проводят.
Наблюдение. Время полной элиминации ХГТ (в среднем — 73 дня) зависит от исходной концентрации ХГТ, количества жизнеспособной ткани трофобласта, оставшейся после вакуум-аспирации, и периода полураспада ХГТ. Наблюдение за пациентками после удаления пузырного заноса включает ряд мероприятий • Определение уровня ХГТ с интервалом 1–2 нед до получения 2 отрицательных результатов. Затем исследования проводят ежемесячно в течение 2 лет. Пациенткам рекомендуют предохраняться от беременности на протяжении 2 лет пероральными контрацептивами, снижающими уровень ЛГ • Физикальное обследование органов малого таза каждые 2 нед вплоть до ремиссии, затем каждые 3 мес в течение 1 года • При отсутствии снижения титра ХГТ — рентгенологическое исследование органов грудной клетки для исключения метастазов в лёгкие.
Осложнения • Развитие злокачественных опухолей трофобласта (деструирующего, или инвазивного, пузырного заноса, хориокарциномы) с метастазами или без • Кровотечение • ДВС-синдром • Эмболия ветвей лёгочной артерии клетками трофобласта.
Прогноз. В 20% случаях полного пузырного заноса в дальнейшем наблюдают развитие злокачественной опухоли.
Синонимы • Хорионаденома • Болезнь персистирующая трофобластическая • Занос инвазивный.
МКБ-10 • O01 Пузырный занос.