Целиакия что это за заболевание у взрослых симптомы и лечение
Целиакия
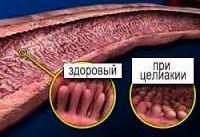
Целиакия — это хроническое воспаление тонкого кишечника, возникает при проникновении в организм глютена. Это белок злаковых растений, большая его часть содержится в хлебобулочных изделиях, хлебе, макаронах, пшенице. Заболевание связано с генетическими мутациями генов и дефицитом ферментов, которые расщепляют глютен. Клинически проявляется задержкой роста, резким снижением веса, пенистым стулом, повышенным газообразованием.
Для выявления целиакии проводят иммунологические исследования и биопсию тонкой кишки. При подтверждении диагноза, пациенты вынуждены соблюдать безглютеновую диету пожизненно. В противном случае повышен риск переломов, онкологических заболеваний.
Причины целиакии
Целиакия — это врожденное заболевание, имеет наследственную предрасположенность. У 10–15% родственников пациента с непереносимостью глютена обнаруживают нарушения со стороны тонкого кишечника.
Справка! Другие названия целиакии — глютеновая энтеропатия, идиопатическая стеаторея, кишечный инфантилизм, болезнь Ги-Гертера-Гейбнера.
Риск развития аллергии на глютен увеличивают сопутствующие аутоиммунные патологии:
юношеский ревматоидный артрит;
сахарный диабет I типа;
аутоиммунный миокардит (воспаление сердечной мышцы);
герпетиформный дерматит Дюринга;
язвенный колит (эрозивно-язвенной поражение слизистой оболочки толстой кишки);
болезнь Крона (воспалительный процесс в любом отделе пищеварительного тракта);
аутоиммунный тиреоидит (воспаление щитовидной железы, сопровождающееся разрушением клеток данного органа собственной иммунной системой).
Ферментная недостаточность, приобретенные особенности работы тонкого кишечника повышают чувствительность клеток кишечного эпителия к белку злаковых растений. Белок глютена содержит токсическое вещество — L-глиадин, который накапливается в кишечнике, провоцируя воспалительные и дистрофические изменения в слизистом слое у лиц с непереносимостью глютена.
Классификация целиакии
Различают три формы течения целиакии:
Типичная. Возникает в младенчестве, и на первый план выходят симптомы мальабсорбции (нарушения всасывания в кишечнике питательных веществ): диарея, боль в околопупочной области, похудание.
Стертая. Проявляется внешне клиническими симптомами: анемией, снижением плотности костной ткани, кровоточивостью.
Латентная. В группе риска — люди преклонного возраста. Патологические признаки отсутствуют, а изменения обнаруживают только при иммунологическом и инструментальном исследованиях.
Как проявляется целиакия у взрослых и детей
При рождении признаки целиакии отсутствуют. Обычно первые клинические проявления обнаруживаются у детей в возрасте 9–18 месяцев на этапе введения прикорма злаковыми кашами, макаронами. Провоцирующим фактором могут быть кишечные и респираторные инфекции.
Клинические признаки появляются постепенно, и на первый план выходят гастроинтестинальные симптомы:
Стул жидкий, пенистый, случается не реже 5 раз в сутки. Каловые массы содержат большое количество жира (более 7 грамм) и непереваренной пищи. При продолжительной диарее появляются признаки обезвоживания: сухость кожи, урежение пульса, тахикардия.
У взрослых развитие симптомов провоцирует беременность, оперативные вмешательства, инфекция. L-глиадин оказывает токсическое воздействие на весь организм, из-за чего возникают неспецифические симптомы:
суставная и мышечная боль,
увеличение окружности живота при общем похудении,
патологическое выпадение волос,
появление белых пятен на коже (витилиго).
У детей без коррекции питания наблюдаются задержка физического и полового развития, замедления темпов прибавки массы тела.
Осложнения при целиакии
Нарушение всасывания питательных веществ в тонком кишечнике негативно отражаются на жизнедеятельности организма, функционировании органов и систем.
В первую очередь, нарушается обмен белков, жиров и углеводов, витаминов, из-за чего возникают дефицитные состояния:
снижение плотности костей,
Злокачественные новообразования в кишечнике — основная причина смерти при целиакии. К жизнеугрожающим осложнениям относят перитонит, еюноилеит (поражение тощей и подвздошной кишки с вероятностью внутреннего кровотечения).
Целиакия становится причиной вторичных иммунодефицитов, частых простудных и инфекционных заболеваний. У женщин нераспознанная энтеропатия угрожает расстройством менструальной функции, преждевременным климаксом, бесплодием, невынашиванием беременности, мертворождением.
Как определить целиакию
Диагностику заболевания проводит врач-гастроэнтеролог, используя инструментальные, лабораторные и функциональные методы исследования:
Копрограмма. При целиакии в каловых массах определяют измененный уровень кислотности, повышенное количество внеклеточного крахмала и жира (свыше 7 грамм).
Эндоскопическая биопсия. Исследуют тонкий кишечник на наличие сглаживания ворсинчатого слоя. По результатам биопсии слизистой определяют скопление лимфоцитов, исключают злокачественные новообразования.
КТ или УЗИ органов брюшной полости. Детальная визуализация органов позволяет оценить их общее состояние, и возможно выявить первопричины непереносимости глютена.
Функциональные тесты. D-ксилозный тест и тест Шиллинга выявляют нарушения всасывания питательных веществ в тонком кишечнике.
Определение специфических антител к тканевой трансглутаминазе и глиадину.
Все исследования важно проводить на фоне употребления обычного количества глютеносодержащих продуктов. Если исключить глютен из рациона, слизистая оболочка тонкого кишечника восстанавливается, титр специфических антител снижается, что затрудняет диагностику целиакии.
Лечение целиакии
Основной метод, как вывести глютен из организма — пожизненная диетотерапия. Чтобы восстановить нормальную деятельность кишечника, необходимо ограничить продукты, в составе которых присутствует глютен и его следы:
хлеб и хлебобулочные изделия,
шоколад и какао продукты,
мясные и рыбные консервы,
супы быстрого приготовления,
соусы, майонез, кетчуп.
Важно! Глютен могут содержать некоторые косметические средства, зубные пасты, лекарственные препараты.
Состав рациона зависит от возраста пациента, тяжести течения аллергии, и строится на общих принципах: углеводы добирают из бобовых, овощей, фруктов, ягод, супов, белки и жиры — из мяса, яиц, молочных продуктов, растительного и сливочного масла.
Какие продукты не содержат глютен:
рисовая, кукурузная мука.
Для нормализации пищеварительной функции тонкого кишечника рекомендованы поливитаминные комплексы, для восстановления потери жидкости — обильное питье. На фоне диареи принимают адсорбенты. В качестве противовоспалительной терапии назначают стероидные гормональные препараты. При наличии аутоиммунных заболеваний одновременно осуществляют их лечение.
Пациентам с аллергией на глютен рекомендовано наблюдение у гастроэнтеролога. Специалист постоянно оценивает показатели физического развития, состояние и функции тонкого кишечника и костной системы, минерального обмена, после 12 лет — уровень полового развития. Комплексное обследование проводят раз в год.
Справка! При латентной целиакии пациентам не назначают безглютеновую диету, но продолжают наблюдение.
Прогноз
При своевременной диагностике и адекватной диетотерапии ребенок может развиваться нормально. Диетическое питание позволяет предотвратить грозные осложнения — рак кишечника, остеопороз, анемию, а также отсроченные последствия — задержку физического и полового развития.
Профилактика целиакии
Для предупреждения рецидивов и прогрессирования болезни необходимо соблюдать безглютеновую диету. Если в семье имеются родственники с отягощенным анамнезом, необходимо периодически сдавать тест на наличие специфических антител к тканевой трансглутаминазе и глиадину.
Беременные женщины с подтвержденной непереносимостью глютена попадают в группу риска по развитию дефектов сердца у плода, и нуждаются в повышенном внимании при ведении беременности.
Целиакия ( Глютеновая энтеропатия )
Целиакия – это генетически обусловленное нарушение функции тонкого кишечника, связанное с дефицитом ферментов, расщепляющих пептид глютен. При целиакии развивается синдром мальабсорбции различной степени выраженности, сопровождающийся пенистой диареей, метеоризмом, похуданием, сухостью кожи, задержкой физического развития детей. Для выявления целиакии применяются иммунологические методы (определение Ат к глиадину, эндомизию, тканевой трансглутаминазе), биопсия тонкой кишки. При подтверждении диагноза требуется пожизненное соблюдения безглютеновой диеты, проведение коррекции дефицита необходимых веществ.
МКБ-10
Общие сведения
Целиакия (глютеновая энтеропатия) – заболевание, характеризующееся хроническим воспалением слизистой тонкого кишечника, сопровождающимся нарушением всасывания и возникающим в результате непереносимости глютена (белка, который содержится в хлебных злаках: пшеницы, ржи и ячмене). В состав белка глютена входит L-глиадин – вещество, оказывающее токсическое действие на слизистую и ведущее к нарушению абсорбции питательных веществ в кишечнике.
Заболевание более характерно для женщин, они страдают целиакией в два раза чаще мужчин. Чаще всего (в 85% случаев) полное исключение глютена из рациона вызывает восстановление функциональности тонкого кишечника через 3-6 месяцев.
Причины целиакии
Целиакия имеет генетическую предрасположенность. Это подтверждается выявлением нарушений со стороны тонкокишечной стенки у 10-15 % членов семей (родственников первой степени) пациентов, страдающих этим заболеванием.
Также отмечена зависимость заболеваемости от иммунного статуса. В организме больных целиакией отмечают повышение титров антител к L-глиадину, тканевой трансглутаминазе и эндомиозину (белку, содержащемуся в гладкомышечных волокнах). Подтверждают иммунную зависимость заболевания и нередко сопутствующие патологии, имеющие аутоиммунный характер:
Патогенез
Некоторые врожденные или приобретенные особенности работы тонкого кишечника способствуют возникновению повышенной чувствительности клеток кишечного эпителия к глиадину. К таким состояниям относится ферментная недостаточность, в результате которой плохо расщепляются пептиды (и не происходит полного расщепления глиадина). Накопление глиадина в кишечнике способствует проявлению его токсического действия.
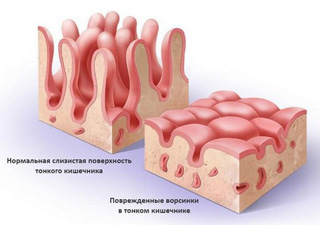
Аутоиммунные нарушения в тех случаях, когда мишенью для собственных антител становятся эпителиальные клетки кишечника, способствуют снижению их защитных свойств и повышению чувствительности к глиадину. Помимо этого, факторами, способствующими возникновению непереносимости глиадина, являются генетически обусловленные специфические характеристики рецепторов клеточной мембраны кишечного эпителия, а также результат изменения рецепторного аппарата некоторыми вирусами. При целиакии отмечаются характерные атрофические изменения ворсинок слизистой оболочки тонкого кишечника.
Классификация
В клинической гастроэнтерологии различают три формы течения целиакии:
Симптомы целиакии
Клинические признаки целиакии – это диарея, стеаторея, похудание, полигиповитаминозы и прочие проявления синдрома мальабсорбции. У женщин развитие клинических симптомов начинается в 30-40 лет, у мужчин в 40-50.
Целиакия у детей начинает проявляться обычно в 9-18 месяцев. Появляется частый и жидкий стул с большим количеством жира и отмечается снижение массы тела, отставание в росте. У взрослых развертывание клинических симптомов целиакии может быть спровоцировано беременностью, перенесенными оперативными вмешательствами, инфекцией. Лица, страдающие целиакией, зачастую отмечают склонность к сонливости, сниженной работоспособности, часто урчание в животе, метеоризм, неустойчивость стула (поносы, сменяющиеся запорами). У пожилых пациентов могут отмечаться боли и ломота в костях, мышцах.
Стул, как правило, частый (5 и более раз в день), жидкий, пенистый с остатками непереваренной пищи. При продолжительной диарее есть вероятность развития признаков обезвоживания: сухость кожных покровов и слизистых оболочек. Прогрессирование синдрома мальабсорбции ведет к развитию тяжелых расстройств внутреннего гомеостаза организма.
Осложнения
Больные целиакией относятся к группе повышенного риска возникновения рака кишечника (кишечной лимфомы, аденокарциномы). Этот вид злокачественной опухоли развивается у 6-8% больных, чаще всего после 50 лет. Возникновение злокачественного новообразования подозревают в том случае, если клинические проявления целиакии возобновились на фоне безглютеновой диеты.
Еще одним вероятным осложнением целиакии является язвенный еюноилеит (воспаление со склонностью к изъязвлению стенки тощей и подвздошной кишок). Характеризуется развитием острой болезненности в животе, лихорадкой. Развитие этого состояния грозит внутренним кровотечением, прободением стенки тонкого кишечника, перитонитом. При выраженной недостаточности всасывания железа развивается железодефицитная анемия. Иногда она становится единственным проявлением заболевания (при стертой и латентной форме).
Нарушения фертильности, бесплодие могут быть результатом длительно существующего синдрома мальабсорбции. Также продолжительное нарушение всасывания ведет к полигиповитаминзам, белковой недостаточности, нарушениям минерального обмена. Недостаток витамина D в сочетании с пониженным поступлением кальция в организм способствует снижению плотности костей, их ломкости. В 30-35% случаев у больных целиакией уменьшается в размерах селезенка, 70% пациентов отмечают артериальную гипотензию.
Диагностика
Диагностика целиакии проводится врачом-гастроэнтерологом. Используется комплекс функциональных, лабораторных, инструментальных (лучевых и эндоскопических методов):
Лечение целиакии

Безглютеновая диета
Патогенетическое лечение заключается в соблюдении аглютеновой диеты, то есть непосредственное избегание действия повреждающего фактора. Соблюдать безглютеновую диету необходимо на протяжении всей жизни. Чаще всего (в 85% случаев) эта мера приводит к стиханию симптомов и восстановлению нормальной деятельности кишечника.
Глютен содержится в следующих продуктах: хлеб и любые изделия из пшеничной, овсяной, ячменной и ржаной муки, макаронные изделия, манная крупа. В небольших концентрациях глютен может обнаруживаться в колбасах и сосисках, мясных и рыбных консервах, шоколаде, мороженом, майонезе и кетчупе, различных соусах, растворимом кофе и порошке какао, продуктах из сои, супах быстрого приготовления, бульонных кубиках, продуктах, содержащих солодовый экстракт. Из напитков необходимо отказаться от пива, кваса, водки.
Зачастую больным целиакией следует ограничить употребление цельного молока, поскольку у них может отмечаться непереносимость лактозы (молочного сахара). В настоящее время в продаже имеются специальные диетические безглютеновые продукты (маркированы перечеркнутым колосом).
Как правило, окончательное восстановление происходит не ранее чем через 3-6 месяцев, поэтому корректировать содержание необходимых организму веществ требуется на протяжении всего времени выздоровления. При необходимости назначают парентеральное питание, введение препаратов железа и фолиевой кислоты, солевые растворы, кальций, витамины.
Медикаментозная терапия
Тем пациентам, которые не обнаруживают положительного эффекта диеты, назначаются гормональные препараты (преднизолон) на протяжении 6-8 недель в качестве противовоспалительной терапии.
Отсутствие положительной динамики при исключении глютена из рациона в течение трех месяцев может говорить о том, что диета соблюдается не полностью, с нарушениями, либо имеются сопутствующие заболевания (недостаточность дисахаридазы, болезнь Аддисона, лимфома тонкого кишечника, язвенный еюнит, лямблиоз, недостаток минералов в рационе: железа, кальция, магния).
В таких случаях проводятся дополнительные диагностические мероприятия для выявления этих состояний. При исключении всех возможных причин отсутствия улучшений назначают гормональную терапию. Через три месяца курса преднизолона проводят биопсию тонкого кишечника.
Прогноз
Корректировать чувствительность клеток эпителия к глютену в настоящее время не представляется возможным, поэтому больные целиакией должны соблюдать безглютеновую диету на протяжении всей жизни. Тщательное ее соблюдение ведет к сохранению качества и продолжительности жизни. При несоблюдении диеты выживаемость резко падает, случаи летального исхода среди больных целиакией, нарушающих безглютеновую диету, составляют 10-30%, в то время как при строгом следовании диете этот показатель не превышает одного процента.
Все лица, страдающие целиакией, должны находиться на диспансерном учете у гастроэнтеролога и ежегодно проходить обследование. Для больных, которые слабо реагируют на исключение глютена из рациона, диспансерное наблюдение показано дважды в год. Прогноз заметно ухудшается, если это заболевание осложняется возникновением лимфомы тонкого кишечника.
Профилактика
Первичной специфической профилактики целиакии не существует. Вторичная профилактика развития клинических симптомов заключается в соблюдении безглютеновой диеты. При имеющейся у ближайших родственников целиакии желательно проводить периодическое обследование на предмет выявления специфических антител. Беременные женщины, страдающие целиакией, попадают в группу риска по развитию пороков сердца у плода. Ведение беременности у таких женщин должно осуществляться с повышенным вниманием.
Целиакия
Целиакия – наследственное заболевание, при котором наблюдается хроническая непереносимость некоторых видов злаков, провоцирующая развитие воспалительного процесса и атрофии в тонкой кишке.
Выделяется два основных периода, в которые у человека может обнаружиться целиакия: в возрасте 1 года и от 30 до 40 лет. Раньше данная болезнь считалась исключительно детской, но сегодня доказано, что в 15% случаев целиакия развивается у взрослых людей. У женщин данная патология диагностируется вдвое чаще, чем у мужчин.
Причины развития целиакии
Причины целиакии в том, что при попадании глютена в слизистую оболочку кишечника иммунная система начинает атаку на кишечные ткани, вследствие чего они воспаляются и разрушаются (происходит аутоиммунная реакция).
Воспалительный процесс в кишечнике длится, пока больной продолжает питаться глютен-содержащими продуктами.
Симптомы целиакии
Симптоматика данного заболевания отличается многообразием, поэтому подтвердить либо опровергнуть диагноз целиакии может только опытный гастроэнтеролог по результатам проведения тщательной диагностики, осмотра и расспроса пациента.
Все признаки целиакии условно делятся на несколько групп.
Симптомы со стороны кишечника
Симптомы со стороны пищеварения
Патологии и симптомы со стороны других органов (иногда проявляются еще до кишечных симптомов):
Иногда целиакия наблюдается на фоне других хронических и генетических патологиях (например, сопровождается первичным билиарным циррозом, аутоиммунным гепатитом, сахарным диабетом и другими заболеваниями).
Астено-вегетативные симптомы
Диагностика целиакии
Обследование на целиакию в нашей клинике начинается с внимательного выслушивания жалоб пациента и тщательного врачебного осмотра.
После сбора анамнеза гастроэнтеролог планирует схему комплексной диагностики целиакии, которая в зависимости от особенностей состояния пациента и наличия сопутствующих заболеваний может включать:
Лечение целиакии
Когда подтверждается целиакия, лечение начинается с планирования режима лечебного питания. Поскольку причиной повреждения кишечника пациента является употребление глютена, врач составит для него безглютеновую диету, учитывая наличие сопутствующих патологий. Пациенту необходимо будет с вниманием отнестись к выбору продуктов, чтению этикеток и соблюдению правил питания:
Медикаментозная терапия показана только при наличии осложнений либо когда аглютеновая диета не приносит значительного улучшения состояния пациента.
Наши квалифицированные врачи подбирают наиболее эффективную схему лечения индивидуально для каждого пациента в зависимости от особенностей его организма.
Прогноз при целиакии
При своевременно проведенной диагностике и получении необходимого лечения при отсутствии осложнений прогноз обычно благоприятный. Соблюдение аглютеновой диеты помогает пациенту добиться многолетней ремиссии целиакии.
К сожалению, в случаях несвоевременного обращения за консультацией к врачу-гастроэнтерологу это опасное заболевание нередко начинает прогрессировать, вызывая тяжелые осложнения, которые могут привести к инвалидности или даже к гибели больного.
ЦЕЛИАКИЯ: состояние проблемы
Целиакия (coeliakia; греч.: koilikos — кишечный, страдающий расстройством кишечника; синоним — глютеновая болезнь, глютеновая энтеропатия, нетропическая спру, болезнь Ги-Гертера-Гейбнера; англ.: coeliac disease; шифр по МКБ Х — К 90.0) — хроническое ге
Целиакия (coeliakia; греч.: koilikos — кишечный, страдающий расстройством кишечника; синоним — глютеновая болезнь, глютеновая энтеропатия, нетропическая спру, болезнь Ги-Гертера-Гейбнера; англ.: coeliac disease; шифр по МКБ Х — К 90.0) — хроническое генетически детерминированное заболевание, характеризующееся стойкой непереносимостью глютена с развитием атрофии слизистой оболочки тонкой кишки и связанного с ней синдрома мальабсорбции.
Данные о распространенности заболевания в настоящее время подвергаются пересмотру. Согласно ранее опубликованным сведениям, распространенность целиакии колеблется в широких пределах, по данным различных исследователей, — от 1:500 до 1:3000 со средним значением 1:1000 [1]: в Эстонии заболеваемость составляет 1:2700 (в 1990–1992 гг.) [2], в Ирландии — 1:555, в Италии — 4,6:1000, в Австрии — 1:476, в Париже среди европейского населения 1:2000, в Швеции – 1-3,7:1000 [3]. Крайне редко целиакия выявляется в Африке, Японии и Китае. Недавние скрининговые исследования, в ходе которых в качестве диагностических маркеров использовалось определение антител, показали, что распространенность целиакии в ряде стран, в частности в Швеции и Англии, составляет 0,5-1,0% населения, что связано, по-видимому, с выявлением большого количества недиагностированных ранее случаев [4].
Патогенез заболевания до конца не выяснен. Предполагается аутосомно-рецессивный характер передачи целиакии. Существуют четыре основные теории патогенеза целиакии: 1) генетически детерминированный дефект дипептидаз энтероцита с нарушением расщепления глиадина, который в нерасщепленном виде повреждает слизистую оболочку тонкой кишки (дипептидазная теория); 2) в результате сенсибилизации к глиадину эпителий слизистой оболочки становится мишенью аутоиммунного процесса (иммунологическая теория); 3) врожденные особенности рецепторного аппарата эпителиоцитов, приводящие к аномальному связыванию глиадина (рецепторная теория); 4) некоторые аденовирусы, воздействуя на мембранные структуры энтероцита, делают их чувствительными к глиадину (вирусная теория). Так или иначе, в результате повреждения слизистой оболочки нарушается кишечное всасывание и развиваются различные дефицитные состояния.
Общепринятой классификации целиакии до сих пор не выработано. Обычно выделяют следующие формы целиакии: типичная, атипичная (малосимптомная), скрытая (латентная); а также периоды: активный и ремиссии.
Выделение первичной и вторичной целиакии, а также синдрома целиакии представляется нецелесообразным, так как сходные состояния, которые можно было бы обозначить как «вторичную целиакию» или «синдром целиакии», целиакией не являются. Целиакия — всегда первичное заболевание, не поддающееся пока радикальному лечению, тогда как вышеперечисленные состояния оставляют возможность излечения от целиакии, что может служить причиной отмены безглютеновой диеты.
Диагноз ставится на основании характерных клинических проявлений и данных анамнеза, специфичных данных гистологического исследования слизистой оболочки тонкой кишки и положительных результатов серологического обследования.
Типичная целиакия манифестирует через полтора-два месяца после введения злаковых продуктов в питание, как правило, в 8–12-месячном возрасте. Манифестация целиакии возможна после инфекционного заболевания (кишечной инфекции, ОРВИ), которое играет роль провоцирующего фактора, целиакая также может развиться безо всякой связи с каким-либо заболеванием или состоянием. Первыми симптомами типичной целиакии являются эмоциональная лабильность, снижение аппетита, замедление темпов прибавки массы тела. Характерные симптомы: учащение стула, полифекалия, стеаторея, увеличение живота на фоне снижения массы тела, истончение подкожного жирового слоя, снижение мышечного тонуса, гипотрофия. Возможны многообразные дефицитные состояния: рахитоподобный синдром, повышенная ломкость костей, судорожный синдром, дистрофия зубов, анемия, утрата ранее приобретенных навыков и умений, полиурия, полидипсия.
Атипичная целиакия проявляется каким-либо отдельным симптомом при отсутствии прочих (чаще анемией или низким ростом).
При латентной целиакии клинические признаки заболевания отсутствуют, что часто наблюдается у родственников больных целиакией. Согласно последним эпидемиологическим данным, латентная целиакия широко распространена в европейской популяции.
У больных с подозрением на целиакию следует провести эндоскопическое исследование двенадцатиперстной кишки и, желательно, тощей кишки с биопсией слизистой оболочки двенадцатиперстной и/или тощей кишки и последующим гистологическим исследованием.
Характерных эндоскопических признаков целиакии не существует. Описаны следующие признаки, не являющиеся тем не менее патогномоничными: отсутствие складок в тонкой кишке (кишка в виде «трубы») и поперечная исчерченность складок.
Гистологически в активном периоде целиакии отмечаются диффузные изменения слизистой оболочки тонкой кишки в виде ее атрофии с укорочением вплоть до полного исчезновения ворсин, а также увеличения глубины крипт и уменьшения числа бокаловидных клеток. Наличие глубоких крипт и повышенная митотическая активность, свидетельствующие о гиперплазии генеративного отдела, являются основанием для диагностики гиперрегенераторной атрофии. Характерна межэпителиальная лимфоцитарная инфильтрация и лимфоплазмацитарная инфильтрация собственной пластинки слизистой оболочки тонкой кишки, что указывает на развитие иммунологического процесса, вызывающего повреждение энтероцитов ворсинок.
Однако сходная гистологическая картина может наблюдаться и при некоторых других заболеваниях, проявляющихся синдромом мальабсорбции. Кроме того, восстановление слизистой оболочки на фоне соблюдения безглютеновой диеты происходит относительно быстро, что может затруднять интерпретацию данных исследования.
Больным с целиакией для подтверждения диагноза должно быть проведено серологическое исследование. Возможно определение в крови антиглиадиновых (AGA), антиретикулиновых (ARA), антиэндомизиальных (ЕMA) антител, а также антител к тканевой трансглутаминазе (anti-tTG) (см. таблицу 1). В настоящее время наиболее информативным считается определение anti-tTG, а наиболее доступным — определение AGA. В случае определения AGA обязательна оценка двух подклассов антител (IgA и IgG).
К сожалению, и результаты серологического обследования не могут быть признаны полностью адекватными. Во-первых, предполагается более низкие чувствительность и специфичность метода у детей, по сравнению со взрослыми. Во-вторых, серологические методы диагностики целиакии информативны только в активный период заболевания, и серологическая верификация диагноза целиакии в случае соблюдения пациентом строгой безглютеновой диеты более одного месяца затруднена. В-третьих, пациенты с целиакией могут иметь изолированный дефицит IgA. Оценка уровня IgA AGA в этом случае является недостоверной. В связи с этим перед серологическим исследованием рекомендуется провести определение уровня сывороточного IgA (М. О. Ревнова, 2002).
При затруднении интерпретации данных обследования, например у больного на фоне соблюдения безглютеновой диеты, для верификации диагноза возможно выполнение провокационного теста.
Показанием к его проведению является подозрение на целиакию у пациента при отсутствующих или минимально выраженных клинических проявлениях заболевания и сомнительных данных гистологического и серологического исследований.
В ходе провокационного теста практикуется расширение диеты на срок до одного месяца, при этом пациент должен находиться под наблюдением врача. Тестирование завершают через один месяц или раньше в случае появления симптомов заболевания с повторным проведением гистологического и серологического исследований. Целиакия подтверждается, если через месяц после отмены безглютеновой диеты или ранее (при появлении симптомов) развивается достоверная атрофия слизистой оболочки тонкой кишки и повышаются уровни специфичных для целиакии антител в крови до диагностически значимых величин.
Следует отметить, что, согласно критериям, принятым ESPGHAN в 1968 г., целиакия определяется как стойкая, т. е. не исчезающая со временем, независимо от того, проводилось лечение или нет, непереносимость глютена. Атрофия слизистой оболочки развивается на фоне употребления глютена, уменьшается на фоне безглютеновой диеты и вновь развивается при повторном введении глютена в питание, что легло в основу провокационного теста. При этом важно, что само по себе улучшение состояния больного на фоне соблюдения безглютеновой диеты не служит подтверждением целиакии, а может учитываться только в комплексе с диагностическими критериями.
Первый принцип лечения целиакии — пожизненная безглютеновая диета. Из питания следует исключить все злаки, кроме риса, гречки, кукурузы, а также продукты, которые могут их содержать. Так называемый «явный» глютен есть в продуктах, содержащих рожь, пшеницу, ячмень, овес (хлеб, кондитерские и макаронные изделия, манная, овсяная, перловая крупа, колбасы и сосиски низших сортов, соусы, котлеты, блюда в панировке). «Скрытый» глютен может присутствовать во многих, на первый взгляд «безобидных» продуктах, в том числе в колбасах, сосисках, полуфабрикатах из измельченного мяса и рыбы, мясных и рыбных, овощных и фруктовых консервах, в томатной пасте и кетчупе, а также в мороженом, йогуртах, сыре, маргарине с содержащими глютенстабилизаторами, в некоторых видах соусов и майонезов, соевом соусе, концентрированных сухих супах, бульонных кубиках, имитациях морепродуктов (крабовые палочки и др.), некоторых пищевых добавках (краситель аннато Е160b, карамельные красители Е150а-Е150d, мальтол Е636, изомальтол Е953, малитит и мальтитный сироп Е965, моно- и диглицериды жирных кислот Е471), квасе и некоторых алкогольных напитках (водка, пиво, виски).
Больные получают продукты, которые не содержат глютен: мясо, рыба, овощи, фрукты, яйца, молочные продукты, рис, бобовые, гречка, кукуруза, пшено, шоколад, мармелад, некоторые конфеты и восточные сладости, зефир, определенные сорта мороженого.
Можно употреблять также специализированные продукты для питания больных с целиакией. Рекомендованные приемлемые уровни глютена составляют
С. В. Бельмер, доктор медицинских наук, профессор
Т. В. Гасилина
А. А. Коваленко
РГМУ, Москва