лпвп выше нормы что это значит у женщин
Лпвп выше нормы что это значит у женщин
Липопротеины высокой плотности – соединения, состоящие из липидов (жиров) и белков. Они обеспечивают переработку и выведение жиров из организма, поэтому их называют «хорошим холестерином».
ЛПВП, липопротеиды высокой плотности, ЛВП, ХС ЛПВП, альфа-холестерин.
Синонимы английские
HDL, HDL-C, HDL Cholesterol, High-density lipoprotein cholesterol, High density lipoprotein, Alpha-Lipoprotein Cholesterol.
Колориметрический фотометрический метод.
Ммоль/л (миллимоль на литр).
Какой биоматериал можно использовать для исследования?
Как правильно подготовиться к исследованию?
Общая информация об исследовании
Холестерин нерастворим в воде, поэтому для перемещения по организму он «упаковывается» в белковую оболочку, состоящую из специальных белков – аполипопротеинов. Получившийся комплекс (холестерол + аполипопротеин) называется липопротеином. В крови циркулирует несколько типов липопротеинов, различающихся пропорциями входящих в их состав компонентов:
Липопротеины высокой плотности состоят в основном из белковой части и содержат немного холестерина. Их основная функция – переносить излишки холестерина обратно в печень, откуда они выделяются в виде желчных кислот. Поэтому холестерин ЛПВП (ХС ЛПВП) также называют «хорошим холестерином». В состав ЛПВП входит около 30 % общего холестерола (холестерина) крови.
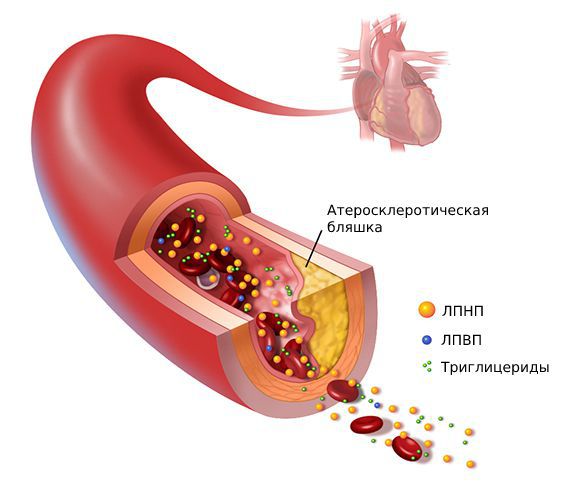
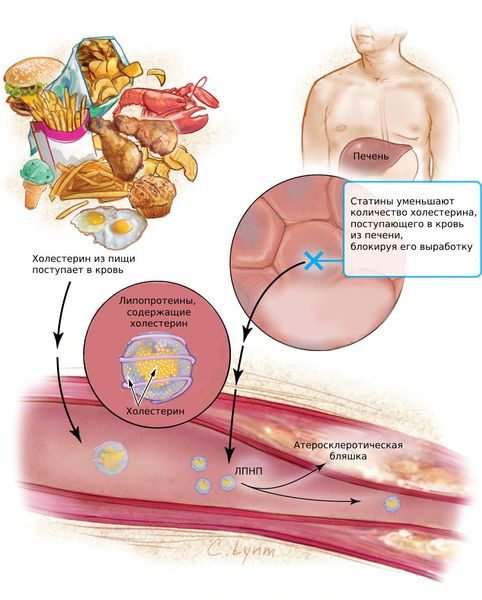
Если у человека есть наследственная предрасположенность к повышению холестерина или он употребляет слишком много жирной пищи, то уровень холестерина в крови может повышаться, так что его излишки не будут полностью выводиться липопротеинами высокой плотности. Он начинает откладываться в стенках сосудов в виде бляшек, которые могут ограничивать движение крови по сосуду, а также делать сосуды более жесткими (атеросклероз), что значительно повышает риск заболеваний сердца (ишемической болезни, инфаркта) и инсульта.
Высокие значения ХС ЛПВП уменьшают риск развития бляшек в сосудах, так как способствуют удалению избыточного холестерина из организма. Снижение ХС ЛПВП даже при нормальном уровне общего холестерола и его фракций ведет к прогрессированию атеросклероза.
Для чего используется исследование?
Когда назначается исследование?
Что означают результаты?
Мужчины: > 1,0 ммоль/л.
Женщины: > 1,2 ммоль/л.
Понятие «норма» не вполне применимо по отношению к уровню ХС ЛПВП. Для разных людей с разным количеством факторов риска норма ЛПВП будет отличаться. Чтобы определить риск развития сердечно-сосудистых заболеваний более точно для конкретного человека, необходимо оценить все предрасполагающие факторы.
В целом можно сказать, что сниженный уровень ЛПВП предрасполагает к развитию атеросклероза, а достаточный или высокий – препятствует этому процессу.
«Диагностика и коррекция нарушений липидного обмена с целью профилактики и лечения атеросклероза. Российские рекомендации, VII пересмотр. 2020».
«2019 ESC/EAS Guidelines for the management of dyslipidaemias: lipid modification to reduce cardiovascular risk».
Причины пониженного уровня ЛПВП:
Причины повышенного уровня ЛПВП:
Что может влиять на результат?
Уровень ХС ЛПВП может изменяться время от времени. Единичное измерение не всегда отражает «обычное» количество холестерола, поэтому иногда может потребоваться пересдать анализ через 1-3 месяца.
Иногда уровень ХС ЛПВП может быть выше или ниже в течение небольшого промежутка времени. Это явление называется биологической вариацией и отражает нормальные колебания метаболизма холестерола в организме.
Снижают уровень ЛПВП:
Повышают уровень ЛПВП:
ПОВЫШЕННЫЙ ХОЛЕСТЕРИН: о чем это говорит, и что надо делать?
Холестерин – органическое вещество, природный жирорастворимый спирт. В организме всех живых существ, входит в состав клеточной стенки, образуя ее структурность и участвуя в транспорте веществ внутрь клетки и обратно.
Холестерин существует в виде двух: LDL или липопротеид низкой плотности (ЛПНП) называют «плохим» холестерином. Липопротеид высокой плотности (ЛПВП) или HDL — называют «хорошим».
Высокий холестерин в крови, не считавшийся проблемой еще несколько десятков лет назад, сейчас волнует многих. Инфаркты и инсульты уносят жизни многих людей, и причиной половины их них является атеросклероз сосудов, который, в свою очередь, является следствием повышенного холестерина в крови у мужчин и женщин. О чем это говорит, и что надо делать в таком случае.
Показано определение холестерина следующим пациентам:
• Женщинам, длительно принимающим гормональные контрацептивы;
• Женщинам в менопаузе;
• Мужчинам после 35 лет;
•Людям из группы риска по наследственности;
• При достижении определенного возраста;
• Страдающим сахарным диабетом и гипотиреозом;
• Страдающим ожирением;
• Имеющим вредные привычки;
• При наличии симптомов системного атеросклероза.
Большинство специалистов считают, что сидячая работа, малоподвижный образ жизни, отсутствие регулярной физической нагрузки на свежем воздухе, переедание, обилие вредной пищи в рационе — являются определяющими факторами в раннем развитии атеросклероза и причинами высокого холестерина у населения.
Норма холестерина может колебаться в диапазоне 3,6-7,8 ммоль/л. Однако врачи говорят, что любой уровень холестерина свыше 6 ммоль/л считают повышенным и представляет риск для здоровья, так как может спровоцировать атеросклероз, другим словом закупорить сосуды, создавая препятствия для тока крови по венам и артериям.
Классификация уровней холестерина в крови:
• Оптимальный – 5 и менее ммоль/л.
• Умеренно повышенный – 5-6 ммоль/л.
• Опасно повышенный холестерин – 7,8 ммоль/л.
При этом различают несколько видов данных соединений:
• ЛПВП – липопротеиды высокой плотности, транспортируют излишки свободного холестерина из тканей в печень для переработки и выведения.
• ЛПНП – липопротеиды низкой плотности, предназначенные для транспорта холестерина из печени к тканям.
• ЛПОНП – липопротеиды очень низкой плотности, переносят эндогенный холестерин, триглицериды в организме.
Повышенное содержание в крови холестерина способствует развитию атеросклеротического поражения стенок кровеносных сосудов и является одним из факторов риска развития тяжелых сердечно-сосудистых заболеваний, таких как стенокардия (ишемическая болезнь сердца) и инфаркт миокарда, мозговой инсульт и перемежающаяся хромота.
Почему холестерин в крови повышен, о чем это говорит и что надо делать? Риск появления повышенного холестерина увеличивается в случае наследственной предрасположенности, если близкие родственники больны атеросклерозом, ИБС или артериальной гипертензией.
С возрастом риск развития гиперхолестеринемии также повышается. В среднем возрасте повышение холестерина чаще выявляется у мужчин, однако с наступлением климакса женщины становятся подвержены этой патологии так же часто, как и мужчины.
Тем не менее, основные причины высокого холестерина у женщин или мужчин имеют приобретенный характер:
• Неправильный образ жизни больного: гиподинамия, курение, злоупотребление спиртными напитками, частые стрессовые ситуации;
• Сопутствующие заболевания: ожирение, сахарный диабет, системные заболевания соединительной ткани;
• Кулинарные предпочтения: регулярное употребление жирной пищи, животного происхождения, недостаточное количество в рационе свежих овощей и фруктов.
Все вышеперечисленные факторы – это прямые ответы, почему может быть повышен холестерин, а точнее, это прямые результаты некачественного отношения к своему здоровью.
Симптомы
Вот определенные признаки, по которым можно выявить холестерин выше нормы:
• стенокардия из-за суживания коронарных артерий сердца.
• боли в ногах при физических нагрузках.
• наличие сгустков крови и разрывов кровеносных сосудов.
• разрыв бляшек и как следствие сердечная недостаточность.
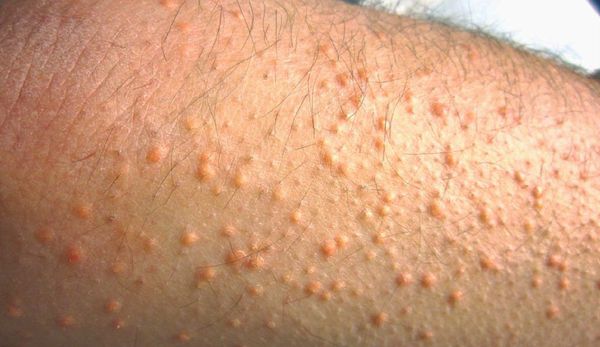
• наличие ксантомы – это желтые пятна на коже, чаще всего в области глаз.
Сам по себе высокий холестерин не имеет никаких признаков. Симптомы бывают у атеросклероза – общепринятого последствия излишнего холестерина. Если простуду вы можете распознать по легкому насморку, то повышенный холестерин в крови иногда обнаруживается только после инфаркта.
Иными словами, не стоит дожидаться, пока признаки высокого холестерина проявят себя. Лучше делать анализы для профилактики раз в 1-5 лет (в зависимости от риска).
Как лечить повышенный холестерин?
Для того, чтобы снизить высокий уровень холестерина в крови нужен комплексный подход. Проконсультируйтесь со своим лечащим врачом для выбора оптимальной программы борьбы с повышенным содержанием холестерина.
В зависимости от степени риска, применяются разные методы лечения:
• отказ от вредных привычек;
• лечебная физкультура;
• снижение веса;
• специальные диеты;
• медикаментозное лечение.
Помогает снизить холестерин в крови у женщин и мужчин:
• физическая активность 5-6 раз в неделю по 30-60 минут;
• не ешьте продукты, содержащие транс-жиры;
• ешьте побольше клетчатки, в продуктах, разрешенных для низко-углеводной диеты;
• ешьте морскую рыбу хотя бы 2 раза в неделю или принимайте жирные кислоты Омега-3;
• бросьте курить;
• будьте трезвенником или пейте алкоголь умеренно.
Следует отметить важное значение регулярных медицинских осмотров, ведь большинство заболеваний гораздо проще вылечить на начальной стадии, когда человека еще практически ничто не беспокоит. Помните: осложнения, которые вызываются повышенным холестерином, необратимы, а лечение не избавляет от существующих проблем, а лишь предотвращает развитие новых.
Для того, чтобы понизить гиперхолестеринемию, следует ограничить в своем рационе продукты повышающие холестерин:
Высокий холестерин в крови
Холестерин – органическое соединение, которое содержится в клеточных мембранах. Необходим для построения клеток, синтеза половых гормонов, желчных кислот, обмена нутриентов. Он выполняет важную роль в организме человека, однако порой наносит существенный вред.
Холестерин в крови бывает двух видов: «хорошим» (ЛПВП) и «плохим» (ЛПНП). Повышение концентрации последнего становится основной причиной образования бляшек в сосудах, в результате чего увеличивается риск инсульта и инфаркта. Высокий уровень холестерина опасен для здоровья, поэтому его нужно снижать. О самых действенных методах пойдет речь в статье.
От чего повышается холестерин?
До 80% общего холестерина синтезируется организмом человека из жиров и лишь только 20% попадает к нам с пищей. Причем содержится это органическое вещество исключительно в продуктах животного происхождения.
Именно злоупотребление животными жирами до недавнего времени считалось основной причиной высокого холестерина, но как оказалось, это не совсем верное предположение. В пище не бывает липопротеинов высокой или низкой плотности, такими они становятся во время переработки в нашем организме. Поэтому обменные нарушения, эндокринные заболевания, болезни печени, кишечника и надпочечников – основные причины возникновения высокого холестерина.
В группе риска повышения ЛПНП и раннего развития атеросклероза находятся:
Люди из группы риска обязательно должны пройти обследование на уровень холестерина в крови. Поскольку они подвержены болезням сердца и сосудов.
Риск высокого уровня холестерина в крови повышается при наличии предрасполагающих факторов. К их числу относится малоподвижный образ жизни, вредные привычки, переедание, обилие вредной и жирной пищи, дефицит витамина D, омега-3 полиненасыщенных жирных кислот в рационе.
Высокий холестерин у женщин чаще бывает из-за лишнего веса или низкого уровня эстрогена. Как правило, эта проблема возникает в период менопаузы. Высокий холестерин у мужчин встречается в более молодом возрасте, уже после 35 лет. Причина этому – вредные привычки и нерациональное питание.
Нормальные показатели холестерина
В среднем у здорового человека содержится около 2 г холестерина на 1 кг массы тела. Если говорить о лабораторных нормах, то это 3,6-7,8 ммоль/л. Однако при расшифровке результатов важно понимать, о каком холестерине идет речь. Существуют следующие его разновидности:
Высокий уровень последних двух видов – предрасполагающий фактор развитию атеросклероза.
Какой холестерин считается высоким? Любой (общий, «хороший» или «плохой»), если его концентрация выше 5 ммоль/л. Если ранее для ЛПВП не было границ, то сейчас ученые пришли к выводу, что оптимальный его уровень для мужчин – 1,9 ммоль/л, для женщин – 2,4 ммоль/л. Важно, чтобы его концентрация не опускалась ниже 1,5 ммоль/л, поскольку это вызовет повышение ЛПНП.
Если уровень «плохого» холестерина в пределах 5-6 ммоль/л, то он является умеренно повышенным. Если достигает 7 ммоль/л и более, то опасным для жизни.
Исследования подтвердили, что чрезвычайно высокий холестерин у мужчин повышает риск преждевременной смерти на 106%. Для женщин этот показатель составит 68%. Но не лучше ситуация и в случае экстремально низкого уровня ЛПВП. Чрезмерное снижение «хорошего» холестерина также неблагоприятно влияет на состояние здоровья, повышает вероятность ранней смертности.
Осложнения от повышенного холестерина
Высокий холестерин опасен тем, что повышает вероятность развития таких болезней:
Большая часть этих заболеваний, как известно, заканчивается летальным исходом.
Высокий холестерин в молодом возрасте становится причиной ранней инвалидности и смертности. Из-за повышенной концентрации ЛПНП стенки сосудов становятся менее эластичными, на них откладываются атеросклеротические бляшки, которые затрудняют кровоток. В результате формируются тромбы, которые и становятся причиной инфаркта, инсульта.
Признаки высокого холестерина:
Более тяжелые симптомы высокого холестерина у мужчин и женщин появляются при критических значениях ЛПНП. Это может быть предынсультное или предынфарктное состояние.
Чем раньше выявить высокий холестерин и его причины, тем эффективнее лечение.
Как лечить повышенный холестерин
Чтобы снизить концентрацию ЛПНП, важно устранить причину высокого уровня холестерина и все предрасполагающие факторы. Для начала стоит сделать липидограмму. Обследование показывает насколько серьезно повышение. Лечит высокий холестерин терапевт или кардиолог. Есть также более узкопрофильный специалист – липидолог.
Чтобы снизить высокое содержание холестерина в организме, необходимо придерживаться рекомендаций:
Порой для лечения высокого уровня холестерина требуются статины. Они производят моментальный эффект, однако ученые все чаще говорят об их недостатках. Препараты этой группы не обладают избирательным действием, снижают все подряд – и «плохой», и «хороший» холестерин, а еще негативно влияют на функционировании печени. Однако их вред меньший, нежели осложнения критически высокого уровня ЛПНП.
Продукты, которые необходимо ограничить
Сразу хочется сказать, что с помощью одной диеты вылечиться невозможно. Лечение высокого холестерина комплексное. Однако некоторые пищевые ограничения просто необходимы.
При высоком уровне ЛПНП ограничивается потребление таких продуктов:
Также ограничивается потребление жареной пищи, однако полностью убирать из рациона все животные жиры нельзя. Если организм ощутит нехватку холестерина, поступающего извне, он усилит его синтез. При составлении диеты важно проконсультироваться с диетологом.
Рекомендуемые продукты
В лечебных целях помимо безхолестериновой диеты, нужно употреблять в пищу продукты, которые снижают уровень холестерина. Это зерновые, овощи, фрукты, растительные масла.
Перечень рекомендуемых продуктов:
Как только появились симптомы высокого холестерина, следует сразу же включить эти продукты в рацион. Снизить уровень ЛПНП и риск развития болезней сердечно-сосудистой системы помогают омега-3 ПНЖК, антиоксиданты (витамины А, С, Е), магний, клетчатка и пектины, которые содержатся в пище.
Ежедневно употреблять не менее 5 видов овощей, около 400 г. Их количество должно быть в 2-3 раза больше остальной еды. Рыбу, богатую омега-3, употреблять 2-3 раза в неделю.
Чтобы восстановить липидный обмен, важно не только правильно питаться, но и соблюдать режим. Врачи рекомендуют есть 5-6 раз в день, но небольшими порциями. При приготовлении блюд отдавать предпочтение таким методам готовки: варка, тушение и запекание без корочки.
Высокий уровень холестерина у мужчин диагностируют уже в 30-35 лет, поэтому липидограмму стоит делать, начиная с этого возраста каждые 5 лет. Если пациент имеет наследственную предрасположенность или находится в группе риска, то обследование проводится раз в 2-3 года.
Липопротеины низкой плотности (ЛПНП): норма, повышенный уровень ЛПНП в крови
Липопротеины низкой плотности (ЛПНП, ЛНП) — класс липопротеинов, которые являются одними из основных переносчиков холестерина в крови. ЛПНП часто называют«плохим холестерином», так как при его избытке повышается риск атеросклероза.
Холестерин низкой плотности
Холестерин — это жироподобное, нерастворимое в воде вещество, относящееся к представителям стероидной группы. Синтезируется печенью, а часть его поступает с пищей. Это вещество в организме человека выполняет важные функции. Оно необходимо для построения клеточных мембран органов и тканей, для образования гормонов, желчных кислот, которые помогают всасываться жирам в кишечнике. Холестерин играет роль мощного источника энергии для молекул, транспортирует жирорастворимые витамины и некоторые лекарства к тканям и органам, защищает внутриклеточные структуры от вредного воздействия свободных радикалов.
Причины повышения и понижения ЛПНП
В крови холестерин в основном входит в составе особых соединений вместе с белками. Такой протеино-холестериновый тандем называется липопротеинами или липопротеидами. Лишь небольшое количество вещества находится крови в свободном состоянии. Это общий холестерин, который не играет особой роли в развитии сердечно-сосудистых заболеваний.
Самой опасной формой считается ЛПНП (липопротеин низкой плотности). Именно повышение его уровня забивает сосуды и способствует развитию патологических процессов в организме. Согласно медицинской статистике, 90% инфарктов и инсультов было спровоцировано повышенным уровнем «плохого» холестерина. И врачи, прежде всего, обращают внимание на соответствие нормы «вредного» холестерина при расшифровке анализа крови.
Примерно 70% холестерина, циркулирующего в крови человека, относится к «вредному». Обладая большой способностью прикрепляться к стенкам сосудов, он быстро накапливается и приводит к образованию атеросклеротических бляшек.
Повышение уровня «вредного» холестерина может вызываться следующими факторами:
Снижение уровня «вредного» холестерина провоцируют следующие причины:
Когда требуется сдавать анализ на холестерин?
Определение уровня «вредного» холестерина проводится в составе липидограммы. Выполнять ее следует всем здоровым людям после 21 года, хотя бы раз в пятилетку.
Но в некоторых случаях доктора настоятельно рекомендуют контролировать ЛПНП несколько раз год:
К ним относятся сердечно-сосудистые патологии (ишемическая болезнь сердца, перенесенные инфаркты, инсульты, порок сердца). Эндокринные заболевания (диабет, гипотиреоз). Болезни аутоиммунного характера (системная красная волчанка, псориаз). Ежегодно проверяться нужно людям с хроническими заболеваниями почек, желчного пузыря и печени.
Если в семье были случаи инфаркта, инсульта, ранней смерти от внезапной остановки сердца в молодом возрасте, то липидограмму следует регулярно сдавать всем ближайшим родственникам, начиная с 5-10 лет. Исследование крови на ЛПНП назначают при наследственных формах дислипедемий, возникающих часто у детей и подростков.
Обязателен анализ крови на «плохой» холестерин, если индекс массы тела составляет более 25, а при измерении окружности талии на уровне пупка у женщин более 80 лишних сантиметров, у мужчин более 95 см.
Если пациенту назначена терапия статинами или предписана диета с сокращением количества жиров, липидограмму сдают раз 3 месяца.
После 40 лет всем людям рекомендуется раз в год проверять свой уровень холестерина. Женщинам после наступления менопаузы рекомендуется это делать чаще.
Что включает в себя анализ?
ЛПНП определяют при помощи липидограммы. В нее входит выявление общего холестерина, триглицеридов, липопротеинов высокой плотности, коэффициента атерогенности, липопротеинов очень низкой плотности. Все это помогает выявить риск развития различных заболеваний, нарушение баланса между «хорошим» и «вредным» холестерином, проследить динамику лечения и при необходимости скорректировать терапию.
Важно! Высокий уровень липидов низкой плотности является надежным маркером возможности развития сердечно-сосудистых заболеваний.
Анализ берут с утра, натощак. Перед этим за трое суток нужно исключить прием спиртных напитков и тяжелые физические нагрузки, за полчаса до забора венозной крови не курить.
Не рекомендуется сдавать липидограмму сразу после проведения хирургических вмешательств, во время вирусных заболеваний, инфарктов. Нужно подождать хотя бы 2 месяца.
Не всегда для правильной оценки состояния здоровья достаточно одного анализа. Его необходимо повторить через месяц.
Для полностью здоровых людей нормальным показателем липопротеинов низкой плотности считается 2,6 ммоль/л.
Лицам, относящимся к группе риска, желательно стремится к 1,8 ммоль/л. Пациентам, имеющим серьезные патологии и генетическую предрасположенность к повышенному холестерину и попадающим в группу высокого риска нужно стараться, чтобы анализ показал 1,4 ммоль/л.
ЛПНП отличается в зависимости от пола и возраста. Нормой для мальчиков до 10 лет является показатель 1,6 – 3,4 ммоль/ л, от 11 до 14 лет – 1,7 – 3, 4 ммоль/л. У подростков 15-18 нормой считается 1,6 – 3,4 ммоль/л. С возрастом у мужчин возможно повышение до 4,8 ммоль/л.
Для девочек до 10 лет норма составляет 1,8-3,6 ммоль/л, от 11 до 14 лет – 1,7 – 3,5 ммоль/л, в подростковом возрасте 15-18 лет показатель варьируется от 1,5 до 3,6 ммоль/л. Таким он остается у женщин во взрослом возрасте, изменяется с наступлением климакса и составляет от 2,3 до 5,7 ммоль/л.
Как нормализовать «плохой» холестерин?
Оптимальным показателем для взрослого человека составляет 2,6 ммоль/л. Если ЛПНП показывает 3,3 ммоль/л и выше – это уже тревожный звоночек, такие числа указывают на атеросклероз сосудов и связанные с ним заболевания.
При пограничных показателях ЛПНП привести холестерин в норму можно следующим образом:
Холестерин важен для организма человека. Без него невозможно осуществления многих жизненно важных функций. Но превышение уровня «вредного» холестерина, особенно до критических цифр, опасно для здоровья и жизни. Поэтому необходимо регулярно сдавать липидограмму и при необходимости корректировать образ жизни или незамедлительно начинать лечение.
Что такое гиперлипопротеинемия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Колесниченко Ирины Вячеславовны, кардиолога со стажем в 24 года.
Определение болезни. Причины заболевания
Это состояние является частным случаем дислипидемии.
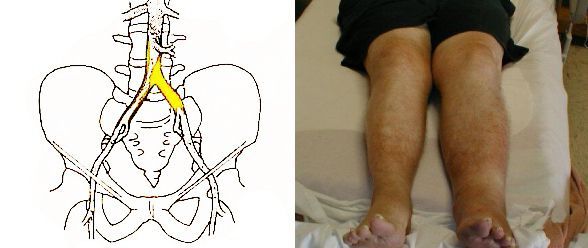
Заболевание может долго протекать без симптомов и выявляться случайно после сдачи анализов. При длительном течении болезни развивается атеросклероз, который приводит к сужению сосудов. Симптомы зависят от того, какие артерии поражены:
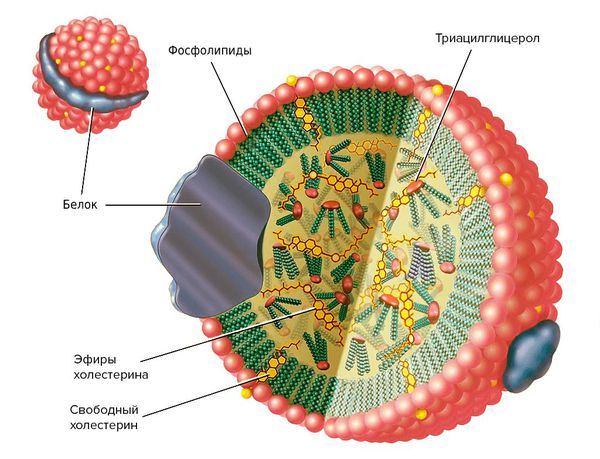
Липопротеины — это растворимые в воде частицы, состоящие из жиров (липидов) и белков (апопротеинов). Они очень важны для организма, поскольку переносят витамины, гормоны и жиры, которые поступают с пищей и синтезируются в печени.
Распространённость
Причины гиперлипопротеинемии
Гиперлипопротеинемии бывают первичными и вторичными. Первичные формы имеют врождённую природу, но встречаются довольно редко: ими страдают 0,25 % населения.
К врождённым гиперлипидемиям относятся:
Вторичные гиперлипопротеинемии обусловлены различными заболеваниями, приёмом некоторых лекарств и неправильным образом жизни.
Наиболее часто заболевание развивается при сахарном диабете, хронической почечной недостаточности, нефротическом синдроме, гипотиреозе, ожирении, желчнокаменной болезни, холестазе, анорексии, частичной или полной потере жировой ткани (липодистрофии), болезнях накопления гликогена, сильном стрессе, сепсисе, беременности, остром гепатите, системной красной волчанке и лимфоме.
Лекарства, которые могут привести к гиперлипопротеинемии:
К развитию гиперлипопротеинемии часто приводит неправильный образ жизни на фоне хронических заболеваний. К неблагоприятным факторам относятся:
Также важно отметить причины, из-за которых снижается уровень ЛПВП. Помимо курения, к ним относятся недостаточное питание и ожирение. Концентрация защитных липопротеинов может уменьшаться при приёме бета-блокаторов и анаболических стероидов.
Уровень общего холестерина может быть выше нормы и у здоровых людей, например при неправильной подготовке к анализу крови и во время беременности.
Гиперлипопротеинемия при беременности
У беременных женщин уровень общего холестерина повышается в 1,5–2 раза. Он резко возрастает в начале II триместра, когда активно формируется плацента. Холестерин — это основа для её клеток, поэтому чем больше срок беременности, тем выше его уровень.
Симптомы гиперлипопротеинемии
Гиперлипопротеинемия может длительное время протекать бессимптомно. Повышенный уровень вредных липидов выявляется при анализах, но клинические симптомы долго не возникают.
При врождённых гиперлипопротеинемиях, вызванных генетическими факторами, симптомы появляются рано. Уровень холестерина при врождённых формах болезни всегда выше 6,5 ммоль/л. Он колеблется от 7 до 13 ммоль/л и выше.
Симптомы первичной гиперлипопротеинемии
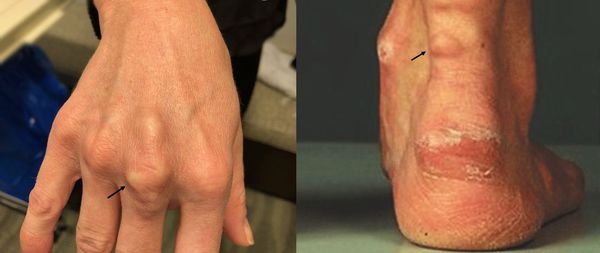
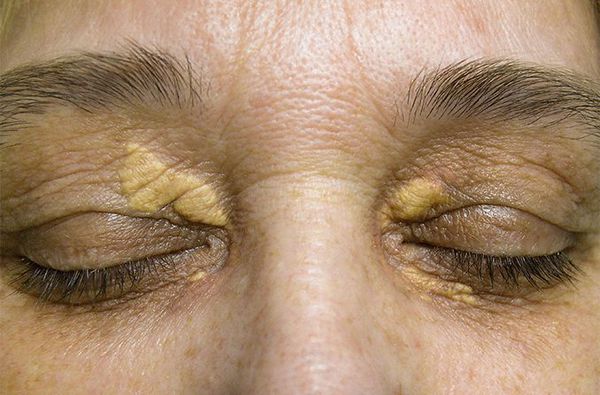
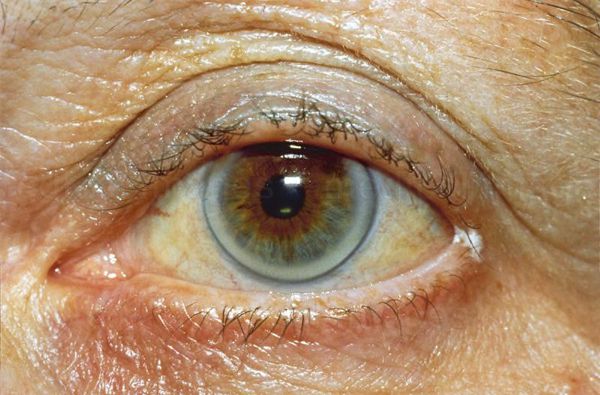
К характерным проявлениям гомозиготной семейной гиперхолестеринемии, при которой человек наследует дефектный ген от обоих родителей, относятся:
При семейной гипертриглицеридемии в крови повышается уровень триглицеридов (до 2,8–8,5 ммоль/л) и липопротеинов очень низкой плотности.
Симптомы вторичной гиперлипопротеинемии
При вторичных гиперлипопротеинемиях симптомы зависят от расположения поражённых атеросклерозом артерий, степени и количества вовлечённых сосудов.
Долгое время уровень вредных липопротеинов растёт, а содержание защитных липопротеинов снижается, но симптомы отсутствуют. Они появляются по мере развития атеросклероза.
К таким признакам относятся:
В зависимости от того, какие артерии повреждены атеросклерозом, возникают следующие симптомы:
Патогенез гиперлипопротеинемии
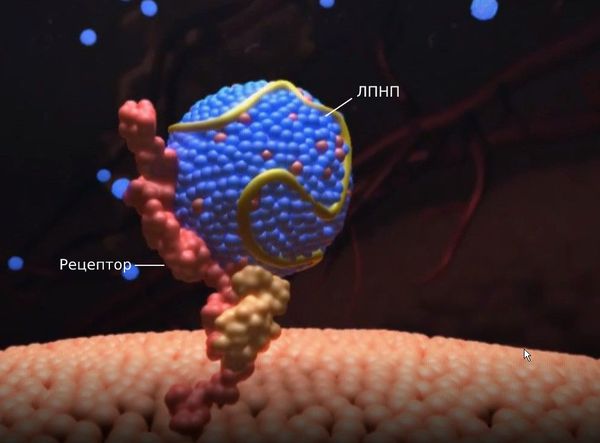
Первичные гиперлипопротеинемии вызваны мутациями в генах, которые ответственны за образование и работу рецепторов к липопротеинам низкой плотности. При гетерозиготной форме семейной гиперхолестеринемии ЛПНП-рецепторы могут быть наполовину полноценными, а при гомозиготной форме — практически полностью отсутствовать. Из-за этого дефекта рецепторы не захватывают липопротеины, они хуже распадаются и не выводятся из организма, поэтому их уровень в крови растёт.
При вторичных гиперлипопротеинемиях повреждается внутренняя оболочка артерий и в неё активно проникают липопротеины.
Липопротеины подразделяются на два вида:
Атерогенность зависит от размеров и физико-химических свойств липопротеиновых частиц.
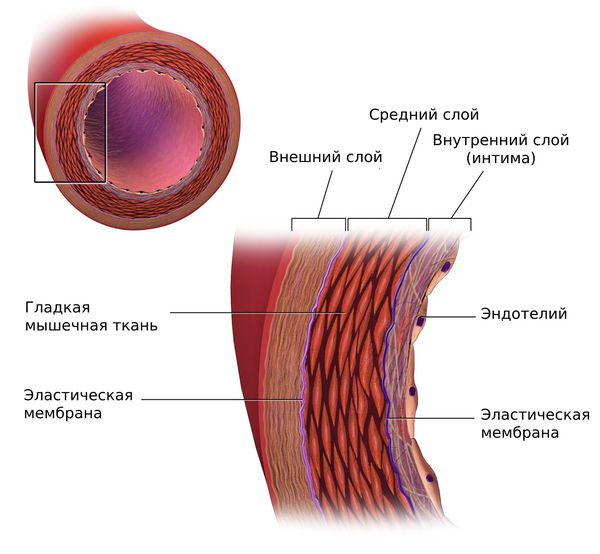
Липопротеины очень низкой плотности и липопротеины низкой плотности (ЛПОНП и ЛПНП) являются атерогенными и проникают во внутреннюю оболочку артерий (интиму) при повреждении эндотелия.
Дисфункцию эндотелия артерий вызывают:
Под влиянием этих факторов эндотелий разрыхляется и истончается. Расширяются щели между клетками, возникает отёк, клетки и волокнистые структуры внутренней оболочки артерий разъединяются, и частицы атерогенных липопротеинов проникают в интиму артерий.
Затем к этим частицам присоединяется глюкоза. Процесс модификации липопротеинов называется гликозилированием, или гликированием. Он особенно интенсивен при сахарном диабете и избытке глюкозы в крови. В результате нарушается взаимодействие ЛПНП с рецепторами клеток, замедляется распад липопротеинов и, следовательно, развивается гиперлипопротеинемия. Гликирование защитных ЛПВП ускоряет их распад.
Второй путь модификации липопротеинов низкой плотности — пероксидация, или перекисное окисление. Это важнейший фактор развития атеросклероза. В организме постоянно образуются свободные радикалы: ионы, атомы или молекулы с одним неспаренным электроном на своей орбите. Поскольку у них есть свободное место для электрона, они стремятся отнять его у других молекул. Так окисляются любые соединения, с которыми они соприкасаются. Пероксидация ЛПНП делает их высокоатерогенными.
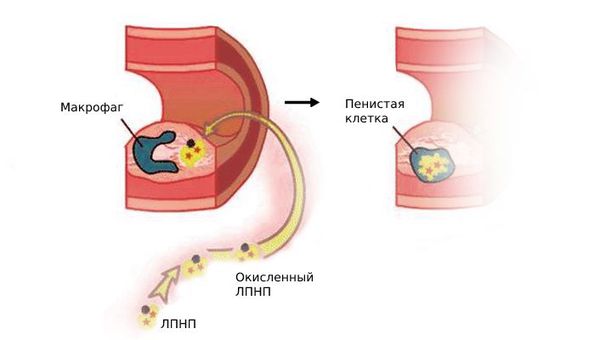
Следующий этап атерогенеза — пропитывание интимы артерий циркулирующими лейкоцитами (моноцитами), которые трансформируются в макрофаги. Они захватывают модифицированные ЛПНП, содержание холестерина в макрофагах быстро нарастает, и они превращаются в пенистые клетки.
Пенистые клетки остаются в интиме артерий и погибают. При этом они выделяют накопленный холестерин, который образует липидные пятна и полоски, а затем атеросклеротические бляшки.
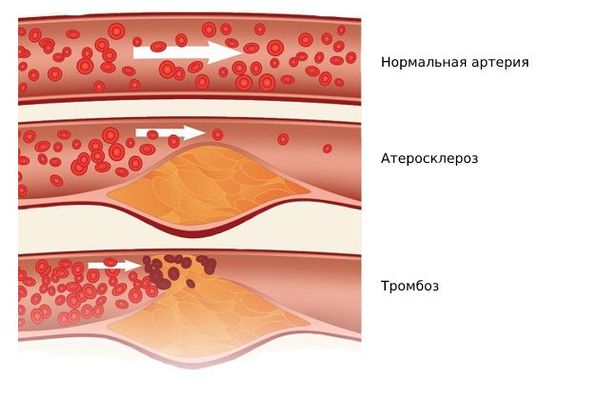
Одним из наиболее серьёзных осложнений атеросклероза является тромбоз в области бляшки — частичная или полная закупорка артерии тромбом. Образованию тромба предшествуют надрывы и разрывы фиброзной покрышки бляшки, а также повреждение эндотелия самой бляшкой. Иногда атеросклеротическая бляшка становится источником эмболий, при которых её оторвавшийся кусочек закупоривает какой-либо сосуд.
Осложнением атеросклеротической бляшки также является атерокальциноз — отложение солей кальция в стенке сосудов.
Классификация и стадии развития гиперлипопротеинемии
Наиболее распространена классификация липопротеинов в зависимости от плотности:
По участию в развитии атеросклероза липопротеины подразделяются на три класса:
Типы гиперлипопротеинемии
Гиперлипопротеинемии подразделяются на следующие типы:
Также широко применяется классификация гиперлипопротеинемий, предложенная Фредриксоном и соавторами в 1967 году:
Осложнения гиперлипопротеинемии
Диагностика гиперлипопротеинемии
Диагностика гиперлипопротеинемий состоит из осмотра, лабораторных исследований и инструментальных методов.
Осмотр
При осмотре врач обращает внимание на признаки, указывающие на нарушение обмена липидов:
Измерение артериального давления
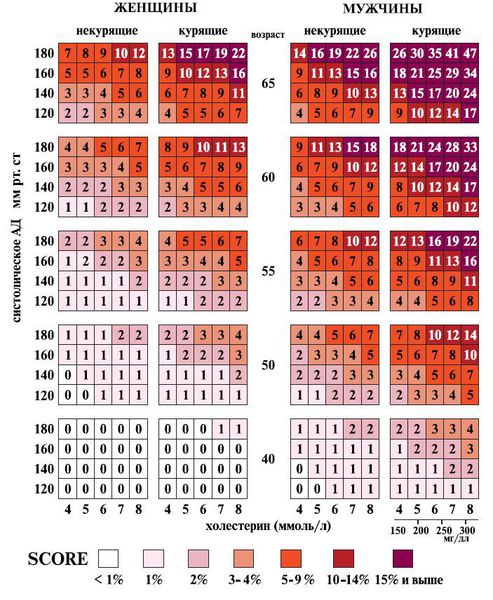
Шкала SCORE — это тест-калькулятор для оценки сердечно-сосудистого риска.
Сердечно-сосудистый риск зависит от сочетания следующих факторов:
По шкале SCORE пациенты попадают в категории низкого, умеренного, высокого и очень высокого риска.
Полученное значение показывает вероятность смерти от сердечно-сосудистого заболевания в ближайшие 10 лет.
Также всем пациентам необходимо проверить состояние печени. Для этого исследуется уровень печёночных ферментов (АСАТ, АЛАТ). Анализ позволяет определить, можно ли назначать статины — препараты для снижения уровня липопротеинов.
Не менее важно проверить состояние щитовидной железы. Для этого исследуется уровень тиреотропного гормона (ТТГ), так как гипотиреоз может быть причиной нарушений липидного обмена и требует коррекции.
Также при гиперлипопротеинемии необходимо определить уровень глюкозы в крови, поскольку сахарный диабет способствует быстрому развитию атеросклероза.
Инструментальные методы диагностики
Для выявления атеросклероза используются:
Лечение гиперлипопротеинемии
Диета
Если у пациента нет симптомов, то лечение начинают со специальной диеты. Коррекция питания позволяет уменьшить уровень холестерина на 5–10 %.
Важно помнить, что холестерин не только поступает извне, но и образуется в организме. Поэтому полностью отказываться от продуктов, содержащих жиры, не стоит.
Медикаментозное лечение
При сердечно-сосудистых заболеваниях, сахарном диабете, хронической болезни почек и высоком риске по шкале SCORE показан приём препаратов, снижающих холестерин. Однако в ряде случаев пациентам даже с умеренным риском может потребоваться медикаментозная терапия. Она поможет уменьшить вероятность развития атеросклероза.
Группы препаратов для лечения гиперлипопротеинемии:
Статины
Статины (Аторвастатин, Розувастатин, Питавастатин) — это наиболее эффективные средства для снижения холестерина. Они блокируют фермент, который участвует в его образовании и тем самым подавляет выработку холестерина в печени. Статины снижают содержание липопротеинов низкой плотности (ЛПНП) и триглицеридов (ТГ).
Статины предотвращают развитие атеросклероза коронарных и церебральных артерий, а при длительном приёме уменьшают размер бляшек в сосудах. Эти препараты необходимы пациентам с гиперлипопротеинемией и атеросклерозом для профилактики инфаркта миокарда и инсульта.
Перед тем, как начать принимать статины, необходимо определить липидный профиль, а также проверить состояние печени по содержанию в крови печёночных ферментов (АСАТ, АЛАТ). Статины применяют в безопасных дозировках до достижения целевых уровней ЛПНП. Дозировка зависит от кардиоваскулярного риска пациента.
Для оценки безопасности и эффективности назначенной дозы через месяц после начала приёма необходимо повторно провести анализы на липидный профиль, АСАТ и АЛАТ. Эффект проявляется в течение первой недели от начала лечения. Через две недели он составляет 90 % от максимального действия. Наибольший эффект достигается к четвёртой неделе и затем остаётся постоянным.
Если целевой уровень ЛПНП достигнут и препарат не влияет отрицательно на печень, то статин в данной дозировке применяют длительно. Липидный профиль, АСАТ и АЛАТ контролируют через каждые 3–6 месяцев. При повышении печёночных ферментов выше трёх норм препарат перестают применять.
Помимо снижения холестерина, статины положительно влияют на состояние внутренней оболочки артерий, стабилизируют атеросклеротические бляшки и улучшают текучесть крови.
Статины обычно хорошо переносятся, но у некоторых пациентов возникают побочные эффекты, например боль в мышцах. Принимать препараты следует под постоянным контролем врача, вовремя корректировать их дозу или использовать в комбинации с другими лекарствами.
Фибраты
Фибраты (Фенофибрат) стимулируют активность фермента липопротеинлипазы и тем самым ускоряют распад липопротеинов. Они снижают не только холестерин, но и триглицериды (ТГ). Это препараты выбора у больных с сахарным диабетом, у которых чаще всего повышены ТГ.
Ингибиторы всасывания холестерина в кишечнике
Секвестранты желчных кислот
Секвестранты (Холестирамин, Колестипол) — ионообменные смолы, которые не дают желчным кислотам всасываться в кишечнике. Истощение запасов этих кислот активирует их синтез из холестерина в печени. Применяются у пациентов с холестазом.
Приём препаратов данной группы часто вызывает побочные эффекты: метеоризм, задержку стула, тошноту, боль или дискомфорт в верхнем отделе живота, что ограничивает их применение.
Моноклональные антитела
N-3 жирные кислоты
Гиполипидемическую терапию важно назначать вовремя, чтобы предотвратить развитие атеросклероза и его осложнений.
Прогноз. Профилактика
При ранней диагностике гиперлипопротеинемии и своевременном снижении уровня атерогенных липопротеинов прогноз благоприятный.
Заболевание может долго протекать без симптомов и выявиться только при профилактическом исследовании, поэтому необходимо регулярно определять липидный профиль. Это поможет избежать атеросклероза и его серьёзных осложнений: инфаркта миокарда, инсульта и т. д.
Если дислипидемия диагностирована при развившемся атеросклерозе, то следует изменить питание и начать медикаментозное лечение. Если удаётся добиться целевых уровней липидов в крови, то прогноз благоприятный. В таком случае сердечно-сосудистый риск значительно снижается. Пациенту необходимо следовать рекомендациям врача и регулярно делать липидограмму.
Прогноз неблагоприятный при значительном повышении уровня липидов в крови, сопутствующих заболеваниях, таких как артериальная гипертензия, сахарный диабет, хроническая болезнь почек и осложнения атеросклероза. Такие пациенты находятся в группах высокого и очень высокого риска с большой смертностью.
Профилактика гиперлипопротеинемии
Цель первичной профилактики — уменьшить влияние возможных причин гиперлипопротеинемии. Для этого нужно правильно питаться, не курить, больше двигаться и по возможности исключить препараты, нарушающие обмен липидов.
Также для профилактики атеросклероза следует: