лимфома ходжкина что это значит
Лимфома ходжкина
Лимфома ходжкина, что это за болезнь? Симптомы и лечение у взрослых
Лимфома Ходжкина (лимфогранулематоз) – это злокачественное заболевание лимфоидной ткани, с образованием гранулем, представленных на микроскопическом уровне специфическими гигантскими клетками Рида-Березовского-Штернберга, а так же их микроокружением.
Лимфогранулематоз считается необычной лимфомой, поскольку злокачественные клетки составляют менее 1%, а опухоль в основном состоит из клеток воспаления и волокон соединительной ткани. Такая картина обусловлена воздействием цитокинов (биологически активных веществ), синтезируемых клетками Рида-Березовского.
Что это за болезнь?
Лимфома Ходжкина – это разновидность опухолевых новообразований, поражающих обычно лимфатическую систему организма, состоящую из объединенных между собой мелкими сосудами лимфатических узлов. В результате постоянного деления поражённых лимфоцитов их новые клетки переходят на соматические органы и лимфатические узлы, нарушая при этом их адекватное функционирование. Болезнь впервые описал в 1832 году Томас Ходжкин. До 2001 года она называлась лимфогранулёзом или болезнью Ходжкина. Этот патологический процесс затрагивает людей любого возраста. Причём статистика доказывает, что женщины болеют этим заболеванием гораздо реже, чем мужчины.
На очень частый вопрос «лимфома – это рак или нет?» можно ответить кратко и однозначно: «Да». Термин «рак» является русскоязычной калькой (то есть буквальным переводом) латинского слова «канцер» (краб). На изначальном языке науки – латыни так назывались с древнейших времен все внутренние опухоли, несимметричные и имеющие неправильную угловатую форму при прощупывании и сопровождавшиеся нестерпимыми грызущими болями.
Поэтому термин «канцер» (или в буквальном русском переводе – «рак») закрепился за всеми злокачественными опухолями. А в широком понятии часто переносится на любой опухолевый процесс, хотя употребляемые в разговорной речи сочетания «рак крови» или «рак лимфы» коробят слух специалиста, поскольку рак – злокачественная опухоль из клеток эпителия. Исходя из этого, правильнее будет называть лимфомы злокачественными опухолями, нежели термином «рак».
Причины
Пока специалистам не удалось окончательно определить специфические причины лимфогранулематоза. Часть ученых склоняется к вирусной этиологии заболевания. Они считают, что первопричиной лимфомы Ходжкина является вирус Эпштейн-Барра, провоцирующий развитие клеточных изменений и мутаций на генном уровне.
Помимо этого, специалисты выделили несколько провоцирующих патологию факторов:
На возникновении лимфом нередко отражаются лекарственные противораковые препараты, использующиеся в химиотерапевтическом лечении, или средства на основе гормонов. Кроме того, повлиять на наличие патологии могут болезни аутоиммунного характера вроде волчанки, ревматоидной формы артрита и пр.
Вопреки расхожему предположению, генетический фактор не имеет особенного значения в формировании лимфом. Хотя в случае если поражение обнаружено у одного из однояйцевых близнецов, то оно будет и у другого близнеца.
Классификация
ВОЗ выделяет несколько типов лимфомы Ходжкина:
Симптомы лимфомы Ходжкина
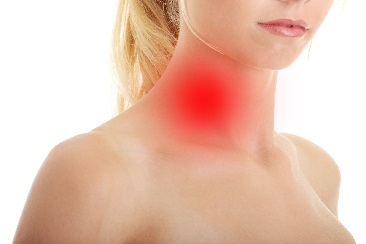
Основной симптом лимфомы Ходжкина – увеличение лимфатических узлов. Рост лимфоузлов происходит постепенно и безболезненно. Когда увеличение становится заметно глазом, больной внезапно обнаруживает плотные округлые безболезненные образования чаще всего в области шеи или над ключицей. Могут увеличиваться и лимфоузлы, расположенные в других областях – подмышечные, паховые.
Поражение лимфоузлов, расположенных в брюшной и грудной полости, не определяется глазом, но даёт симптомы, вызванные сдавлением внутренних органов – кашель, затруднение дыхания, боли. Заболевание проявляется и общими для всех лимфом симптомами – слабостью, ночными потами, периодическим повышением температуры.
Стадии
Классифицируют стадии лимфомы Ходжкина в соответствии тяжести и распространенности опухолевого поражения.
Характер клинических симптомов лимфомы Ходжкина весьма разнообразен, но длительное время патология может ничем не проявляться, что становиться частой причиной поздней диагностики.
Диагностика
Диагностика лимфомы Ходжкина проводится следующим образом:
Гистологическое исследование подтверждает диагноз, поскольку только при наличии конкретного описания диагностических клеток Березовского-Рид-Штернберга и сопровождающих клеток диагноз считают окончательным. По клинической картине, рентгенограмме, предположительному гистологическому или цитологическому заключению без описания клеток диагноз будет считаться спорным.
Для проведения гистологического исследования не берут паховые ЛУ, если в процессе участвуют их другие группы. Начальную диагностику не определяют только по одной пункционной биопсии.
Поэтому список диагностических мероприятий продолжает:
Если окончательно определена лимфома Ходжкина, диагностика формулируется с указанием стадии, В-симптомов (если имеются), зон массивного поражения, вовлечения экстранодальных зон и селезенки. Наиболее значимыми факторами риска, определяющими прогноз болезни, являются:
Лечение лимфомы Ходжкина
Лечение зависит от стадии развития и типа лимфомы. На тактику лечения влияют также общее самочувствие пациента и сопутствующие болезни.
Цель лечебных мероприятий — полная ремиссия (исчезновение симптомов и признаков болезни). Если полной ремиссии достичь не удается, то врачи говорят о частичной ремиссии. В этом случае опухоль уменьшается и перестает поражать новые ткани организма.
Лечение лимфомы Ходжкина включает в себя:
Иногда используют и хирургические способы лечения. На ранних этапах болезни лимфомы Ходжкина используют химиотерапию и радиотерапию. На поздних стадиях применяют химиотерапию, радиотерапию и иммунотерапию.
Прогноз
Лимфогранулематоз, являющийся самым распространённым из лимфом, относится к наиболее благоприятным по прогнозу. При выявлении лимфомы Ходжкина на первой или второй стадии клиническое выздоровление после проведённого лечения наступает у 70% больных.
Развитие болезни снижает уровень благоприятного исхода. 4 стадия болезни делает прогноз неблагоприятным. Однако, как и всегда при прогнозировании в медицине, нельзя забывать, что речь идёт об уникальном в своей индивидуальности организме. Простой перенос статистических показателей не может быть истинно определяющим при исходе заболевания.
Такие не поддающиеся измерению факторы, как вера, надежда, упорство – оказывают влияние на сопротивление организма и дают свои благоприятные результаты, повышая эффективность лечения.
Профилактика
Четких указаний по профилактики заболевания не существует. Рекомендовано оберегать себя от заражения вирусами и ВИЧ, воздействия канцерогенов, а также вовремя обнаружить и лечить герпес различных видов.
Болезнь Ходжкина – онкологическое заболевание лимфатической системы. К счастью, оно имеет очень большой процент излечения – более 90 процентов на второй стадии. Для этого нужна всего лишь бдительность и прохождение ежегодной диспансеризации.
Лимфома Ходжкина
Информация для родителей
Лимфома Ходжкина (болезнь Ходжкина или лимфогранулематоз) – злокачественное заболевание лимфатической системы.
Причины развития
Лимфома Ходжкина (ЛХ) возникает из-за злокачественного изменения (мутации) В-лимфоцитов. В-лимфоциты — это белые кровяные клетки крови, которые находятся в основном в лимфатической ткани. Поэтому лимфома Ходжкина может развиваться везде, где есть лимфатическая ткань, также она может поражать и другие органы (печень, костный мозг, лёгкие и/или селезёнку).
Распространенность
Формы
Морфологическим субстратом опухоли являются клетки Березовского-Штенберга-Рид, однако, их количество в опухолевой ткани редко превышает 10%. Второй вариант клеток – клетки Ходжкина, которые являются провариантом клетки Березовского-Штенберга-Рид. В зависимости от того, как выглядит ткань опухоли под микроскопом, выделяют пять форм лимфомы Ходжкина.
Клинические стадии
Клиническая стадия определяется согласно классификации Ann Arbor (1971), дополненной рекомендациями, принятыми в Котсвольде (1989):
I стадия — поражение одной или двух группы лимфатических узлов (I) или одного нелимфатического органа (или ткани) — (IE);
II стадия — поражение двух или более лимфатических областей по одну сторону диафрагмы (II) или вовлечение одного нелимфатического органа (или ткани) и одной (или более) лимфатических областей по одну сторону диафрагмы (IIE), поражение селезенки (IIS);
III стадия — поражение лимфатической системы по обе стороны диафрагмы (III), которое может сочетаться с локализованным вовлечением одного нелимфатического органа или ткани (IIIE), или с вовлечением селезенки (IIIS), или поражением того и другого (IIIES);
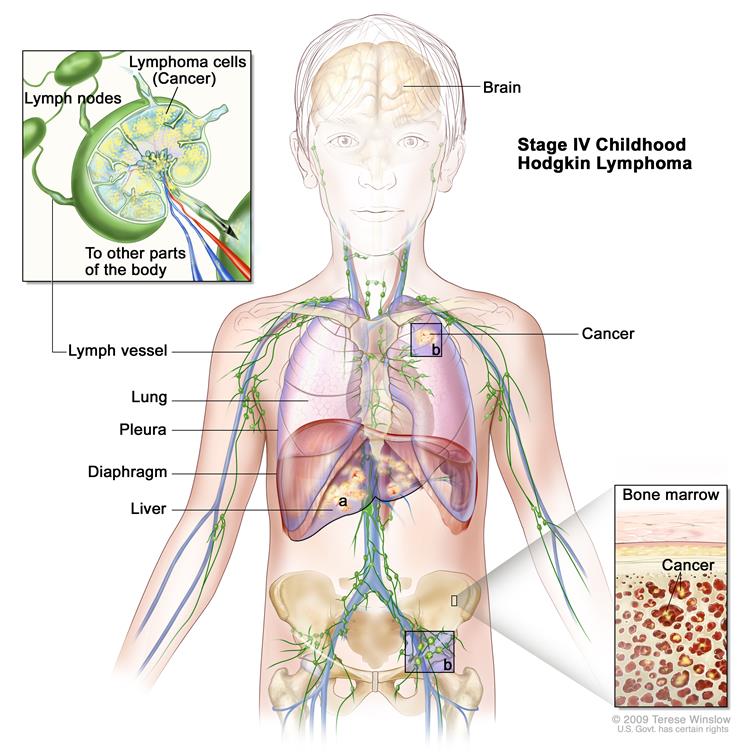
IV стадия — распространенное поражение одного и более нелимфатических органов (легких, плевры, перикарда, костного мозга, костей и проч.) в сочетании или без вовлечения лимфатических узлов.
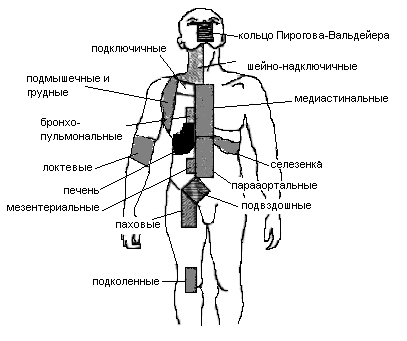
На рис. 1 представлены зоны поражения при лимфоме Ходжкина.
Рис. 1. Зоны поражения при болезни Ходжкина
Симптомы
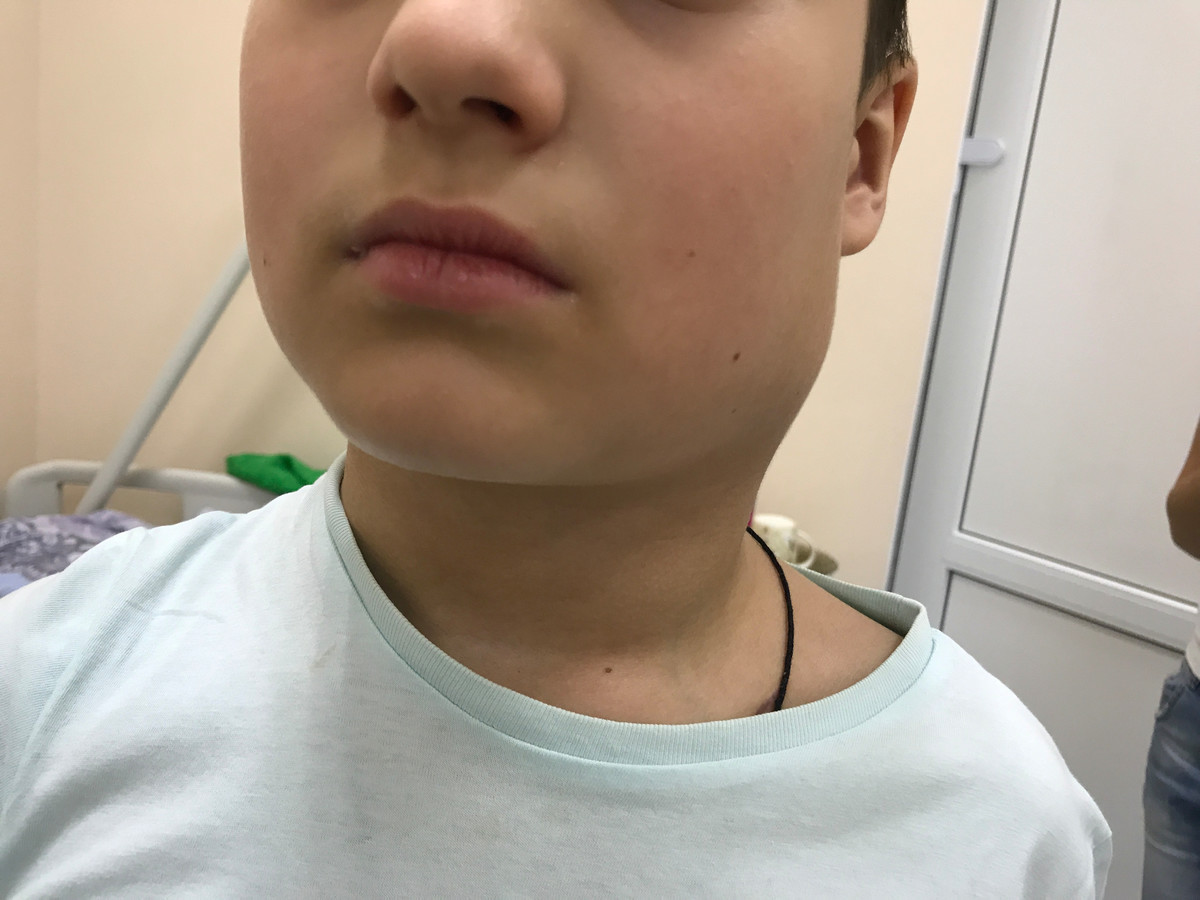
Первым и наиболее характерным симптомом при лимфоме Ходжкина является увеличение лимфатических узлов. Лимфатические узлы, как правило, безболезненные, плотные, подвижные, часто в виде конгломератов (напоминают «мешок с картошкой»). Наиболее часто увеличенные лимфоузлы можно заметить на шее (рис. 2), в области подмышек, рядом с ключицей, в паху или одновременно в нескольких местах. Лимфатические узлы могут увеличиваться и там, где их нельзя прощупать, например, в грудной клетке, животе, в области таза.
Рис. 2. Поражение шейных лимфатических узлов при лимфоме Ходжкина.
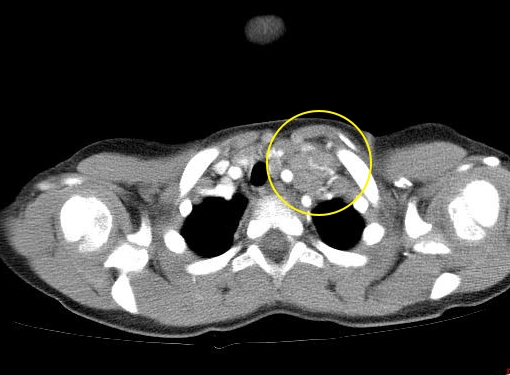
Если увеличенные лимфоузлы находятся в грудной клетке (средостении) (рис. 3), могут появляться приступы кашля или одышка.
Иногда увеличиваются печень и селезенка (в медицинской практике это называется гепатомегалия и спленомегалия).
Поражение ЦНС может развиться в далеко зашедших случаях лимфомы Ходжкина.
Поражение костей: чаще поражаются позвонки, тазобедренные суставы.
Вовлечение костного мозга встречается в 5-10% случаев болезни Ходжкина.
У детей могут появляться общие симптомы заболевания: повышение температуры тела выше 38°С в течение трех дней без признаков инфекционных заболеваний, сильные ночные поты, потеря веса более, чем на 10% за последние 6 месяцев без видимой причины, утомляемость, слабость, кожный зуд по всему телу. Эти симптомы в медицинской практике называют В-симптомами и обозначают буквой «В», их используют в определении стадии заболевания.
Для стадирования необходимо учитывать биологическую активность заболевания. Определяется она на основании двух и более следующих показателей: СОЭ ≥ 30 мм/час; фибриноген ≥ 4 г/л; альбумин ≤ 40 %; СРБ (++ и более); число лейкоцитов ≥ 12х10 /л; альфа-2-глобулин ≥ 12%
Диагностика
Если после тщательного осмотра педиатр находит признаки лимфомы Ходжкина, то он дает направление в специализированный стационар (клинику детской онкологии и гематологии).
В стационаре проводятся:
Рис. 3. Поражение внутригрудных лимфатических узлов при лимфоме Ходжкина
Современные подходы к лечению
Основное место в лечении лимфомы Ходжкина занимает химиотерапия.
Химиотерапия – это лечение лекарственными препаратами (цитостатиками), которые блокируют деление или убивают опухолевые клетки. Максимального эффекта можно добиться используя комбинации цитостатиков (полихимиотерапия — ПХТ), которые по-разному действуют на клетки.
Полихимиотерапия проводится в соответствии с группой риска, в которую отнесен больной при первичном стадировании, в специализированном стационаре.
Первый цикл ПХТ начинается сразу же после подтверждения диагноза и установления стадии, в случае проведения оперативного лечения полихимиотерапия начинается через 5 дней после операции.
После химиотерапии проводится лучевая терапия (облучение) пораженных зон. Лучевая терапия должна начинаться в течение 14 дней от окончания химиотерапии при нормальных показателях крови.
В России сегодня используются две основные программы лечения лимфомы Ходжкина: DAL-HD и СПбЛХ. Оба протокола включают в себя полихимиотерпию и завершающую лучевую терапию. Количество циклов ПХТ зависит от стадии болезни и от выбора терапевтической группы, по которой лечат пациента. Больные обычно получают следующую программу: при благоприятных вариантах (1-я группа риска) – 2 цикла химиотерапии, при промежуточном прогнозе (2-я группа риска) – 4 цикла химиотерапии, при неблагоприятных вариантах (3-я группа риска) – 6 циклов химиотерапии. Разделение больных на группы риска имеет некоторые отличия в зависимости от применяемого протокола.
В программе DAL-HD используются схемы OPPA/OEPA и COPP. В протоколе СПбЛХ – схемы VBVP и ABVD.
Лучевая терапия
Завершающим этапом лечения лимфомы Ходжкина является облучение всех пораженных зон лимфатических узлов. Как правило, лучевую терапию начинают через 2 недели после окончания лекарственной терапии при нормализации показателей крови.
Доза облучения зависит от полноты ремиссии после лекарственной терапии: при достижении полной ремиссии (исчезновение всех клинических и радиологических признаков заболевания) в лимфатической зоне по данным ПЭТ-КТ доза облучения составляет 20 Гр. Если размер опухоли после полихимиотерапии уменьшился на 75% и более от первоначальной опухоли и/или отмечается снижение гиперфиксации РФП по ПЭТ-КТ до 2-3 по Deauville, то доза облучения составляет 25 Гр. При уменьшении опухолевых образований менее чем на 75% и/или сохранении гиперфиксации РФП по ПЭТ-КТ 4-5 по Deauville, то дозу облучения увеличивают до 30 Гр.
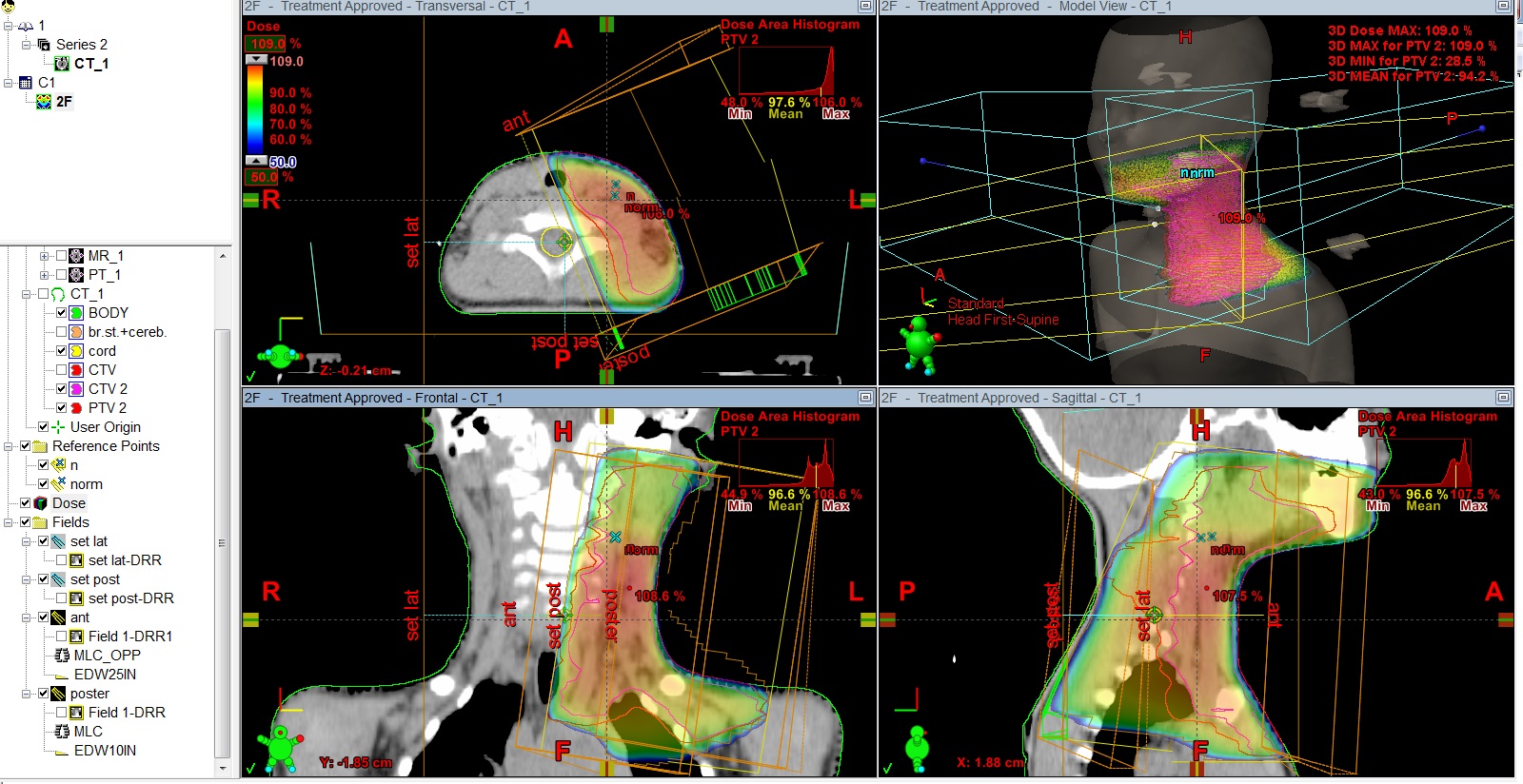
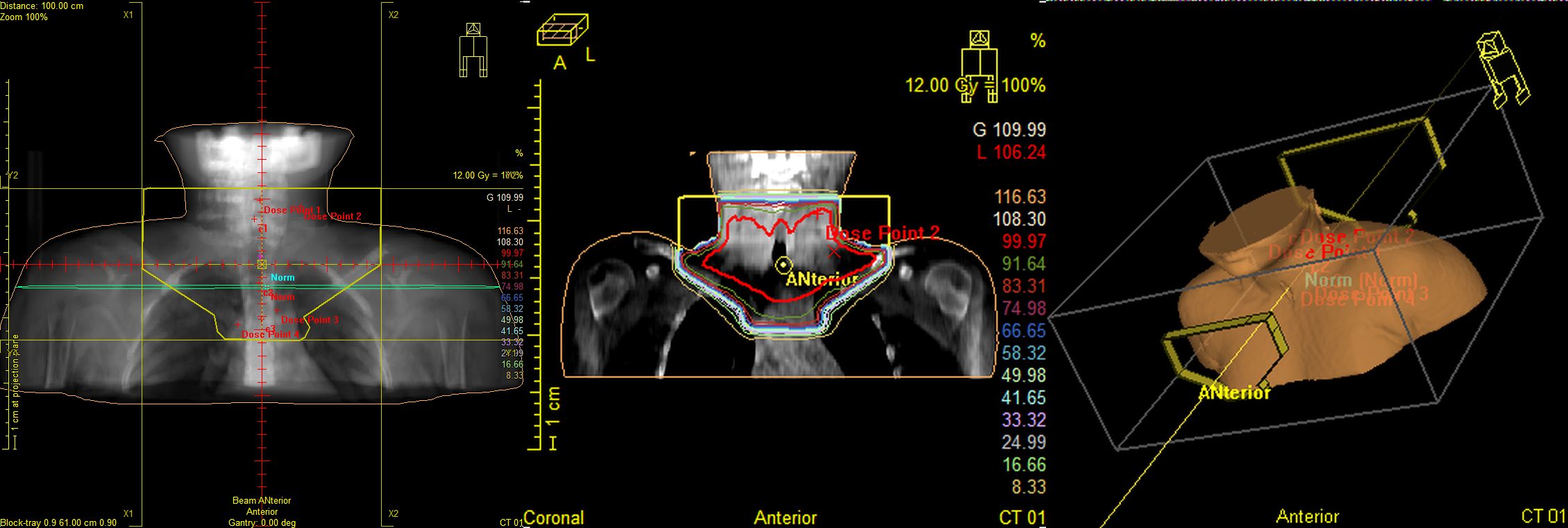
Рис.5 План лучевого лечения. Пациент И., 4 года 6 мес. Лимфома Ходжкина IIст. с поражением шейных, надключичных, подключичных л/у слева, вилочковой железы, носоглотки. Состояние после 4 курсов курсов ПХТ, ремиссия. Облучение шейно-над-подключичных л/у слева с консолидирующей целью, СОД 20 Гр.
Рис.6 Пациентка М., 11лет. Лимфома Ходжкина II ст. с поражением мягких тканей шеи, лимфатических узлов шеи. Состояние после 2 курсов ПХТ. По данным контрольного ПЭТ/КТ метаболически значимых очагов не выявлено, ремиссия. Проведение лучевой терапии первично вовлеченных зон в суммарной очаговой дозе 20,0Гр с целью консолидации.
Критерии оценки полноты ремиссии
Критерии оценки ремиссии нужны врачу для определения необходимости продолжения лечения или интенсификации программ терапии, либо перевода пациента под динамическое наблюдение.
Диспансерное наблюдение
Наблюдение детей и подростков с лимфомой Ходжкина проводится в течение не менее 3-х лет после завершения лечебной программы.
В первом квартале пациент обследуется каждый месяц, в последующие 9 месяцев – каждый квартал и в последующие годы – раз в полгода.
Лимфома Ходжкина относится к числу наиболее излечиваемых онкологических заболеваний и около 80% пациентов живут более 10 лет после окончания лечения.
Авторская публикация:
КУЛЕВА СВЕТЛАНА АЛЕКСАНДРОВНА
заведующая отделением химиотерапии и комбинированного лечения злокачественных опухолей у детей, доктор медицинских наук
Первичная лимфома Ходжкина у взрослых
Лимфома Ходжкина – это злокачественное заболевание лимфатической системы, которое излечивается в большинстве случаев, но если его не лечить, то оно может привести к гибели больного. Поэтому пациенты, которые обращаются к нетрадиционным методам, занимаются самолечением – теряют драгоценное время.
Лимфома Ходжкина берет начало из лимфоцита, в подавляющем большинстве случаев – из В-лимфоцита. Функции лимфоцитов – защищать организм от инфекции, участвовать в защитных и аллергических реакциях, убивать и помогать убивать инородные тела. Но после того как клетка отработала, она самоуничтожается. В опухолевой клетке происходят поломки, поэтому она перестает умирать и начинает бесконечно размножаться. Но самое главное, что она учится маскироваться от защитных клеток организма.
Примерное строение опухолевой клетки, ее окружение
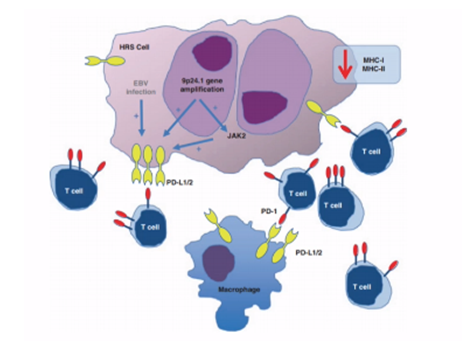
В опухолевом узле при лимфоме Ходжкина опухолевых клеток только 2%, все остальное – это нормальные клетки – нейтрофилы, эозинофилы, макрофаги, то есть клетки, которые в норме должны выполнять защитные функции. У любого человека с лимфомой Ходжкина на 9-й хромосоме есть ген, который способствует повышенной экспрессии (т.е. повышенному образованию на опухолевой клетке так называемых PDL-1, PDL-2 рецепторов). Лимфоциты вместо того, чтобы уничтожить опухолевую клетку – скапливаются вокруг нее. Получается, что лимфоцит тратится на опухолевую клетку, но никакой защиты организму не дает. Постепенно опухолевые клетки размножаются, и у человека появляется опухолевый узел. Соответственно, самая частая причина обращения пациента к врачу – увеличение какого-либо лимфоузла – на шее, над ключицей. Либо вторая частая причина обращения – сделали флюорограмму и увидели расширение тени средостения за счет внутригрудных лимфоузлов.
Диагностика
Гистологическое исследование
Одним из первых и важных методов диагностики лимфомы Ходжкина является гистологическое исследование. Поскольку в опухоли злокачественных клеток всего 2% – обнаружить их нелегко. И если материал был получен некачественный, малого объема или испорченный, то патоморфологу сложно будет найти в нем диагностические клетки, чтобы поставить диагноз.
Надо понимать, что в России диагностируется около 3 тысяч случаев заболеваний лимфомой Ходжкина в год, т.е. если примерно распределить это количество по 85 регионам, то получается примерно 30–40 человек на субъект. В итоге, патоморфолог за год может ни разу не увидеть лимфому Ходжкина, и когда к нему попадет пациент с данным заболеванием, он просто не сможет его определить. Соответственно, диагностика этого заболевания часто зависит от опыта патоморфологов, которые работают в региональных больницах. Поэтому если у пациента или его родственников возникают какие-то сомнения насчет точности поставленного диагноза – лимфома Ходжкина или неходжкинская лимфома – есть смысл отправить стекла, блоки на пересмотр в референс-центр в федеральный медицинский центр.
Любая лимфома, в том числе лимфома Ходжкина, это болезнь, которая требует достаточно оперативных действий – чем быстрее будет установлен точный диагноз, тем быстрее начнется лечение, тем лучше будут перспективы.
Есть два основных варианта изъятия материала для исследования:
Эксициознную биопсию делают, когда у пациента, например, на шее, лишь немного увеличены лимфоузлы, и есть запас времени, чтобы провести плановую операцию, иссечь лимфоузел и отправить материал патоморфологам для установки диагноза.
Если речь идет о пациенте, который, например, уже позанимался народной медициной и потерял время, а очаги распространились по всему организму – сдавливают крупные сосуды, дыхательные пути, кишку, мочеточники, то тогда времени на плановую операцию нет. В таком случае речь может идти только о трепан-биопсии, которая даст самый ранний результат исследования уже через 2–3 дня. И если у пациента жизнеугрожающее состояние, то после подтверждения диагноза, будет начато лечение. Выбор одного из двух вариантов зависит от временных показателей.
Позитронно-эмиссионная томография, совмещенная с компьютерной томографией (ПЭТ/КТ)
Еще одним важным методом обследования является ПЭТ/КТ. Впервые концепцию ПЭТ/КТ придумали в 50-е годы. Смысл исследования простой: пациенту вводится радиофармпрепарат, и врач отслеживает, где в организме идут активные обменные процессы с этим препаратом. Там, где они активны – либо опухоль, либо воспаление. Соответственно, если есть лимфома Ходжкина, то в опухолевых очагах будет повышенное накопления радиофармпрепарата.
При проведении ПЭТ/КТ как метода первичного исследования могут быть обнаружены очаги, которые не видны при обычной компьютерной томографии, потому что если лимфоузел не увеличен, то это не означает, что он не поражен. Но ПЭТ/КТ приобрела гораздо большее значение, чем просто инструмент стадирования и оценки распространенности, поскольку она имеет значение и в определении факторов прогноза. Этот вид исследования определяет метаболический объем опухоли, т.е. измеряется активность опухолевой ткани в объеме, в миллилитрах. И в зависимости от уровня этого объема определяются планы и перспективы. Также имеют значение и промежуточные ПЭТ/КТ, которые показывают, что происходит с опухолью после проведения первых курсов химиотерапии. Значение имеет не только размер опухоли, но и снижение ее метаболической активности. Это так называемая ПЭТ-адаптированная система лечения лимфомы. Помимо оценки промежуточного эффекта ПЭТ/КТ определяет исход заболевания, т.е. исследование выполняется в конце лечения, чтобы оценить его результативность по степени метаболической активности опухоли.
Но перед тем как проводить гистологическое исследование и ПЭТ/КТ, нужно сдать анализы крови – клинический, биохимический, коагулограмму.
Сохранение фертильности у пациентов с лимфомой Ходжкина
Большая часть пациентов с лимфомой Ходжкина – это молодые люди, и вопрос сохранения возможности в будущем иметь детей для них актуален. Химиотерапия уничтожает не только опухолевые клетки, но повреждает и здоровые ткани. И единственным способом, который может сохранить возможность иметь потомство – это криоконсервация спермы либо криоконсервация ооцитов. Но и здесь решение вопроса упирается во временной фактор. Если речь идет о нераспространенных стадиях болезни, то, да, есть время сходить к репродуктологу и заморозить собственный генетический материал. Но если речь идет о жизнеугрожающем состоянии, то – нет, приоритет будет отдаваться лечению. Криоконсервация ооцитов проводится на стимулированном цикле, это занимает примерно две недели, и при острых состояниях такая отсрочка лечения – непозволительная роскошь.
История изучения Лимфомы Холжкина
В 1832 году Томас Ходжкин впервые описал истории болезни семи пациентов с увеличенными или болезненными лимфоузлами. Впоследствии оказалось, что часть из них были с лимфомой Ходжкина, часть – с неходжкинской лимфомой, остальные с сифилисом или туберкулезом. Но именно Томас Ходжкин впервые задумался об этом заболевании. Через 20 лет Самуэль Уилкс, британский врач, описывая дополнительно семь таких же случаев, вспоминает про Томаса Ходжкина и называет эту болезнь в честь него. И только еще через 40 лет, в 1892 году, Карл Штейнберг и Дороти Рид отдельно друг от друга обнаруживают субстрат этой болезни, и в будущем эти клетки получают название Штейнберг-Рид. Это одни из диагностических клеток, те самые 2%, которые нужно найти в опухолевом инфильтрате.
А затем наступает эра лечения. Предпосылками для этого, как ни странно, становится первая мировая война. 12 июля 1917 года недалеко от бельгийского Ипра немцы применяют боевое отравляющее вещество, которое впоследствии назовут ипритом. Вещество кожно-нарывного действия, воздушно-капельного или водного механизма действия.
Итак, Гудман и Гилман попробовали в 1942 году применить мустарген на четырех пациентах с лимфомой Ходжкина, и эффект получили достаточно быстрый. Но, что с этим делать дальше, они не знали, ведь пациенты все равно достигли рецидива и умерли. Но это был первый шаг в лечении лимфомы Ходжкина.
Затем с 60-х гг. наступает эра лучевой терапии. В Стэндфордском университете Генри Каплан и Саул Розенберг начинают использовать лучевую терапию.
Смысл лучевой терапии сводился к тотальному или субтотальному облучению лимфатической системы, т.е. пациенту облачали все лимфоколлекторы – шейные, внутригрудные, подмышечные узлы, парааортальные, тазовые, паховые. Последующие 30 лет лучевая терапия являлась золотым стандартом лечения лимфомы Ходжкина. Химиотерапия тогда использовалась только в качестве адъювантов, т.е. как добавление. Человеку проводили лучевую терапию, а потом, например, использовали препарат винкристин в виде ежемесячной либо еженедельной капельницы на протяжении пары лет.
Лучевая терапия помогала пациентам и внесла свой вклад, но она могла излечить пациентов только с нераспространенными стадиями – выживаемость с третьей и четвертой стадиями все равно достигала только 5%.
Лучевая терапия излечивала, но проблема заключалась в её отсроченной токсичности. Если использовать облучение подобными полями, особенно с техникой, которая использовалась в 60-е гг., то если утрировать – это практически как попасть на подводную лодку с разорвавшимся ядерным реактором. Облучаются не только опухолевые клетки, облучаются и здоровые клетки, повреждается миокард, микроколлекторы, сосуды, органы, костный мозг. Но, соответственно, и высокая частота рецидивов после лучевой терапии приводила ученых к мысли, что нужно искать другие пути.
В 1963 году Винсент ДеВита предложил первую четырехкомпонентную схему как раз с участием мустаргена, того препарата, который берет свое начало из иприта. Была предложена схема MOPP (хлорметин + винкристин + прокарбазин + преднизон), которая на долгие годы стала стандартом. Она позволяла достичь излечения большого количества пациентов, но обладала большой гематологической токсичностью, возникали выраженные проблемы с уровнем лейкоцитов, тромбоцитов, фертильностью, сердцем, т.е. частота отсроченных и острых осложнений была высокой.
В 1975 году Бонадонна предложил схему ABVD (доксорубицин, блеомицин, винбластин и дакарбазин). Эта схема знакома большей части пациентов, они ее знают как «красную» (из-за цвета доксорубицина, который в ней используется). Схема ABVD в основном использовалась в качестве противорецидивной терапии, т.е. если пациенты, пролечившись по схеме MOPP, переходили в химиорезистентное либо рецидивное течение заболевания, то им назначалась схема ABVD. Соответственно, потребовалось порядка 15-20 лет для того, чтобы ABVD доказала свою эффективность, гораздо большую, чем MOPP, также ABVD доказала и свою меньшую токсичность, как со стороны сердечно-сосудистой системы, так и со стороны фертильности и гематологической токсичности. В 90-е гг. немецкая группа по изучению рака придумала схему BEACOPP (блеомицин, этопозид, доксорубицин, циклофосфамид, винкристин, прокарбазин и преднизолон). И с тех пор ведутся споры, что какая схема лучше – BEACOPP или ABVD.
В течение многих лет ученые наблюдали за пациентами, которые прошли химиотерапию, лучевую терапию, излечились, и возник вопрос, почему эти пациенты после лечения живут меньше, чем их сверстники. Пришли к выводу, что отсроченная токсичность от химиотерапии достаточно выражена. В первую очередь речь идет о развитии вторичных опухолей, осложнениях на сердечно-сосудистую систему.
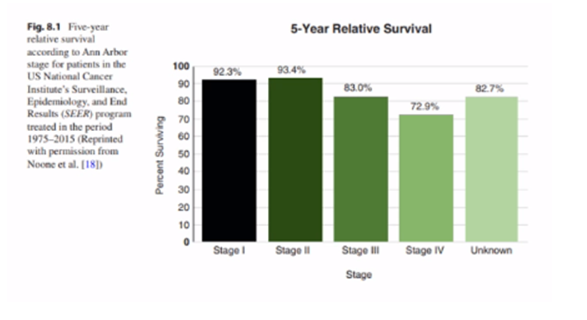
Статистика
Диаграмма, показывающая статистику с 1975 по 2015 годы:
I и II стадии – 5-летняя выживаемость 92-93%. Для III и IV стадий – 83% и 73% соответственно. Нужно понимать, что лечение может привести к излечению, но в последующем нужно будет бороться с осложнениями.
Проблема вторичных опухолей есть не только России, но и во всем мире. Все упирается в так называемую комплаентность, то есть человека пролечили и он достиг ремиссии, лимфома ушла навсегда, но дальше ему нужно регулярно обследоваться. Если проходить ежегодные контрольные обследования, то риск вторичных опухолей не снизится, но вы сможете обнаружить на начальной стадии распространенности и, соответственно, с большей долей вероятности излечиться и от второй опухоли.
Лечение
В мире стадии лимфомы Ходжкина делят на три основные группы. Это – ранние стадии благоприятного прогноза, ранние стадии неблагоприятного прогноза (кто-то их называет промежуточными) и распространенные стадии.
Если у человека есть скопление больших конгломератов в средостении, повышенное СОЭ, если опухоль в трех (по данным Европейской организации рака – больше четырех) нодальных областях, то тогда пациента относят к неблагоприятной группе. Это простое разделение, характерное для трех групп.
Ранние стадии, благоприятный прогноз: мировая практика
По протоколам MD Anderson (США) и NCCN лечение необходимо начинать со схемы ABVD, периодически проводить промежуточные ПЭТ/КТ, в зависимости от степени метаболической активности либо завершать лечение, либо продолжать ABVD, а потом снова делать ПЭТ/КТ, а потом, например, проводить лучевую терапию. Смысл примерно один и тот же: ABVD – ПЭТ/КТ – ABVD – ПЭТ/КТ и определение дальнейшей тактики.
Ранние стадии, неблагоприятный прогноз: мировая практика
То, что касается распространенных стадий, в мире также предпочитают использовать ABVD.
Как мы лечим
Мы в нашем Центре, в нашем отделении, предпочитаем ориентироваться не немецкий опыт, при этом, не забывая о том, как лечат в мире. Так как считаем, что у немецких коллег самый богатый опыт, основанный на многолетних исследованиях нескольких тысяч человек.
Нераспространенные стадии мы предпочитаем лечить ABVD. Если есть факторы неблагоприятного прогноза, то мы предпочитаем начинать с эскалированных BEACOPP с выполнением промежуточного ПЭТ/КТ, и при благоприятном исходе промежуточного ПЭТ/КТ, мы предпочитаем переходить на схему ABVD.
Неклассическая лимфома Ходжкина
Неклассическая лимфома Ходжкина – это совершенно другая болезнь. Если в случае лимфомы Ходжкина речь идет о клетках Ходжкина и Рид-Штейнберга, то в случае неклассической лимфомы Ходжкина – это так называемые попкорн-клетки – в них много ядрышек. И тактика лечения этого заболевания абсолютно другая. На ранних стадиях, если затронут один лимфоузел, то лечение может сводиться только к наблюдению. Если болезнь затронула несколько лимфоузлов, может быть проведена лучевая терапия. Но на клетках неклассической лимфомы Ходжкина экспрессирован рецептор CD20, соответственно, неклассическую лимфому Ходжкина можно лечить с помощью ритуксимаба. Единых стандартов лечения не существует, поскольку не только в России, но и в мире эта болезнь достаточно редка.
Список литературы:
Авторская статья:
Шалаев С.А.
Врач-онколог НМИЦ онкологии им. Н.Н. Петрова