красный язычок в горле что это
Увулит
Что такое увулит?
Воспаление небольшого отростка, находящегося на заднем краю нёба, протекающее в острой форме, называется увулитом. Возникновение патологического процесса характеризуется как стремительное, а основными его проявлениями становятся сильные боли в горле, ощущение чужеродного тела и затруднённое дыхание. Небный язычок играет значимую роль в формировании звуков, а также несёт защитные функции, предотвращая попадание пищи в носоглотку. Патологический процесс протекает как в острой, так и в хронической форме.
Причины увулита
В качестве наиболее вероятных причин возникновение увулита необходимо указать повреждение кровеносных сосудов в небном язычке, тонзиллит, ринит, синуситы, кариес, последствия аденотомии, тонзилярный абсцесс, травмирование небного язычка, аллергические реакции организма, термические поражения полости рта, побочное воздействие ряда фармакологических препаратов, в особенности принимаемых бесконтрольно. Чаще всего увулит возникает после проведения хирургических операций по удалению миндалин или аденоидов.
В зависимости от причин развития патологического процесса увулит разделяют на лекарственный, травматический, аллергический, вирусный и бактериальный. Преимущественным образом заболевание развивается по причине патогенной деятельности ряда микроорганизмов. Основным путём попадания возбудителей инфекционного процесса в небный язычок является гематогенный.
Симптомы увулита
Помимо указанных выше характерных проявлений увулита, симптомами заболевания являются: отёчность и покраснение небного язычка, гипертермия, головная боль умеренной интенсивности, повышенная утомляемость организма, мышечные боли, чрезмерное слюноотделение, нарушенная речь, язвенные образования на слизистой оболочки небного язычка, кашель, зуд в горле.
Аллергический увулит может сопровождаться насморком и высыпаниями на кожных покровах. Развитие воспалительного процесса протекает очень ярко и не может быть отнесено к разряду недомоганий. Появление вышеуказанной симптоматики должно стать поводом для незамедлительного обращения к врачу и срочной терапии. Практикующим специалистом в области диагностики и лечения увулита является врач-отоларинголог.
Врач уделяет большое значение симптомам воспалительного процесса, о которых ему рассказывает больной. Далее специалист приступает к осмотру, в процессе которого устанавливает необходимость проведения дополнительных лабораторных исследовательских процедур. Определить характер развития патологического процесса позволяют общий и биохимический анализы крови, а выявить непосредственного инфекционного возбудителя помогает бактериологический анализ мазка со слизистой оболочки небного язычка. Определение микроорганизма-возбудителя играет решающее значение в выборе противомикробных препаратов при проведении терапии.
Лечение увулита
Основным способом лечения при увулите является консервативная терапия. Первоочерёдными задачами терапии являются подавление воспалительного процесса, уничтожение микроорганизма-возбудителя и восстановление здоровой микрофлоры в области слизистой небного язычка. В случае аллергической формы патологического процесса, прежде всего, необходимо исключить контакт организма с раздражителем. Основу медикаментозной терапии составляют противовоспалительные, антибактериальные, антивирусные и противоаллергенные препараты (в зависимости от типа патологического процесса). Важное значение имеют полоскания антисептическими растворами. Медикаментозная терапия сопровождается физиотерапевтическими процедурами, среди которых необходимо особо выделить ингаляции, УВЧ, электрофорез и магнитотерапию. В процессе лечения могут применяться методы народной медицины, предварительно согласованные с лечащим врачом.
В качестве профилактики специалисты рекомендуют своевременно излечивать инфекционные заболевания и патологии ЛОР-органов, не допускать попадания инородных предметов в глотку, соблюдать правила и нормы индивидуальной гигиены, повышать уровень иммунного ответа организма.
Фарингит
Фарингит – это воспалительный процесс, который образуется на задней стенке гортани и поражает слизистую оболочку, а также более глубокие слои, ткани мягкого нёба и лимфатические узлы. Острая форма фарингита может перерасти в хроническую, если пациент не обращается за помощью к врачу и занимается самолечением.
Так как патологический процесс в гортани вызван распространением болезнетворных бактерий, риск развития фарингита повышается у людей со слабой иммунной системой и у тех, кто страдает ЛОР-заболеваниями или имеет к ним предрасположенность.
Чем опасен фарингит и как он проявляет себя? К какому врачу обращаться и как лечить заболевание? На эти и другие вопросы мы ответим в данной статье.
Причины развития фарингита
Специалисты полагают, что пик развития патологии приходится на конец зимы и начало весны, так как в это время иммунная система человека особо подвержена простудным заболеваниям. Часто в весеннее время года недостаток витаминов и микроэлементов в организме человека приводит к появлению авитаминоза, организм ослабевает и создает прекрасную среду для развития болезнетворных бактерий. Также возможны воспалительные процессы: как отдельно, так и на фоне основного заболевания.
Первые признаки наличия фарингита и его дальнейшее лечение могут отличаться в зависимости от стадии патологии, пола, возраста и общего состояния здоровья пациента.
К основным причинам развития фаринголарингита мы относим:
Симптомы фарингита
Острый фарингит
Острые фарингиты могут протекать самостоятельно, а также сопровождаться острыми воспалениями, охватывающими верхние дыхательные пути: ринитами или воспалениями слизистых носоглотки.
В зависимости от причины развития острый фарингит бывает:
Хронический фарингит
По глубине поражения слизистой оболочки глотки хронический фарингит различается на: катаральную, гипертрофическую и атрофическую формы.
Любой вид хронического фарингита развивается по причине того, что острая форма заболевания не была излечена вовремя и переросла в более серьезную форму. А также хронические фарингиты появляются как следствие ринитов, гайморитов, искривления носовой перегородки, полипов в носу – то есть когда длительное время затруднено носовое дыхание. Кроме того, длительное применение сосудосуживающих капель также приводит к появлению хронического фарингита.
Как проявляется и протекает фарингит у детей?
Фарингиты дети переносят тяжелее, чем взрослые. Особенно это относится к малышам до года. Отек слизистой может вызвать признаки удушья, боль, которая сопровождает заболевание, снижает аппетит у ребенка. Зачастую температура тела у малыша может достигать 40°. Самое сложное в этой ситуации то, что маленький ребенок не может сказать, что у него болит.
Неправильное лечение может привести к непоправимым последствиям для маленького неокрепшего организма. Поэтому при первых признаках фарингита, сразу же обращайтесь к врачу.
Ангина и фарингит: в чем разница?
Общее состояние пациента при острой форме ангины или тонзиллита можно спутать с симптомами фарингита. Если заболевание диагностировано неправильно, то лечение фарингита у взрослых не даст никакого эффекта. И острая форма патологии может перерасти в хроническую.
К сожалению, многие пациенты занимаются самолечением и начинают применять препараты без специального назначения врача. Это делать крайне противопоказано! Лучше вовремя позаботьтесь о своем здоровье и обратитесь за помощью к опытному отоларингологу.
Важно помнить, что во время фарингита воспаляется гортань, а при ангине – гланды. Во время ангины всегда больно глотать, болевые ощущения усиливаются еще больше при употреблении пищи. При фарингите происходит наоборот – во время поедания теплой пищи или теплых напитков боль в горле уменьшается.
Во время развития ангины нет кашля или першения, только боль в горле и иногда образование белого налета. При фарингите присутствует першение, а также шум, боль или заложенность в ушах. Трудность в различие этих двух заболеваний еще осложняется тем, что у одного пациента одновременно могут развиваться обе патологии, так как они вызваны одним возбудителем.
Диагностика фарингита
Обнаружение всех видов фарингита начинается с визуального осмотра гортани при помощи специального прибора и сборе анамнеза. Также для изучения берется мазок из зева – на дифтерию.
Другие виды диагностики:
В зависимости от симптомов заболевания, а также состояния гортани, наличия или отсутствия кашля, лихорадки, налета на миндалинах и болезненности и увеличенном размере лимфатических узлов, может понадобиться дополнительно консультации других узких специалистов: эндокринолога, кардиолога, аллерголога.
Методы лечения фарингита
Лечение должно проходить в комплексе. Пациенту прописываются медикаменты, которые снимут боль и уберут воспаление. А также важно придерживаться специальной диеты и исключить из рациона продукты, которые раздражают слизистую оболочку горла и приносят еще больше дискомфорта: алкогольная продукция, острая и соленая пища, кислые блюда, газированные напитки.
Медикаментозная терапия
В зависимости от клинической картины и общего состояния пациента, врач может прописать антигистаминные, противокашлевые и противовирусные медикаменты. Используются таблетки/пастилки для рассасывания, которые снимают боль.
В некоторых случаях прибегают к использованию антибиотиков. Их можно принимать только по наставлению врача.
Местное воздействие
Также хорошее действие на воспалительный процесс и покраснение гортани оказывают полоскания специальными растворами. Они мягко воздействуют, снимают боль и улучшают общее состояние пациента.
Для диагностики и выявления заболевания нужна консультация отоларинголога. В городской поликлинике можно обратиться к своему лечащему терапевту, который выпишет направление к ЛОРу. Однако на это требуется время. Часто своей записи к врачу приходится ждать по 2 недели. В некоторых случаях это просто невозможно, так как нужно быстрее провести обследование и назначить лечение, пока ситуация не стала критической.
Поэтому мы рекомендуем обращаться в медицинскую клинику «Медюнион». У нас работают практикующие отоларингологи, записи к которым не нужно ждать несколько недель. Запишитесь уже сегодня на удобное для вас время, и уже завтра пройдите обследование.
Пациенты выбирают нас за то, что мы оказываем услугу выезда узкого специалиста на дом в случае, если самостоятельно прибыть в клинику вы не можете. Прямо на дому можно также провести забор анализов.
Стоимость первичной консультации отоларинголога в Красноярске в клинике «Медюнион» от 1300 рублей. Записаться можно на сайте или по телефону 201-03-03.
Увулит
Увулит – это остро протекающее воспаление небного язычка (увулы) инфекционно-аллергического генеза. Характеризуется резким, внезапным появлением болей при глотании, ощущения инородного предмета в горле, затруднения дыхания. Диагностика увулита производится на основании клинической картины, данных фарингоскопии, результатов аллерготестов, бактериологического посева. Лечение включает местные мероприятия (полоскание и смазывание горла), антибиотикотерапию, прием антигистаминных средств, физиотерапию (ОКУФ, ингаляции). При выраженном отеке язычка и мягкого неба, нарушающем дыхание, выполняется трахеостомия.
МКБ-10
Общие сведения
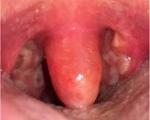
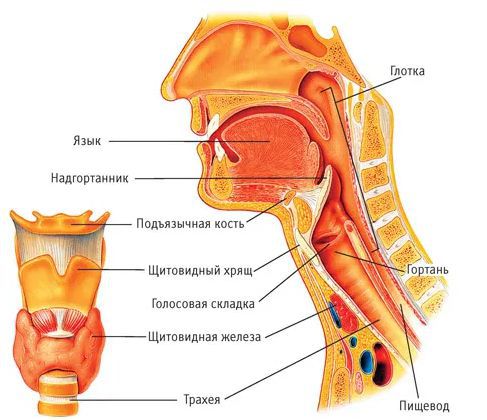
Увулит (от латинского «uvula» ‒ язычок) характеризуется отеком и гиперемией отростка, расположенного по средней линии заднего края мягкого неба. Функциональное значение небного язычка заключается в участии в артикуляции заднеязычных согласных, а также в акте глотания. Из врожденных аномалий развития увулы встречаются отсутствие, расщепление, удлинение язычка, из приобретенных патологий – папилломы и воспалительные заболевания. Увулит может возникать в любом возрасте, чаще сопутствует катаральному воспалению глотки.
Причины увулита
Воспалительная реакция небного язычка чаще всего развивается под влиянием инфекционных, аллергических, химических триггеров. Нередко патологическим фоном для увулита выступает острый фарингит, тонзиллит, ожоги и травмы полости рта, эпиглоттит и другие процессы. Этиологические факторы включают в себя:
Патогенез
Механизм развития инфекционного увулита в клинической оториноларингологии связывают с повреждением сосудов венозного сплетения, расположенного в небном язычке (апоплексия увулы). В результате возникают условия для инфицирования образующейся гематомы условно-болезнетворными патогенами полости рта.
Развивается эритема, отечность язычка, возникают геморрагии слизистой, формируется фибринозный налет, образованный слущенным эпителием, лейкоцитами и бактериями. Существенную роль в возникновении увулита и других воспалений глотки играют дефекты иммунитета, в частности пониженное содержание иммуноглобулинов A и G, В-лимфоцитов. В развитии ангиоотека имеет значение дисфункция системы комплемента, реакция антиген-антитело, протекающая с высвобождением гистамина.
Симптомы увулита
Клиника заболевания разворачивается остро. Внезапно (чаще во время приема пищи, резко возникшего кашля или чихания) появляется боль в глотке, усиливающаяся при глотательных движениях. Возникает першение, ощущение комка или застрявшего в горле инородного тела. Попытки откашляться приводят к усилению болевого синдрома. Из-за отека мягкого неба и зева больному становится трудно дышать, в горизонтальном положении появляется храп, чувство удушья. Вследствие раздражения корня языка увеличенным небным язычком могут возникать рвотные позывы.
При сочетании увулита с ларингофарингитом на слизистой горла образуется налет или высыпания. Возможно затруднение глотания твердой и сухой пищи, гиперсаливация. В некоторых случаях развивается дисфония. Общее самочувствие может не нарушаться, однако вирусный или бактериальный увулит нередко протекает с интоксикационным синдромом: ломотой в теле, лихорадкой.
Осложнения
Изолированный увулит редко приводит к жизнеугрожающим осложнениям. Большую опасность представляют сопутствующие заболевания, послужившие фоном для увеличения небного язычка. К ним относятся отек Квинке, ложный круп, эпиглоттит. Быстрое прогрессировании обструкции дыхательных путей приводит к возникновению дыхательной недостаточности, гипоксической коме, асфиксии.
Диагностика
Пациент с признаками увулита нуждается в осмотре врачом-оториноларингологом и установлении этиологии заболевания. В ряде случаев может возникнуть потребность в консультации аллерголога-иммунолога, инфекциониста. Основные этапы диагностики:
Лечение увулита
Терапия подбирается индивидуально с учетом установленных причин, складывается из местных процедур и общетерапевтического лечения. При возникновении дискомфорта в горле необходимо избегать раздражающих факторов (вдыхания дыма, употребления аллергенных продуктов, слишком горячих блюд и напитков). Алгоритм лечения увулита включает:
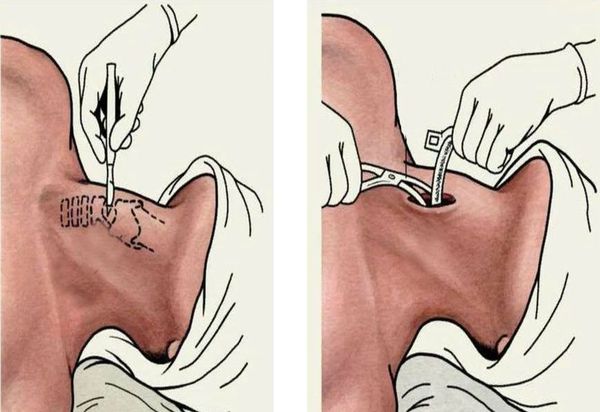
При угрозе асфиксии требуется проведение экстренной коникотомии или трахеостомии. При выраженной гипертрофии небного язычка прибегают к проведению увулотомии.
Прогноз и профилактика
Сочетающийся с фарингитом или изолированный увулит разрешается благополучно. По мере снижения активности инфекционного процесса уменьшается катаральное воспаление в глотке, небный язычок принимает прежние размеры и форму. Более опасны в прогностическом отношении состояния, сопровождающиеся стенозом дыхательных путей.
В целях предотвращения увулита рекомендуется соблюдать меры личной гигиены в период респираторных инфекций, исключить контакт с аллергизирующими веществами, отказаться от курения, следить за водным балансом. Чтобы избежать осложнений, необходимо своевременно обращаться к врачу при развитии катара верхних дыхательных путей.
Что такое эпиглоттит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бутова А. Ю., ЛОРа со стажем в 22 года.
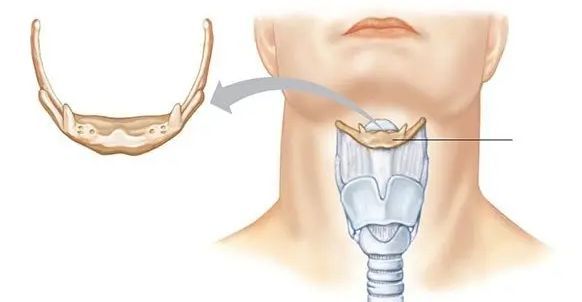
Определение болезни. Причины заболевания
Название заболевания образовано от латинского обозначения надгортанника — epiglottis. Синонимы эпиглотитта в англоязычной литературе: supraglottis — супраглоттит и supraglottis laringitis — верхнеглоточный ларингит.
Причины эпиглоттита:
Из бактериальных возбудителей при заболевании чаще всего выявляют: гемофильную палочку типа b (Hib), бета-гемолитический стрептококк группы А (БГСА), золотистый стафилококк, пневмококк, менингококк, энтеробактер.
Факторы риска эпиглоттита у взрослых:
Факторы риска у детей:
Симптомы эпиглоттита
Основные симптомы заболевания:
Для детей характерно:
При ухудшении общего состояния из-за развития воспалительного процесса появляются:
Патогенез эпиглоттита
Повреждение слизистой оболочки верхних дыхательных путей приводит к тому, что бактерии, колонизирующие носоглотку, распространяются и инфицируют глубокие слои прилежащих тканей. Распространению процесса способствуют сообщающиеся между собой многочисленные лимфатические пути в гортаноглоточном пространстве.
Отёк на слизистую надгортанника может переходить с воспалённой язычной миндалины и с нижних полюсов глоточных миндалин.
Анатомические образования, прилежащие к надгортаннику, как правило, тоже вовлекаются в воспалительный процесс. Из-за увеличения проницаемости сосудов жидкость из сосудистого русла попадает в подслизистое пространство. Просвет гортаноглотки сужается. Железы в гортани также усиленно вырабатывают слизь. Болевой синдром и перекрытие просвета пищевода увеличенным надгортанником не позволяют проглотить слюну в полном объёме, появляется слюнотечение. По мере увеличения размеров надгортанника уменьшается пространство для прохождения воздуха в лёгкие, нарастает сужение просвета гортани.
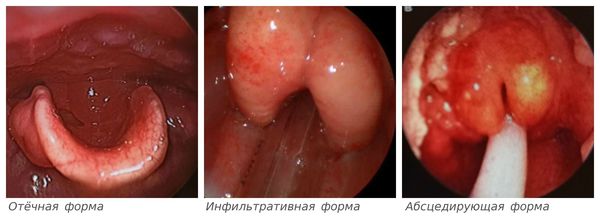
Классификация и стадии развития эпиглоттита
В России применяют классификацию эпиглоттита, основанную на сменяющих друг друга фазах воспаления:
Осложнения эпиглоттита
Основные осложнения эпиглоттита:
Диагностика эпиглоттита
При сборе анамнеза следует исключить травмирующие факторы и уточнить, через какое время после появления первых признаков заболевания пациент обратился к врачу.
Степень сужения дыхательных путей можно определить по следующим проявлениям:
Визуальный осмотр ротоглотки позволяет увидеть воспалённый, опухший, красный надгортанник и подтвердить диагноз. Но осмотр следует проводить крайне аккуратно, чтобы не привести к полному перекрытию дыхательных путей.
При наличии признаков стеноза (нарушение дыхания) проведение инструментальных диагностических процедур следует отложить до возобновления проходимости дыхательных путей и достижения достаточной оксигенации — степени насыщения (сатурации) крови кислородом. Оксигенацию контролируют методом пульсоксиметрии, показатель сатурации должен быть не менее 92 %.
Когда дыхательные функции восстановлены, выполняют:
Дифференциальная диагностика:
Лечение эпиглоттита
В качестве антибактериальной терапии применяют:
При тяжёлых формах септических осложнений назначают внутривенное введение иммуноглобулинов.
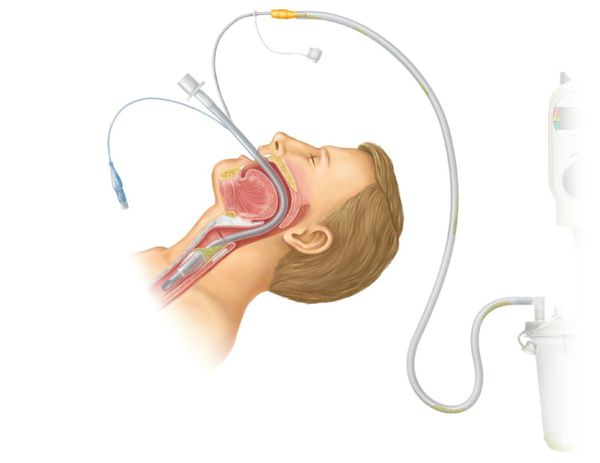
Детям младшего возраста часто проводят профилактическую назотрахеальную интубацию — постановка дыхательной трубки в трахею через носовой ход. Интубация нужна для поддержки дыхания до стабилизации состояния и восстановления дыхательной функции.
У детей старше 12 лет и взрослых при необходимости проводится оротрахеальная интубация — трубка вводится в трахею через полость рта, гортань и между голосовыми связками. Процедуру проводят до восстановления сатурации до 92 % и выше.
Если от начала заболевания до развёрнутой картины прошло около 24 часов, а также при круглосуточном наблюдении и сужении надглоточных путей менее чем на 50 %, возможно ведение пациента без интубации.
Если эндотратрахеальная интубация безуспешна, то проводят трахеотомию с последующей ИВЛ. Она требуется менее чем в 5 % случаев.
Также при лечении эпиглоттита применяют ингаляционную терапию с помощью небулайзера с глюкокортикостероидами, бронхолитиками и муколитиками.
По мере стабилизации состояния пациент переводится из палаты интенсивной терапии в профильное отделение для продолжения лечения.
Прогноз. Профилактика
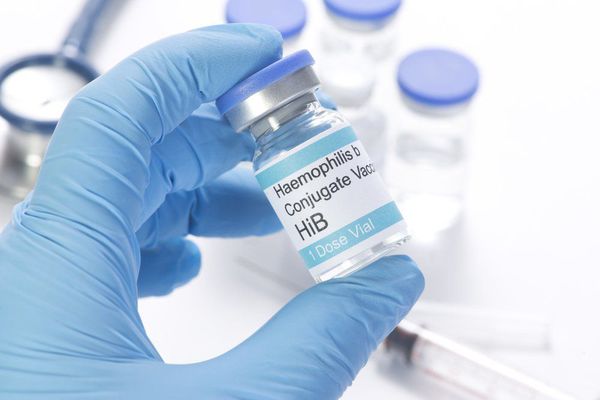
Специфическая профилактика эпиглотитта состоит в вакцинации от гемофильной инфекции типа В. В России введение вакцины от гемофильной инфекции типа В занесено в Национальный календарь прививок только с 2011 года. Вакцинация проводится менее длительный период, чем в Европе и Америке, и охватывает не всех детей. Поэтому в России частота заболеваний среди детей пока превалирует над взрослыми. Но случаев эпиглоттита становится гораздо меньше, и течение болезни носит более лёгкий характер.
Существуют различные торговые марки вакцин:
Конъюгированная вакцина — это препарат, в составе которого к полисахаридной составляющей, полученной из возбудителей инфекции, добавляют белковый носитель. В такой комбинации действие вакцины усиливается.
Комбинированные вакцины защищают сразу от нескольких инфекций. Например вакцина Инфанрикс-Гекса, станет мерой профилактики дифтерии, столбняка, коклюша, гепатита В, полиомиелита и заболеваний, вызванных гемофильной инфекцией типа B.
Курс первичной иммунизации зависит от того, в каком возрасте начата вакцинация. Например иммунизация вакциной Акт-ХИБ состоит из трёх доз, вводимых в три, четыре с половиной и шесть месяцев жизни. Ревакцинацию проводят в 18 месяцев.
При начале вакцинации в возрасте от 6 до 12 месяцев делают две инъекции с интервалом в один месяц. Ревакцинацию проводят однократно в возрасте 18 месяцев.
При начале иммунизации в возрасте от года до пяти лет вакцину вводят однократно.
С уменьшением числа заболевших эпиглоттитом гемофильной этиологии выросла доля других инфекционных агентов, вызывающих данную патологию. Так, стало больше случаев пневмококкового эпиглоттита.
В Национальном прививочном календаре России вакцинация от пневмококковой инфекции утверждена в 2014 году. Используются различные препараты. Например:
Меры неспецифической профилактики: