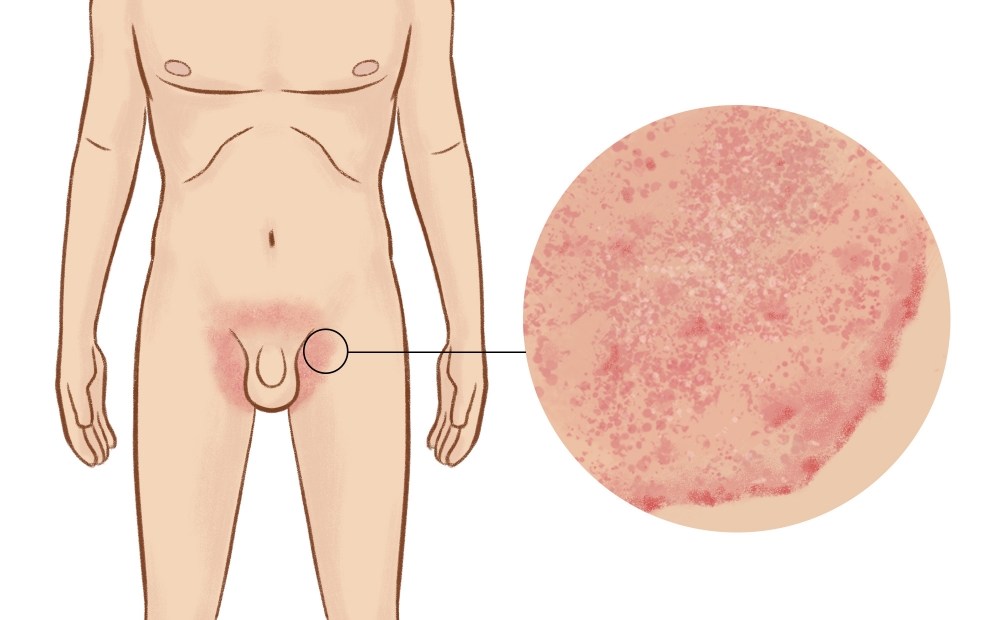
красные точки на мошонке что это
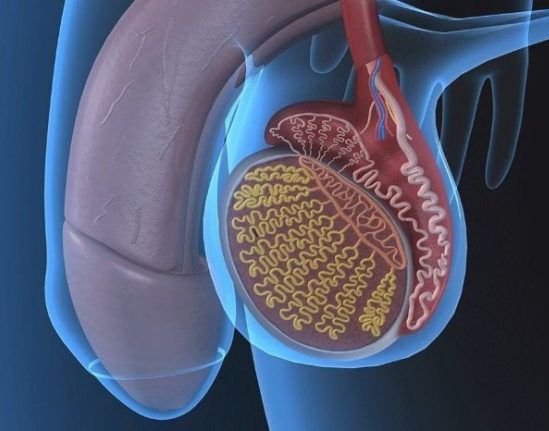
Признаки варикоцеле яичка у мужчин
Течение нередко проходит бессимптомно или симптомы явно не выражены. В таком случае диагностировать варикоцеле можно на плановом осмотре или при выяснении причин бесплодия.
генетическая предрасположенность к варикозу;
воспалительные процессы в организме;
регулярная физическая нагрузка, а именно поднятие тяжелых предметов;
наличие новообразований в паху;
излишняя масса тела.
Постепенное развитие варикоцеле
Поражение вен происходит постепенно, клиническая картина постоянно меняется.
Изначально нет внешних признаков варикоцеле у мужчин, определить его на первой стадии можно исключительно в процессе пальпации при вертикальном размещении тела пациента.
На второй стадии размер и консистенция яичек остаются прежней, а вот увеличенные вены хорошо просматриваются.
На третьей стадии ярко выражено гроздевидное расширение вен, яички становятся более плотными на ощупь и уменьшаются в размерах.
Варикоцеле яичек: заметная симптоматика
Начальная стадия характеризуется бессимптомным течением. Заболевание может развиваться годами, и мужчина даже не будет знать о его наличии.
Симптоматика 2-ой стадии варикоцеле:
незначительные боли в паху, которые проявляются во время нагрузок, обычно боль отпускает в состоянии покоя, в положении лежа;
увеличение размеров яичек;
дискомфорт при ходьбе и половом акте;
жжение в промежности.
Для 3-ей стадии характерны:
из-за анатомических особенностей левой яичковой вены возникает асимметрия мошонки;
визуально четко видно вздутые синие вены, которые формируют венозную гроздь;
внутри яичка повышается температура, а кровообращение нарушается, это становится причиной изменения подвижности сперматозоидов и структуры семенной жидкости.
Так как на начальных этапах заболевание может не проявлять себя, важно проходить профилактические осмотры у врача-уролога, а также обращаться за медицинской помощью при выявлении у себя первых признаков варикоцеле. Ни в коем случае не занимайтесь самолечением по статьям и рекомендациям из интернета. Единственный возможный путь лечения варикоцеле – это хирургическая операция. Народные методы неспособны справиться со столь серьезной патологией, поэтому не тратьте время, за которое ваше состояние может ухудшиться.
Диагностический протокол и лечение
На 1 стадии варикоцеле, когда симптомы не выражены и визуальный осмотр не результативен, врач назначает клинические анализы, УЗИ и доплерографию. На более поздних этапах уролог диагностирует варикоцеле на основании осмотра, так как картина заболевания достаточно выражена. Иногда назначаются дополнительные исследования.
В любом случае врач назначает спермограмму: ее проводят дважды с разницей в несколько дней.
На начальных стадиях можно улучшить состояние пациента медикаментозно или с помощью компрессов и примочек. Однако вылечить варикоцеле без вмешательства хирурга невозможно. Операция сама по себе не сложная, но после нее требуется длительное восстановление.
Паховая эпидермофития у мужчин: симптомы и лечение
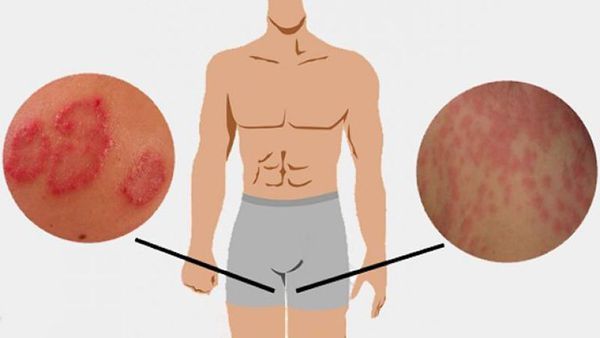
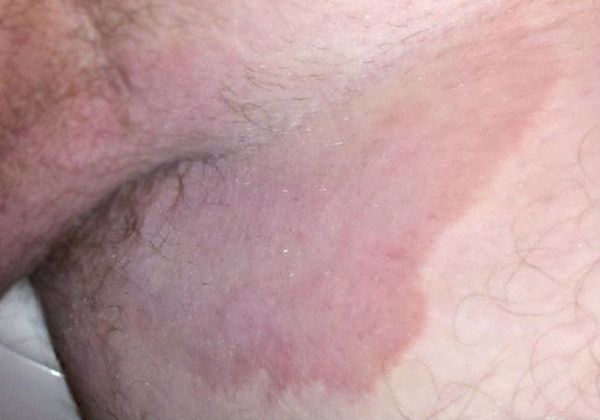
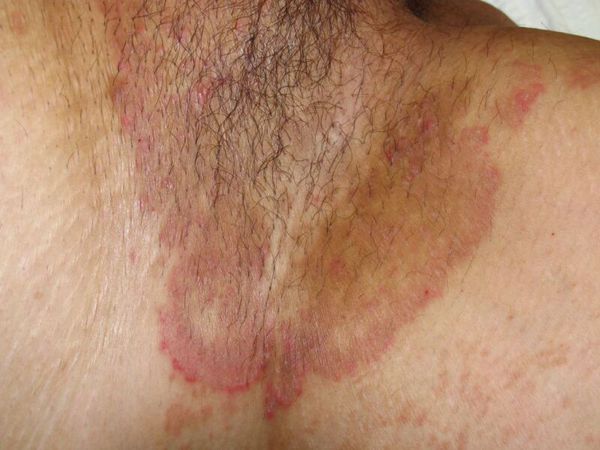
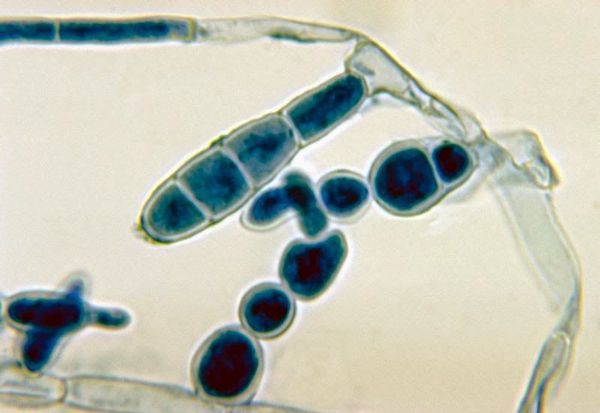
Паховая эпидермофития – грибковое поражение кожи с красной сыпью и зудом, формируется в глубоких складках. В медицинской практике также применяется термин «микоз крупных складок тела» – это аналогичный диагноз, но подразумевает присоединение нескольких классов грибков и появление очагов не только в паховой области.
Возбудитель и пути инфицирования
Возбудитель паховой эпидермофитии – паразитарный гриб Epidermophyton floccosum. В острой фазе заболевание заразно и передается такими путями:
Активному развитию эпидермофитии паховых складок способствуют факторы риска:
У мужчин такое поражение кожных складок встречается в 3 раза чаще, чем у женщин, по статистике заболеваемости в США.
Симптомы паховой эпидермофитии у мужчин
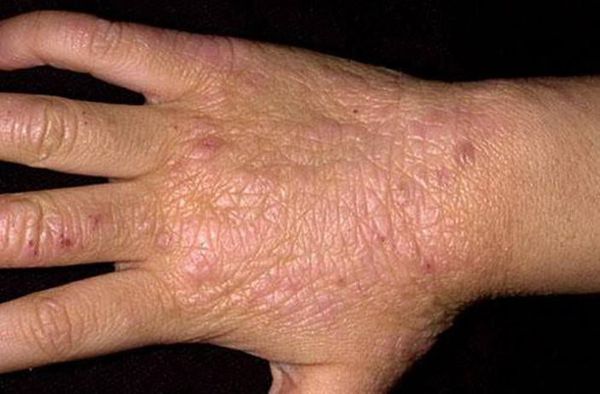
Поражение грибком начинается с острой фазы, которая переходит в хроническую при отсутствии своевременного лечения. Характерные проявления:
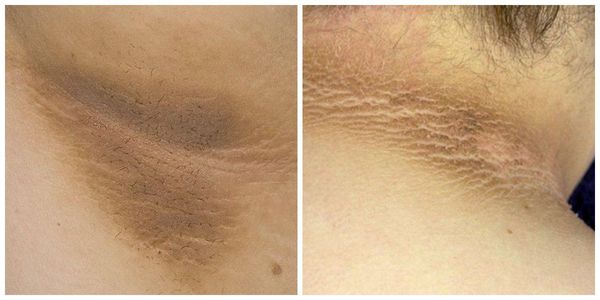
Быстрый периферический рост формирует очаги до 15 см в диаметре. Эпидермофития в паховой области вовлекает в процесс мошонку и внутреннюю часть бедра, но поражения кожи полового члена не наблюдаются.
Стадии развития
Вначале заболевание не проявляется клиническими симптомами – инкубационный период длится до 3 недель. Затем появляются и стремительно развиваются первые признаки – от пары недель до нескольких месяцев.
Дальнейший сценарий развития заболевания:
Если вовремя не обратиться к венерологу, эпидермофития будет беспокоить годами, особенно сильно обостряясь летом.
Диагностика
Врач оценивает клиническую картину и назначает инструментальные, лабораторные исследования:
Во время дифференциальной диагностики венеролог исключает такие патологии, как эритразма, нейродермит, вирус герпеса, аллергический и себорейный дерматиты, кандидоз.
Центр Урологии, Гинекологии и Репродуктологии в Москве проводит лабораторную и дифференциальную диагностику паховой эпидермофитии с дальнейшим лечением.
Способы лечения
Только по результатам анализов можно утверждать, что паховая складка поражена эпидермофитами. Лечение паховой эпидермофитии у мужчин состоит из таких направлений:
Схему лечения назначает только специалист. Он оценит наличие вторичной инфекции, стадию заболевания, и предупредит ее дальнейшее распространение.
Возможные осложнения
Если не лечить эпидермофитию паховой области, возможны косметические дефекты и осложнения. К первым относится загрубение пораженного участка кожи, наподобие мозоли. К осложнениям – присоединение вторичной инфекции, которая, в зависимости от патогенеза, может поражать половой член, мочеиспускательный канал.
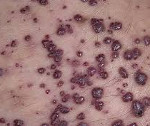
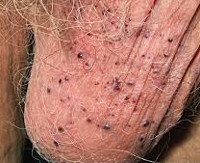
Ангиокератома Фордайса
Ангиокератома Фордайса — это частный случай сосудистого дерматоза с наиболее частой локализацией на коже мошонки. Новообразования единичные или множественные, напоминают небольшие темные узелки фиолетового или красноватого оттенка с чешуйчатой поверхностью. Патология бессимптомна, но может присутствовать зуд или болезненность, усиливающиеся после полового контакта или раздражения. Диагноз подтверждают жалобы, анамнез, осмотр (включая дерматоскопию) и результаты биопсии. Специфического лечения нет, при кровоточивости и частом инфицировании возможно хирургическое удаление.
МКБ-10
Общие сведения
В 1896 году Джон Эддисон Фордайс, американский дерматолог, впервые описал ангиокератомы на мошонке у 60-летнего мужчины с сопутствующим варикоцеле. Термин «ангиокератома» имеет греческое происхождение и обозначает «ороговевающая сосудистая опухоль», хотя образование не является истинной опухолью. По сути — это сосудистый дерматоз с расширенными капиллярами у поверхности кожи и гиперкератозом. Образование является доброкачественным, не имеет тенденции к малигнизации. Точная распространенность неизвестна, у женщин патология регистрируется реже. Вероятность образования ангиокератомы повышается с возрастом: от 0,6% в 16-20 лет до 16,6 % в 70 лет и старше.
Причины
Причины образования сосудистых образований дискутабельны. Внешние проявления обусловлены эктазией (расширением) мелких поверхностных сосудов, что придает узелкам цвет, и гиперкератозом (шелушением) вышележащего эпидермиса. Отмечено, что вероятность появления патологии тесно связана со снижением тонуса сосудов и местным повышением венозного давления, причинами которых могут являться следующие состояния:
Патогенез
Предполагают, что патогенез связан с дегенеративными изменениями гладкомышечных волокон мясистой оболочки и эластических волокон кожи мошонки, обусловленными старением. Дистрофические процессы в мягких тканях способствуют утрате тонуса сосудистой стенки и расширению кровеносных сосудов. Длительно существующее повышенное давление (локализованная венозная гипертензия) еще более усугубляет повреждение стенок сосочковых капилляров, их дилатацию и деформацию. В андрологии имеются данные о регрессе ангиокератомы мошонки после устранения варикоцеле. Однако роль сопутствующей местной венозной гипертензии остается неопределенной и требует дальнейшего изучения.
Симптомы ангиокератомы Фордайса
Патология представлена множественными или единичными сосудистыми узелками темно-красного или глубокого фиолетового цвета, напоминающими россыпь бисера. Изначально появляются небольшие яркие красноватые папулы по типу точечной сыпи. Большинство пациентов не обращают на них внимания, так как других клинических проявлений нет. Диаметр элементов вариативен: от 2 до 5 мм. Типичная локализация — кожа мошонки, полового члена, иногда — внутренняя поверхность бедер, низ живота. Значительно реже ангиокератомы Фордайса встречаются у женщин пожилого возраста в области вульвы, клитора или больших половых губ.
Плотность новообразований и интенсивность шелушения зависят от длительности существования сосудистого дерматоза и возраста пациента: свежие высыпания красные, мягкие на ощупь, с блестящей поверхностью, а застарелые — от темно-синего до черно-фиолетого цвета, грубые, плотные, с множественными чешуйками, они встречаются чаще у пожилых мужчин. Сопутствующее покраснение кожи наблюдается у 50% пациентов даже при бессимптомном течении дерматоза. В некоторых случаях имеется тенденция к разрастанию патологических очагов за счет слияния телеангиэктазий, иногда ангиокератомы занимают всю поверхность кожи мошонки. Лимфатические узлы не увеличены, выделений из уретры нет. Часто единственный повод для обращения к врачу — ложные подозрения на венерическое заболевание или на онкологический процесс.
Осложнения
При раздражении, сжатии, сексуальном контакте папулы могут кровоточить, однако массивное кровотечение для ангиокератом мошонки не характерно. Несоблюдение правил интимной гигиены, ослабление работы иммунной системы, постоянное расчесывание зудящих элементов приводят к вторичному инфицированию. Некоторые авторы относят психологический дискомфорт к осложнениям ангиокератом половых органов.
Диагностика
Первичную диагностику проводят на основании жалоб и данных осмотра. Пациенты с симптомами ангиокератомы Фордайса в области мошонки или полового члена часто обращаются к урологу или андрологу. Это не совсем правильно, поскольку тактику ведения при сосудистом дерматозе определяет врач-дерматовенеролог, в сомнительных случаях (подозрение на малигнизацию) больного направляют на консультацию к дерматоонкологу. Диагностический алгоритм включает выполнение:
Существует ряд патологий, которые имитируют сосудистый дерматоз. Для дифференциальной диагностики значимы синдром Фабри, гемангиома, инфицированная остроконечная кондилома, пиогенная гранулема, меланоцитарные невусы. Ангиокератома Фордайса может напоминать меланому кожи, что обуславливается пигментацией на фоне внутриэпидермальных кровоизлияний и тромбоза, плоскоклеточный рак полового члена или кератоакантому. Опухолеподобный кератоз (синоним кератоакантомы) иногда имеет тенденцию к озлокачествлению, поэтому все непонятные новообразования, даже при кажущейся безобидности, необходимо показать врачу. Для установления окончательного диагноза могут потребоваться консультации онколога, генетика (для исключения синдрома Фабри), уролога.
Лечение ангиокератомы Фордайса
При отсутствии жалоб и уверенности в доброкачественном течении каких-либо активных действий предпринимать не нужно. Этиотропная терапия отсутствует, так как причины образования ангиокератомы до настоящего времени не выяснены. При кровоточивости, воспалении, зуде или озабоченности пациента косметическим дефектом доступны несколько видов хирургической помощи:
Прогноз и профилактика
При подтвержденной доброкачественности прогноз для жизни благоприятный. Специальных профилактических мероприятий не разработано, но специалисты рекомендуют своевременно проходить профилактический осмотр. Ангиокератомы не несут вреда, исключена вероятность заражения партнера. Опасность может заключаться в ошибочном нераспознавании меланомы кожи, которая, являясь агрессивной злокачественной опухолью, быстро метастазирует. Прогрессирование онкологического процесса в отсутствие лечения приводит к фатальным последствиям. Мужчинам с заболеваниями, нарушающими нормальный акт мочеиспускания, необходима адекватная терапия, так как натуживание провоцирует локальную венозную гипертензию.
Что такое паховая эпидермофития? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 38 лет.
Определение болезни. Причины заболевания
Паховая эпидермофития — грибковое заболевание кожи, характеризующееся зудом и сыпью в области крупных складок кожи, преимущественно паховых.
Пути инфицирования:
Факторы риска:
Симптомы паховой эпидермофитии
Для паховой эпидермофитии характерно:
Патогенез паховой эпидермофитии
При наличии благоприятных условий патогенный гриб внедряется в кожу и начинает размножаться. Важное значение придаётся продуцируемому грибами ферменту кератиназе, который позволяет им проникать в клетки эпидермиса.
Определённую роль имеют ненасыщенный трансферрин плазмы (подавляет дерматофиты, связывая их ветвящиеся тонкие трубочки ), комплемент, опсонизирующие антитела (распознают чужие молекулы) и фагоцитоз нейтрофилами. Все эти механизмы препятствуют вовлечению в процесс глубоких тканей, поэтому дерматофиты никогда не проникают дальше базальной мембраны эпидермиса. В типичных случаях скорость разрастания мицелия значительно превышает как десквамацию эпителия, так и время на формирование иммунного ответа. В результате образуются кольцевидные очаги с периферической зоной активного размножения грибов и с центральной зоной, где кожа выглядит здоровой, так как здесь процесс частично или полностью подавлен средствами местного иммунитета.
Классификация и стадии развития паховой эпидермофитии
Общепринятой классификации заболевания не существует. Международная классификация болезней 10-го пересмотра (МКБ-10) в российской редакции определяет заболевание как «эпидермофития паховая», код — В35.6. В оригинальной редакции болезнь называется Tinea inguinalis (Tinea cruris) — микоз складок.
В развитии заболевания можно выделить несколько стадий:
В дальнейшем патологический процесс может развиваться по различным сценариям:
Без лечения заболевание может продолжаться годами, обостряясь летом или во время пребывания в областях с тёплым и влажным климатом.
Осложнения паховой эпидермофитии
Другим осложнением является присоединение вторичной бактериальной инфекции, что ведёт к эрозированию очагов поражения, появлению пустул (гнойничков), мокнутию, резкой болезненности. В запущенных случаях возможно появление обширных язв.
В некоторых случаях происходит вторичное инфицирование дрожжеподобными грибами Candida, что утяжеляет течение заболевания и его лечение.
Диагностика паховой эпидермофитии
Во всех случаях диагноз заболевания должен быть подтверждён лабораторными методами исследования.
Паховую эпидермофитию следует отличать от следующих заболеваний:
Лечение паховой эпидермофитии
Лечение паховой эпидермофитии должно включать в себя:
Для лечения применяются препараты группы имидазолов, триазолов и аллиламинов. Перспективным и эффективным является новый азоловый антимикотик люликоназол, обладающий более сильным фунгицидным действием против различных видов дерматофитов, чем тербинафин. Применяется в форме 1 % крема один раз в день в течение 1-2 недель. Одобрен US Food and Drug Administration ( Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов) для лечения микозов паховой области.
При наличии острых воспалительных явлений применяют примочки [14] :
В последующем назначают пасты и мази, содержащие противогрибковые и глюкокортикостероидные лекарственные средства:
При выраженном мокнутии (в острой фазе) и присоединении вторичной инфекции назначают противовоспалительные растворы в качестве «примочки» и комбинированные антибактериальные препараты [14] :
В большинстве случаев для лечения достаточно местного применения лекарственных средств. В отдельных случаях при распространённом процессе и наличии осложнений возможно назначение системной терапии:
При выраженном зуде рекомендуется назначение антигистаминных и седативных препаратов.
Прогноз. Профилактика
Прогноз при паховой эпидермофитии благоприятный. При вовремя и правильно назначенном лечении быстро наступает выздоровление. Однако, если факторы риска не устранены, возможно повторное инфицирование, так как иммунитет после перенесённого заболевания не формируется. Поэтому во избежание нового заражения необходимо исключить все факторы риска и соблюдать профилактические меры:
Зуд в паху у мужчин: причины, проявления на коже, лечение
Проанализируем причины, которые могут вызывать зуд, красноту и шелушение в области паха, особенно у мужчин. Необходимо отделить заразные заболевания от аллергии и других состояний, которые сопровождаются раздражением кожи.
Заразные болезни, вызывающие зуд в паху
В первую очередь это могут быть.
Чесотка
При ней характерны двухточечные высыпания по всему телу. В кожных складках, в том числе паховых, их больше всего. Особый признак — кожа сильнее чешется в ночные часы.
Лобковые вши
От них не защищает даже презерватив, поскольку эти насекомые живут в окружающих половые органы волосах. При внимательном осмотре через лупу врач уролог-венеролог может их увидеть.
Грибки
Чаще это грибки рода Кандида, передающиеся при половом акте. Одновременно с покраснением и зудом в паху, у мужчины будет воспаление и налёт на головке полового члена, белые выделения из уретры.
Иногда раздражение в паховых складках вызывают обычные кожные грибки-сапрофиты. Пятна в паху у мужчины будут в форме кольца, с припуханием кожи по краю.
Другие болезни, передающиеся половым путём
Хламидиоз, уреаплазмоз, генитальный герпес возникают после полового общения с больным партнёром. Неприятные ощущения в паху сопровождаются болезненностью при мочеиспускании, выделениями из мочевыводящего канала. Уплотняются паховые лимфоузлы.
На фото: грибковые высыпания
Незаразные причины
Вызывать зуд и красноту в паху у мужчин также могут и другие причины.
Аллергии
Тонкая кожа паховых складок и мошонки восприимчива ко многим аллергенам. Это могут быть:
При устранении фактора, вызвавшего аллергию, наступает улучшение. Помогают выявить аллергию анализы на иммуноглобулины, иммунный статус крови.
Чаще аллергия протекает в форме атопического дерматита — сухое покраснение и шелушение в паху у мужчин; если появились маленькие пузырёчки на фоне красноты, говорят об экземе.
Потница
Сыпь в паху у мужчин и зуд может вызвать ношение тесного или синтетического белья. Усугубляют состояние пребывание в жаркой атмосфере, длительные поездки, когда нет возможности вымыться с мылом и дать телу подышать.
Суть потницы в том, что пот активно выделяется, а потовые железы закупориваются сальными выделениями, чешуйками кожи. В паховых складках появляются белые узелки, красные пятна.
Системные болезни
Провоцировать зуд могут сахарный диабет, болезни печени и жёлчного пузыря, почечная недостаточность, псориаз. Во всех таких случаях имеются другие важные симптомы этих недугов, и чешется по всему телу, а не только в паху. При железодефицитной анемии зуд усиливается во время контакта с водой.
Психологические причины
В некоторых случаях причиной сильного зуда в паху у мужчины может стать общая нервозность, обсессивно-компульсивные расстройства. Расчёсывания травмируют кожу, в царапины попадает стрептококковая инфекция, начинается воспаление.
Лечение зуда в паху у мужчин
Назначается в зависимости от причины, вызвавшей эти симптомы. При потнице помогают мытьё с мылом, высушивание кожи после мытья. На ночь паховые складки присыпают тальком. В других случаях могут потребоваться антибиотики или противогрибковые препараты, противоаллергические или успокаивающие средства.
При зуде, покраснении, шелушении, сыпи в паху обращайтесь к урологу-венерологу Клиники Dr. AkNer. Наши медики проведут обследование, выявят причину и помогут избавиться от недуга.