конъюгированные эстрогены что это такое
Заместительная гормональная терапия в климактерии
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Научный Центр акушерства, гинекологии и перинаталогии РАМН, Москва
П оскольку в климактерии большинство заболеваний возникает в результате снижения и “выключения” функции яичников, логичным представляется использование заместительной гормональной терапии (ЗГТ). Цель ЗГТ – фармакологически заменить гормональную функцию яичников у женщин, испытывающих дефицит половых гормонов. Важно достичь таких минимально–оптимальных уровней гормонов в крови, при которых реально обеспечивался бы лечебный и профилактический эффект при климактерических расстройствах с минимальными побочными эффектами эстрогенов, особенно в эндометрии и в молочных железах.
Перед решением вопроса о типе ЗГТ врач должен предоставить женщине максимум информации о системном влиянии половых гормонов и их дефицита, а также об эффективности ЗГТ. Это позволяет получить информированное согласие женщины на применение ЗГТ.
В последние годы отмечается тенденция к раннему назначению ЗГТ (в перименопаузе) в следующих случаях:
• ранняя или преждевременная менопауза (38–45 лет)
• длительные периоды вторичной аменореи в репродуктивном возрасте
• первичная аменорея (кроме синдрома Рокитанского–Кюстнера)
• искусственная менопауза (хирургическая, рентген–радиотерапия)
• ранние вазомоторные симптомы климактерического синдрома в перименопаузе
• наличие факторов риска остеопороза и сердечно–сосудистых заболеваний, болезни Альцгеймера.
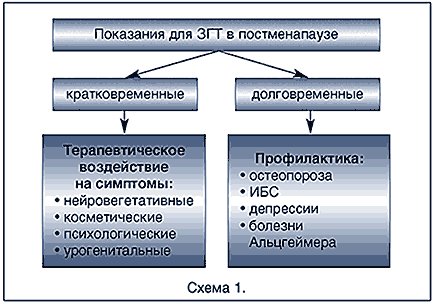
В постменопаузе принято выделять кратковременные и долговременные показания для ЗГТ (схема 1).
Основные принципы применения ЗГТ:
1. Использование лишь “натуральных” эстрогенов и их аналогов, которые значительно слабее синтетических, оказывают минимум побочных эффектов, метаболизируются в организме подобно эндогенным эстрогенам.
1. Использование лишь “натуральных” эстрогенов и их аналогов, которые значительно слабее синтетических, оказывают минимум побочных эффектов, метаболизируются в организме подобно эндогенным эстрогенам.
2. Эстрогены назначаются только в низких дозах, соответствующих уровню эстрогенов в ранней фазе пролиферации менструального цикла молодых здоровых женщин, то есть назначаются минимально оптимальные дозы.
3. Обязательное сочетание эстрогенов с прогестагенами (прогестерон и его аналоги) для защиты эндометрия от гиперпластических процесов.
4. Женщинам с удаленной маткой применяется монотерапия эстрогенными препаратами прерывистыми курсами или в непрерывном режиме.
5. Для обеспечения профилактики поздних метаболических расстройств (остеопороза, ИБС, атеросклероза, болезни Альцгеймера и др.) и лечебного эффекта при мочеполовых расстройствах продолжительность ЗГТ должна составлять минимум 5–7 и более лет.
Существуют следующие основные типы ЗГТ:
• Комбинация эстрогенов с прогестагенами в различных режимах (Климонорм и т.д.)
• Комбинация эстрогенов с андрогенами
• Реже монотерапия прогестагенами или андрогенами.
“Натуральные” эстрогены – это препараты эстрогенов, которые по химической структуре идентичны эстрадиолу, синтезируемому в организме женщин. Благодаря современным технологиям создан синтетический эстрадиол, но по своей химической структуре он идентичен натуральному.
В клинической практике используются следующие препараты эстрогенов:
1. Синтетический “натуральный” эстрадиол–17b.
2. Эстрадиола валерат, который подвергается биотрансформации в печени в эстрадиол.
3. Конъюгированные эстрогены представляют собой так называемые натуральные эстрогены. Они не содержат эстрогенов человека, так как их получают из мочи жеребых кобыл. Поэтому более правильно употреблять термин конъюгированные эквин–эстрогены (КЭЭ).
В течение последних 20–25 лет в Европе доминируют препараты для ЗГТ, содержащие эстрадиол–17b, и эстрадиола валерат. Установлены оптимальные дозы эстрогенных препаратов для лечения типичного климактерического синдрома, для профилактики атеросклероза, остеопороза (табл. 1). Эти же дозы эстрогенов целесообразно назначать и при других показаниях.
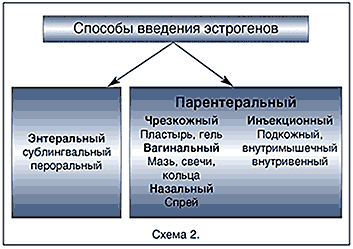
Существуют два основных пути введения эстрогенных препаратов – энтеральный и парэнтеральный (схема 2).
Характеристика оральных эстрогенов:
• простота и удобство в применении
• простота и удобство в применении
• положительное влияние на некоторые показатели липидного спектра крови (снижение общего холестерина; снижение липопротеинов низкой плотности (ЛПНП); повышение липопротеинов высокой плотности (ЛПВП); снижение уровня окисления ЛПНП)
• положительное влияние на обмен в эндотелии сосудов (синтез оксида азота, простациклина и др.), что способствует снижению резистентности сосудов
• возможно неполное всасывание оральных эстрогенов в желудочно–кишечном тракте, особенно при заболеваниях его
• активный метаболизм при прохождении через печень
• повышение концентрации эстрогенов в печени может стимулировать синтез различных биологически активных веществ: факторов свертывания, ангиотензина, глобулина,связывающего половые стероиды, и тироксин–связывающего глобулина
• пациентки иногда не отвечают на оральную ЗГТ, что может быть связано с измененной чувствительностью к незначительным колебаниям уровня эстрадиола или с активным “связыванием” его белками, а также нарушением всасывания его в желудочно–кишечном тракте.
Изложенные факторы могут влиять на фармакокинетику гормональных препаратов, вызывать колебания их уровней в крови. При заболеваниях печени и желудочно–кишечного тракта нарушается всасывание и метаболизм оральных гормональных препаратов. И все же следует отметить, что таблетки – более традиционная форма лекарств для пациентов. Они удобны в применении, дешевле, чем другие формы. И наконец накоплен достаточно длительный опыт их применения.
Парентеральный путь введения преследует основную цель – без потерь доставить лекарственные вещества во внутренние среды организма или непосредственно в патологический очаг. Эстрогены, обладающие липофильностью, могут проникать через кожу, всасываться в кровь и оказывать системное воздействие. Разработаны специальные терапевтические системы для обеспечения чрезкожного поступления лекарственных веществ в системный кровоток.
Показания для парентерального введения эстрогенов для ЗГТ:
• нечувствительность к оральной ЗГТ
• заболевания печения, поджелудочной железы, желудочно–кишечная мальабсорбция
• расстройства коагуляции, тромбоэмболии в анамнезе
• гипертриглицеридемия до– и на фоне оральных, и, особенно, конъюгированных эквинэстрогенов
• повышенный риск холелитиаза
• мигренозные головные боли
• для снижения инсулин–резистентности и улучшения толерантности к глюкозе
• для повышения приемлемости ЗГТ.
Трансдермальное введение эстрогенов позволяет избежать их прохождения через печень и, соответственно, избежать метаболизма в ней. Кроме того, поддерживается сравнительно стабильный уровень эстрадиола в крови без раннего пика, наблюдаемого при оральном приеме.
Пластырь наклеивается, а гель наносится на кожу бедер, живота или ягодиц, поочередно. Степень всасываемости геля зависит от области его нанесения. Установлено, что область бедер более проницаема для геля с эстрадиолом, чем другие области, например, плечо.
Местное вагинальное применение эстрогенов показано при мочеполовых расстройствах. В нашей стране накоплен большой клинический опыт применения препаратов эстриола в виде свечей и мазей. Эстриол обладает выраженным местным кольпотропным эффектом при незначительном системном влиянии на эндометрий.
Для женщин с интактной маткой назначение эстрогенов сочетается с прогестагенами во избежание развития гиперпластических процессов и рака эндометрия.
Термины “прогестагены”, “прогестины”, “гестагены” – синонимы и употребляются для всех стероидов, которые используются в клинической практике с целью замещения эндогенного прогестерона.
Прогестагены добавляются к эстрогенам в циклическом (10–12–14 дней) или в непрерывном режиме. Они могут оказывать побочные метаболические эффекты на липопротеины и углеводный обмен и таким образом частично нивелировать благоприятное влияние эстрогенов на риск сердечно–сосудистых заболеваний.
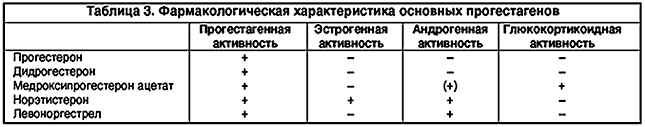
Прогестагены делятся на 2 основные группы (табл. 2):
I –прогестерон и прогестерон–подобные соединения;
II – производные 19–нортестостерона.
Биологические эффекты прогестагенов
Общее основное свойство прогестагенов состоит в способности вызывать секреторную трансформацию пролиферирующего под влиянием эстрогенов эндометрия. Кроме того, прогестагены могут обладать другими эффектами: эстрогенным, антиэстрогенным, андрогенным, антиандрогенным, антигонадотропным, глюкокортикоидоподобным и АКТГ–подобным (табл. 3).
Производные 19–нортестостерона обладают выраженным прогестагенным эффектом, а также антиэстрогенным и андрогенным.
Влияние прогестагенов на эндометрий зависит также от типа, дозы и продолжительности влияния эстрогенов в составе ЗГТ. В таблице 4 представлены оптимальные дозы прогестагенов и длительность их применения для реальной защиты эндометрия.
Эпидемиологические исследования показали, что эстрогены снижают риск инфаркта миокарда на 25–40%. Добавление прогестагенов к эстрогенам, в основном в циклическом режиме, способствует улучшению результатов – снижению риска инфаркта миокарда на 40–50%.
Режимы заместительной гормонотерапии с использованием прогестагенов
Эта терапия назначается женщинам с интактной маткой. Существует два основных режима сочетанной (эстрогены с прогестагенами) ЗГТ:
I – комбинированная терапия (эстрогены с прогестагенами) в циклическом режиме, показана женщинам в перименопаузе (Климонорм, Климен, Цикло–Прогинова)
II – комбинированная терапия (эстрогены с прогестагенами) в монофазном непрерывном режиме.
Основные противопоказания для ЗГТ:
• нелеченый рак молочной железы и эндометрия, опухоли яичников
• почечная и печеночная недостаточность
• острый тромбоз, тромбоэмболия
• менингиома (противопоказаны гестагены)
• маточное кровотечение неясного генеза
• тяжелые формы сахарного диабета.
Обследование перед назначением ЗГТ:
• изучение анамнеза (с учетом вышеперечисленных противопоказаний)
• гинекологическое обследование с онкоцитологией
• УЗИ эндометрия с оценкой толщины эндометрия
• пальпация молочных желез и маммография
• остеоденситометрия в перименопаузе, если имеются факторы риска. Желательно проводить всем женщинам в постменопаузе.
Первый контроль следует назначать через 3 месяца, в последующем – каждые 6 месяцев. Обязательная ежегодная маммография, УЗИ гетиналий, онкоцитология и остеоденситометрия при остеопении и/или остеопорозе.
Следует отметить, что в течение последних 10 лет число противопоказаний уменьшается, а бывшие абсолютные противопоказания к ЗГТ становятся относительными. В значительной степени этому способствовало создание новых форм (парентеральных) препаратов для ЗГТ.
Побочные эффекты ЗГТ: нагрубание молочных желез, снижение или повышение массы тела (у 4–5%), тошнота, пастозность, задержка жидкости, головные боли, обильное выделение цервикальной слизи, холестаз, снижение или повышение либидо. При нагрубании молочных желез лечение не отменяется, а назначается мастодинон или кламин.
Эффективность ЗГТ можно рассмотреть на примере двухфазного препарата Климонорм, т.к. он стал одним из первых препаратов в России, которые применяются для ЗГТ. У большинства отечественных гинекологов уже имеется опыт его применения.
Климонорм – препарат для ЗГТ, который может долгосрочно использоваться там, где не только отдается предпочтение лечению острых климактерических расстройств, но и есть необходимость учесть его благотворное профилактическое действие. Климонорм является подходящим лечебным средством для женщин в перименопаузе, когда еще важно сохранение регулярного менструального цикла. Он может быть также рекомендован женщинам с синдромом истощения яичников, перенесшим операцию овариоэктомии.
Климонорм можно включить в число первоочередных лекарств, которые обеспечат женщине многолетнюю профилактику в климактерии. В результате клинических исследований, проведенных сотрудниками Научного Центра акушерства, гинекологии и перинатологии РАМН, было показано, что Климонорм эффективно снижает частоту и тяжесть климактерического синдрома у женщин в перименопаузе; заместительная гормонотерапия Климонормом не способствует увеличению массы тела и повышению артериального давления; обеспечивает регулярность и стабильность менструального цикла у женщин в перименопаузе, что является реальной профилактикой развития гиперпластических процессов в эндометрии и подтверждено данными ультразвукового мониторинга и гистологическим исследованием эндометрия.
Климонорм не имеет серьезных побочных эффектов и не оказывает негативного влияния на биохимические показатели крови. На фоне терапии отмечается увеличение минеральной плотнотности костей на 2,6% за год.
Профилактическое применение ЗГТ показано при желании женщины получать ЗГТ для улучшения качества жизни, профилактики сердечно–сосудистых заболеваний и остеопороза при отсутствии противопоказаний.
Менопаузальная гормонотерапия (МГТ)

Почему же процент женщин, принимающих МГТ, остается невысоким?
Крупное американское исследование WHI (Women’s Health Initiative, 2002 г.) вызвало драматический период в судьбе менопаузальной гормонзаместительной терапии, что способствовало резкому сокращению МГТ в большинстве стран мира, появлению страхов и сомнений в отношении пользы и рисков.
Преждевременное завершение части исследования по менопаузальной гормонзаместительной терапии (МГТ) привлекло к себе всеобщее внимание. Как женщины, так и врачи чувствовали себя обманутыми, так как терапия, которая до этого считалась полезной для здоровья в долгосрочной перспективе, теперь оказалась опасной. Отличающийся от фактического изложения пресс-релиз предварительной работы прогремел в СМИ за неделю до того, как сама статья стала доступна для большинства читателей. Сообщалось, что исследование было остановлено в связи с повышенным риском развития рака молочной железы, связанным с заместительной гормональной терапией. На самом деле, в скорректированном анализе связь МГТ и рака молочной железы не была статистически значима!
Последующий углубленный анализ результатов WHI показал, что МГТ характеризуется благоприятным профилем пользы/риска у более молодых женщин, которые начинают терапию в близкие к менопаузе сроки. Эти результаты характеризовались сходным защитным воздействием терапии в отношении ИБС и снижения общей смертности, которые были продемонстрированы ранее в крупномасштабных наблюдательных исследованиях с участием относительно молодых женщин. После WHI широкое распространение получила так называемая временная гипотеза или гипотеза «окна терапевтических возможностей», согласно которой существует различное влияние МГТ на атеросклероз и связанные с ним клинические события в зависимости от возраста женщины и времени начала использования МГТ по отношению к моменту наступления менопаузы.
Основными недостатки данного исследования являлись:
Что же происходит с женским организмом в 45-55 лет?
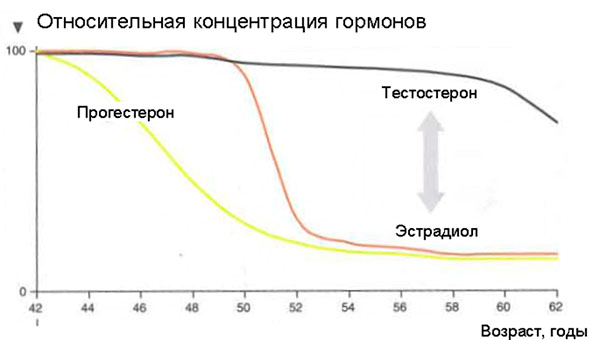
Что будет если МГТ не проводить?
А зачем нужно так «рисковать» и принимать «страшные» гормональные препараты при наступлении менопаузы? Ведь это естественный процесс, может, пусть все идет, как заведено природой? — Но тогда мы неизбежно столкнемся с заболеваниями, которые также предопределены природой.
Сначала появляются ранние симптомы:
Через некоторое время появятся и поздние нарушения, связанные с длительным дефицитом половых гормонов:
Какое обследование проводится перед МГТ
Перед назначением менопаузальной гормональной терапии необходимо обследование (впрочем, которое необходимо проводить хотя бы раз в год и без терапии всем сознательным женщинам старше 45 лет).
Дополнительные обследования (при соответствующих данных анамнеза):
Когда пора начинать менопаузальную гормональную терапию?
Но проблема в том, что диапазон нормы ФСГ огромен, и для каждой женщины уровень свой. В идеале нужно сдать анализы крови на гормоны в период максимального расцвета – с 19 до 23 лет. Это и будет вашей индивидуальной идеальной нормой. А начиная с 45 лет ежегодно сверять с ней результаты. Но даже если вы впервые слышите о ФСГ – лучше поздно, чем никогда: в 30, 35, 40 лет имеет смысл выяснить свой гормональный статус, чтобы ближе к критическому возрасту было, на что ориентироваться.
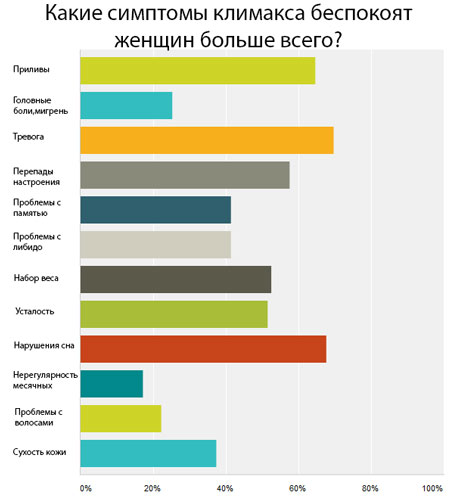
Как самостоятельно понять, что пришло время МГТ?
Уровень эстрогенов снизился, если:
Препаратов огромное количество, какие из них наиболее безопасны?
Действует принцип «минимальности» и «натуральности»!
Для менопаузальной гормональной терапии применяются различные препараты, которые могут быть разделены на несколько групп:
«Натуральные» эстрогены – это препараты эстрогенов, которые по химической структуре идентичны эстрадиолу, синтезируемому в организме женщин. Благодаря современным технологиям создан синтетический эстрадиол, но по своей химической структуре он идентичен натуральному Эстрадиол–17b.
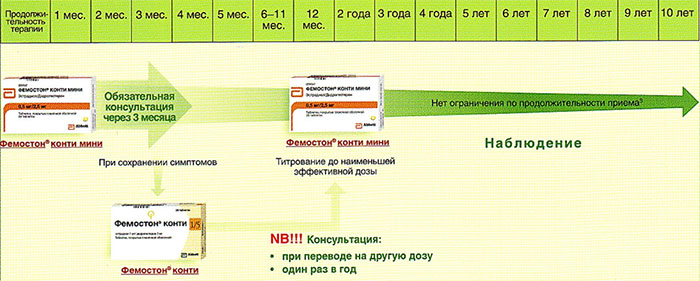
На сегодняшний день таким критериям более всего соответствует препарат Фемостон. Препараты линейки фемостона имеют различные дозировки, что укладывается в один из основных постулатов современной концепции МГТ – использование наименьшей возможной дозировки, которая сохраняет эффективность.
Препараты для двухфазной терапии – когда еще есть месячные
Фемостон 1/10 и Фемостон 2/10
В состав Фемостона 1/10 входят 28 таблеток. 14 белых, содержащих 1 мг Эстрадиола, и 14 серых, содержащих 1 мг Эстрадиола и 10 мг Дидрогестерона.
Состав Фемостона 2/10 отличается только количеством Эстрадиола
Препараты для монофазной терапии – когда месячные отсутствуют
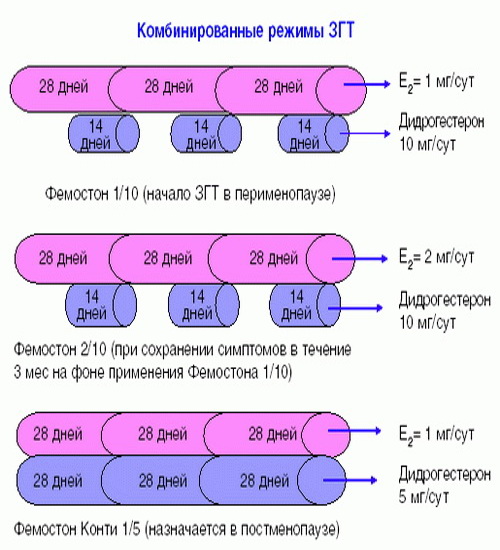
В состав Фемостона конти 1/5 входят 28 таблеток, содержащих 1 мг Эстрадиола и 5 мг Дидрогестерона.
В состав Фемостона мини 0,5/2,5 входят 28 таблеток, содержащих 0,5 мг Эстрадиола и 2,5 мг Дидрогестерона.
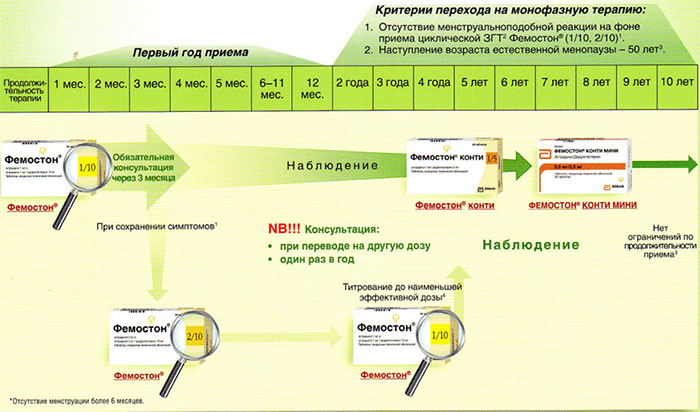
Ниже представлена более подробная схема первоначального назначения препаратов фемостон в пременопаузе (то есть до прекращения менструаций, но при наличии характерных климактерических симптомов). Пациенткам, у которых менструации не прекратились, рекомендуют начинать лечение в первый день менструального цикла. Пациенткам с нерегулярным менструальным циклом целесообразно начинать лечение после 10-14 дней монотерапии прогестагеном («химический кюретаж»).
Далее Вашему вниманию представлен алгоритм первоначального назначения препарата фемостон в постменопаузе (то есть когда уже прошел год и более после последней менструации).
Какой способ применения препаратов лучше?
Трансдермальное (накожное) нанесение позволяет избежать первой стадии печеночного метаболизма, благодаря чему колебания концентрации эстрадиола в плазме крови при применении накожных препаратов незначительны. Метаболизм и выведение эстрадиола при трансдермальном введении подобен метаболизму натуральных эстрогенов.
Большинству пациентов желательно использовать оптимальную и наиболее безопасную на сегодняшний день схему: Дивигель накожно + Утрожестан интравагинально.

Схема приема для женщин, у которых сохранена менструальная функция, назначается врачом. Обычно средство прописывают циклом с первого дня после окончания менструации (5 день цикла) в течение 25 дней, после овуляции (c 16 по 25 день цикла) нужно добавлять препараты гестагенов.
Утрожестан – содержит прогестерон микронизированный, существует в двух формах — 100 и 200 мг.
При МГТ в постменопаузе в непрерывном режиме препарат Утрожестан применяется в дозе 100 мг с первого дня приема эстрогенов.
При болях в молочной железе можно добавить прожестожель ежедневно по 1 дозе на каждую молочную железу 2-4 недели.
Противопоказаниями для заместительной гормонотерапии являются:
Нужен ли женщинам тестостерон?
Согласно рекомендациям Международного общества по менопаузе (International Menopause Society (IMS)) основное показание для применения тестостерона – лечение уменьшенного сексуального влечения, которое заставляет данную женщину испытывать значительные страдания. До рассмотрения вопроса о проведении терапии тестостероном необходимо решить вопросы, связанные с другими причинами нарушенного сексуального желания и/или возбуждения. К ним относятся диспареуния, депрессия, побочные эффекты лекарственных препаратов, проблемы взаимоотношений и другие проблемы со здоровьем, влияющие на женщину или ее партнера.
В настоящее время возможно применение трансдермальных препартов. На отечественном фармацевтическом рынке существует только один вариант – Андрогель, но его применение у женщин является «off-label», то есть не разрешено инструкцией. Обычно назначается 1/5 пакета в день (то есть 1 г геля/10 мг тестостерона).
Еще более перспективным может стать интравагинальная форма тестостерона, которая также может оказывать благоприятное действие при лечении вульвовагинальной атрофии.
Ключевые положения по применению препаратов тестостерона
Самые частые заблуждения:
А как же рак молочной железы, ведь это самая главная причина смерти у женщин?
В этом утверждении много заблуждений. На самом деле рак молочной железы – причина смертности в 4% случаев. Ведущая причина преждевременной смерти – сердечно-сосудистые заболевания (50%), которые запускает инсулинорезистентность. А она возникает на фоне гормональных нарушений.
Гормоны вызывают побочные эффекты и от них толстеют?
Новые низкодозированные и высокоселективные препараты направлены четко на мишень. Врачи на протяжении многих лет наблюдали за тысячами женщин, которые получали МГТ? Сегодня уже есть уникальные гестагены, метаболически нейтральные, они не приводят к ожирению и вместе с тем не понижают тестостерон, если у женщины нет его избытка. Выработаны и новые схемы лечения. Иногда при применении таблеток с эстрогенами, где-то в 10% случаев, бывают головные боли и боль в венах. В этом случае они заменяются на трансдермальные формы в виде геля.
Зачем мне принимать гормоны, если у меня нет приливов и отличное самочувствие?
Вместе с падением уровня гормонов возникает риск развития возрастных болезней: повышается артериальное давление, возникает ожирение, увеличивается риск развития сахарного диабета второго типа, подагры, остеопороза и онкологических заболеваний.
Вместо таблеток лучше принимать травы и различные фитоэстрогены?
Эффективность данных препаратов по устранению вазомоторных симптомов составляет 30%, что равно эффективности плацебо. При этом данная группа препаратов никаким образом не оказывает профилактического действия на возрастные заболевания (сердечно-сосудистые, онкологические заболевания, остеопороз, ожирение и сахарный диабет).