Хронический коронавирус у людей что это
Ученые заявили о возможном переходе COVID-19 в хроническую форму
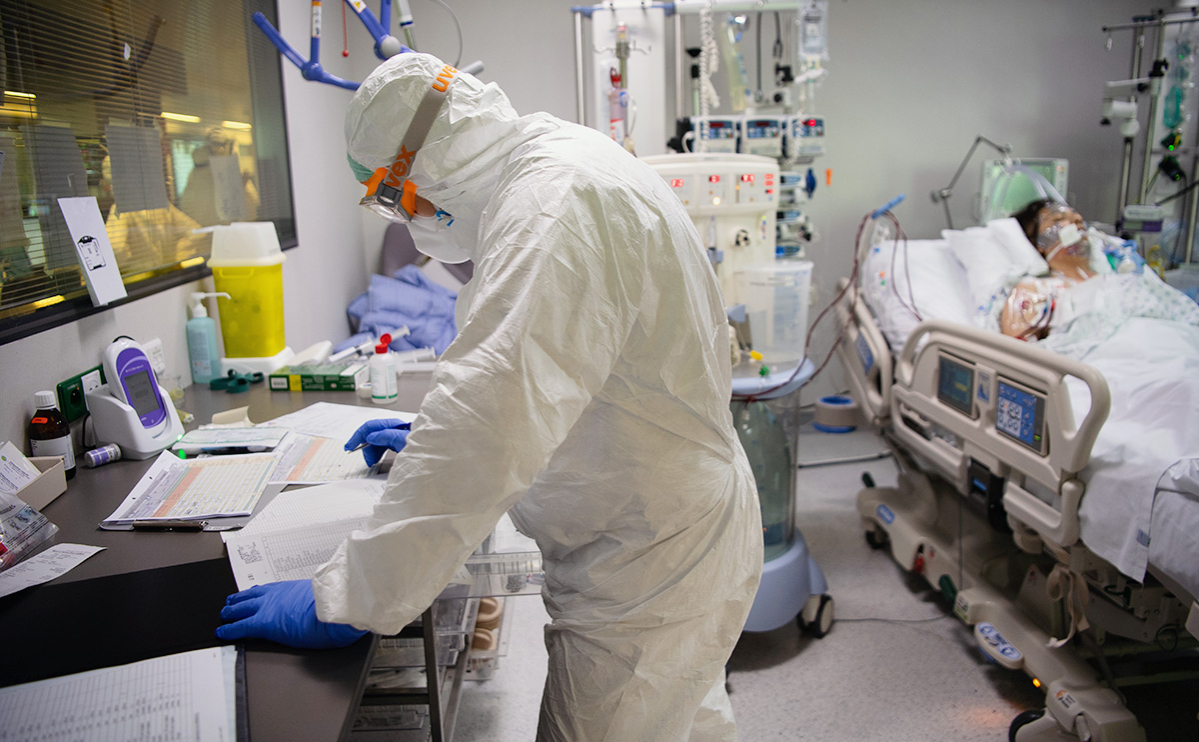
Многие пациенты, переболевшие коронавирусом в легкой форме (без госпитализации), испытывают определенные симптомы в течение месяцев после заражения и становятся зависимыми от ухода, выяснила группа бельгийских и голландских ученых.
В исследовании принимали участие 1837 легко перенесших COVID-19 пациентов. Ученые исследовали процесс и темпы их восстановления после инфекции. Они выяснили, что очень небольшая часть участников исследования (7,7%) нуждались в помощи посторонних в повседневных делах до заражения. Однако в среднем через 79 дней после появления симптомов инфицирования эта потребность значительно возросла (52,4%). Чуть более 30% участников исследования были признаны зависимыми от ухода.
В числе симптомов, которые исследуемые пациенты испытывали долгое время, ученые назвали усталость (98%), мышечную слабость (90%), нарушения сна (88%) и боли (87%).
Авторы исследования предложили считать СOVID-19 хроническим, если симптомы сохраняются более 12 недель.
Исследователи пришли к выводу, что COVID-19 оказывает большое влияние на пациентов с легкой формой заболевания. «Примерно через три месяца после появления симптомов значительная часть негоспитализированных пациентов в той или иной степени зависели от других в плане личного ухода. Это показывает, что влияние COVID-19 на повседневную жизнь пациентов огромно и необходимо уделять больше внимания выявлению стратегий лечения для восстановления независимости пациентов», — заявили ученые.
В октябре глава Всемирной организации здравоохранения Тедрос Гебрейесус выразил обеспокоенность долгосрочными последствиями COVID-19. Он отмечал, что со временем симптомы меняются, часто накладываются друг на друга и могут влиять на любую систему организма.
Гебрейесус допускал, что коронавирус может привести к хронической усталости, кашлю, одышке, а также воспалению внутренних органов.
«Это не просто вирус, который убивает людей. Для значительного числа пациентов этот вирус вызывает ряд серьезных долгосрочных последствий», — подчеркивал глава ВОЗ.
В четверг Роспотребнадзор охарактеризовал ситуацию с коронавирусом в России как стабилизирующуюся. По словам главы ведомства Анны Поповой, темпы заболеваемости COVID-19 замедляются. За последнюю неделю суточный показатель заболеваемости снизился до 16,5 на 100 тыс. населения (с 18,9).
Хронический коронавирус у людей что это
Мы в социальных сетях:
Что такое хронический коронавирусный синдром

Долговременные последствия действия коронавируса продолжают неприятно удивлять ученых и врачей. Появились случаи коронавирусной болезни, которая длится больше 3 месяцев. Это явление стало называться хроническим коронавирусным синдромом (ХКС). Такое заболевание требует продолжительных восстановительных мероприятий. 12 октября 2020 года ученые Оксфордского университета сообщили обо всей известной к этому времени информации по данному феномену.
Исследователи британского университета в содружестве с медиками местных клиник, создали документ (с перечнем вопросов и ответов) описывающий долгосрочные побочные эффекты, возникающие у больных, перенесших инфекцию вируса COVID-19. У определенной категории пациентов новый вирус способен вызывать долговременное и сложное заболевание (порой с угрозой для их жизни), а в некоторых случаях поражать многие органы человека одновременно.
Публикация новой работы британских исследователей состоялась в научном журнале British Medical Journal. Этот документ продемонстрировал всю сложность опасных последствий, которые могут появиться вследствие перенесенного коронавирусного заболевания. Становиться очевидным, что люди сталкиваются сегодня отнюдь не с «легким гриппом», а негативные воздействия этого недуга порой имеют весьма печальные последствия, устранить которые невозможно.
В чем суть хронического синдрома COVID-19?
Имеется в виду коронавирусное заболевание, не проходящее после всех предпринятых лечебных мероприятий. Британские исследователи выделяют два главных состояния: коронавирусная болезнь после острой формы (Post Acute COVID-19), при ней симптоматика длится от 3 недель до 3 месяцев, и хроническая коронавирусная болезнь (Chronic COVID-19), при которой симптомы сохраняются больше 3-х месяцев.
У некоторой части пациентов, перенесших COVID-19 в легкой форме и не помещавшихся в стационар, не исключена вероятность сохранение признаков болезни после пройденного лечения. У них также может возникать хроническая форма коронавирусной болезни.
Основная симптоматика ХКС
Больные рассказывают о многих проявлениях болезни различной степени выраженности. Одни пропадают и появляются снова, другие отсутствуют в начальном периоде болезни, но появляются перед началом выздоровления либо после него. К ним относятся: затруднение дыхания, слабость, боль в мышцах, кашель, когнитивные расстройства, тревога, депрессивное состояние, диарея, сыпь на коже и др.
Больные с ХКС чувствуют ухудшение сопутствующих болезней, например сахарного диабета, воспаления толстого кишечника (колит и заболевание Крона), ревматизма. Изредка может развиваться гиперкоагуляция (повышенная свертываемость крови), которая может послужить причиной инсульта, инфаркта или образования тромбов в сосудах ног. При тяжелых расстройствах не исключено появление сердечной недостаточности или аритмии.
Какова распространенность ХКС?
От 10 до 20 процентов больных около трех недель чувствуют себя плохо после перенесенной болезни, а 1 процент и после 3-х месяцев с момента ее окончания. Пациенты жалуются на боли хронического характера, головокружение, слабость, тревогу и депрессивные состояния.
Каким образом устанавливается диагноз хронического коронавирусного синдрома?
Такой диагноз обосновывается положительным тестом на вирус COVID-19, медицинским обследованием, а также жалобах самого пациента.
Лицам, имеющим признаки ХКС, у которых никогда прежде не выявлялся коронавирус, необходимо сделать серологический тест крови. Такой анализ сможет обнаружить иммуноглобулины на вирус COVID-19, что подтвердит перенесенное ранее заболевание в бессимптомной форме. Брать пробы из носа в этом случае не имеет смысла, поскольку с момента инфицирования прошло больше десяти дней и анализ будет предсказуемо отрицательным.
Причины появления ХКС?
Объяснение этому явлению до сих пор не найдено. Есть предположение о его связи с воспалительной реакцией организма на вирус COVID-19, а также с цитокиновым штормом, который способен вызвать большие повреждения в т. ч. и в сосудистой системе организма человека.
Цитокины – это гликопротеины (регуляторные белки, которые секретируются лейкоцитами) в нормальном состоянии не синтезируются иммунной системой. Они появляются при вторжении в организм чужеродных агентов.
Проведенные научные исследования показали, что вирус COVID-19 способствует синтезу цитокинов, которые привлекают Т-лейкоциты, отвечающие за защиту организма, в области вторжения вирусов. Так как вирусы могут проникать внутрь клеток, то иммунная система вынуждена ликвидировать их вместе с этими клетками. Это способно привести к разрушению альвеол легких, дыхательной недостаточности, а также к отеку легких.
Какова тяжесть прохождения ХКС?
У различных людей она проявляется по-разному. Врачи советуют, чтобы люди, перенесшие коронавирусную болезнь, находились под постоянным медицинским контролем, т.к. из-за воспалительных явлений могут возникать острые нарушения проходимости сосудов сердца, легких или мозга.
В связи с этим, многие, выписанные из стационара пациенты, вынуждены принимать в дальнейшем препараты для разжижения крови, к примеру, аспирин. Вместе с тем, исследования на компьютерном томографе доказывают, что патологические нарушения в различных органах могут появляться и у людей, не имеющих повышенной коагуляции крови.
Причины, приводящие к развитию ХКС?
Об этом пока мало, что известно. Людям с высокими шансами тяжелого течения хронического коронавирусного синдрома требуется лечение в стационаре, и выздоровление у них происходит более медленно.
Согласно данным одной научной работы, у пациентов больных вирусом COVID-19, и имеющих к тому же сопутствующие заболевания иммунной системы, легких, щитовидной железы, а также гипертонию и сахарный диабет, симптоматика болезни сохранялась и через 2 месяца после ее начала. Вместе с тем, у многих пациентов с ХКС сначала не было каких-то видимых ее проявлений.
Какова вероятность излечения от хронического коронавирусного синдрома?
Для долговременного прогнозирования этой болезни накоплено еще слишком мало информации, однако известно, что у части людей, переболевших в прошлом коронавирусом SARS, длительно наблюдались нарушения сна, слабость, боли, посттравматические стрессовые расстройства и депрессивные состояния.
Как проводится восстановление после ХКС и к кому обращаться при появлении симптомов?
Наш медцентр имеет отделение для восстановления больных, а также лиц, переболевших вирусом COVID-19. Люди, которые выздоровели от коронавирусного заболевания, но перенесли его в тяжелой форме и с осложнениями, находятся там под постоянным медицинским контролем. Ведется наблюдение за проявлениями болезни, которые обнаруживаются после ее излечения.
ХКС появляется у относительно небольшой части бывших коронавирусных пациентов, а для большинства инфицированных людей не возникает необходимости в реабилитационных мероприятиях.
В Израиле, восстановительное лечение проводят в зависимости от пораженных систем организма: пациентов с больными легкими лечат пульмонологи, им назначается физиотерапия органов дыхания вместе с ограниченными физическими нагрузками.
При болях хронического характера или патологической физической слабости медицинские наблюдения ведутся в клинике утомляемости, также как при синдроме хронической усталости. В таких случаях терапия состоит из физкультурных упражнений, а иногда также показаны водолечение и прием психотропных лекарственных препаратов.
Проблемами психического характера (тревожное состояние, депрессия и др.) занимаются врачи-психиатры. С недавних пор участились сообщения об осложнениях невралгического характера, таких как падение мышечного тонуса, ощущение мурашек на коже и т.д. Таких пациентов лечат специалисты-неврологи.
Диагностические мероприятия заключаются в проведении электромиографии (ЭМГ), лабораторных тестов и исследований на магнитно-резонансном томографе. По результатам обследования, больным назначают физиотерапевтические процедуры, лекарственные препараты и физические упражнения.
Во многих странах, медицина пока не готова к адекватной терапии людей, переболевших коронавирусным заболеванием. Даже в Израиле, такие отделения есть только в небольшом количестве больниц. Между тем, по данным медицинской прессы и сообщениям в социальных сетях, количество больных с ХКС продолжает возрастать день ото дня.
Сегодня перед Министерством здравоохранения Израиля стоит актуальная задача добиться ликвидации этой сложной проблемы.
НАШИ КОНТАКТЫ:
ЧИТАЙТЕ ТАКЖЕ:
БЛАГОДАРИМ, ЧТО ВЫ ДО КОНЦА ДОЧИТАЛИ НАШУ СТАТЬЮ. Возможно Вам будет интересно подписаться на нашу еженедельную рассылку «Рецепты здоровья мировой медицины» чтобы быть в курсе самых современных технологий мировой медицины по лечению, диагностике и профилактики в области гинекологии и акушерства, гастроэнтерологии, дерматологии, кардиологии, хирургии, пластической хирургии, стоматологии, офтальмологии, ортопедии и онкологии, а также здорового образа жизни. Кроме этого, все подписчики нашей рассылки имеют право на получение льгот при лечении и диагностике в Израиле. С перечнем льгот, Вы можете ознакомиться по этой ссылке.
«Просто как овощ». Почему люди продолжают болеть и через год после ковида
МОСКВА, 29 сен — РИА Новости, Альфия Еникеева. По разным данным, от 20 до 75 процентов переболевших COVID-19 и полгода спустя страдают от его последствий. Среди основных симптомов — хроническая усталость, одышка, выпадение волос, панические атаки, проблемы со сном. Медики называют это постковидным синдромом. В России его диагностируют каждому пятому пациенту. Как эти люди живут и борются с осложнениями — в материале РИА Новости.
«Ничего делать не могла»
Плюс появились проблемы с сосудами на ногах и в глазах. Я даже думала, что у меня разрыв сетчатки на фоне кислородного голодания и повреждения сосудов. Но офтальмолог ничего не нашел, слава богу. Назначил капли, не помогли — глазные яблоки будто болели изнутри. Я консультировалась с разными врачами, никто ничего не мог толком сказать. Прописывали лекарства. От одних становилось только хуже, другие совсем не действовали.
Так как я индивидуальный предприниматель, смогла себе организовать очень лайтовый режим труда. Первые три месяца, до января, не работала вообще. Бизнес просто встал. Никаких доходов — проедала подушку безопасности.
«Пришлось уволиться с работы»
Александр Корчевный, 39 лет, Экибастуз, Казахстан. Сейчас лечится в Новосибирском центре профилактики тромбозов
Я заболел в начале июня 2020 года, заразился, предположительно, на работе. Сдал ПЦР-тест — положительный. Меня отправили на добровольную изоляцию в инфекционную больницу на 18 дней. Как оказалось, зря: родные один за другим заболели ковидом.
В стационаре особо ничем не лечили, только наблюдали, поскольку болезнь протекала не тяжело. Было легкое недомогание около трех дней, потом два дня плохо сбиваемая температура до 38. Пропали запахи, снизился аппетит, появились проблемы со сном. Первый «звонок» был дней через десять после постановки диагноза. Началась неожиданная тахикардия, паническая атака и подскочило давление. Сделали укол эуфиллина. Вроде немного полегчало.
Из больницы выписался не больной и не здоровый. Очень хотелось домой после изоляции. Но дальше было только хуже. Постепенно добавлялись новые симптомы, связанные с нервами и сосудами. Начались бесконечные походы по врачам. Никто из них до конца не понимал, в чем дело и как меня лечить. Все анализы более-менее спокойные. В течение года проходил курсы у пяти невропатологов в разных городах. Все ставили два диагноза: вегето-сосудистая дистония и синдром хронической усталости. Все намекали на психолога. У него я тоже побывал, он нарушений не выявил.
«Волосы лезли клочьями»
Наиля Вагизова, 38 лет, Казань
Когда я выписывалась из больницы, меня никто не предупреждал, что это может затянуться так надолго и восстановление будет столь тяжелым. От государственной медицины сейчас никакой помощи. Врачи в поликлинике ничего не говорят. Я сама сдаю все анализы платно, пью витамины, собираю информацию в интернете, от людей, которые тоже переболели. Я по профессии врач-лаборант, поэтому начала самостоятельно в теме разбираться и контролировать свое состояние.
«Мне легче думать, что это не ковид»
Заболела коронавирусом я в конце прошлой осени, но в декабре был уже хороший анализ. Про постковид меня врач сразу предупредила. Она сама перенесла COVID-19 и знает, что это такое. Сейчас время от времени у меня проявляются какие-то типичные симптомы, но я осознанно списываю их на основное заболевание. Мне так легче.
Я постоянно под медицинским наблюдением. Меня регулярно навещает врач. Мне бесплатно выдают антиагреганты, получаю в аптеке довольно дорогой антикоагулянт. На дом приезжают осматривать узкие специалисты и берут анализы. Но я редко беспокою поликлинику просьбами. Научилась с приступами справляться сама. В целом просто надеюсь, что рано или поздно тело приспособится к чужому вирусу. Если до сих пор выжила с таким списком болезней и даже перенесла ковид, значит, надо благодарить гены и ангела-хранителя.
«Главное — довериться врачам»
Валентина Нелюбова, 59 лет, Москва
Сейчас, слава богу, все позади. Восстанавливалась после ковида несколько месяцев, долго рассказывать. Но все закончилось хорошо. Я очень благодарна врачам филиала дневной больницы Алексеева при поликлинике 121-й, что в Южном Бутово. Они реально помогают справиться с постковидным синдромом, с депрессивным состоянием. Многие боятся психбольниц. Это какое-то неправильное толкование, непонимание. А ведь только квалифицированные психологи могут добраться до проблем постковида и помочь. По крайней мере, мне помогли.
«Это уже самостоятельное заболевание»
По данным исследователей Сеченовского университета, в России от постковидного синдрома страдают больше 20 процентов пациентов, перенесших коронавирусную инфекцию. Среди самых частых жалоб — слабость (точнее, быстрая утомляемость), одышка, тревога, депрессия, проблемы со сном и выпадение волос.
«Постковидный синдром (ПКС) — это симптомокомплекс, который возникает вследствие перенесенной коронавирусной инфекции. Это очень широкое понятие, которое может включать поражение нервной, сердечно-сосудистой систем, органов желудочно-кишечного тракта, мышечную атрофию. Могут быть даже какие-то психические проявления. Его продолжительность — дело сугубо индивидуальное. У кого-то основные симптомы в легкой форме разрешаются в течение двух-трех месяцев. У других сохраняются до года и даже больше. О максимальных сроках говорить рано. Мы пока только наблюдаем это заболевание, изучаем его. По моему опыту — дольше всего у пациентов держатся различные нарушения неврологического характера, поражения периферической нервной системы», — рассказал РИА Новости заведующий кафедрой спортивной медицины и медицинской реабилитации Сеченовского университета, эксперт Лиги здоровья нации профессор Евгений Ачкасов.
По его словам, симптомы ПКС, их выраженность и продолжительность часто зависят от тяжести течения COVID-19, но не всегда. Так, среди пациентов немало людей, которые относительно легко перенесли сам ковид, а от его осложнений мучаются уже более года.
«Основа реабилитационных программ при постковидном синдроме — дыхательная гимнастика, циклические физические упражнения, кардиопротекция. Мы стремимся защитить сердечную мышцу как медикаментозно, так и различными физиотерапевтическими вариантами. Используем массажи, барокамеры. Достаточно широкий спектр. Но надо понимать, что зачастую дома реабилитировать таких пациентов очень сложно. Лучше госпитализировать. Постковидный синдром — это уже самостоятельное заболевание, и к нему надо относиться очень серьезно», — подчеркнул профессор.
Однако если симптомы ПКС ярко выражены, а возможности обратиться к врачу нет, то специалисты советуют заниматься скандинавской ходьбой. Этот вид физической активности хорошо влияет на сердечно-сосудистую и дыхательные системы. А вот надувать шарики для восстановления объема легких ни в коем случае нельзя, чтобы не получить дополнительную легочную травму.
Пожизненное злоключение: COVID-19 может стать хронической болезнью
COVID-19 может оказаться опаснее, чем считалось. Ученые предположили, что заболевание коронавирусом может переходить из активной формы в хроническую. Это основано на информации о случаях повторного заражения, которые фиксировали в Китае в последние несколько месяцев. Вирус мог остаться в спящей латентной форме, так как иммунная система человека не взяла его под полный контроль. Еще одна гипотеза российских специалистов связана с тем, что новый штамм мутирует с большой скоростью и люди просто не успевают вырабатывать к нему антитела, поэтому заболевают еще раз. Также случаи повторного заражения могут быть связаны с ошибками тест-систем, погрешность которых высока.
Хронический COVID
В феврале вышла информационная сводка Госкомитета по вопросам гигиены и здравоохранения КНР, в которой сообщалось о 195 случаях повторного инфицирования уже выздоровевших пациентов с COVID-19. Иногда заражение происходило спустя часы после сдачи тестов, которые подтверждали успешное излечение.
— Один из вариантов объяснения повторного заражения таков: у пациентов наблюдается переход заболевания из острой фазы в хроническую, при которой возможно колебание количества вирусных частиц в организме, — рассказал Павел Волчков. — Вирус может возвращаться, так как иммунная система в ходе острой фазы заболевания не взяла его под полный контроль и было инфицировано большое количество органов. Таким образом, чтобы не уничтожать сильно зараженные ткани, иммунная система выбирает вариант «совместного проживания» с вирусом.
Уже есть случаи летального исхода от так называемого повторного заражения. В начале марта появились сообщения о гибели 36-летнего жителя Уханя. Первый раз болезнь выявили 12 февраля, пациента госпитализировали. Медики зафиксировали у него незначительные симптомы и после двухнедельного курса лечения выписали. Повторно его забрали в больницу 2 марта, где он в тот же день скончался.
Сверхбыстрые мутации
Информацию о причинах того, что считается повторным заражением, необходимо тщательно исследовать, пока на этот счет нет точных данных, только гипотезы. Однако для ряда инфекций характерно длительное сохранение вируса в организме и различные места его локализации, рассказал «Известиям» заведующий инфекционным отделением университетской клиники H-Clinic РУДН Данила Коннов.
— Например, аденовирус на первых этапах заражения выявляется в слизистой ротоглотки и конъюнктивы глаз. А в финале болезни и после клинического выздоровления может присутствовать в кале на протяжении нескольких недель, — пояснил инфекционист. — Тут важен ответ на вопрос: если это повторное заражение, то оно произошло тем же штаммом или генетически отличным? Если он другой, то иммунитет, выработанный против одного вируса, может не сработать при инфицировании вторым.
Это значит, что, возможно, лидирующих штаммов несколько или вирус демонстрирует удивительную изменчивость в рамках такой короткой по продолжительности эпидемии, считает Данила Коннов. Ученым уже известно, что патогены, особенно содержащие не ДНК, а РНК (к ним как раз принадлежит COVID-19), при самокопировании допускают большое количество ошибок. Это дает им возможность быстро мутировать, изменяясь при передаче от человека к человеку. Однако теория о сверхбыстрых изменениях генома коронавируса требует тщательного подтверждения.
Сам факт обнаружения инфекции в организме уже выздоровевших людей необязательно означает повторное заболевание. Возможно, в этом случае болезнь «затаилась» и протекает уже бессимптомно, рассказала в разговоре с «Известиями» старший научный сотрудник Института Х-Bio ТюмГУ Мария Орлова.
— Повторные случаи заражения могут быть обусловлены неспособностью человека формировать долгоживущие антитела к данному возбудителю, — сказала она. — Также это может свидетельствовать о высокой способности самого вируса мутировать. Оба предположения достаточно тревожны: если информация подтвердится, вероятнее всего, эффективность вакцинации будет невысокой, и она явно не сможет стать жестким барьером для эпидемии.
Ошибка тест-систем
Ученые допускают, что в случае повторного заражения имеет место ошибка тест-систем. Доцент Сколтеха Георгий Базыкин считает, что иммунитет, приобретенный переболевшим COVID-19 человеком, вряд ли может ослабнуть за такое короткое время.
— Гораздо более вероятной представляется техническая ошибка, — пояснил ученый. — Считалось, что произошло повторное заражение, когда присутствие вируса у пациента сначала определялось тестом, потом нет, а через несколько дней его выявляли вновь. Но чувствительность тестов не стопроцентная, и могло случиться, что он просто «не заметил» штамм.
Гипотезу об ошибках тест-систем поддерживает и завкафедрой вирусологии биофака МГУ им. М.В. Ломоносова Ольга Карпова. Хотя она не отрицает и варианта перехода инфекции в хроническую форму.
— Такая персистирующая инфекция возможна (персистенция — это способность микроорганизмов, которые вызывают инфекцию, долго прибывать в организме человека без проявления клинических симптомов. — «Известия»), но пока не показана для коронавирусов, — отметила Ольга Карпова. — Однако первая мысль, которая приходит, — это ошибка в тестировании инфекции в этих 195 случаях повторного заражения в Китае. В любом случае ситуация требует дальнейших исследований.
Коронавирус выявлен на территории более чем сотни стран. Согласно последним данным, приведенным на сайте ВОЗ, зафиксировано 109 577 случаев заражения, 3809 человек погибли. То есть на сотню заразившихся приходится 3,5 умерших. Дальнейший рост смертности возможен, но маловероятен в условиях карантинных мер и роста эффективности лечения, сообщил ведущий научный сотрудник, заместитель заведующего лабораторией анализа показателей здоровья населения и цифровизации здравоохранения МФТИ (вуз — участник проекта «5-100») Станислав Отставнов.
— Вместе с тем ближневосточный респираторный синдром, также вызванный коронавирусом (MERS-CoV), менее заразен, однако при нем существенно выше смертность: 2494 случаев заражения (с 2012 года до наших дней) на территории 27 стран привело к 858 смертельным исходам (34 умерших на 100 заболевших). Поэтому в случае с COVID-19 не стоит поддаваться панике, — подчеркнул эксперт.
Ранее генеральный директор ВОЗ Тедрос Адханом Гебрейесус заявил, что угроза пандемии нового коронавируса становится реальной с ростом количества зараженных. При этом он подчеркнул, что это может быть первая пандемия в истории, которую можно будет контролировать.