что такое пластика лмс правой почки
ПИЕЛОПЛАСТИКА: эффективное лечение гидронефроза, стриктуры лоханочно-мочеточникового сегмента (ЛМС)
Клиника обладает лучшим опытом реконструктивных операций, ежегодно лечение у нас проходят 250 больных гидро- и уретерогидронефрозом
Лапароскопическая реконструкция мочеточника и лоханки заменила открытую операцию. Новое пособие не имеет кровопотери, не оставляет послеоперационных швов. Срок госпитализации не превышает 4-6 дней.
Показана больным стенозом ЛМС, гидронефрозом до 65 лет.
Абсолютные показания к операции – двусторонний гидронефроз и угроза почечной недостаточности
Лапароскопическая пиелопластика наиболее эффективна при отсутствии значимого расширения чашечек и сохранной функции почки.
От хирургического вмешательства можно воздержаться у больных пожилого возраста в случае нормальной функции второй почки, стабильной функции больной почки, а также – высоких операционно-анестезиологических рисков.
Лапароскопическую пиелопластику в клинике урологии Первого МГМУ выполняют доктора наук с хирургической практикой не менее 20 лет
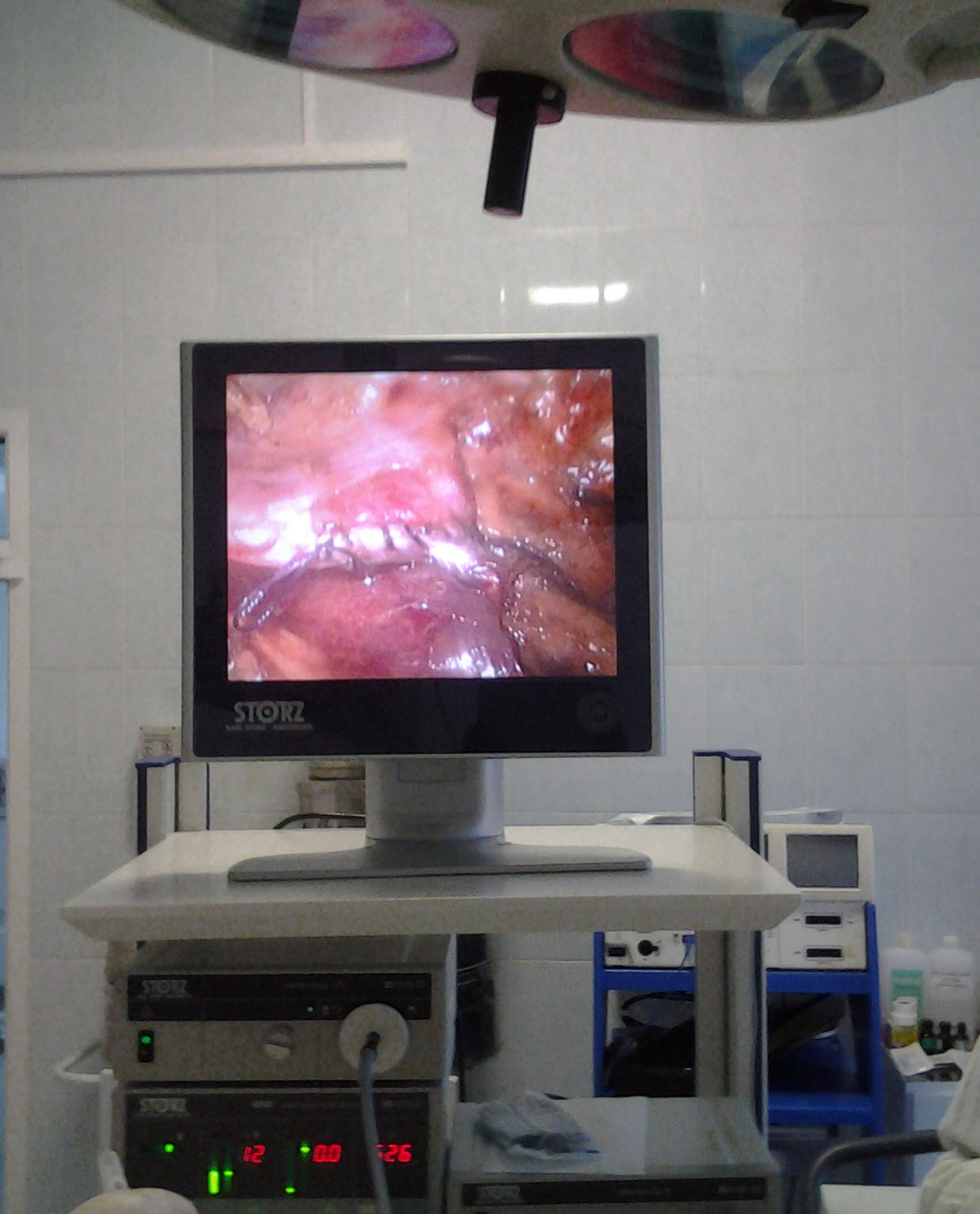
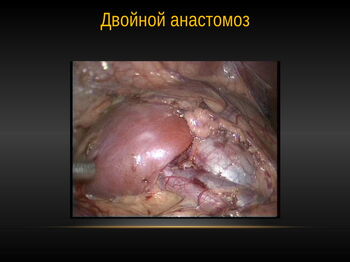
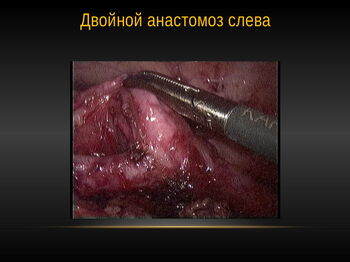
Наиболее ответственный этап заключается в формировании уретеропиелоанастомоза – правильного соединения лоханки и мочеточника после хирургического удаления суженного участка и расширенной, не способной к сокращению, части лоханки. Для того, чтобы создать герметичное и функциональное соустье между органами, накладывают от 12 до 20 (а иногда и более) швов тонким, как волос, шовным рассасывающимся материалом.
Микрохирургическую точность обеспечивает современная эндоскопическая техника Karl Storz, а также широкоформатная оптика Hopkins II.
Для тока мочи, минуя зону заживления, в верхние мочевые пути устанавливают специальный дренаж. В нашей клинике используют полиуретановые катетеры-стенты датской фирмы СOOK. Они позволяют сформировать упругие и атравматичные завитки для фиксации стента в почке и мочевом пузыре. С таким катетером пациент может вести обычный образ жизни. Дренаж удаляют спустя месяц под местной анестезией.
Вследствие того, что мышцы органов таза расслаблены наркозом и не могут некоторое время обеспечивать отток мочи, непосредственно перед операцией в мочевой пузырь заводят еще один дренаж – простой катетер. Он так же необходим для контроля количества выделяемой мочи.
По завершению операции в зону вмешательства устанавливают третий – страховой дренаж. Через него оттекает раневое отделяемое: слизь и остатки крови.
Страховой дренаж и уретральный катетер удаляют спустя 2-3 суток.
Время операции зависит от индивидуальных анатомических особенностей и состояния верхних мочевых путей пациента. Как правило, лапароскопическая пластика лоханочно-мочеточникового сегмента занимает около 2 часов. Больной находится под эндотрахеальным наркозом, его дыхательную функцию поддерживает наркозный аппарат.
Лечение сужения ЛМС, гидронефроза цена – гражданам России бесплатно по каналу высокотехнологичной медицинской помощи
По каналу платных медицинских услуг стоимость лечения гидронефроза и сужения ЛМС методом лапароскопической пиелопластики – около 130 тысяч рублей. Это существенно меньше, чем в других российских и зарубежных клиниках.
УРОЛОГИЯ В ОМСКЕ
ТЕЛЕФОН «ГОРЯЧЕЙ ЛИНИИ» +79095377482
ОПЕРАТИВНАЯ И КОНСЕРВАТИВНАЯ ПОМОЩЬ НА БЕРЕЗОВОЙ
Лапароскопическая пиелопластика гидронефроза.
Требуется операция в Омске? Подробная информация о пластике гидронефроза, показания и противопоказания. Методика операции.
Лапароскопические урологические реконструктивные операции при гидронефрозе в Омске.
В настоящее время лапароскопическая пиелопластика получила широкое признание, как минимально инвазивный метод хирургического лечения нарушения проходимости лоханочно-мочеточникового сегмента (ЛМС), который позволяет в несколько раз уменьшить болевые ощущения и сроки послеоперационной реабилитации. В течение последних трех лет в урологическом отделении Омской областной клинической больницы урологом высшей категории Хлебовым Андреем Олеговичем выполнены десятки лапароскопических операций при урологической патологии.
Отличная аппаратура для лапароскопических операций в урологии от компании Olympus в нашей клинике.
Более 20 лет наша клиника занимается лечением этой патологии в Омске у пациентов от 18 лет, выполняя вмешательства в современной операционной. Возможно бесплатное оперативное лечение (по ОМС).
Расписание работы Хлебова Андрея Олеговича: с понедельника по пятницу с 8.00 до 18.30, суббота с 11.00 до 14.00. Получите подробное расписание в виде sms-сообщения и запишитесь на прием в удобное для Вас время по тел. +79095377482 (пожалуйста, нажмите для звонка с телефона) или напишите в whatsapp. Задержка с ответом возможна, если доктор занят на операции.
Это операции при опухолях надпочечников, лапароскопическое удаление почки при опухолях и терминальном гидронефрозе, иссечение крупных кист, удаление камней из мочеточника и кист мочевого протока (урахуса), лапароскопическая резекция мочевого пузыря и операции при абдоминальной форме крипторхизма. Важным отличием от других омских клиник является то, что все операции выполнялись только лапароскопически, без дополнительного использования так называемой «руки помощи», когда выполняется разрез около 7 см и уролог вводит в брюшную полость руку через специальный порт, облегчая проведение операции. Накоплен богатейший опыт, что позволило нам выполнять реконструктивные операции.
Развитие этого направления в Областной клинической больнице было бы не возможным без помощи профессора Лобанова Вадима Геннадьевича, хирурга высшей категории, доктора медицинских наук, который занимается лапароскопической хирургией уже много лет.

профессор Лобанов Вадим Геннадьевич
После обсуждения, принято решение выполнить левостороннюю лапапароскопическую пиелопластику, в последующем, после реабилитации, лапароскопическую пиелопластику справа.
Стент удален спустя четыре недели после операции. Ультразвуковое исследование в послеоперационном периоде, спустя месяц после удаления стента, показало сокращение полостной системы.
В настоящее время планируется правосторонняя лапароскопическая пиелопластика о результатах которой мы обязательно расскажем.
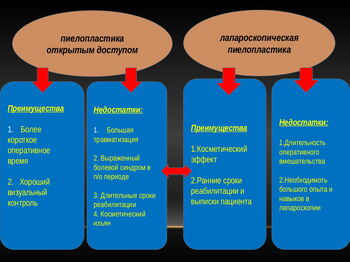
С 1949 г., когда впервые была описана пиелопластика методом Anderson—Hynes, эта операция являлась «золотым стандартом» лечения больных со стриктурой лоханочно-мочеточникового сегмента с эффективностью более 90%. Однако травматичность люмботомного доступа (среди других факторов) значительно осложняет течение послеоперационного периода и удлиняет его, приводит к усилению болевого синдрома, необходимости применения анальгетиков, снижению косметического эффекта, а также к росту частоты раневых осложнений и как следствие удлинению периода нетрудоспособности.
Эндовидеохирургическая пиелопластика следует принципам открытой пиелопластики. Несмотря на трудности внедрения вследствие большой длительности хирургического вмешательства на этапе освоения, необходимости хорошего владения навыками лапароскопической хирургии с техникой лапароскопического шва, эндовидеохирургическая пиелопластика явилась операцией, отвечающей современным требованиям минимально инвазивной хирургии. Это обусловлено снижением травматичности операции, уменьшением болевого синдрома, сокращением периода нетрудоспособности, а главное, отдаленными результатами, не уступающими результатам открытой пиелопластики [A.V. BARANOV, R.G. BIKTIMIROV].
Заключение
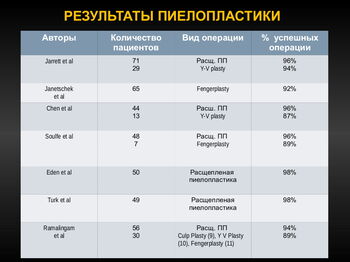
Функциональные результаты лапароскопической пиелопластики сопоставимы с результатами обычных открытых операций, в то время как травматичность доступа при этом значительно ниже. По сравнению с другими минимально инвазивными методиками результаты эндовидеохирургической пиелопластики достоверно выше. Таким образом, эндовидеохирургический метод хирургического лечения стриктуры лоханочно-мочеточникового сегмента можно рассматривать как метод выбора для хирургов с опытом работы в лапароскопии.
Что такое пластика лмс правой почки
Информация о работе и расписание
Госпитальная высококвалифицированная медицинская помощь
Услуги центра по восстановительной медицине
Восстановление после спортивных травм
Современная диагностика – шанс предупредить болезнь
Он-лайн консультации для врачей по сложным практическим случаям
Трудоустройство в ФГАУ ЛРЦ
Стандарты и порядки оказания медицинской помощи
Проведение этической экспертизы клинических исследований, медицинских испытаний
Статьи и презентации
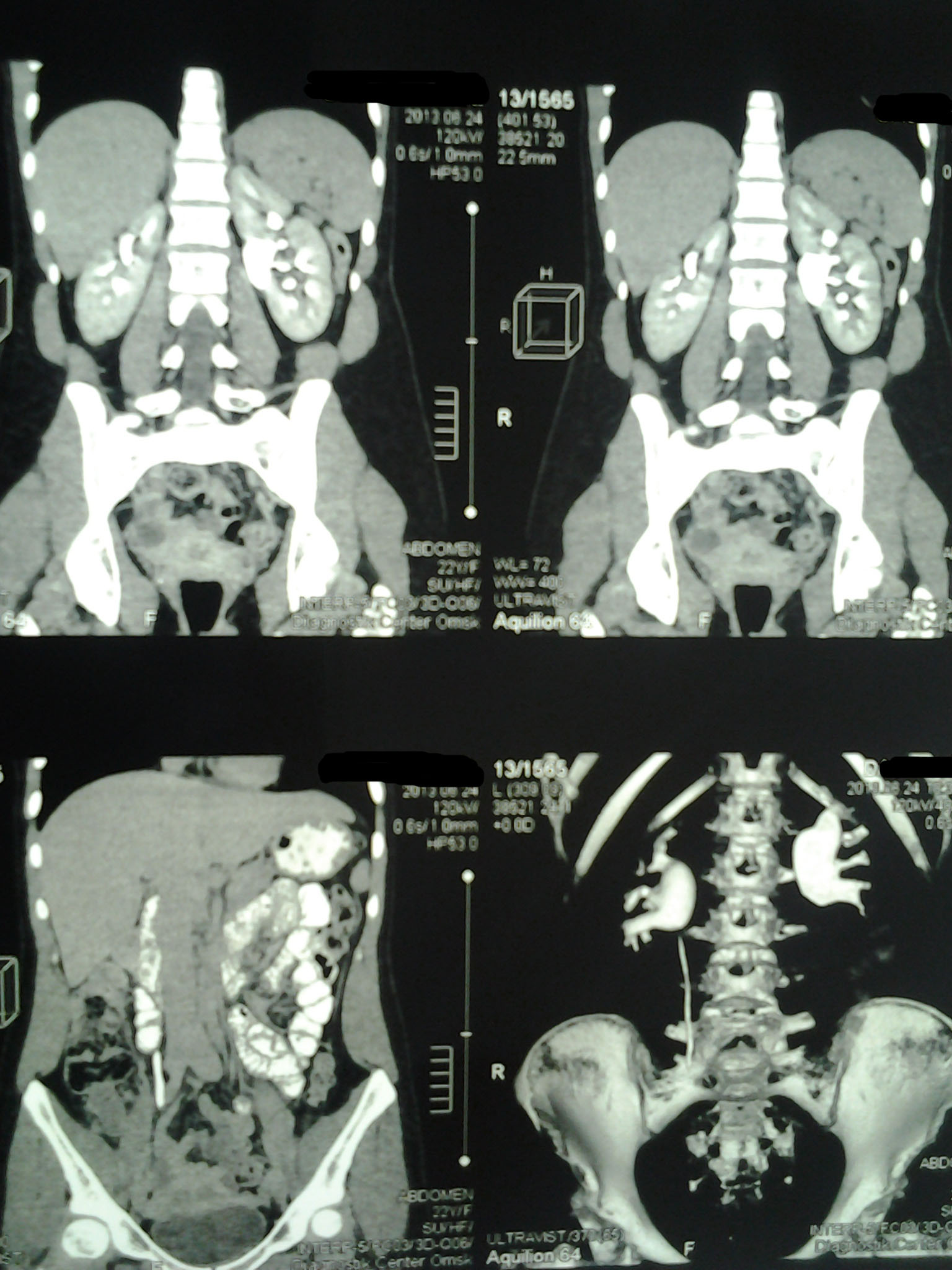
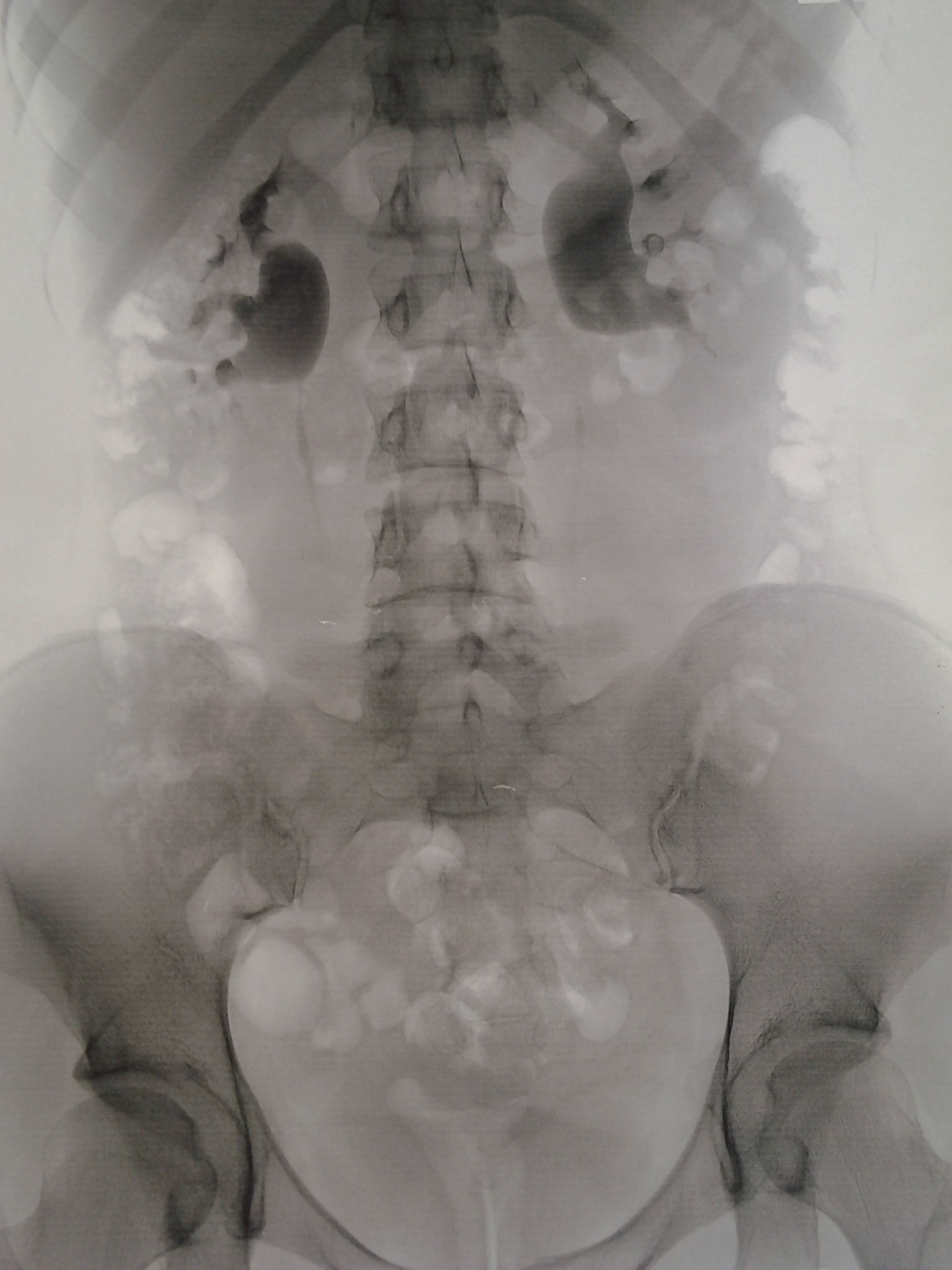
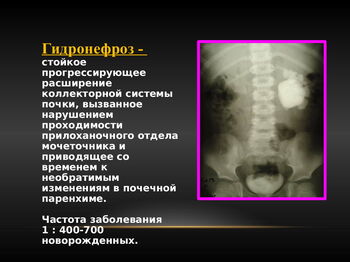
Гидронефроз или гидронефротическая трансформация почки – врожденное или преобретенное заболевание почек, проявляющееся расширением почечной лоханки и чашечек, как правило, вызвана препятствиями на пути свободного оттока мочи из почки, что приводит к прогрессивной атрофии (гибели) почек. [1] В случае уретерогидронефроза, помимо чашечно-лоханочной системы, имеется расширение мочеточника.
Причиной гидронефроза являются препятствия и сужения на любом уровне мочевыделительной системы – от лоханки почки до наружного отверстия уретры.

Рисунок. Гидронефротически измененная удаленная почка.
Признаки и симптомы
Анализы крови могут показать повышение уровня шлаков крови (креатинина, мочевины) и электролитного дисбаланса. Анализ мочи могут показывать повышенных рН за счет вторичного разрушения нефронов в почке.
Болевые рецепторы почки локализуются в капсуле (оболочке) почки и реагируют на растяжение капсулы. Поэтому, симптомы гидронефроза не зависят от того, где находится препятствие и проявляются болями в пояснице или в боку. Увеличенные почки нередко можно пропальпировать.
Причины гидронефроза:
Не урологические –
Ятрогенные (осложнения различных хирургических вмешательств)
Диагностика:
УЗИ почек, мочевого пузыря с определением остаточной мочи, простаты
Обзорная и внутривенная урография
Мультиспиральная компьютерная томография с 3D реконструкцией
Динамическая нефросцинтиграфия (изотопное исследования почек)
Двусторонний гидронефроз без лечения имеет неблагоприятный прогноз.
Лечение
Главной целью лечения гидронефроза является обеспечение нормализации оттока мочи из почки путем устранения препятствий и дренирование мочи, накопившейся за время обструкции. Таким образом, конкретные задачи лечения зависят от того, где находится препятствие, и является ли оно острым или хроническим.
Препятствие в виде камня устраняется путем выполнения эндоскопических операций – контактной уретеролитотрипсии, чрекожной нефролитотомии или дистанционной литотрипсии.
Острая обструкция верхних мочевых путей, особенно осложненная острым воспалением почки обычно лечится путем введения нефростомической трубки (ЧПНС) или установки мочеточникового стента, что обеспечивает дренирование почки, устраненние воспаления и нормализация функции почки. Вторым этапом выполняется операция, направленная на устранение препятствия и восстановление нормального оттока мочи.
Обструкция нижних мочевых путей, приведшее к гидронефрозу (например, сдавление уретры аденомой предстательной железы), как правило, устраняется путем установки мочевого катетера или установки надлобкового катетера (цистостомы). Вторым этапом выполняется устранение причины нарушения оттока мочи – удаление аденомы простаты путем трансуретральной резекции (ТУР простаты) или лазерное удаление аденомы (лазерная вапоризация аденомы простаты).
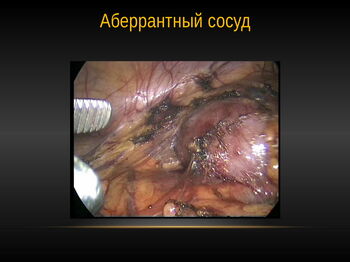
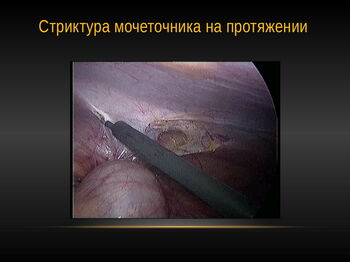
Стриктуры ЛМС и мочеточника могут быть врожденными и приобретенными. Также к врожденным аномалиям, нередко приводящим к гидронефрозу, относится так называемый конфликтный или перекрестный добавочный сосуд почки. Причинами приобретенных стриктур могут быть – мочекаменная болезнь, острые и хронические воспаления верхних мочевых путей, туберкулез мочеполовой системы, а также нередко такие стриктуры возникают как осложнение ранее перенесенных урологических, гинекологических или хирургических операций.
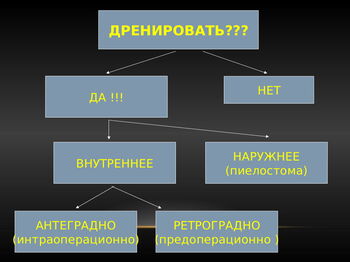
При врожденных или приобретенных сужениях мочеточника или лоханочно-мочеточникового соустья выполняются различные операции:
Эндоурологические операции:
Эндопиелотомия:
Рассечение суженного лоханочно-мочеточникового сегмента специальным эндоскопическим скальпелем под визуальным контролем. Операция чаще выполняется через специально созданный пункционный ход через поясницу к лоханке почки. Этапы операции аналогичны перкутанной нефролитотомии, в связи с этим данная операция часто выполняется при сочетании стриктур ЛМС и камней почек.
Это наименее инвазивная и легче всего переносимое вмешательство, но подходит далеко не всем пациентам. Основные показания – 1-2 стадии гидронефроза, сужения не более 1 см. Данная методика демонстрирует хорошие результаты. При правильно выбранных показаниях, эффективность операции достигает 90% и значительно превосходит трансуретральные методики, заключающиеся в рассечении стриктур ЛМС через уретру и мочеточник. Завершается операция установкой специального мочеточникового стента с расширяющей манжетой, располагающейся в зоне рассечения (т.н. эндоуретеротомический стент), который удаляется через 6-8 недель.
Эндоуретеротомия, баллонное бужирование мочеоточника и лазерное рассечение стриктур мочеточника.

Методика легко переносится пациентами, так как не требует никаких дополнительных разрезов или проколов – все манипуляции выполняются трансуретрально, т.е. через наружное отверстие уретры. Специальным инструментом – уретероскопом, который бывает гибким и жестким удается эндоскопически приблизиться к зоне сужения. Далее выполняется либо расширение этой зоны с помощью баллонного катетера, либо рассекается стенка эндоскопическим скальпелем (холодное рассечение) или лазерным зондом. Операция завершается установкой эндоуретеротомического стента.
Лапароскопичекие операции на зоне лоханочно-мочеточникового сегмента.
Лапароскопические операции выполняются через брюшную полость, но вместо большого традиционного разреза производится несколько проколов диаметром 1 см, через который вводится видеокамера и инструменты.
Операция является аналогом открытого вмешательства, но имеет немало преимуществ:
Суть операции заключается в иссечении суженного участка и наложении анастамоза между здоровыми частями мочеточника и лоханки. При наличии добавочного сосуда, производится перемещение мочеточника перед лоханкой

Операция требуется не во всех случаях. Определение тактики возможно после оценки всех данных обследований.
Гидронефроз
Что такое гидронефроз?
Гидронефроз – заболевание, сопровождающееся расширением чашечно-лоханочной системы почки. Болезнь носит прогрессирующий характер. Патология может иметь место как у новорожденных детей, так и у взрослых. Женщины и мужчины болеют одинаково часто. Опасность заболевания заключается в затруднении оттока мочи из почки, что ведет к нарушению ее функции. Своевременное обращение за медицинской помощью позволяет вылечить болезнь и предотвратить развитие грозных осложнений.
Виды гидронефроза
Ключевыми критериями в классификации гидронефроза являются этиология болезни и тяжесть функциональных нарушений почки.
В зависимости от первопричины патологии выделяют:
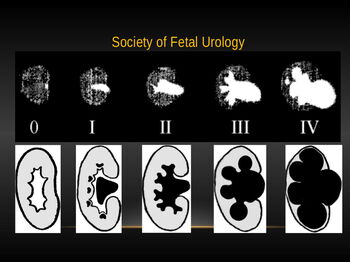
В зависимости от степени тяжести выделяют следующие стадии гидронефроза:
Симптомы гидронефроза
Гидронефроз – заболевание, которое у взрослых довольно трудно диагностировать на раннем этапе развития. Это обусловлено «тихим» течением патологии до момента обширного поражения почки с явным нарушением ее функции. Нередко гидронефроз является случайной находкой во время профилактического УЗИ.
Диагностика врожденных форм гидронефроза происходит еще на внутриутробном этапе, когда беременная женщина проходит плановые УЗИ плода. После рождения диагноз уточняют неонатологи.
Клиническая картина гидронефроза весьма неспецифична. Маленькие дети не могут самостоятельно жаловаться на болезненное состояние. Поэтому проблема проявляется более частым плачем ребенка, беспокойством, нарушением сна. Важным диагностическим критерием являются частые эпизоды инфекций мочеполовых путей. В таких случаях врач обязательно рекомендует проводить УЗИ почек для исключения или подтверждения гидронефроза.
У взрослых болезнь может проявляться следующими признаками:
В терминальных стадиях заболевания, когда развивается «блок» почки, нарастает клиника острой почечной недостаточности. Больной жалуется на выраженную боль в области поясницы, резко уменьшается или полностью прекращается мочеиспускание, ухудшается общее самочувствие человека. Нарушение состояния происходит из-за интоксикации организма вторичными продуктами обмена веществ, которые в норме выводятся с мочой.
Причины гидронефроза
В основе болезни почки лежит нарушение оттока мочи с ее скоплением в полости органа.
Причинами врожденной патологии являются различные нарушения внутриутробного развития мочеточников, самой почки, неправильное строение мочеполовой системы.
Вторичный гидронефроз может возникать как следствие:
Несмотря на различные причины заболевания, лечение гидронефроза всегда сводится к восстановлению пассажа мочи.
Современные способы лечения гидронефроза у детей
Доклад на международном симпозиум по детской урологии
Киев 2013
Эндохирургия при гидронефрозе у детей
Основные принципы открытой хирургической коррекции гидронефроза были разработаны в середине предыдущего столетия,что позволило в более чем 90-95% получать положительный результат при устранении обструкции.
Однако с развитием эндоскопической техники и оборудования стало возможным проведение подобных операций используя малоинвазивные трансперитонеальные и ретроперитонеальные доступы к лоханочно-мочеточниковому сегменту. Поэтому сегодня все оперативные вмешательства можно разделить на 3 большие группы:
1.Реконструктивные операции выполняемые открытым способом
2. Эндопросветные вмешательства – баллонная дилатация, внутрипросветное рассечение стриктур, бужирование с последующим стентированием мочеточника
3.Лапароскопические, ретроперитонеоскопические и видеоассистированные.
Преимущества и недостатки открытых и лапароскопических.
В настоящее время лапароскопический доступ является одним из распространенных при пиелопластике у детей.
Техника оперативного вмешательства.
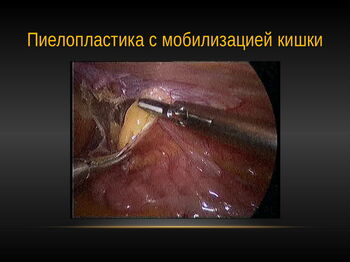
В нашем учреждении пиелопластика по Hynes-Anderson является ведущим методом в лечении обструкции ПУС. Техника лапароскопической пиелопластики воспроизводит все шаги открытой операции с преимуществами миниинвазивности.
Требования к хирургу: опыт в выделении структур и опыт в лапароскопической хирургии и существенный навык в лапароскопическом формировании анастомоза.
Предоперационная подготовка была направлена на снижение газообразования в кишечнике – эспумизан, сорбенты (активированный уголь) – 3 дня, микроклизмы накануне операции.
Анестезиологическое пособие включало: комбинированный эндотрахеальный наркоз с эпидуральной анестезией.
Положение больного на боку с валиком в посничной области. Первый 5 мм троакар устанавливался открытым способом над пупочным кольцом для введения оптики 30градус. Два манипуляционных троакара 5мм или 3мм в зависимости от возраста пациента устанавливались со стороны поражения по краю прямой мышцы живота с формированием ромба, где нижней вершиной являлся пупок, верхней проекция почки.
Реже устанавливался дополнительно 4-й порт (в 3-хслучаях) справа для элевации печени- 2случая, и элевации почки при внутрипочечной лоханке-1.
Внутрибрюшное давление сохранялось в 8-10\10-12\12-14мм РТ ст в соответствии с возрастом. В работе использовали инструменты фирмы Karl Storz 3мм и 5мм.
Хирургу приходиться преодолевать трудности 2-х мерного пространства
Помощник хирурга удерживающий камеру находится слева от хирурга, а сам оператор напротив ребенка (к лицу). Операционная сестра напротив хирурга-оператора.
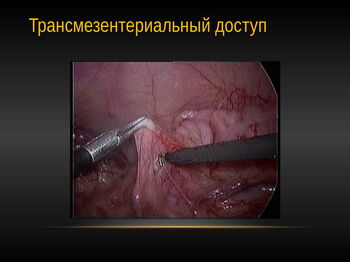
Не существует большой разницы в технике выполнения операции между пиелопластикой на левой и правой сторонах. Хотя слева по мнению некоторых авторов оперировать несколько легче. Слева в подавляющем большинстве случаев доступ к ЛМС осуществлялся после вскрытия париетальной брюшины и медиального перемещения толстой кишки.
Если лоханка значительно расширена, то ее можно обнажить через брыжейку толстой кишки слева.
В дальнейшем после формирования анкерного шва производилось формирование задней полуокружности анастомоза непрерывным швом.
При обнаружении аберрантного сосуда после мобилизации сосудов и ЛМС проводилось пересечение мочеточника, переведение его в антевазальное положение рассечение лоханки и мочеточника и формирование нового соустья.
Другие варианты пиелопластики
1. лечение гидронефроза удвоеной почки
2. Пиелопластика при гидронефрозе подковообразной почки
3. Ретроперитонеоскопическая пиелопластика при гидронефрозе
Использовалась во всех случаях монофиламентный материал PDS 5\0- 6\0.
Монофиламентные нити имеют «закрепленную память», а плетеные не будут сохранять пространственную конфигурацию после завязывания узла как монофиламентные. Также плетеные нити имеют тенденцию к прилипанию к соседним анатомическим структурам и должны подыматься чаще по ходу операции, возможен также капиллярный эффект. Следовательно окрашенные монофиламентные являются более подходящим материалом для лапароскопической пиелопластики. Швы накладывались преимущественно интракорпорально.
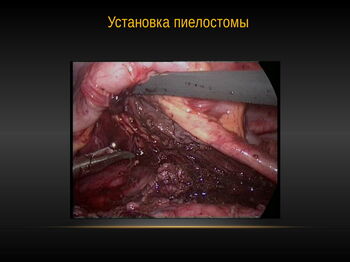
Дренирование и стентирование при пиелопластике
Мы использовали в своей практике как наружное так и «катетеры-стенты» для внутреннего дренирования.
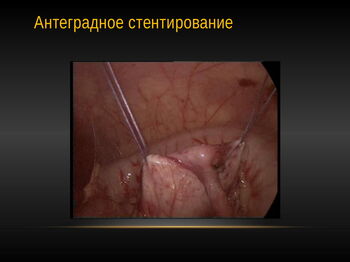
Видео: Стентирование мочеточника
Видео: Лапароскопическое антеградное стентирование мочеточника
При первом опыте желательно использование «стентов» с целью безопасности.
Преимущества наличия катетера стента после пиелопластики:
1.понижение риска мочевого затека
2.анатомическое выравнивание и понижение послеоперационного отека и сдавления линии анастомоза
3. сокращение времени послеоперационного нахождения пациента в стационаре (ранняя реабилитация)
Недостатки:
1.Возможность обтурации сгустком крови и развития блока почки
2.Инфицирование при регургитации мочи из мочевого пузыря
3.Стент-синдром (дизурия, боли в боку,гематурия)
4. необходимость удаления под общей анестезией.
5.возможность инкрустации солями при длительном стоянии стента.
1.Контроль за состоянием собирательной системы почки после операции.
2.Предупреждение несостоятельности анастомоза
3.Определение восстановления проходимости анастомоза и постепенная тренировка его уродинамики.
1.Удлинение сроков нахождения пациента в стационаре
2.возможность инфицирования ЧЛС
3.Снижение сроков социальной реабилитации пациента.
4. Вероятность самопроизвольного выпадения после операции?
Страховочный дренаж устанавливался в полость малого таза и удалялся на 2 сутки при отсутствии отделяемого.
В 1 случае отмечалось подтекание мочи до 5-х суток, прекратилось самостоятельно.
Длительность операции колебалась от 100 до 240 минут.
Продолжительность оперативного вмешательства с накоплением опыта сокращается и в идеале приближается к открытой пиелопластике!
Удаление уретрального катетера производилось на 2-3 сутки после операции одновременно с прекращением эпидуральной анестезии.
Эндоскопическое удаление мочеточникового стента выполнялось через 4-6 недель.
Пиелостомический дренаж удаляли после получения положительной пробы с индигокармином и больной выписывался на 12-14сутки.
С наличием катетера-стента дети выписывались настолько быстро насколько начинали чувствовать себя комфортно. Обычно это были 5-7сутки после операции.