что такое обострение астмы
Первые признаки бронхиальной астмы
Бронхиальная астма — тяжелое заболевание, поэтому для назначения правильного лечения важно вовремя отличить его первые признаки от симптомов других заболеваний дыхательной системы. Этот недуг обычно развивается в раннем возрасте, хотя встречаются и взрослые его формы. При правильной терапии около 50% детей с возрастом избавляются от астмы.
Причины возникновения астмы
Бронхиальная астма (БА) — хроническое воспалительное заболевание дыхательных путей, ключевым звеном развития которого является сужение (обструкция) просвета бронхов, проявляющееся повторяющимися эпизодами кашля, свистящих хрипов, одышки, чувством сдавления в груди. Распространенность этого недуга в мире составляет от 4 до 10%. Бронхиальная обструкция может быть обратима: полностью или частично, под воздействием лечения либо спонтанно.
Общим механизмом возникновения различных видов астмы является реактивность и гиперчувствительность бронхов к раздражителям. Астма может быть связана как с наследственной предрасположенностью, так и с факторами окружающей среды, т.е. ее развитие могут спровоцировать аллергены либо частые инфекции верхних дыхательных путей.
Симптомы астмы
Появление симптомов бронхиальной астмы связано с воспалением, сильным сужением и блокированием слизью дыхательных путей. К традиционным проявлениям этого недуга относятся:
Симптомы БА могут у одного человека быть разными в разное время. Возможно появление этих признаков не одновременно либо различная степень их обострения: от легкой до очень серьезной, требующей немедленной госпитализации.
Обострение симптомов называется приступом бронхиальной астмы. У одних пациентов они случаются достаточно редко, у других — почти ежедневно. Не редки случаи, когда приступ возникает только после перенесенного вирусного заболевания или во время физических нагрузок.
Первые признаки бронхиальной астмы
Очень важно распознать признаки БА на самом раннем этапе развития заболевания и начать его правильное лечение: это позволит остановить дальнейшее прогрессирование недуга и держать его под контролем. Ранние предупреждающие признаки появляются до традиционных симптомов приступа бронхиальной астмы, но они бывают настолько незначительными, что их порой тяжело заметить. Если же вы научитесь вовремя распознавать эти тревожные сигналы, то сможете остановить приступ БА и не допустить ухудшения.
Итак, в каких случаях можно заподозрить бронхиальную астму?
Резюмируя вышесказанное, традиционное развитие бронхиальной астмы можно свести к трем основным стадиям:
Как распознать признаки бронхиальной астмы у ребенка?
На сегодняшний день это тяжелое заболевание поражает каждого десятого ребенка, причем во всем мире наблюдается стойкая тенденция к еще большему распространению бронхиальной астмы. Более 60% детей с БА имеют родственников с аллергическими заболеваниями, но, как правило, для формирования этого недуга необходимо сочетание отягощенной наследственности и неблагоприятных факторов окружающей среды.
Уловить первые признаки надвигающейся болезни у ребенка очень непросто, ведь малыши так часто простывают, да и в современном мире экологическая обстановка давно перестала быть «здоровой», а значит, и аллергические реакции все более уверенно входят в нашу жизнь.
Дети старшего возраста обычно жалуются на чувство сжатия в груди, на нехватку воздуха; малыши становятся плаксивыми, беспокойными, у них нарушается сон. Основными симптомами являются хронический сухой кашель, ночной или проявляющийся в утренние часы насморк, заложенность носа, зудящие высыпания на коже. Может наблюдаться одышка, сопровождающаяся шумным свистящим дыханием; продолжительность выдоха иногда в два раза превышает время вдоха.
Если вы замечаете за собой или за своим ребенком склонность к заболеваниям с подобными проявлениями, обратитесь за консультацией к аллергологу или пульмонологу (в зависимости от характера симптомов). Не повторяйте горький опыт огромного количества людей, думавших, что первый приступ удушья не повлечет последующие, — не откладывайте визит к врачу.
Бронхиальная астма
Бронхиальная астма (БА) – сложная медицинская, социально-экономическая проблема. До 10% населения планеты страдают различными видами БА. Развивается астма и в детском возрасте (50 %), и у взрослых до 40 лет. На распространенность и тяжесть течения бронхиальной астмы оказывают влияние генетические факторы, климат, экологическая обстановка, питание, эндокринные патологии, иммунодефицитные состояния.
Что такое бронхиальная астма
По определению ВОЗ бронхиальная астма – это полиэтиологическое хроническое воспалительное заболевание, затрагивающее дыхательные пути. Сопровождается периодической одышкой, приступами удушья. Отмечается заложенность в груди, ночной или утренний кашель с свистящими хрипами. Эти проявления связаны с обструкцией (сужением) просвета бронхиального дерева.
Диагностика и обследование при бронхиальной астме
Диагностика и обследование при бронхиальной астме проводится аппаратными методами, лабораторными и инструментальными исследованиями.
Рентгеноскопия и рентгенография на ранних стадиях заболевания неинформативны. При присоединении эмфиземы на рентгенограмме – повышенная воздушность легочной ткани.
Для детального изучения функциональных возможностей лёгких применяются:
Анализы при бронхиальной астме
Анализы при бронхиальной астме проводят как общеклинические, так и специфические для подтверждения диагноза.
Признаки бронхиальной астмы
К ранним факторам относятся:
Приступы бронхиальной астмы
Бронхиальная астма: клинические рекомендации
Бронхиальная астма, код по МКБ-10
Помощь при бронхиальной астме
Вторичная профилактика проводится у больных для предупреждения приступов.
Атопическая бронхиальная астма
Провоцирующими факторами, влияющими на развитие болезни, являются неинфекционные экзоаллергены: пищевые, бытовые, пыльцевые и многие другие.
Полное устранение причинного аллергена переводит болезнь в стойкую длительную ремиссию. Атопическая астма передаётся по наследству, причём чаще проявляется у детей.
Степени бронхиальной астмы
Степени тяжести бронхиальной астмы определяются в зависимости от симптоматики и прогрессирующего нарушения внешнего дыхания.
Бронхиальная астма: классификация
Классификация бронхиальной астмы строится в зависимости от следующих факторов:
Купирование бронхиальной астмы
Осложнения бронхиальной астмы
Осложнения бронхиальной астмы развиваются при длительном течении заболевания, при неадекватной терапии и отражаются на многих системах и органах.
Осложнения на сердечную мышцу
Патогенное влияние на желудок и печень оказывают лекарственные препараты, применяемые в лечении БА. Под их действием развиваются гастриты и язвы желудка. Иногда наблюдаются желудочные кровотечения.
Другие осложнения
Кашель при бронхиальной астме
Инвалидность при бронхиальной астме
Инвалидность при бронхиальной астме назначается пациентам со стойким длительным тяжёлым (среднетяжелым) нарушением дыхательной функции, что ведет к ухудшению качества жизни.
Инвалидность 1 группы назначается пациентам с тяжелой рецидивирующей астмой, не поддающейся амбулаторному лечению. Больной не способен к самообслуживанию, нуждается в постороннем уходе.
Инвалидность 11 группы – астма тяжелая неконтролируемая, с осложнениями: «легочное» сердце, расстройство кровообращения, диабет.
Инвалидность 111 группы – астма средней тяжести, частично контролируемая. Дыхательная недостаточность от 40-60%. Одышка при физических нагрузках.
Лечение бронхиальной астмы
Лечение бронхиальной астмы – сложный и длительный процесс, включающий медикаментозное лечение с базисной (поддерживающей) и симптоматической (купирующей приступы) терапией, исключение причинных аллергенов, гипоаллергенную диету и общеукрепляющие мероприятия.
К дополнительным методам терапии, значительно улучшающим течение болезни, относят санаторно-курортное лечение (море, горы, соляные пещеры), лечебную физкультуру, массаж, закаливание.
Принципы лечения при рецидивах:
Ингаляции при бронхиальной астме
Ингаляции при бронхиальной астме – это быстрый и действенный способ купирования приступов удушья. По сравнению с таблетками и инъекциями – результат мгновенный. Лучшим аппаратом для проведения ингаляций является небулайзер, который превращает лекарственный раствор в аэрозоль. В таком распыленном состоянии лекарство легко попадает в бронхи, снимает спазм гладкой мускулатуры, восстанавливает их проходимость, тем самым снимает симптомы астмы.
Таблетки от бронхиальной астмы
Дыхательная гимнастика
Дыхательная гимнастика при бронхиальной астме дополняет терапию, но не заменяет лечение медикаментами. Упражнения желательно выполнять утром и вечером. В первое время делать по 8 повторений, постепенно доводя до 16.
Противопоказания к занятиям:
Лёжа, после сна
На выдохе, сгибая ноги в коленях, подтягивать их к груди.
Упражнения при бронхиальной астме
Упражнения при бронхиальной астме являются обязательным этапом в комплексном лечении. Они восстанавливают дыхательные функции, облегчают кашель, укрепляют организм, сокращают число приступов.
Занятия проводятся трижды в неделе по полчаса. В подходе 5-6 повторений с доведением до 8. Обязателен доступ свежего воздуха.
На первых трёх занятиях выполняется вводный комплекс:
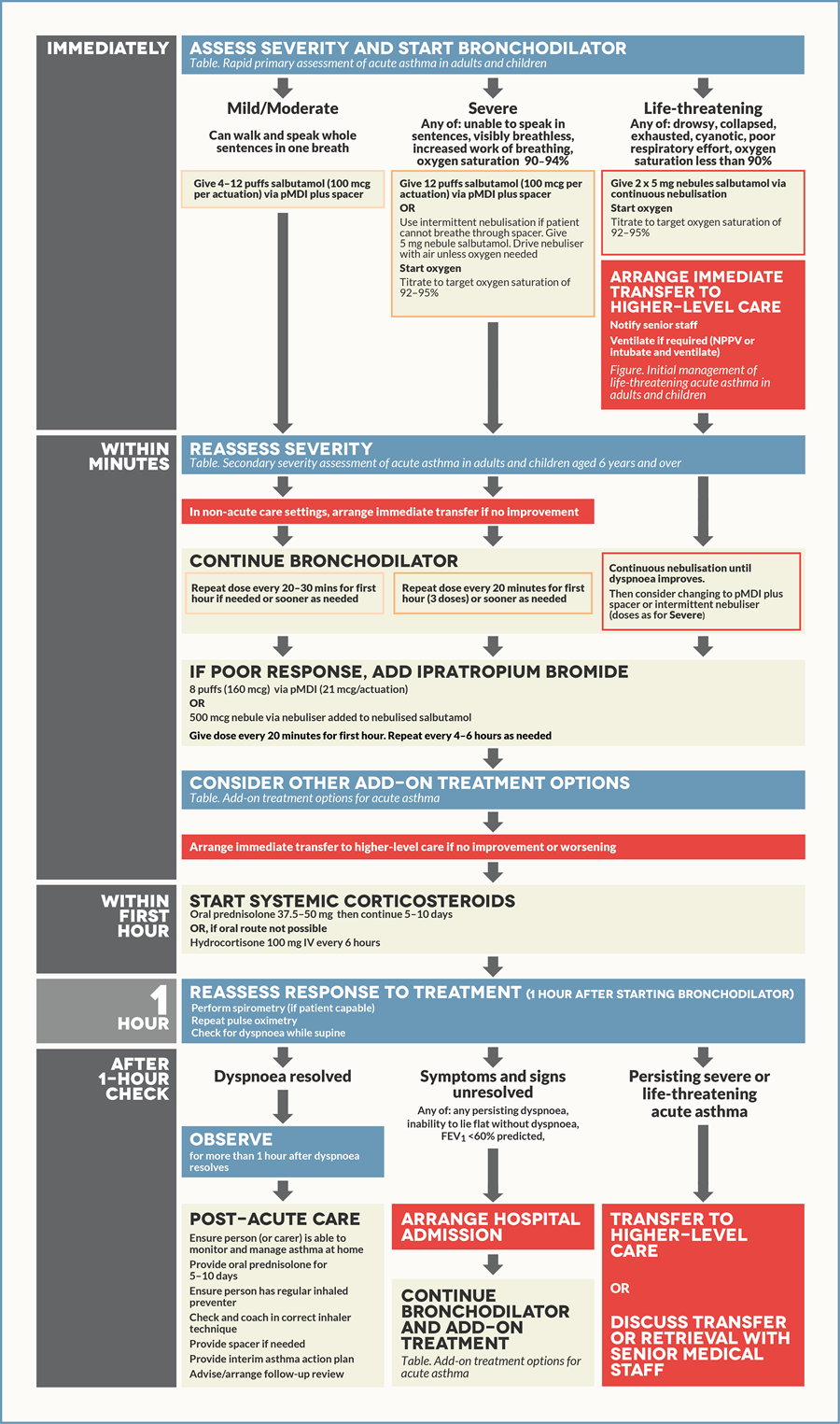
Терапия обострений бронхиальной астмы
Бронхиальная астма (БА) — это гетерогенное заболевание, характеризующееся наличием хронического воспаления дыхательных путей и респираторных симптомов (сухие хрипы, одышка, стеснение в груди и кашель), интенсивность которых изменяется с течением времени, а также вариабельностью в отношении ограничения экспираторного потока.
Симптомы астмы могут купироваться как самостоятельно, так и с помощью медикаментов. Проявления БА зачастую усугубляются ночью или ранним утром, а также провоцируются вирусной инфекцией (простуда), физической нагрузкой, аллергенами, изменениями погоды, смехом, ирритантами (выхлопные газы автомобилей, дым и сильные запахи) и другими факторами.
Снижают вероятность диагноза изолированный кашель без других респираторных симптомов, хроническая продукция мокроты, одышка, сопровождающаяся головокружением, предобморочным состоянием или периферическими парестезиями (чувство покалывания, жжения в дистальных отделах конечностей), боль за грудиной, а также инспираторная одышка, обусловленная физической нагрузкой.
Фенотипы астмы
Как говорилось выше, бронхиальная астма — гетерогенное заболевание с различным течением процесса. Демографический кластер, клинические и/или патологические характеристики заболевания называются «фенотипом астмы». Наиболее часто встречаемые «фенотипы астмы»:
Аллергическая
Самый распространенный фенотип астмы. Часто выявляется в детстве, обычно характерно наличие обширного семейного и/или личного аллергологического анамнеза (экзема, аллергический ринит, пищевая или лекарственная аллергия и т. д.). При исследовании мокроты пациентов часто выявляется воспаление дыхательных путей с эозинофильной инфильтрацией. Пациенты с данным фенотипом хорошо отвечают на терапию ингаляционными глюкокортикостероидами (ИГКС).
Неаллергическая
Выделяется у взрослых пациентов при отсутствии аллергии в анамнезе. Клеточный профиль их мокроты может быть нейтрофильным, эозинофильным или содержать лишь незначительное количество воспалительных клеток. Пациенты данной группы зачастую хуже отвечают на терапию ИГКС.
Астма с поздним началом
Чаще выявляется у женщин, первые проявления возникают во взрослой жизни. В большинстве случаев это пациенты без аллергии, требующие высоких доз ИГКС или относительно невосприимчивые к лечению глюкокортикостероидами.
Астма с фиксированным ограничением экспираторного потока
У части пациентов с длительным течением астмы ограничения экспираторного потока становятся необратимыми из-за ремоделирования стенок дыхательных путей.
Астма с ожирением
В эту группу, собственно, входят пациенты с ожирением и респираторными проявлениями астмы, а также незначительной эозинофилией мокроты.
Перекрест бронхиальной астмы и ХОБЛ (ПБАХ)
Перекрест бронхиальной астмы и ХОБЛ (ПБАХ) характеризуется персистирующим ограничением экспираторного потока c проявлениями, всегда ассоциирующимися с астмой (молодой возраст, значительная вариабельность ограничения экспираторного потока, положительный тест с бронходилататором), а также c некоторыми проявлениями, всегда ассоциирующимися с ХОБЛ (возраст старше 40 лет, отсутствие вариабельности потока, снижение емкости легких, отсутствие ответа на бронходилататор).
У некоторых больных, особенно пожилых и курильщиков, сложно провести дифференциальный диагноз астмы и хронической обструктивной болезни легких. Прогноз у таких пациентов значительно хуже, чем у имеющих изолированную БА либо ХОБЛ, и информации о подборе оптимальной терапии для них пока недостаточно. Вот некоторые рекомендации по начальной терапии «сомнительных» пациентов:
Всем пациентам требуется изменение образа жизни (отказ от курения, умеренная физическая активность), а также лечение коморбидной патологии.
Наличие типичных респираторных симптомов бронхиальной астмы, а также характерного анамнеза, является показанием к выполнению спирометрии либо пикфлоуметрии (измерение пиковой скорости выдоха, ПСВ) с целью выявления ограничений экспираторного потока. При тяжелом состоянии пациента и низкой вероятности других диагнозов начинают проведение эмпирической терапии БА ингаляционными глюкокортикостероидами (ИГКС) и короткодействующими бета-2-агонистами (КДБА), и в дальнейшем после оценки состояния больного и эффекта от терапии проводят необходимые диагностические мероприятия для уточнения и подтверждения диагноза.
Проводится ряд тестов, позволяющих оценить степень и обратимость бронхиальной обструкции: оценка увеличения функции легких после введения бронходилататора или после проведенной терапии, снижения функции легких после физической нагрузки или при проведении провокационных тестов с гистамином или метахолином, выявление нарушений функции легких и вариаций потока в течение 1–2 недель при плановых посещениях либо самостоятельно.
Подтипы БА
«Трудно поддающаяся лечению» БА — термин, применяемый для обозначения случаев, когда невозможно достичь контроля БА несмотря на оптимально подобранную терапию. Зачастую это происходит при наличии у пациента отягчающих факторов, таких как наличие коморбидной патологии, низкая приверженность к лечению, присутствие в среде обитания человека неустранимых аллергенов.
Термины «резистентная» или «рефрактерная к лечению астма» применяются для пациентов, у которых течение, обострения и выраженность симптомов БА плохо контролируются, несмотря на высокие дозы ИГКС в сочетании с вторым препаратом контроля (длительно действующие бета-2-агонисты (ДДБА) и/или системные ГКС) и лечение сопутствующей патологии, либо для тех пациентов, у которых теряется контроль при снижении ступени терапии.
Понятие «тяжелая астма» объединяет пациентов с рефрактерной к терапии БА и нелеченной коморбидной патологией.
В рекомендациях GINA последних лет термин «астматический статус» не встречается, плановая и неотложная терапия БА проводится в зависимости от степени тяжести обострения, определяемой по клиническим и инструментальным данным.
Обострение астмы
Обострением БА считается любое выраженное ухудшение симптомов и/или функции легких (снижение ПСВ или ОФВ1) пациента по сравнению с его обычным статусом. Важно, чтобы пациент следил за своим состоянием и отмечал происходящие изменения. Существует необходимость в плане («asthma action plan») лечения и действий при БА, в котором будет четко прописано, что, когда и в каких дозах принимать пациенту с целью самостоятельного купирования приступа БА.
Перед началом лечения обострения бронхиальной астмы (БА) любой степени тяжести необходимо оценить факторы, увеличивающие риск развития связанной с астмой смерти:
Самопомощь по «asthma action plan» при обострении астмы
Врач, занимающийся лечением БА, должен составить четкий план действий пациента при развитии обострения и обучить его им. Пациент, в свою очередь, должен самостоятельно осуществлять мониторинг функции легких и проходить регулярные осмотры у специалистов.
Изменения в приеме медикаментов, приведенные ниже, осуществляются при развитии обострения в течение 1–2 недель.
— В начале обострения проводится попытка его купирования увеличением дозы обычных препаратов, облегчающих течение астмы (реливеры):
— При неэффективности этих действий необходимо увеличение дозы препаратов контроля:
— При ухудшении симптомов и неэффективности лечения необходимо добавление оральных глюкокортикостероидов и срочный визит к врачу. Дозировка преднизолона: для взрослых 1 мг/кг/день (максимально 50 мг) в течение 5–7 дней, для детей 1–2 мг/кг/день (максимально 40 мг) в течение 3–5 дней.
Особенности течения обострений у детей
Незамедлительная госпитализация показана, если у ребенка с БА в возрасте 5 лет и младше наблюдаются любые из следующих симптомов:
При поступлении в приемное отделение пациента с обострением астмы необходимо собрать краткий анамнез, провести быстрый осмотр пациента и в максимально ранние сроки начать терапию.
Анамнез
При сборе анамнеза важно учесть несколько моментов:
Степени тяжести
Степень тяжести течения БА у пациента может определяться с помощью физикального обследования (определение возможного угнетения сознания, оценка поведения и речи, частота пульса, дыхания, участие дополнительных мышц в акте дыхания, артериальное давление, сухие хрипы в легких при аускультации и на расстоянии) и объективных методов (пульсоксиметрия, пикфлоуметрия). Сатурация Лечение
Главной целью терапии БА является быстрое устранение обструкции дыхательных путей и гипоксемии, для чего проводится назначение короткодействующих бронходилататоров, раннее применение системных кортикостероидов и контролируемая подача кислорода.
Ингаляция короткодействующих агонистов бета-2-адренорецепторов
Одним из самых эффективных способов устранения обструкции воздухоносных путей является ингаляция КДБА. Для купирования приступа астмы допустимо применение ингаляторов (дозированный аэрозольный ингалятор (pDMI) со спейсером или порошковый ингалятор (DPI)), однако зачастую при их использовании пациенты допускают ошибки, что приводит к снижению эффективности терапии. При невозможности использовать ингалятор применяют небулайзер.
Для обострений легкой и средней степеней тяжести применяют повторные ингаляции КДБА (до 4–10 вдохов каждые 20 минут в течение первого часа). После первого часа доза КДБА варьирует от 4–10 вдохов каждые 3–4 часа до 6–10 вдохов каждые 1–2 часа и более. Примерное содержание лекарственных средств в 1 дозе ингалятора: сальбутамол — 100 мкг, тербуталина сульфат — 250 мкг, фенотерола гидробромид — 200 мкг, левалбутерол — 45 мкг. Дополнительные ингаляции КДБА не требуются, если имеется хороший ответ на начальную терапию (пиковая скорость выдоха (ПСВ) > 60–80 % от должной или личного максимального результата за 3–4 часа).
Кислородотерапия
Кислородотерапию необходимо проводить под контролем сатурации смешанной крови: целевым является ее уровень 93–95 % для взрослых и 94–98 % для детей 6–11 лет. При отсутствии возможности измерения сатурации кислородотерапия проводится под контролем клинических признаков.
Системные кортикостероиды
Прием ОГКС при обострении БА легкой или средней степени тяжести начинается незамедлительно при значительном ухудшении состояния пациента или при условии, что пациент перед поступлением принимал увеличенные дозировки препарата контроля и реливера. Дозировка преднизолона или его эквивалента для взрослых — 1 мг/кг/день (максимально 50 мг) в течение 5–7 дней, для детей — 1–2 мг/кг/день (максимально 40 мг). Прием ОГКС рекомендуется в течение 5–7 дней. Пациентов необходимо предупредить о частых побочных эффектах приема ОГКС (нарушения сна и настроения, повышение аппетита, рефлюкс желудочного содержимого и т. д.).
Препараты контроля астмы
После терапии обострения астмы необходимо увеличение дозировок препаратов контроля (см. выше) на следующие 2–4 недели вплоть до 3 месяцев в зависимости от причины обострения. Пациентам, не получающим терапию контроля, необходимо назначить лечение, включающее ИГКС.
Оказание помощи в ОАиР
Тяжелые обострения бронхиальной астмы, а также сопутствующие жизнеугрожающие состояния являются показанием для нахождения в ОАиР, где пациенту проводится активный мониторинг жизненных функций и имеется больше возможностей для проведения эффективной терапии. Наличие повышенной сонливости, спутанности сознания либо полное отсутствие дыхательных шумов при аускультации легких служат крайне неблагоприятными признаками и требуют повышенного внимания.
Анамнез
Сбор анамнеза ведется по стандартной схеме, представленной выше, однако особое внимание стоит обратить на проводимую ранее терапию и ее эффективность. Выполняется стандартное физикальное исследование: оценка уровня сознания, поведения и речи, частота пульса и дыхания, участие в акте дыхания вспомогательной дыхательной мускулатуры, артериальное давление, наличие/отсутствие сухих хрипов. Учитывая возможности ОАиР, арсенал доступных объективных методов исследования расширяется:
Кислородотерапия
Необходимо достигнуть артериальной сатурации кислорода не менее 93–95 % (94–98 % для детей 6–11 лет). Кислород может подаваться через носовые канюли или маску. При тяжелом обострении терапия низкими потоками кислорода с достижением уровня сатурации 93–95 % предпочтительнее подачи высоких потоков 100 % кислорода. После стабилизации пациента проводится его «отучение» от кислорода под контролем сатурации крови.
В очень тяжелых случаях пациентам с обострением БА и признаками тяжелой дыхательной недостаточности (гипоксические расстройства сознания, нарастание одышки и отсутствие дыхательных шумов, нарастающая гиперкапния PaCO2 > 60 мм рт. ст., гипоксемия PaO2 Ингаляция короткодействующих агонистов бета-2-адренорецепторов
В ОАиР ингаляция может проводиться при помощи небулайзера периодически или непрерывно. Дозировки препаратов КДБА стандартные для начальной терапии (см. выше). Дозировки препаратов для ингаляции через небулайзер: «небула» по 2,5 мл, содержащая 2,5 мг сальбутамола в физиологическом растворе или «небула» 1,5 мг левалбутерола, 1–2 небулы на ингаляцию, повторные ингаляции проводят каждые 20 минут или непрерывно в течение часа.
Адреналин (эпинефрин)
Внутримышечное введение адреналина (эпинефрина) допустимо как дополнение к стандартной терапии при развитии анафилаксии и ангиоэдемы.
Системные и ингаляционные глюкокортикостероиды
Системные глюкокортикостероиды быстро купируют обострение БА и предотвращают ее рецидив. Применение ГКС обязательно при обострении средней степени тяжести у взрослых, детей 6–11 лет и подростков. Терапию начинают с применения ИГКС, а при отсутствии улучшения состояния пациента в течение первого часа от поступления, назначаются системные ГКС, однако данные по эффективности совместного использования ИГКС и ОГКС пока спорные. Особенно важно назначение ОГКС, если начальная терапия КДБА не принесла успеха, обострение развилось на фоне приема ОГКС или ранее для купирования обострения требовалось применение ГКС.
Эффективность оральных форм ГКС сравнима с их внутривенными инъекциями, ввиду этого предпочтительнее использование таблетированных форм (жидкие для детей). Внутривенное введение ГКС может использоваться при наличии у пациента тошноты или рвоты, выраженной одышки, невозможности глотать, а также во время проведения неинвазивной или инвазивной ИВЛ. ГКС применяются в эквивалентных дозах: у взрослых — 50 мг преднизолона однократно утром или 200 мг гидрокортизона, разделенные на несколько доз, у детей — 1–2 мг/кг до максимальной дозировки 40 мг/день. Курс приема для взрослых 5–7 дней, для детей 3–5 дней.
Различные препараты и методики
— Ипратропия бромид: у взрослых с обострением средней или тяжелой степени тяжести при неэффективности проводимой ранее терапии добавление антихолинергического препарата короткого действия (ипратропия бромида) увеличивает скорость восстановления показателей ПСВ и ОФВ1. Проводят его ингаляцию через небулайзер по 0,5 мг каждые 20 минут до трех доз, далее — по необходимости, или с помощью ингалятора (18 мкг/доза) по 8 вдохов каждые 20 минут;
— Аминофиллин и теофиллин: применение данных препаратов при обострении БА не рекомендуется из-за их плохого профиля безопасности и отсутствии доказательств эффективности;
— Препараты магнезии (MgSO4): могут применяться при тяжелом обострении путем однократного внутривенного капельного введения 2 г в течение 20 минут либо как замена в небулайзере изотоническому раствору NaCl 0,9 % (раствор магнезии также должен быть изотоничен).
Через час после начала проведения терапии проводится оценка ее эффекта: при ОФВ1 или ПСВ 60–80 % от должного значения возможна выписка пациента, при отсутствии положительной динамики показателей ОФВ1 или ПСВ Источник:
Global Initiative for Asthma. Global Strategy for Asthma Management and Prevention, 2018.