что такое низкомолекулярные гепарины их преимущества
Что такое низкомолекулярные гепарины их преимущества
Нефракционированный гепарин обычно получают из слизистой кишечника или бычьего легкого. В результате этой экстракции полисахариды деградируют в гетерогенную смесь с молекулярной массой от 300 до 30 000 кДа. Все нефракционированные гепарины должны быть стандартизированы.
Низкомолекулярный гепарин получают путем фракционирования, химического гидролиза, деполимеризации. Коммерческие препараты имеют среднюю молекулярную массу 5000 кДа, т.е. от 1000 до 10 000 кДа. Следует заметить, что НМГ, продуцированные различными способами, имеют индивидуальные фармакокинетические и фармакодинамические характеристики и не всегда бывают взаимозаменяемы. По механизму действия антикоагуляционные эффекты НМГ отличаются от эффектов обычного гепарина, потому что:
• соотношение антитромбина к антифактору Ха уменьшается с 1 : 1 до 1 : 4;
• фармакокинетические свойства имеют заметную межвидовую вариабельность по крайней мере в отношении связывания с протеинами;
• снижается взаимодействие с тромбоцитами по сравнению с гепарином.
Низкомолекулярный гепарин имеют некоторые преимущества перед гепарином. При подкожном введении НМГ достигает максимального уровня в плазме через 2-3 час, а период полувыведения составляет около 4 час (т.е. в 2 раза больше, чем у стандартного гепарина). При таком введении биодоступность НМГ составляет 90%, а гепарина — 20%. НМГ имеют более предсказуемый ответ на введение, что говорит об отсутствии необходимости постоянного мониторинга. НМГ эффективны так же, как и обычный гепарин, при предотвращении и лечении тромбоза вен, но гораздо реже могут давать осложнения в виде кровотечения.
Эноксапарин натрия был первым НМГ, одобренным в США для предотвращения тромбоза глубоких вен после операций на бедре. Более того, эноксапарин был одобрен как средство для ежедневного стационарного или амбулаторного применения. Эноксапарин сравнивался со стандартным гепарином при лечении острой коронарной недостаточности, включая нестабильную стенокардию и острый инфаркт миокарда. Исследования показали, что эноксапарин эффективнее гепарина при остром инфаркте миокарда. Дозировка эноксапарина при лечении тромбоза глубоких вен или легочной эмболии составляет 30 мг подкожно 2 раза в день в течение 6 сут или больше в зависимости от клинической ситуации. Побочные эффекты: кровотечения, тромбоцитопения и местное раздражение.
Период полувыведения в сыворотке крови другого НМГ (ревипарина) составляет 3,3 час.
Тромбогенные эффекты тромбина играют центральную роль в мультифакторном патогенезе тромботических расстройств. Инактивация этого фермента или прекращение его образования может ингибировать тромбин-индуцированный тромбоз.
Гирудин — протеин (7 кДа), состоящий из 65 аминокислот. Этот протеин выделяют из слюнных желез медицинской пиявки, он является специфическим антагонистом тромбина. Рекомбинантный аналог гирудина, лепирудин, выделенный из дрожжевых клеток, также разрешен к применению. Лепирудин и его аналоги являются сильными прямыми ингибиторами тромбина. В отличие от гепарина (которому требуется антитромбин III для ингибирования тромбина), лепирудин сразу действует на тромбин. Теоретически прямое ингибирование тромбина безопаснее, т.к. оно не влияет на функцию тромбоцитов. Более того, оно не вызывает тромбоцитопению.
Низкомолекулярные гепарины: возможности применения при беременности
Существует целый ряд заболеваний, результаты лечения которых трудно предсказуемы. Невынашивание беременности относится именно к таким заболеваниям, однако, непредсказуемость результатов лечения в случае этой патологии имеет особое драматическое значение.
Об эффективности применения низкомолекулярных гепаринов (НМГ) при невынашивании беременности мы беседуем с главным акушером-гинекологом ПФО, заведующей кафедрой акушерства и гинекологии № 1 ГБОУ ДПО КГМА Минздрава России, профессором Ларисой Ивановной Мальцевой.
— Что такое низкомолекулярные гепарины?
— Гепарин является основным препаратом прямого антикоагулянтного или антитромботического действия. Его эффекты опосредуются несколькими протеинами плазмы: антитромбином III, гепариновым кофактором II, TFPI (ингибитор внешнего пути свертывания). Обычный (нефракционированный) гепарин (НГ) является высокомолекулярным соединением, его молекулярная масса — 15-20 тысяч Да, при этом биодоступность составляет всего 30%. Это определено гетерогенностью структуры, способностью связываться с различными белками и клетками-макрофагами, клетками эндотелия и др. Кроме того, нефракционированнный гепарин подвержен влиянию антигепаринового фактора тромбоцитов, образуя с ним специфический комплекс, который может вызвать гепариновую иммунную тромбоцитопению и тромбоз. Большие дозы гепарина снижают уровень антитромбина III, что может вызвать гиперкоагуляцию и также стать причиной тромбоза. Таким образом, наряду с множеством плюсов обычный гепарин обладает рядом нежелательных эффектов, которых лишен низкомолекулярный гепарин (НМГ). НМГ имеет молекулярную массу в 3-4 раза меньшую, чем нефракционированный гепарин и 100% биодоступность, благодаря чему препараты этой группы дольше циркулируют в крови, обеспечивают продолжительный противотромботический эффект в значительно меньших суточных дозах. Изменение структуры молекулы гепарина, то есть уменьшение молекулярной массы почти в три раза, повлекло за собой изменения в фармакодинамике и фармакокинетике препарата. Одно из важнейших качественных отличий НМГ от НГ — способность существенно не удлинять такие показатели как АЧТВ и ТВ, что связано преимущественно с воздействием на фактор Ха (а не на антитромбин III) и ингибицией внешнего пути свертывания. Меньшая зависимость НМГ от активности антитромбина III позволяет применять препараты НМГ у больных с дефицитом этого фактора. НМГ не вызывают гипокоагуляции и практически не требуют лабораторного контроля при своем использовании. В последнее время активно изучается способность НМГ блокировать системный воспалительный ответ, который является основой таких состояний в акушерстве, как преэклампсия, сепсис, антифосфолипидный синдром, невынашивание беременности. При невынашивании беременности препараты НМГ используются очень широко.
— С чем это связано?
— Дело в том, что более чем в 50% случаев, по некоторым данным, причиной невынашивания беременности являются различные формы тромбофилий, среди которых доминирует антифосфолипидный синдром (АФС). Его роль в невынашивании и недонашивании беременности доказана, и этот очевидный факт уже широко известен в акушерском сообществе. Основным средством лечения являются препараты НМГ. Другие причины невынашивани: острые и хронические инфекционные заболевания, генетические факторы, эндокринная патология, аномалии развития половых органов — имеют меньший удельный вес (особенно при привычном невынашивании), чем тромбофилии.
— Есть ли противопоказания к применению низкомолекулярных гепаринов?
В России зарегистрированы несколько препаратов НМГ, применяемых в акушерстве: надропарин, эноксипарин, дельтапарин. Противопоказанием для их применения являются наследственные или приобретенные тромбоцитопении и/или тромбоцитопатии, дефекты плазменного звена гемостаза — болезнь Виллебранда, носительство гемофилии А или В, редкие геморрагические дефекты (дефицит фактора V, V и VIII, VII, X, XI, XIII, II). Заподозрить патологию гемостаза можно при анализе анамнеза женщины: кровотечения после родов/абортов меноррагии, носовые, десневые кровотечения, при операциях, в т.ч. минимальных (тонзилэктомия, экстракция зуба и др.). Противопоказаны НМГ при кровотечении любого происхождения, высоком артериальном давлении, патологии печени с коагулопатией. В акушерском и гинекологическом отделениях РКБ № 2 широко применяются препараты НМГ для лечения невынашивания беременности и другой патологии, связанной с риском тромботических осложнений.
— Какие исследования в этом направлении ведутся на кафедре?
— Сфера научных интересов кафедры связана с оптимизацией лечения привычного невынашивания беременности, преждевременных родов и плацентарной недостаточности. Нами было установлено, что АФС часто сочетается с хроническими воспалительными заболеваниями половых органов: хроническим эндометритом, цервицитом, кольпитом. Антифосфолипидные антитела поддерживают воспалительный процесс, усиливая аутоиммунный компонент воспаления и не всегда НМГ могут снизить уровень воспалительного ответа. Отсюда, по нашему мнению, неэффективность лечения невынашивания в ряде случаев при доказанном АФС. Включение в комплекс лечения натурального прогестерона и аспирина в небольших дозах, а также обоснованной терапии иммуноглобулинами для внутривенного введения достоверно снижает уровень провоспалительных цитокинов, продуктов деградации фибрина, повышая эффективность лечения. Кроме того, различные препараты обладают неодинаковой противовоспалительной активностью. Исследования продолжаются.
Таким образом, созданные в 1995 году НМГ оказались практически незаменимыми препаратами при определенной патологии в акушерстве и гинекологии. Альтернативные методы лечения АФС при невынашивании беременности в виде плазмафереза, больших доз имунноглобулина для внутривенного введения, аспирина значительно уступают НМГ как по эффективности, так и по безопасности. Вместе с тем врач должен четко представлять себе, что применение НМГ требует навыков и четких знаний.
ПРИМЕНЕНИЕ ГЕПАРИНОВ В КЛИНИЧЕСКОЙ ПРАКТИКЕ
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
Статья посвящена вопросам профилактики и лечения тромбозов и нарушений микроциркуляции. Описываются гепарины – антикоагулянты приямого действия, получившие наибольшее распространение в мировой клинической практике.
The paper deals with the prevention and treatment of thromboses and microcirculatory disorders, outlines heparins, direct-acting anticoagulants, which are widely used clinical practice all over the world.
Проф. В.А. Макаров, Т.Б. Кондратьева Гематологический центр ВГНЦ, Московская медицинская академия им. И.М. Сеченова
Prof. V.A. Makarov, T.B. Kondratyeva All-Russian Heparinology Research Center, I.M. Sechenov Moscow Medical Academy
П роблемы профилактики и лечения тромбозов, а также нарушений микроциркуляции имеют важное значение для клинической практики. В России и странах СНГ отмечается неуклонный рост числа больных с заболеваниями, сопровождающимися тромбозами и эмболиями. К подобным заболеваниям относятся инфаркт миокарда, тромбозы сосудов конечностей, мозга, легких, глаз и др. Часто тромбоз возникает после оперативных вмешательств, особенно на фоне использования аппаратов искусственного кровообращения. Показано, что причиной тромбоза может быть не только повреждение сосудистой стенки, но и патологические изменения ферментов свертывания крови и естественных антикоагулянтов. Активация свертывающей системы крови (т.е. ферментов, активирующих фибринообразование) характерна и для ДВС-синдрома. Последний является наиболее распространенной формой патологии гемостаза. Он часто встречается при многих заболеваниях и патологических состояниях, в частности при инфекционных болезнях, шоке, травматичных хирургических вмешательствах, терминальных состояниях, акушерской патологии, злокачественных опухолях, деструктивных процессах в органах и тканях, иммунной и иммунокомплексной патологии, острых аллергических реакциях, после обильных кровотечений, массивных гемотрансфузий, при передозировке лекарственных средств с прокоагулянтной активностью и др. [1].
В связи с этим в указанных клинических ситуациях возникает необходимость использования веществ, препятствующих фибринообразованию, т. е. антикоагулянтов. Наибольшее распространение в клинической практике всего мира получили гепарины, относящиеся к группе антикоагулянтов прямого действия (т. е. взаимодействующих непосредственно с факторами свертывания крови).
Гепарины – это различающиеся по молекулярной массе гликозаминогликаны, состоящие из сульфатированных остатков Д-глюкозамина и Д-глюкуроновой кислоты. Эти полимеры образуются в организме человека и животных и содержатся в основном в тучных клетках. Впервые они были обнаружены в 1916 г. J. McLean. В 1918 г. W. Howel и E. Holt выделили этот антикоагулянт из печени собаки (отсюда название – «гепарин»). Клиническое применение гепарина стало возможным после 1930 г., когда были получены его натриевые соли.
Механизм антикоагулянтного действия гепаринов зависит от молекулярной массы. В нефракционированных препаратах (препаратах первого поколения) под названием «гепарин» преобладают высокомолекулярные фракции гликозаминогликана. Действие этих препаратов связано с тем, что они образуют комплекс с антитромбином III, ведущий к возрастанию способности последнего ингибировать тромбин, фактор Хагемана, факторы IX, X, XI и др.
Низкомолекулярные фракции гепарина (менее 6 кД), содержащиеся в таких препаратах, как надропарин, даль- тепарин, эноксипарин, ревипарин и др., обладают иным механизмом антикоагулянтного действия. Последний связан в основном с ингибированием активности фактора Ха. В меньшей степени эти препараты влияют на активность фактора IIа (тромбина) и других факторов свертывания крови. Следует отметить, что для профилактики тромбообразования торможение активности фактора Ха более выгодно, чем воздействие на нижележащие фазы фибринообразования (см. рисунок), так как требует меньшего количества препарата.
Гепарины долгое время выделяли из печени и легких крупного рогатого скота, затем из кишечника свиней, что оказалось выгоднее. Низкомолекулярные гепарины производят путем деполимеризации высоко- и среднемолекулярных полимеров.
В настоящее время основными показаниями для проведения гепаринотерапии определены венозные тромбозы, тромбоэмболия легочной артерии, ДВС-синдром, нестабильная стенокардия, острый инфаркт, ишемический инсульт. С профилактической целью препараты гепарина используют при хирургических вмешательствах, при недостаточности кровообращения, для профилактики свертывания крови при использовании экстракорпорального кровообращения. Таким образом, препараты гепарина применяются у значительного контингента больных.
Несмотря на то что гепаринотерапия проводится уже в течение 6 десятков лет и препараты гепарина доминируют и сегодня над другими антикоагулянтами прямого действия, лечение гепаринами сопряжено с риском возникновения ряда осложнений. В первую очередь – это возникновение кровотечений. Кровотечения при гепаринотерапии связаны не только с избыточной ингибицией фибринообразования, но и с тем, что на фоне данной терапии развивается тромбоцитопения. При этом возможны два варианта тромбоцитопении. При первом варианте кратковременная, быстрокупирующаяся после отмены гепарина тромбоцитопения связана с его способностью активировать агрегационную функцию тромбоцитов, потенцировать действие других стимуляторов агрегации и ослаблять анатиагрегационный эффект простациклина. При втором иммунном варианте наряду с повышенной внутрисосудистой агрегацией и потреблением тромбоцитов в микротромбы выявляются специфические аутоантитела к определенным тромбоцитарным рецепторам.
К числу других осложнений гепаринотерапии относятся аллергические реакции, остеопороз, приапизм, а также снижение уровня антитромбина III.
В последние годы проведено большое количество сравнительных исследований по оценке эффективности, безопасности и удобства клинического использования нефракционированных и низкомолекулярных препаратов гепарина. Установлено, что гепарины низкой молекулярной массы обладают большей биодоступностью (более чем в 3 раза) при подкожном введении, чем нефракционированные препараты. Период полувыведения в 2 – 4 раза больше у низкомолекулярных гепаринов, что способствует удлинению срока действия препарата. В связи с этим препараты низкомолекулярных гепаринов можно вводить 1 – 2 раза в сутки. Различия в фармакокинетике объясняются меньшей склонностью низкомолекулярных гепаринов связываться с белками плазмы, такими как богатый гистидином гликопротеин, тромбоцитарный фактор 4, витронектин, фибронектин, фактор Виллебранда и др. Таким образом, препараты нефракционированного гепарина удаляются в две фазы: фазу быстрого насыщения, т. е. связывания с белком, и фазу почечного клиренса. Гепарины же низкой молекулярной массы почти полностью удаляются почками.
Препараты нефракционированного гепарина вводят внутривенно, в виде капельных инфузий, подкожно, внутримышечно. Низкомолекулярные гепарины вводят подкожно, внутримышечно, а некоторые препараты и перорально.
К преимуществам гепаринов с низкой молекулярной массой относится меньшая вероятность развития тромбоцитопении. Возможно, в значительной степени с этим связан тот факт, что при использовании этих препаратов наблюдается меньший процент геморрагических осложнений. На основе этих закономерностей лечение низкомолекулярными гепаринами не нуждается в таком тщательном лабораторном контроле, как лечение нефракционированными препаратами.
Часто в качестве лабораторного контроля эффективности препарата определяют время свертывания и рекальцификации цельной крови, частичное тромбопластиновое время в различных модификациях, активированное время свертывания. Однако эти методики не отличаются высокой восприимчивостью. Они мало чувствительны к низким концентрациям гепарина в крови. Несколько более восприимчив тест активированного частичного тромбопластинового времени (АЧТВ), а также тромбинового (а лучше тромбинкальциевого) времени. При использовании теста АЧТВ показано, что при гепаринотерапии (нефракциониравонным гепарином) для достижения терапевтического эффекта необходимо удлинение времени в 1,5 – 2,5 раза. Более специфичными являются методы, основанные на измерении активности тромбина при его ингибировании плазмой больного, леченного гепарином (т. е. определяется анти-IIа-антитромбиновая активность гепарина). Чувствительность метода возрастает при такой постановке, когда в плазму вносится тромбин повышенной активности и активность регистрируется с помощью хромогенного субстрата (например, S-2288).
При контроле лечения препаратами низкомолекулярных гепаринов особое значение имеет определение анти-Ха-активности плазмы. В качестве индикатора реакции целесообразно использовать хромогенные субстраты. В связи с этим интересно сравнить соотношение антитромбиновой и анти-Ха-активностей у различных препаратов гепарина. У нефракционированного гепарина она примерно равна 1. У нефракционированных гепаринов это соотношение составляет: для дальтепарина – 2.2, логипарина – 1.5, надропарина – 3.5, эноксопарина – 3.9 [2]. Вопросы дозирования препаратов гепарина и контроля лечения при различных заболеваниях изложены во многих публикациях, справочниках и руководствах [3 – 6].
В последние годы был проведен ряд исследований с анализом больших групп больных по сравнительной оценке клинической эффективности препаратов нефракционированного и низкомолекулярного гепарина. По данным J. Hirst [7], при лечении венозного тромбоза нефракционированными гепаринами и оральными антикоагулянтами повторные венозные тромбоэмболии отмечены в 0,8% случаев, при лечении нефракционированным препаратом и оральными антикоагулянтами – в 3,2%. Смертность в первом случае составила 3,2%, в том числе вследствие тромбоэмболии легочной артерии – 0,1%, а во втором случае – 5,9%, в том числе вследствие тромбоэмболии легочной артерии – 0,2%. Выраженная кровоточивость составила при лечении низкомолекулярными гепаринами 3%, а нефракционированными – 6,7%, малая кровоточивость в первом случае составила 11%, во втором – 9,9%. Улучшение показателей венограмм в первом случае составило 65,3%, во втором – 52%. По данным F.J.J. Turpie [8], смертность при лечении венозных тромбозов нефракционированным гепарином составила 7,1%, а при лечении низкомолекулярным гепарином – 3,9%. При нестабильной стенокардии нефракционированный гепарин и низкомолекулярный гепарин обладают близкими по силе эффектами в плане предотвращения смерти, развития инфаркта миокарда, реваскуляризации и др. [9].
В литературе встречаются данные о том, что низкомолекулярные гепарины более безопасны в плане геморрагических осложнений, чем нефракционированные гепарины при нарушениях мозгового кровообращения [10].
Суммируя изложенное, можно заключить, что в настоящее время большинство исследователей считают низкомолекулярные гепарины по силе действия не уступающими нефракционированному гепарину. Однако, как было указано ранее, они имеют ряд преимуществ. Это объясняет тот факт, что после 13 лет клинического применения низкомолекулярные препараты постепенно вытесняют нефракционированный гепарин во многих областях медицины.
Появление низкомолекулярных гепаринов в клинике совпало по времени с внедрением и других новых антикоагулянтов прямого действия. Речь идет прежде всего о гирудине, его производных, а также синтетических и пептидных ингибиторах тромбина. Указанные препараты не нуждаются в эндогенных кофакторах, в частности антитромбине III. Однако следует учесть, что в случае возникновения опасности геморрагий, отравление этими препаратами труднее купировать, так как они пока не имеют специфических антагонистов. Между тем эффект гепаринов снимается специфическими антагонистами – протамина сульфатом, полибреном и др.
Исходя из тех преимуществ, которыми обладают гепарины, поиск новых антикоагулянтов прямого действия активно ведется среди сульфатированных полимеров. В частности, полисульфаты пентозана, дерматана и др. также применяются за рубежом в клинической практике. Однако они уступают гепаринам по удельной активности и безопасности применения.
В лаборатории патологии и фармакологии гемостаза Гематологического научного центра РАМН [11] разрабатывается новый антикоагулянт хиторин, представляющий собой смесь гепарина и полисульфата хитозана определенной молекулярной массы и степени сульфатирования. Подобный состав обусловлен тем, что авторам впервые удалось показать способность полисульфата хитозана потенцировать антикоагулянтный эффект гепарина. Хиторин, обладая близкой к гепарину удельной активностью, меньше влияет на концентрацию тромбоцитов в крови и обладает меньшей геморрагической активностью. Завершающиеся доклинические испытания свидетельствуют о низкой токсичности хиторина.
Таким образом, за 60 лет применения в клинике препараты гепарина показали высокую эффективность в профилактике и лечении тромбозов и ДВС-синдрома. За последние 13 лет удалось выявить преимущества низкомолекулярных препаратов гепарина перед нефракционированными препаратами. Гепарины служат основой для разработки новых антикоагулянтов прямого действия.
1. Баркаган З.С. Геморрагические заболевания и синдромы. М., Мед., 1988.
2. Annotation: low molecular weight heparin (S). Brit J Haematol 1995;90:1.
3. Баркаган З.С. В кн.: Руководство по гематологии, по ред. А.И. Воробьева, М., Мед., т.2, 1985, с.160.
4. Бокарев И.Н., Щепотин Б.М., Ена Я.Н. Внутрисосудистое свертывание крови. Киев, Здоров`я, 1989.
5. Исследование системы крови в клинической практике. Под ред. Г.И. Козинца и В.А. Макарова, М. Триада-Х, 1997.
6. Машковский М.Д. Лекарственные средства. т.1, Харьков, Торсинг, 1997, с.462.
7. Hirsh J, et al. Low molecular weight heparin in the treatment of patients with acute venous thromboembolism. Thrombos Haemostas 1995;74(1):360.
8. Turpie AJJ. New therapeutic opportunities for heparins: what does low molecular weight heparin offer? Thrombosis and Thrombolysis 1996;3:145.
9. Fragmin During Instability in Coronary Artery Disease (FRJSC) Study Group. Low molecular weight heparin during instability in coronary artery disease. The Lancet 1996;347:561.
10. Kay R, Wong KS, Yu YL, et al. Low molecular weight heparin in ischemic stroke. Fiss study. N Engl Med 1995;333(4):1588.
11. Дрозд Н.Н., Макаров В.А., Башков Г.В. и др. Влияние совместного введения гепарина и сернокислого эфира хитозана на функцию гемостаза. Эксп. и клин. фармакол, 1996, 59, 1, 30.
Применение низкомолекулярных гепаринов в акушерской практике
*Пятилетний импакт фактор РИНЦ за 2020 г.
Читайте в новом номере
ММА имени И.М. Сеченова
Д о настоящего времени тромбозы и тромбоэмболические осложнения остаются основной причиной смерти в большинстве развитых стран. Только в США от артериальных и венозных тромбозов ежегодно погибает около 2 млн человек и приблизительно такому же числу больных ежегодно удается пережить эпизоды глубоких венозных тромбозов, тромбоэмболий, цереброваскулярных тромбозов, транзиторных ишемических атак, коронарных тромбозов, тромбозов сетчатки и т.д. Даже от злокачественных новообразований погибает приблизительно в четыре раза меньше больных. Это свидетельствует о том, что тромбозы являются экстраординарной причиной заболеваемости и смертности населения, в том числе и материнской. По обобщенным данным мировой литературы, на 1000 родов приходится 2-5 тромботических осложнений. 50% всех венозных тробмоэмболических осложнений возникают у женщин в возрасте до 40 лет и, как правило, они связаны с беременностью.
| На 1000 родов приходится 2-5 случаев тромботических осложнений. |
Таким образом, тенденция к стазу крови в сочетании с гиперкоагуляцией создает условия, благоприятствующие повышенному риску тромбообразования.
Дополнительными факторами риска по тромботическим осложнениям могут служить возраст (старше 35 лет), сердечно-сосудистая патология, эндокринные нарушения, гестоз, заболевания почек, гнойно-септические заболевания, а также ряд острых состояний (отслойка плаценты, эмболия околоплодными водами, длительная задержка мертвого плода в матке и др.). Гиперкоагуляция сменяется внутрисосудистым свертыванием крови, проявляющимся различными формами синдрома диссеминированного внутрисосудистого свертывания (ДВС).
Следует отметить, что расширение показаний к кесареву сечению также сопряжено с повышенным риском тромбоза вследствие хирургического вмешательства, значительного изменения метаболизма, травмы, попадания тромбопластических субстанций в кровоток, иммобилизации, замедления венозного кровотока и пр.
Особое место среди факторов риска по тромбоэмболическим осложнениям занимают гнойно-септические процессы в области малого таза, так как в патологический процесс вовлекаются подвздошные, яичниковые, маточные вены, что может осложниться бактериальной легочной эмболией. При этом повышенная концентрация высокодисперсных белков плазмы (в частности, фибриногена) дополнительно опосредует повышенную структурную гиперкоагуляцию.
За последнее десятилетие клиническая картина обогатилась возможностями выяснения ряда ранее не известных патогенетических форм тромбоза: иммунных, а также генетических или так называемых наследственных дефектов гемостаза, предрасполагающих к тромбозу.
К иммунным формам относят тромбоз, обусловленный гепарин-индуцированной тромбоцитопенией (ГИТ), тромбоз, связанный с циркуляцией антифосфолипидных антител при антифосфолипидном синдроме, а также сравнительно недавно открытую новую форму иммунного тромбоза, обусловленного аутоантителами к фактору Виллебранда. При всех иммунных тромбозах независимо от генеза происходит внутрисосудистая агрегация тромбоцитов.
В последние годы значительно изменился взгляд на патогенез иммунных тромбозов. Если предыдущие концепции сводились к ингибиции патофизиологически важных естественных антитромботических агентов (антигенов) антителами, то в настоящее время основную роль отводят связыванию антител через различные протеины с клетками крови (тромбоциты и др.) или мембраной эндотелиальных клеток с последующей активацией протромботических механизмов этими клетками через их FcgRII-рецепторы или через комплементарный каскад.
Наиболее изученными на сегодняшний день считаются механизмы возникновения гепарининдуцированной тромбоцитопении и тромбоза, обусловленного ГИТ.
Различают 2 типа ГИТ: наиболее частый I тип имеет раннее начало, сопровождается легкой тромбоцитопенией, возможно, связанной со способностью фракций гепарина (в основном нефракционированного), не обладающих антикоагулянтной активностью, усиливать небольшую активность тромбоцитов; тип II обусловливает спорадические, изолированные случаи тяжелой тромбоцитопении с поздним началом, иммуноспровоцированные и часто ассоциирующиеся с катастрофическим тромбозом.
В основе лечения тромбофилических состояний и ДВС-синдрома лежит устранение непосредственной причины их возникновения (например, антибиотикотерапия при гнойно-септических процессах), а также воздействие на основные звенья патогенеза. Целый ряд состояний в акушерстве диктует необходимость проведения профилактических мер.
Показания к профилактике тромбоэмболических осложнений во время беременности и в послеродовом периоде:
• беременные в возрасте старше 35–40 лет
• беременные с экстрагенитальной патологией, особенно с заболеваниями сердечно-сосудистой системы и почек
• повторнобеременные с отягощенным акушерским анамнезом (гнойно-септические заболевания, антенатальная гибель плода, задержка развития плода, нефропатия, преждевременная отслойка нормально расположенной плаценты)
• наличие в анамнезе тромбозов и тромбоэмболий
• беременные, которым показана операция при беременности
• осложненное течение беременности, родов и послеродового периода: (нефропатия, преждевременная отслойка нормально расположенной плаценты, эмболия околоплодными водами, гнойно-септические заболевания, массивные гемотрансфузии)
• острые тромбозы и тромбоэмболии
• генетические формы тромбофилии.
Критериями противотромботической терапии в акушерской практике являются ее эффективность и безопасность для матери и плода. Из всего арсенала противотромботических средств (непрямые и прямые антикоагулянты, антиагреганты, тромболитики) препаратами выбора были и остаются гепарин натрий и его производные. В акушерской практике гепарин натрий занимает особое место в связи с немедленным антикоагулянтным эффектом, существованием антидота, легкостью управления дозой, отсутствием тератогенного и эмбриотоксического эффектов. Непрямые антикоагулянты проходят через плаценту и обладают тератогенным и эмбриотоксическим эффектами. В исключительных случаях их применение ограничено II триместром беременности, когда органогенез завершен.
Однако, несмотря на множество преимуществ, обычный нефракционированный или высокомолекулярный гепарин обладает рядом нежелательных побочных свойств, которые в основном предопределены его структурой. Нефракционированный гепарин (НГ) представляет собой смесь кислых макромолекулярных цепей сульфатированных анионов мукополисахаридов с высоковариабельной молекулярной массой от 4000 до 40 000 Д.
Вследствие гетерогенности структуры НГ имеет биодоступность лишь 30%, так как связывается с множеством белков, клеток (макрофаги, клетки эндотелия и т.д.). Кроме того, НГ подвержен влиянию антигепаринового фактора тромбоцитов (фактор IV), образуя комплекс гепарин-фактор. Это чревато возникновением гепариновой иммунной тромбоцитопении в результате образования антител к этому комплексу (наиболее опасная форма тромбоза).
Одним из нежелательных эффектов гепарина натрия является истощение АТ III при длительном его применении в больших дозах, что также может вызвать состояние гиперкоагуляции и стать причиной тромбоза. Понятно, что увеличение дозы гепарина натрия в такой ситуации не приводит к антикоагулянтному эффекту.
Последние 5-7 лет в клиническую медицину активно внедряются низкомолекулярные гепарины (НМГ), зарекомендовавшие себя с лучшей стороны, так как в большинстве случаев проявляют большую противотромботическую активность и достоверно гораздо более низкую выраженность геморрагических осложнений и других побочных эффектов.
НМГ получают путем деполимеризации НГ, их молекулярная масса колеблется в пределах от 4 до 8 кД. Деполимеризацию можно осуществить химическим, ферментным и физическим методом (g-излучение).
Изменение структуры молекулы гепарина, т.е. уменьшение молекулярной массы почти в 3 раза, повлекло за собой и изменения фармакодинамики и фармакокинетики. НМГ имеют более высокую биодоступность, чем НГ (около 98%), больший период полужизни. НМГ меньше связываются с различными белками, клетками. В отличие от НГ их почечный клиренс значительно преобладает над клеточным (что важно учитывать у больных с почечной недостаточностью). Кроме того, НМГ в гораздо меньшей степени, чем НГ, связываются с клетками эндотелия, что также обеспечивает длительную циркуляцию в плазме (в 2-4 раза дольше).
НМГ не обладают антитромбиновым свойством и, следовательно, не вызывают гипокоагуляции. Противотромботический эффект НМГ в основном зависит от его влияния на фактор Ха.
Однако если в состав НМГ входят фракции с молекулярной массой более 5400 Д, что эквивалентно более чем 18 дисахаридным остаткам, то также проявляется анти-IIa-активность. Так, у одного из наиболее ранних НМГ, надропарина кальция, молекулярная масса которого в среднем 4500 Д, благодаря фракциям с молекулярной массой больше 5400 Д соотношение анти-IIa- и анти-Ха-активности равно 1:4.
НМГ способствуют также активации фибринолиза путем освобождения из эндотелия тканевого активатора плазминогена t-PA; кроме того, они меньше подвержены действию антигепаринового фактора IV тромбоцитов и, соответственно, реже вызывают гепариновую иммунную тромбоцитопению.
Прогресс в области гемостазиологии показал, что в генезе большинства тромботических явлений огромную роль играют активация внешнего пути свертывания и выделение в кровь тканевого фактора (ТФ). Этот механизм преобладает во время беременности, в перинатальном, послеоперационном периодах, при гнойно-септических заболеваниях, антифосфолипидном синдроме (АФС), ожирении, онкологических и множестве сердечно-сосудистых заболеваний, а также при ряде связанных с ними состояний: пороках сердца, кава-фильтре, чрескожной транслюминальной коронарной ангиопластике, тромбоэмболии легочной артерии, дистресс-синдроме легких, отслойке плаценты, эмболии околоплодными водами и др.
TFPI-фактор, или липопротеин-ассоциированный ингибитор коагуляции (LACI-фактор), является мощным естественным ингибитором внешнего пути свертывания. НМГ способны значительно повышать его уровень в крови. TFPI-фактор контролирует обусловленный фактором Ха механизм отрицательной обратной связи и ингибирует ряд комплексов, которые через образование протромбиназы ведут к генерации тромбина и затем фибрина.
TFPI имеет и другие фармакологические свойства, как потенциальное антитромботическое средство: это ингибитор образования протеаз, прямой ингибитор фактора Ха и эластазы, ингибитор, обусловленный ТФ активации тромбоцитов и макрофагов; он взаимодействует с липопротеинами низкой плотности с изменением их патогенетической роли (особенно при атеросклерозе), взаимодействует с эндотелием сосудов, обеспечивает модуляцию эндогенных гликозаминогликанов, нейтрализует эндогенно образующийся ТФ.
В нормальных физиологических условиях TFPI синтезируется в микроваскулярном эндотелии и в небольших количествах мегакариоцитами и макрофагами и не синтезируется нормальными гепатоцитами или эндотелием крупных сосудов. Незначительные количества TFPI исходят из фибробластов, но при активации этих клеток уровнь TFPI повышается в 6-8 раз.
Возвращаясь к эффектам НМГ, следует отметить, что независимо от патогенетического механизма тромбозов общим для них является активация тромбинового пути, и преимуществом НМГ является их способность препятствовать образованию тромбина. Если учесть меньшую зависимость противотромботического эффекта НМГ от уровня АТ III, чем у НГ, то можно думать о применении НМГ у больных с дефицитом АТ III.
В отличие от НГ, благодаря меньшей молекулярной массе и большей биодоступности, НМГ дольше циркулируют в крови и обеспечивают продолжительный противотромботический эффект в значительно меньших суточных дозах. Возможно однократное подкожное введение препарата в сутки: препараты не вызывают образования гематом в области инъекций.
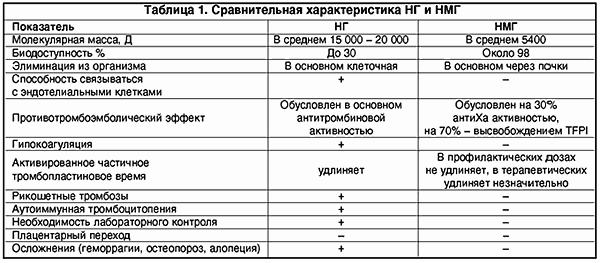
НМГ не вызывают гипокоагуляции, поскольку противотромботический эффект направлен на ингибцию Ха-фактора и внешнего пути свертывания крови; в гораздо меньшей мере подвержены влиянию антигепаринового фактора 4 тромбоцитов, соответственно крайне редко вызывают тромбоцитопению и не обусловливают иммунных тромбозов (табл. 1).
Учитывая механизм действия НМГ и результаты их применения в широкой клинической практике, большинство исследователей считают, что нет необходимости в лабораторном контроле при использовании НМГ в профилактических целях. Тем не менее оценку их антикоагулянтного эффекта можно проводить по анти-Ха-активности. Биологические методы контроля терапии НГ и НМГ с учетом их действия на различные компоненты системы гемостаза представлены в таблице 2.
До появления НМГ контроль терапии преследовал цель обеспечения адекватной дозы НГ во избежание опасных геморрагических осложнений. При применении НМГ практически не существует проблемы гипокоагуляционных эффектов. Однако, весьма актуален контроль эффективности препарата. Для этой цели можно использовать такие маркеры тромбофилии, как комплекс тромбин-антитробмин, фрагмены F1+2 протромбина и особенно продукты деградации фибрина-фибриногена. Маркеры внутрисосудистого свертывания крови и тромбофилии представлены в таблице 3.
Установление отсутствия трансплацентарного перехода НМГ открыло большие возможности широкого применения его в акушерской практике, особенно у беременных с заболеваниями сердечно-сосудистой системы, с АФС и при ряде состояний, сопровождающихся тромбофилией и внутрисосудистым свертыванием крови. Преимущественное воздействие НМГ на внешний путь свертывания крови открывает заманчивую перспективу лечения эндотелиальных изменений при гестозах.
Положительным свойством НМГ (в частности, надропарина кальция) является купирование в течение 2-3 дней ДВС-синдрома у беременных с гестозами. Как правило, это сопровождается и регрессом заболевания. Однако если основные проявления гестоза не исчезают, то терапия НМГ более 1 нед нецелесообразна. Возможно, наблюдаемый положительный эффект НМГ у беременных с начальными формами гестоза обусловлен воздействием на эндотелий. Помимо стабилизирующего влияния антиагрегантов и антикоагулянтов, НМГ препятствуют экспрессии фактора Виллебранда на эндотелии.
Раствор Фраксипарина выпускается в одноразовых шприцах по 0,3, 0,4, 0,6, 1 мл. Это удобно в применении, инъекции безболезненны и не оставляют гематом. Препарат вводят под кожу брюшной стенки, что делает возможным его применение в амбулаторных условиях.
Таким образом, применение НМГ в акушерской практике открывает новые перспективы для эффективной профилактики и лечения тромбоэмболических осложнений, заболеваний, протекающих с ДВС-синдромом, а также шока и шокоподобных состояний.