что такое минерализация костей
Остеопороз
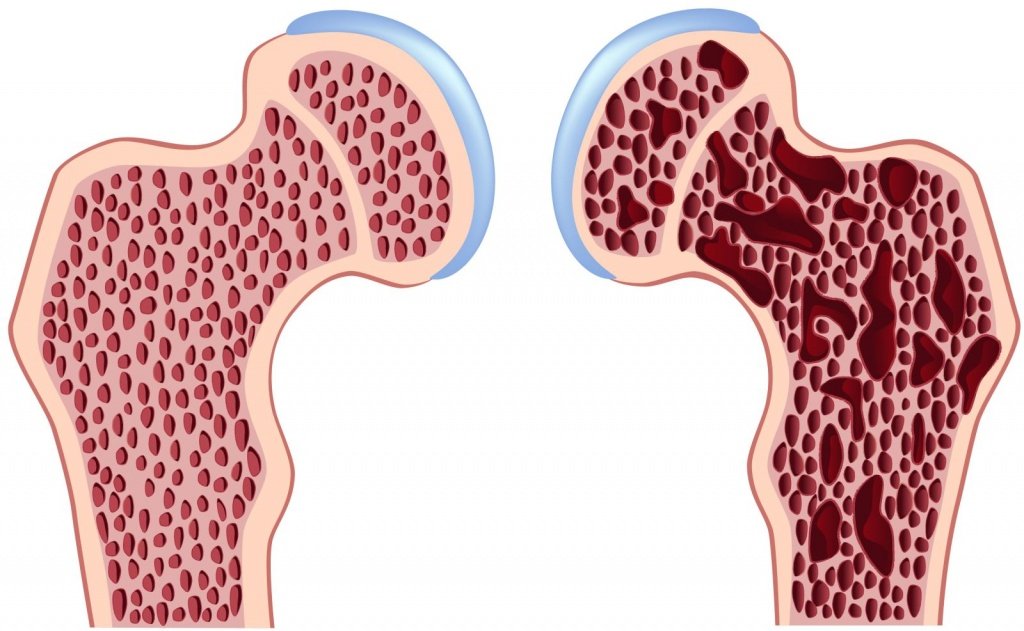
Остеопороз – системное заболевание скелета. Патология характеризуется снижением массы кости в единице объёма и нарушением структуры костной ткани, что приводит к увеличению хрупкости костей и высокому риску переломов. Все условия для лечения пациентов, страдающих разными видами остеопороза, созданы в Юсуповской больнице:
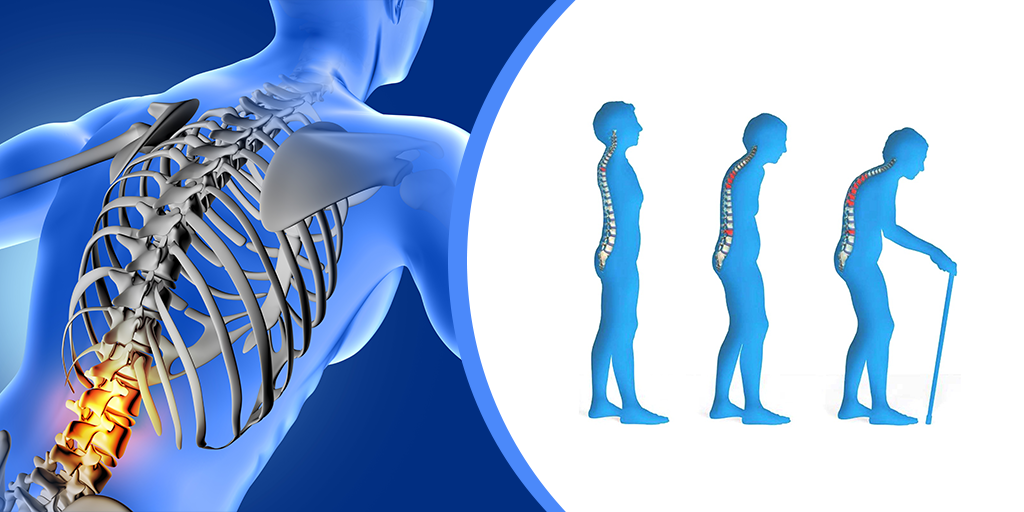
Костная масса определяет 75-80% прочности кости, которая зависит от структуры, минерализации, состояния органического матрикса, микроповреждений, сбалансированности процессов рассасывании старой кости и образования новой. На третьем десятилетии жизни человека начинается потеря костной массы. Если вовремя не диагностировать это состояние и не помочь организму справиться с ним, может развиться остеопороз.
Как свидетельствуют результаты статистических исследований, женщины болеют остеопорозом намного чаще мужчин. Какой врач лечит остеопороз у женщин, каковы его симптомы и признаки, как проводить диагностику и лечение остеопороза у женщин, можно узнать, позвонив по телефону контакт-центра Юсуповской больницы. Во время консультации можно не только уяснить для себя все непонятные моменты, но и ознакомиться с планом обследования или лечения.
Причины у женщин
Факторы риска развития заболевания у женщин и мужчин
К генетическим факторам риска развития остеопороза относится этническая принадлежность, пожилой возраст, семейная предрасположенность, низкая масса тела, хрупкое телосложение, большая осевая длина шейки бедра, женский пол, низкий пик костной массы.
Мнение эксперта
Ревматолог, врач высшей категории, член ассоциации ревматологов России
Остеопороз сохраняет лидирующие позиции в структуре инвалидизации. Снижение прочности костей приводит к развитию переломов. Согласно статистическим данным 9 млн человек страдают от переломов на фоне остеопороза. В России с осложнениями болезни сталкивается 24% населения. Смертность наступает в 40-50% случаев. Квалифицированная медицинская помощь на уровне стационара проводится в 13% всех обращений. ВОЗ приводит следующие данные: из 100% больных 25% полностью восстанавливаются, 50% присваивается группа инвалидности, оставшиеся 25% заканчивают летальным исходом.
Остеопороз является полиэтиологичным заболеванием. Воздействуя на провоцирующий фактор, врачи Юсуповской больницы купируют острые приступы патологии, а также снижают риск рецидива. Диагностика осуществляется с помощью КТ, МРТ, рентгена и УЗИ. Исследования позволяют быстро и информативно установить локализацию и степень развития патологии. Разработанный план лечения включает методы медикаментозной, диетической терапии, а также повышение подвижности суставов с помощью упражнений лечебной физкультуры.
Признаки
Признаки остеопороза у женщин в течение достаточно долгого времени остаются не замеченными ни пациенткой, ни ее родственниками. Практически единственный симптом остеопороза у женщин, который обращает на себя внимание, – болевой. Пациентки предъявляют жалобы на боли в области позвоночника, в частности его грудном и поясничном отделах. Как следствие возникает ограничение объема движений данных суставов. Прогрессирование заболевания приводит к изменению осанки, а рост пациентки постепенно уменьшается. Но данные симптомы остеопороза практически все пациентки связывают со старостью, тяжелым физическим трудом или недостатком физической активности, поэтому к специалисту не обращаются.
Степени тяжести
Диагностика остеопороза у женщин
Диагностика остеопороза у женщин основывается на сборе жалоб, анамнеза жизни и болезни, результатов осмотра специалиста и дополнительных методов исследования. Общие анализы крови и мочи не специфичны. Биохимический анализ крови необходим для определения кальция, фосфора в крови.
Лечение остеопороза у женщин и мужчин
Некоторым пациентам параллельно с минерализующей терапией назначают гормон кальцитонин. Он стимулирует поступление кальция из крови. Его действие осуществляется при участии парагормона и активированной формы витамина D2. Препарат, снижая повышенное содержание кальция в сыворотке крови, подавляет активность остеокластов и стимулирует образование и активность остеобластов, угнетает рассасывание участка кости. Он усиливает выделение кальция, натрия, фосфора с мочой за счёт снижения их обратного всасывания в почечных канальцах. При приёме кальцитонина концентрация кальция в сыворотке не опускается ниже значений нормы. Применяют кальцитонин подкожно, внутримышечно, внутривенно и интраназально.
Для лечения остеопороза у женщин, вступивших в менопаузу (старше 45-50 лет) применяют женские половые гормоны – эстрогены. Если лечение эстрогенами начинают в период менопаузы, оно снижает риск перелома шейки бедра до 50%. Современные эстрогеновые препараты оказывают двоякое действие. С одной стороны, они воздействуют на рецепторы клеток костной ткани, приводя к норме процессы образования и разрушения кости. С другой стороны, эти лекарственные средства не оказывают стимулирующего действия на половую систему женщины. Эстрогены назначают в таблетках и в виде пластыря (Vivelle, Estraderm, Alora).
Многие женщины, которые принимают эстрогены, отмечают побочные эффекты препаратов: болезненность молочных желез, влагалищные кровотечения, увеличение массы тела. Побочные эффекты эстрогенов эндокринологи Юсуповской больницы снижают за счёт правильной дозировки и комбинации с другими препаратами. Эстрогены противопоказаны женщинам, у которых оперативным путём удалена матка. Если пациентки не могут или не хотят принимать эстрогены, им назначают селективные модуляторы рецепторов эстрогена (ралоксифен, тамоксифен). Препарат не стимулирует молочные железы или матку, что снижает риск профиля гормональной терапии. Тамоксифен обычно используется для лечения некоторых видов рака молочной железы. Препарат также тормозит распад костей и сохраняет костную массу. Противопоказанием к назначению эстрогенов является наличие рака молочной железы у родственников пациентки.
К препаратам первой линии в лечении остеопороза у мужчин, постменопаузального, глюкокортико-индуцированного остеопороза являются современные аминобисфосфонаты. В клинической практике используют несколько бисфосфонатов (алендронат, ризедронат, ибандронат, золедроновую кислоту) с различными путями и режимами введения. Постменопаузальный остеопороз возникает вследствие ускоренной потерей костной массы у женщин после прекращения менструаций, в результате дефицита эстрогенов. Бифосфонаты в большей мере оказывают влияние именно на процесс обратного всасывания костной ткани.
У пациентов с остеопорозом, независимо от возраста, снижается всасывание кальция в кишечнике, что приводит к отрицательному кальциевому балансу. Дефицит витамина Д без выраженных клинических проявлений широко распространён не только у пожилых пациентов, но также примерно у половины людей моложе шестидесяти лет. Адекватное потребление витамина Д и кальция способствует не только к быстрому увеличению минеральной плотности костной массы, но и снижению частоты переломов бедренной кости и позвонков.
Всем людям старше шестидесяти лет следует потреблять в сутки 1200 мг алиментарного кальция и 800 МЕ витамина Д. Ревматологи рекомендуют лицам этой возрастной группы в сутки дополнительный приём препаратов кальция и витамина Д. Доза лекарственных средств зависит от особенностей питания, врачи Юсуповской больницы подбирают её индивидуально каждому пациенту. Для оптимального лечения всех форм остеопороза другими антиостеопоротическими препаратами назначают оптимальные дозы витамина Д и кальция в качестве базовой терапии.
Лечение остеопороза бисфосфонатами (алендронатом, ризедронатом) приводит к зависимому от дозы препаратов увеличению минеральной костной плотности и снижает риск переломов на 50% у пациентов с первичным и глюкокортикоидным остеопорозом. Бисфосфонаты прочно связываются с костным минералом, подавляют резорбцию костной ткани и длительно задерживаются в костной ткани.
Эффективные лекарственные средства лечения остеопороза – селективные модуляторы эстрогеновых рецепторов (ралоксифен). Они снижают риск переломов позвоночника. Препараты преимущественно влияют на костную ткань, не оказывают нежелательного действия на эндометрий (внутренний слой матки) и молочные железы.
Кальцитонины тормозят рассасывание кости за счёт первичного угнетения активности остеокластов и уменьшения их количества. Кальцитонин обладает выраженным обезболивающим действием, которое реализуют опиоидные системы головного мозга. Ревматологи назначают кальцитонины лосося (кальсинар, миакальцик).
Определенное вспомогательное значение для нормализации кальциевого равновесия и улучшения костного обмена имеет оссеин-гидроксиапатитный комплекс (остеогенон). Минеральная составляющая препарата стимулирует образование кости органическим компонентом и подавляет активные остеокласты. Это восстанавливает равновесие между образованием и разрушением костной ткани. В качестве симптоматической терапии для уменьшения болевого синдрома наряду с патогенетическими средствами (кальцитонином) используют анальгетики, нестероидные противовоспалительные препараты и миорелаксанты.
Врачи рекомендуют пациентам с остеопорозом пользоваться ортезами (корсетами). Их следует носить при боли в спине и компрессионных переломах тел позвонков. Ношение корсетов рекомендуется в постоянном или прерывистом режиме. От них следует освобождаться в период ночного отдыха.
Реабилитологи Юсуповской больницы в составе комплексной терапии остеопороза используют лечебную физкультуру и массаж. Каждому пациенту составляют индивидуальный комплекс гимнастических упражнений. Занятия проводит старший инструктор ЛФК. После лечения в клинике реабилитации пациенты выполняют их самостоятельно дома.
Осложнения
Профилактика остеопороза
Лечение остеопороза – это довольно трудный и длительный процесс. Он требует терпения и силы воли от пациента. По этой причине ревматологи Юсуповской больницы всем женщинам, которые перешагнули сорокалетний возраст, рекомендуют начать профилактику остеопороза. Многие сразу, как появляется подозрение на остеопороз, начинают налегать на творог и молочные продукты, принимать препараты кальция, чтобы предотвратить дальнейшее разрушение костей. Принимать комплексные витаминно-минеральные комплексы, которые содержат кальций, при остеопорозе бесполезно. Костная ткань состоит не только из кальция, а из 12 минералов, белка, жира и коллагена.
Кальций оказывает некоторую роль в профилактике остеопороза, но, употребляя большое количество продуктов, богатых кальцием, предотвратить развитие заболевания невозможно. Для профилактики остеопороза врачи назначают 1200 мг кальция в сутки в сочетании с 400-800 Ед витамина Д. В костях присутствует структурный белок – коллаген. Его с возрастом организм вырабатывает значительно меньше. Кости остаются крепкими и гибкими до тех пор, пока в них достаточно коллагена.
Самым важным фактором профилактики остеопороза является правильное питание. Рацион питания должен быть сбалансированным. В него обязательно следует включать мясо, фрукты, овощи, зелень, все виды орехов, цельнозерновые, бобовые и кисломолочные продуктов. Одним из основных методов профилактики остеопороза является физическая активность. Вслед за повышением мышечной активности улучшается кровоток, кости скелета получают достаточное количество питательных веществ. Реабилитологи Юсуповской больницы разрабатывают каждому пациенту индивидуальный комплекс лечебной гимнастики.
Врачи рекомендуют отказаться от курения и спиртных напитков, употребления продуктов, содержащих кофеин. У людей, которые ведут здоровый образ жизни и регулярно занимаются спортом, костно-мышечная система крепкая. Их до глубокой старости не беспокоят болезненные ощущения в мышцах и суставах.
Лечебная физкультура, гимнастика
ЛФК является обязательным элементом реабилитации пациентов, у которых диагностирован остеопороз. Регулярное выполнение упражнений позволяет снизить риск развития переломов. Развитая мышечная ткань стимулирует укрепление костной. Это предохраняет ее от повышенной ломкости. В результате ЛФК помогает не только укрепить кости, но и повысить их плотность.
Женщинам старше 50 лет рекомендуется регулярно выполнять упражнения как с лечебной, так и профилактической целью. Степень нагрузки определяется индивидуально. Учитывается возраст пациента, степень тяжести остеопороза, наличие или отсутствие сопутствующих заболеваний.
Питание, диета
Симптомы и лечение остеопороза тазобедренного сустава
Остеопороз тазобедренного сустава преимущественно протекает бессимптомно. Врачи устанавливают первичный диагноз во время обследования пациента с переломом шейки бедра. Пациенты, которые подвергаются операции эндопротезирования тазобедренного сустава после перелома шейки бедра, сталкиваются с проблемой нестабильности эндопротеза.
Стрессовое ремоделирование – это реакция костной ткани на имплант. Она проявляется усилением разрушения и образования костной ткани, что рассматривается как процесс адаптации к новым условиям. Изменение интенсивности ремоделирования способствует увеличению массы кости для создания тесного контакта с имплантом, с другой стороны, становится причиной развития асептической нестабильности и ограничивает жизнеспособность импланта.
Пациентов пожилого возраста с переломами шейки бедра, у которых установлен диагноз остеопороз по данным рентгенологического исследования или денситометрии, относят в группу высокого риска нестабильности эндопротезов. В Юсуповской больнице им проводят лечебные мероприятия для предупреждения прогрессирования остеопороза.
При наличии признаков остеопороза звоните по телефону контакт-центра Юсуповской больницы и записывайтесь на приём к ревматологу. Адекватная терапия при снижении минеральной плотности кости является действенным методом профилактики остеопороза, переломов кости и инвалидности.
Современные подходы к диагностике и лечению остеопороза
Рисунок 1. Микроархитектоника здоровой (слева) и остеопоретической (справа) трабекулярной кости. Методы диагностики остеопороза Денситометрия. Ультразвуковая сонография. Рентгенография. Исследование биохимических маркеров костного метаболи
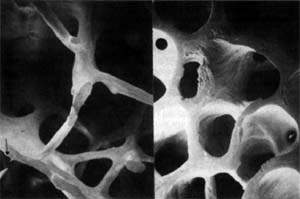 |
| Рисунок 1. Микроархитектоника здоровой (слева) и остеопоретической (справа) трабекулярной кости. |
Методы диагностики остеопороза Денситометрия. Ультразвуковая сонография. Рентгенография. Исследование биохимических маркеров костного метаболизма.
Остеопороз — это системное заболевание скелета, характеризующееся снижением костной массы и нарушением микроархитектоники костной ткани, ведущими к повышенной хрупкости костей с последующим увеличением риска их переломов (рис. 1). Помимо наиболее распространенного постменопаузального остеопороза, в настоящее время в цивилизованных странах в связи с растущей продолжительностью жизни все чаще встречается сенильный остеопороз, а также вторичный остеопороз, обусловленный различными заболеваниями (эндокринная патология, ревматические болезни, заболевания желудочно-кишечного тракта и пр.) или связанный с длительным приемом некоторых лекарственных препаратов, например кортикостероидов.
В настоящее время для диагностики остеопороза используются преимущественно неинвазивные методы, которые легковыполнимы, безопасны и могут повторяться неоднократно у одного и того же больного. К таким методам относятся рентгенографическое исследование, костная денситометрия и исследование биохимических маркеров костного метаболизма. Каждый из этих методов занимает свою нишу в диагностике заболе-вания.
С целью ранней диагностики остеопороза применяются различные технологии, объединенные под общим названием «костная денситометрия», с ее помощью можно определить минимальную плотность костной ткани (МПК), являющуюся главным критерием прочности кости. В настоящее время выделяют четыре типа и два подтипа технологий для измерения МПК:
В данном перечне отсутствует фотонная денситометрия — предшественница рентгеновской денситометрии, в последнее время используемая весьма редко.
 |
| Рисунок 2 |
Системы DXA являются наиболее изученными и широко применяются в клинической практике (рис. 2). DXA позволяет измерять МПК в центральных отделах скелета: в поясничном отделе позвоночника и в проксимальном отделе бедренной кости. В этих участках происходят наиболее тяжелые переломы. Кроме того, многие из этих приборов снабжены программой «все тело», позволяющей определить содержание минералов во всем скелете, а также исследовать мягкие ткани — мышечную и жировую. В новых модификациях приборов DXA имеется возможность латерального сканирования и морфометрического измерения позвонков,что значительно повышает информативность этого метода. Метод DXA также адаптирован для оценки состояния МПК в области периферических участков скелета, в частности в области предплечья и пяточной кости (рис. 3).
Радиографическая абсорбциометрия используется редко, поскольку требует специально оборудованного центра, где при помощи микроденситометра производится сканирование рентгеновских снимков фаланг и определяется их оптическая плотность.
 |
| Рисунок 3 |
Для определения МПК позвоночника можно использовать и QCT, которая является единственным методом, представляющим результаты исследования в трехмерном измерении. Возможность проведения измерений в поперечном сечении, заложенная в QCT, позволяет выделить этот метод среди других, так как он дает возможность дифференцированно оценивать МПК в трабекулярной и кортикальной костной ткани, фиксируя истинные значения МПК в г/см3 [1]. В отличие от DXA при QCT нет искажений МПК, связанных с тучностью пациента, а также вызванных сопутствующей патологией, например спондилоартритом и остеофитами, обызвествлением стенки аорты или участками остеосклероза, развивающимися в результате дегенеративных заболеваний или переломов позвонков. Но большие дозы облучения при QCT, а также высокая стоимость обследования ограничивают широкое применение этой технологии в диагностике остеопороза, использование ее оправданно лишь в ситуациях, требующих дифференциальной диагностики (рис. 4).
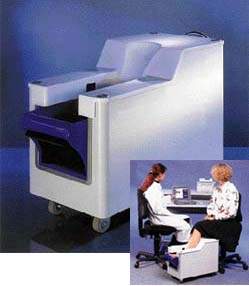 |
| Рисунок 4 |
В последние годы активно развивается ультразвуковая сонография, которая, в отличие от рентгеновской денситометрии, позволяет обследовать другие характеристики костной ткани: SOS — скорость распространения ультразвука в кости и BUA — широковолновое рассеивание (затухание) ультразвуковой волны в исследуемом участке скелета. Эти параметры, по данным многих исследователей, отражают степень эластичности и прочности костной ткани и достаточно высоко коррелируют с МПК позвоночника и шейки бедра [2]. В настоящее время многие специалисты высказывают мнение о том, что с помощью ультразвуковой денситометрии можно предсказывать риск переломов, тем самым обосновывая ее значение как метода для скрининга. Вопрос о возможности применения этих приборов в диагностике остеопороза и оценке эффективности терапии продолжает дискутироваться.
Рентгенография довольно активно используется для диагностики остеопороза и его осложнений. Однако ее нельзя отнести к методам ранней диагностики, поскольку рентгенологические признаки остеопороза появляются тогда, когда 20 — 30% костной массы уже потеряно [3]. Наиболее сложно оценить выраженность остеопороза в позвоночнике, поскольку ни один из его рентгенологических признаков не является специфичным. Часто рентгенография позволяет выявить остеопороз лишь на поздней стадии, когда уже имеются остеопоретические переломы. Для объективной оценки степени снижения минерализации костей разработаны так называемые полуколичественные методы. В основе их лежит вычисление вертебральных, феморальных и метакарпальных индексов. Но они также не могут претендовать на достаточную точность и чувствительность при выявлении ранней стадии заболевания (остеопении), хотя успешно применяются при эпидемиологических исследованиях распространенности остеопороза в популяции [4, 5]. Таким образом, основной функцией ренгенографического метода в диагностике остеопороза является обнаружение переломов, динамическое наблюдение за появлением новых переломов и дифференциальная диагностика остеопоретических переломов от других типов деформаций позвоночника.
С помощью методов «костной денситометрии» можно судить об основных параметрах прочности костной ткани, однако эти методы не дают никакой информации об уровне костного метаболизма. Уровень формирования и резорбции костной ткани может быть оценен несколькими способами: путем измерения ферментной активности костных клеток (остеобластов и остеокластов) или определения продуктов деградации костного матрикса, которые высвобождаются в циркуляцию в процессе костного обмена (табл. 1).
Таблица 1. Биохимические маркеры костного метаболизма
маркеры
мочи
Представленные в таблице костные маркеры являются предикторами потери костной массы, переломов костей скелета и используются для мониторинга антиостеопоретической терапии. По этим биохимическим показателям можно судить об эффективности терапии, об адекватности дозы препарата и о его переносимости. Особенно полезны костные маркеры для оценки эффективности терапии в сравнительно короткие промежутки времени, когда денситометрическое исследование еще не информативно (полагают, что повторные денситометрические исследования надо выполнять не чаще одного раза в год). Уровень маркеров костного метаболизма изучался в основном у женщин постменопаузального периода. Оказалось, что уровень почти всех маркеров, за исключением IPCP, повышен и коррелирует со снижением МПК [6]. Полагают, что сочетание денситометрии и исследования биохимических маркеров костного метаболизма позволит получить более полную информацию о риске развития постменопаузального остеопороза. По мнению P. Delmas (1996) увеличение скорости костной резорбции (по оценке уровней биохимических маркеров) существенно повышает риск развития переломов независимо от исходной костной массы пациентов [7]. Это связано с тем, что хрупкость кости при остеопорозе зависит не только от МПК, но и от нарушения микроархитектоники костной ткани, выраженность которой можно оценить с помощью биохимических маркеров костной резорбции. Это предположение подтверждается данными P. Garnero et al. (1996), полученными в рамках исследования EPIDOS [6]. Доказано, что увеличение уровня СТх или свободного диоксипиридинолина на 1SD от нормы ассоциировалось с 1,3- и 1,4-кратным увеличением риска переломов шейки бедра (рис. 5).
 |
| Рисунок 5. Комбинированная оценка МПК и скрытой костной резорбции для определения риска перелома шейки бедра у пожилых. МПК определялась по критериям ВОЗ с учетом показателей ниже 2,5 SD от нормальных показателей МПК у молодых здоровых женщин (Ts core |
При этом снижение МПК шейки бедра и увеличение маркеров костной резорбции, независимо друг от друга, связаны с высоким риском переломов шейки бедра. Для оценки эффективности проводимой терапии рекомендуется исследовать биохимические маркеры через каждые три месяца после начала лечения. При исследовании биохимических маркеров необходимо принимать во внимание факторы, влияющие на воспроизводимость результатов: диета, условия хранения материала, биологические факторы (циркадные и сезонные колебания, менструальный цикл, возраст, пол, наличие сопутствующих заболеваний и т. д.).
Многолетний опыт изучения остеопороза за рубежом показывает, что ни один из существующих в настоящее время лекарственных препаратов не может надежно восстановить количество и качество кости, поэтому основной мерой в борьбе с этим заболеванием является профилактика. Профилактику остеопороза надо начинать рано и уделять особое внимание средовым факторам, влияющим на достижение пика костной массы, который наступает примерно к тридцати годам. В числе этих факторов — питание и физическая активность, адекватное поступление в организм витамина D и инсоляция. К наиболее важным периодам относятся период роста кости (юношество), беременность, лактация и перименопауза. Пик костной массы может быть значительно улучшен за счет включения в рацион продуктов с повышенным содержанием кальция (прежде всего молочные и рыбные продукты). Суточное потребление кальция должно составлять в среднем 1000 — 1500 мг, предпочтительно с пищей. Регулярные физические упражнения с весовой нагрузкой в период роста кости приводят к увеличению пика костной массы. У взрослых после достижения пика костной массы адекватное потребление кальция, постоянная физическая нагрузка и наличие регулярного менструального цикла также способствует сохранению костной массы. Профилактику остеопороза среди взрослого населения нужно проводить в «группах риска».
Проблема лечения остеопороза за рубежом изучается давно, причем особенно активно в последнее десятилетие, что связано с введением денситометрии. Однако до настоящего времени не разработаны общепринятые терапевтические программы и режимы лечения этого заболевания, что, по-видимому объясняется его многофакторной природой и сложным патогенезом. Основная цель лечебных мероприятий — сбалансирование процессов костного метаболизма и сохранение или улучшение качества жизни пациента. Для этого необходимо добиться замедления или прекращения потери костной массы; уменьшить болевой синдром в позвоночнике и периферических костях; улучшить функциональное состояние больного и предотвратить возможные падения; восстановить трудоспособность и психоэмоциональное состояние. Наряду с этиопатогенетической терапией препаратами, направленными на нормализацию процессов ремоделирования костной ткани и на сохранение минерального гомеостаза, применяется и симптоматическая терапия, включающая в себя диету с повышенным содержанием солей кальция и фосфора, нестероидные противовоспалительные средства, анальгетики, миорелаксанты, которые позволяют уменьшить болевой синдром, мышечное напряжение и тем самым расширить двигательную активность пациента и ускорить начало реабилитационных мероприятий.
Реабилитация подразумевает лечебную физкультуру, ношение корсетов, плавание, курсы легкого массажа.
Все препараты для лечения остеопороза можно разделить на три группы:
В этиопатогенетической терапии остеопороза предпочтение отдается группе препаратов, подавляющих резорбцию костной ткани, вследствие их более высокой эффективности и сравнительно небольшого побочного действия.
В целом терапия остеопороза должна быть комплексной и проводить ее следует длительно в виде непрерывного или курсового лечения. Поскольку в настоящее время нет идеального препарата для лечения остеопороза, перспективна комбинированная терапия, в которой сочетаются препараты с различным механизмом действия, что позволяет потенцировать их антиостеопоретическое действие, снизить частоту и выраженность побочных эффектов.
| Профилактика остеопороза заключается в сбалансированном питании, физической активности, и адекватном поступлении в организм витамина D |
При комбинированной терапии лекарственные средства назначают одновременно или последовательно. Их выбор осуществляется индивидуально для каждого больного в зависимости от формы остеопороза, скорости костного обмена, тяжести клинического течения, сопутствующих заболеваний. Основным критерием эффективности любого антиостеопоретического средства является снижение частоты переломов, однако в каждом конкретном случае надо ориентироваться в первую очередь на показатели МПК по данным костной денситометрии и на биохимические маркеры костного обмена. Увеличение МПК более чем на 1% и нормализация биохимических показателей, если они были изменены, свидетельствуют об эффективности проводимой терапии. Учитываться должна и положительная динамика клинической картины: уменьшение болевого синдрома, повышение функциональной активности.
Таким образом, в настоящее время имеется довольно большой выбор диагностических методов, позволяющих установить диагноз остеопороза на разных стадиях, а также эффективных лекарственных препаратов, влияющих на различные звенья патогенеза остеопороза, способных уменьшить или купировать клинически выраженные симптомы заболевания, а также предупредить развитие переломов.