что такое ложное плодное яйцо
Что такое ложное плодное яйцо
Хорошо известно частичное совпадение эхографических данных на очень ранних сроках нормальной гестации, а также при неразвивающейся маточной беременности или внематочной беременности, что часто делает затруднительной точную диагностику. Эту проблему приходится решать путем лабораторных анализов, повторных ультразвуковых исследований и, в ряде случаев, путем хирургического вмешательства. Эти дополнительные мероприятия приводят к более позднему установлению диагноза, увеличению стоимости лечения и вероятности проведения инвазивных вмешательств.
В целом подходы к тактике ведения внематочной беременности как с точки зрения диагностики, так и лечения, уверенно продвигаются в сторону применения менее инвазивных или даже неинвазивных методов лечения. Значительную роль в развитии этого направления сыграли трансвагинальная эхография и цветовая допплерография. Довод в пользу диагностического хирургического вмешательства по поводу внематочной беременности заключался в том, что операция необходима в любом случае, поскольку во время нее может быть верифицирован диагноз.
В настоящее время такой подход стал менее обязательным благодаря возможности медикаментозного лечения с помощью одной внутримышечной инъекции метотрексата. Таким образом, по мере того как эхография становится более чувствительным и специфичным методом выявления внематочной беременности, задержки в отношении установления диагноза и его зависимость от хирургического вмешательства будут постепенно уменьшаться. Использование трансвагинальных датчиков улучшило результаты ультразвукового обследования при внематочной беременности, а дополнительное использование ЦДК увеличило их в еще большей степени.
Отсутствие плодного яйца в полости матки, что является одним из наиболее распространенных эхографических признаков при внематочной беременности, не имеет достаточной специфичности. Такое состояние имеет место на ранних сроках нормальной или неразвивающейся беременности до момента появления в полости матки плодного яйца, при неразвивающейся беременности после разрушения структуры плодного яйца и, естественно, при внематочной беременности. Специфичность этого признака повышается в сочетании с определением уровня хорионического гонадотропина (ХГ) в крови, особенно если его значения оказываются выше пороговой зоны, после которой при нормальной беременности плодное яйцо уже обязательно должно визуализироваться в полости матки с помощью эхографии.
Тем не менее существуют ограничения при использовании вышеперечисленных критериев. Так, несмотря на то что при их сочетании имеется повышенная вероятность диагноза внематочной беременности, остается значительная вероятность наличия неразвивающейся маточной беременности, при которой нежелательно лечить метотрексатом или выполнять лапароскопию. Кроме того, отсутствие плодного яйца в полости матки при эхографии полностью не исключается при значениях ХГ ниже пороговой зоны, описанной ранее. В этих ситуациях ЦДК способно выявлять характерные признаки васкуляризации на ранних сроках маточной беременности, как нормальной, так и неразвивающейся, при эхографически «пустой» полости матки и уровнях ХГ как выше, так и ниже пороговой зоны.
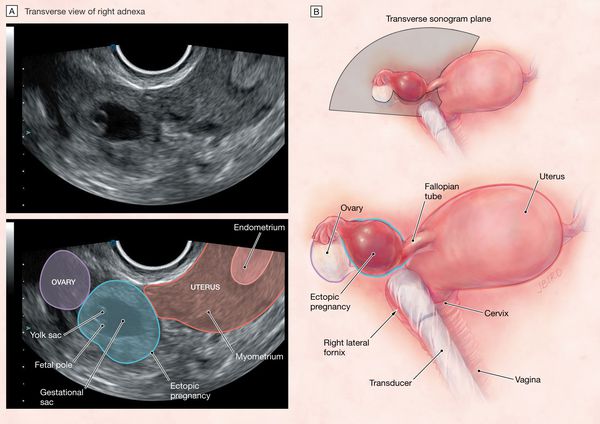
Очень малые по размерам жидкостные включения в эндометрии до момента появления утолщенного гиперэхогенного контура плодного яйца и до появления в его полости желточного мешка или эмбриона также остаются не окончательно дифференцированы с диагностической точки зрения. Хотя большинство этих жидкостных включений представляют собой нормальную маточную беременность, они также могут являться и неразвивающимся плодным яйцом или, что более неблагоприятно, оказаться «ложным» плодным яйцом, которое встречается, по данным литературы, в 8-29% случаев внематочной беременности.
Более того, даже более крупные по размерам патологического вида жидкостные образования в полости матки, обычно определяемые как неразвивающиеся маточные беременности, могут в действительности также оказаться «ложным» плодным яйцом. Однако с помощью ЦДК можно дифференцировать эти состояния благодаря преимуществам выявления особенностей васкуляризации, которые бывают характерны для каждого из них. Так, пациентке с подозрением на внематочную беременность после выявления с помощью трансвагинальной эхографии сомнительного по виду или нетипичного плодного яйца без эмбриона с целью уточнения диагноза должно быть выполнено цветовое допплеровское исследование для повышения специфичности диагностики.
Пустое плодное яйцо: симптомы и признаки
При неразвивающейся беременности наблюдается такое явление, как пустое плодное яйцо. Симптомы при этом могут быть совершенно разными и довольно часто женщины не могут связать патологию с теми или иными нарушениями в организме.
Ультразвуковое исследование, которое проводится при задержке менструального цикла, может выявить беременность, однако на ранних этапах отсутствие эмбриона в яйце диагностировать довольно трудно.
Пустое плодное яйцо. Причины аномалии
Причин, способных вызвать такую патологию, довольно много, среди них:
Таким образом, выявить точную причину, почему развилось пустое плодное яйцо в конкретном случае, практически невозможно. Обратите свое внимание на то, что минимализировать риск возникновения аномалии можно только в случае планированной беременности, когда еще до зачатия малыша будущие родители воздерживаются от стрессов, вредных привычек и ведут здоровый образ жизни. В противном случае, когда наступила незапланированная беременность, риск возникновения пустого плодного яйца можно свести на нет, придерживаясь рекомендаций лечащего врача и регулярно принимая фолиевую кислоту, так необходимую организму матери и плода.
Когда наступает беременность, пустое плодное яйцо можно диагностировать уже на пятой-шестой неделе, если используется точное, высокотехнологическое оборудование, которым оснащены современные центры репродуктивной медицины. В противном случае, первые «тревожные звонки» могут прозвенеть намного позже, когда начнутся кровянистые выделения и постепенное отторжение плода. Если говорить о статистических данных, то сейчас, в условиях современной экологической ситуации, одну из восьми беременностей сопровождает пустое плодное яйцо, причины при этом сильно отличаются в зависимости от особенностей организма. Однако если это случилось с вами не в первый раз, тогда необходимо срочно пройти дополнительные генетические исследования для выявления причины недуга и ее дальнейшего устранения.
Как диагностировать пустое плодное яйцо: ХГЧ и его результативность
Когда имеет место пустое плодное яйцо, ХГЧ-анализ не сможет этого диагностировать. Когда беременность наступает, первое время даже сам организм не подозревает о наличии нарушения и замирании плода, симптомы наблюдаются те же что и при обычном течении развития ребенка:
Разумеется, пустое плодное яйцо нельзя оставить и довести до рождения ребенка, поэтому необходимо очистить матку, проведя выскабливание под общим наркозом. Безусловно, это сложная медицинская операция, которая ранее довольно часто заканчивалась обильными кровопотерями, инфекциями. Однако сейчас медицина шагнула вперед, поэтому подобные манипуляции не должны вызвать опасений.
Симптомы пустого плодного яйца
Аномалия анембрионии или пустое плодное яйцо, причины возникновения которого все еще до конца не изучены, сопровождается симптомами, аналогичными протеканию нормальной маточной беременности. Уже позднее, когда замершая беременность переходит в последнюю стадию самопроизвольного прерывания, могут возникнуть сначала незначительные, а затем сильные кровотечения.
Такое явление говорит о том, что организм самовольно решил избавиться от беременности, а пустое плодное яйцо отторгается. В таком случае необходимо срочно обратиться к специалисту, однако паниковать не следует, ведь гораздо лучше, если организм женщины сам отторгает пустое тело, чем если бы его необходимо было к этому стимулировать медикаментозно или хирургически. Однако какие действия необходимо предпринять женщине, которая заподозрила у себя пустое плодное яйцо? ХГЧ, УЗИ и поход к врачу для выяснения причин и сдачи всех необходимых анализов – вот как следует поступить.
Беременным следует особенно чутко прислушиваться к своему организму и в случае малейших подозрений немедленно обращаться к компетентным и опытным докторам, которые обеспечат индивидуальное, комплексное лечение. Только так можно ожидать нормальную беременность после пустого плодного яйца в будущем.
Аномалии развития плодного яйца
Беременная женщина обязательно хоть единожды делает эхоскопию матки и органов малого таза. Если она посетит кабинет ультразвуковой диагностики, то может из заключения специалиста узнать, что у неё имеется патология плодного яйца. Такое заключение часто приводит будущую маму в состояние ступора, ведь она не знает, сможет ли выносить беременность и родить здорового ребёнка. А, по сути, такой вывод ни о чём не говорит. Только обобщив данные всех проведенных исследований, врач сможет поставить окончательный диагноз и спрогнозировать течение беременности.
Когда появляется плодное яйцо?
После того, как в брюшной полости сперматозоид внедрится в яйцеклетку, происходит их слияние и образуется плодное яйцо. Вначале это группа клеток, которые двигаются к матке и в пути продолжают делиться. Этот путь они проходят за десять дней и к тому времени, когда яйцо достигает матки, их становится 32! Затем образуются элементы плодного яйца: оболочки, плацента и пуповина. Оно покрывается верхним слоем, который называется хорионом, с помощью которого питается живительными веществами и получает кислород и крепится к стенке матки. Конечно, главный элемент плодного яйца – эмбрион. На последних неделях беременности плодное яйцо весит около пяти килограмм и полностью заполняет маточную полость.
Как развивается плодное яйцо в норме?
В срок от третьей до восьмой неделе беременности плодное яйцо выглядит как овал или окружность. При пяти или шести неделях беременности в его полости виден пузырёк, образованный желточным мешком, который обеспечивает плодное яйцо питанием. Оно имеет размеры от полутора до двух с половиной сантиметров. Здесь же виден зародыш, который расположен рядом с плодным яйцом и смотрится как полоска длиной около пяти сантиметров. В этом сроке можно во время ультразвукового исследования зафиксировать сердцебиение крохи. Сердечко сокращается с частотой 140 – 225 ударов в минуту. Если плодное яйцо 1 сантиметр, то оно плохо развивается. Проходит процесс дифферинциации клеток, они определяют, какая за какой орган будет отвечать в последующем. У плода в этот период начинает формироваться нервная трубка. К седьмой неделе зародыш открепляется от поверхности плодного яйца и формой напоминает букву С. В плодном яйце уже видна сформировавшаяся пуповина. В этот срок специалист может разглядеть головку, туловище и зачатки конечностей.
Когда плодное яйцо не лоцируется?
О том, что плодное яйцо не лоцируется, говоря тогда, когда его не видно в матке. Однако это не говорит, что не беременности. Если есть задержка месячных и положительные тесты на беременность, можно предположить, что имеется внематочная беременность. А вот эмбрион в плодном яйце можно увидеть только с шестой недели, так что до этого срока его там и не стоит искать.
Если два плодных яйца на УЗИ, то говорят о многоплодной беременности.
Какие существуют аномалии развития плодного яйца?
Проблемы с плодным яйцом могут возникнуть ещё по пути в матку. Если скорость передвижения яйца по маточным трубам слишком высока, то его оболочки не успевают полностью созреть и такая яйцеклетка не способна прикрепиться к стенке матки. Тогда случается выкидыш.
Плодное яйцо может прикрепиться низко. При низком креплении яйца не существует особой угрозы ни плоду, ни матери, но в таком случае часто развивается шеечная беременность. А вот при шеечной беременности стоит поторопиться и прервать её, так как здесь уже существует прямая угроза матери: в последующем придётся выполнить гистерэктомию, то есть, удалить матку.
Ложное плодное яйцо можно обнаружить при внематочной беременности. В этом яйце нет эмбриона, там имеется только скопление железистого секрета маточных труб либо крови. Если специалист не видит эмбрион на первой или второй неделе, то в этом нет ничего страшного – его там и не должно быть видно. А при истинно ложном плодном яйце сохранять беременность не имеет смысла.
Довольно часто во время эхоскопии выявляют плодное яйцо, которое деформировано. Какова же причина деформации? Такой порок развивается при повышенном тонусе матки, а причин для гипертонуса предостаточно: это стрессы, инфекции половых органов женщины, дисбаланс половых гормонов.
Маленькое плодное яйцо может быт диагностическим признаком замершей беременности. Однако следует иметь в виду, что эту аномалию устанавливают, учитывая соотношение размеров яйца со сроками беременности, поэтому нужно быть уверенным в том, что правильно определён именно срок.
Иногда специалист видит во время сеанса УЗИ, что плодное яйцо больше, чем эмбрион. Это может говорить о замершей беременности. НО в этом случае тоже следует иметь в виду, что срок беременности может быть неточным, яйцо просто не успело вырасти и на аппарате его сейчас не видно. В таком случае целесообразно повторить эхоскопию на седьмой неделе.
В норме плодное яйцо имеет округлую форму. Плодное яйцо вытянутой формы говорит о возможной потере эмбриона, то есть, о замершей беременности. В данном случае тоже не следует спешить с абортом. В случае если видно сокращение сердечка эмбриона, стоит понаблюдать в динамике за его дальнейшим развитием. Конечно, эхоскопию придётся делать неоднократно и достаточно часто.
Гистология плодного яйца
Гистология плодного яйца проводится после выкидыша или прерывания беременности. Если во время этого исследования в лаборатории обнаружат ворсинки хориона, то это значит, что была замершая беременность. Гистологию плодного яйца выполняют для исключения злокачественного перерождения, которое называется пузырный занос. Причину прерывания беременности нельзя узнать их гистологии плодного яйца, для этого надо выполнить генетическое исследование материала.
Вакуум аспирация плодного яйца
Для прерывания беременности в ранних сроках, до пяти недель, и получения материала из полости матки выполняют вакуум аспирацию плодного яйца. К её проведению имеются такие показания:
Применяют либо минимальную ручную вакуумную аспирацию, либо же машинную.
Процедура эта не считается операцией, она выполняется с применением местной анестезии либо под наркозом. Длится около пяти минут, при ней значительно меньше кровопотеря. После вакуум аспирации плодного яйца следует выполнить эхоскопию матки, дабы убедиться, что в её полости не осталось плодного яйца. Если же на УЗИ обнаружат остатки плодного яйца в матке, то выполнят выскабливание.
Патологию плодного яйца можно обнаружить только во время эхоскопии. Однако только на сновании результатов УЗИ не следует ставить диагноз и принимать решение о прерывании беременности. Только эхоскопическое наблюдение беременной в динамике и сопоставление данных УЗИ с результатами иных исследований помогут врачу поставить правильный диагноз и выбрать разумную тактику ведения беременности.
Беременна или нет? УЗИ покажет 5 причин отсутствия эмбриона
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/09/beremenna-ili-net.png?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/09/beremenna-ili-net.png?fit=824%2C550&ssl=1″ />
Иногда случается парадоксальный случай — у женщины прекращаются месячные, в тесте появляются две полоски, но УЗИ матки показывает, что эмбриона в матке нет. Беременна или нет в этом случае пациентка? Если беременна, то почему эмбрион не виден?
Причина 1: слишком раннее обращение
Оплодотворенная яйцеклетка, выглядящая, как небольшое темное пятнышко, обнаруживается в матке с 5-6 недель. В это время ее размеры составляют всего 5-7 мм. При трансвагинальном обследовании плодное яйцо видно на 4-5 неделе и его размер составляет 2-4 мм.
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/09/beremenna-ili-net.png?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/09/beremenna-ili-net.png?fit=824%2C550&ssl=1″ loading=»lazy» src=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/09/beremenna-ili-net.png?resize=897%2C599″ alt=»беременна или нет» width=»897″ height=»599″ srcset=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/09/beremenna-ili-net.png?w=897&ssl=1 897w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/09/beremenna-ili-net.png?resize=450%2C300&ssl=1 450w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/09/beremenna-ili-net.png?resize=824%2C550&ssl=1 824w, https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2017/09/beremenna-ili-net.png?resize=768%2C513&ssl=1 768w» sizes=»(max-width: 897px) 100vw, 897px» data-recalc-dims=»1″ />
Но женщина не всегда может точно определить время зачатия и беременности в неделях. Зародыш иногда слишком мал и поэтому не определяется. В этом случае нужно пройти обследование повторно.
Причина 2: ложноположительный результат
Тест на беременность реагирует не на наличие в матке плодного яйца, а на повышение уровня ХГЧ – гормона, называемого хорионическим гонадотропином.
Причина 3: внематочная беременность
Плодное яйцо иногда «застревает» в фаллопиевой трубе, идущей от яичника к матке, и эмбрион начинает развиваться там. Трубная беременность определяется хуже маточной. Точность ее обнаружения зависит от подготовки к УЗИ, расположения плодного яйца, и других факторов. Если зародыш нигде не найден, назначается повторное УЗ- обследование.
Плодное яйцо может прикрепиться к яичнику или органам брюшной полости. Обнаружить его там довольно сложно, но современные УЗ-аппараты справляются с этой задачей.
До развития ультразвуковой диагностики регистрировались случаи рождения доношенных детей после внематочной брюшной беременности. Но чаще вынашивание кончалось смертью мамы и малыша. Если женщина выживала, она всю жизнь мучилась от спаек внутри живота, мешающих работе внутренних органов.
В наши дни внематочную беременность любой локализации прерывают, чтобы избежать кровотечения, заражения крови, воспаления брюшины и других опасных осложнений.
Причина 4: пузырный занос
При этом заболевании ворсины хориона, впоследствии формирующего плаценту, перерождаются в мелкие пузырьки.
Причина пузырного заноса – неправильное слияние мужской и женской половых клеток, повлекшее потерю материнского генетического материала. Аномалия может развиться при оплодотворении яйцеклетки сразу двумя сперматозоидами.
При УЗ-обследовании в матке вместо плодного яйца обнаруживается скопление мелких пузырьков, создающих картину «снежной метели».
В зависимости от срока беременности, пузырный занос удаляют вакуум-экстракцией или хирургическим методом.
Заболевание провоцирует образование раковой опухоли матки – хорионэпителиомы. Поэтому женщине после окончания лечения нужно регулярно проходить УЗИ и сдавать кровь на ХГЧ.
Причина 4: анэмбриония
Так называется беременность, при которой развивающееся плодное яйцо не содержит эмбрион. Причина отклонения – нарушение оплодотворения и генетические мутации. Организм женщины пытается избавиться от дефектного плодного яйца, блокируя его развитие.
Анэмбриония часто диагностируется у женщин старше 35 лет. В этом возрасте половые клетки истощены, не обладают достаточным потенциалом для развития, поэтому оказываются «пустыми».
Беременность без эмбриона в возрасте после 35 лет сигнализирует, что в организме истощились яйцеклетки. Женщине нужно провести определение овариального запаса. Если своих половых клеток окажется недостаточно, целесообразно прибегнуть к искусственному оплодотворению.
Беременна или нет? Нет! Причина 5: ложная (мнимая) беременность
Это состояние возникает у дам, страстно желающих иметь ребенка, или наоборот, когда женщина панически боится оказаться в положении. Иногда психологическое влияние оказывает рождение малыша у близкой подруги или родственницы. С этим явлением не раз сталкивались царственные особы, которым не удавалось произвести на свет наследников престола. Последней жертвой ложной беременности стала Александра — жена Николая II, у которой долго не рождался сын.
Женщина внушает себе мысль о беременности, и у нее возникает токсикоз, увеличивается грудь и прекращаются месячные. Самовнушение бывает настолько сильным, что организм каким-то неведомым образом начинает вырабатывать ХГЧ и на тесте появляется слабая вторая полоска.
Но УЗИ матки все расставляет по местам. При ложной беременности в матке не обнаруживается плодное яйцо, а беременность не подтверждается. При повторном обследовании выявляется такая же картина.
Самое сложное для врача – убедить женщину, что беременности нет. Иногда для этого приходится прибегать к помощи психолога. Некоторые пациентки успокаиваются только после многократного прохождения УЗИ и нескольких сеансов гипноза.
Прошли времена, когда женщин госпитализировали с ложными схватками, сопровождающими мнимую беременность и разросшимися пузырными заносами. Родоразрешение по поводу доношенной внематочной брюшной беременности тоже стали уникальными. Ультразвук, диагностирующий отсутствие эмбриона в матке, избавил женщин от опасных осложнений.
Где сделать УЗИ матки для определения беременности в Санкт-Петербурге
Что такое внематочная беременность? Причины возникновения, диагностику и методы лечения разберем в статье доктора Климанов А. Ю., гинеколога со стажем в 19 лет.
Определение болезни. Причины заболевания
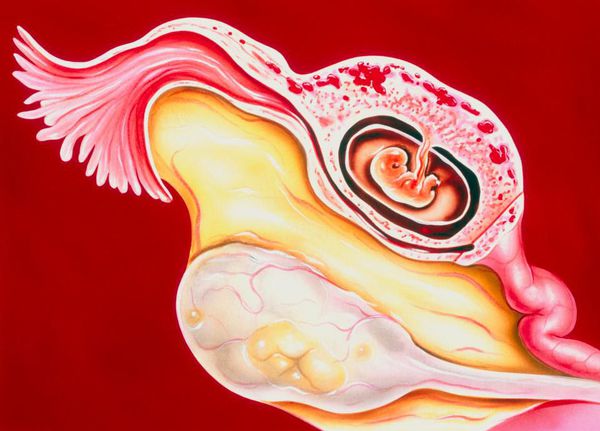
Внематочная беременность (или эктопическая беременность) — патология, развивающаяся вследствие имплантации и развития плодного яйца не в матке, а за её пределами.
Причины внематочной беременности
Причина большинства случаев эктопической беременности — нарушение перистальтической функции цилиндрического реснитчатого эпителия, выстилающего маточные трубы. Этому могут способствовать следующие фактора:
Есть ли шанс выносить ребёнка при внематочной беременности
Когда происходит разрыв фаллопиевой трубы
Если маточная труба разорвалась на более поздних сроках беременности, то кровопотеря сильнее и риск смерти женщины выше.
Симптомы беременности внематочной
Идут ли месячные при внематочной беременности
К первым признакам проявления эктопической беременности следует отнести задержку менструации, но при этом возможны «мажущие» кровянистые или коричневатые выделения из влагалища.
Признаки прогрессирующей внематочной беременности
Прогрессирующая внематочная беременность до возникновения осложнений похожа на беременность маточной локализации, сопровождаться весьма скудной клинической симптоматикой. [10] Зачастую лишь ультразвуковое исследование становится отправной точкой для установления диагноза.
У женщины возникают интермиттирующие болевые ощущения разной интенсивности в нижней части живота с распространением на прямую кишку, увеличение и нагрубание груди («каменная грудь»), симптомы токсикоза. [11]
Характерным признаком данной патологии является болезненность живота в месте прикрепления плодного яйца. Во многом симптомы и признаки внематочной беременности обуславливаются локализацией и стадией развития зародыша.
Признаки разрыва маточной трубы
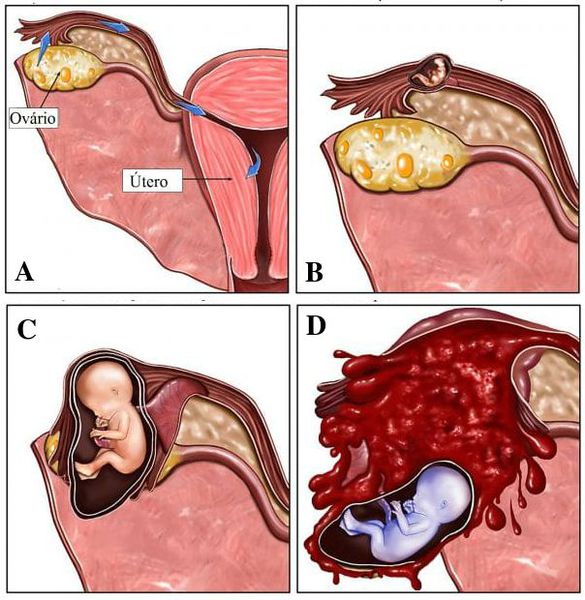
Наиболее остро клинические признаки данной патологии появляются, когда внематочная беременность осложняется разрывом маточной трубы. При этом происходит кровоизлияние в брюшную полость и возникает боль в животе.
Признаки трубного аборта
При трубном аборте плодное яйцо самостоятельно выходит из трубы, это сопровождается кровотечением и сильными болями в животе. При трубном аборте боль сильнее, чем при разрыве маточной трубы.
Патогенез беременности внематочной
При отсутствии патологических факторов, ядра яйцеклетки и сперматозоида сливаются в ампулярном отделе фаллопиевых труб, затем происходит миграция уже оплодотворённой яйцеклетки, и она имплантируется в полость матки. Транспортную функцию выполняют реснички эпителия, покрывающие фаллопиевы (маточные) трубы. Вследствие нарушения или снижения перистальтики эпителия появляется риск развития эктопической беременности. [13] Вместилище для плода, если тип беременности трубный, образуется непосредственно из оболочек фаллопиевых труб.
Что происходит при внематочном развитии эмбриона
Классификация и стадии развития беременности внематочной
Основополагающими признаками клинической классификации внематочной беременности принято считать локализацию и клиническую картину заболевания.
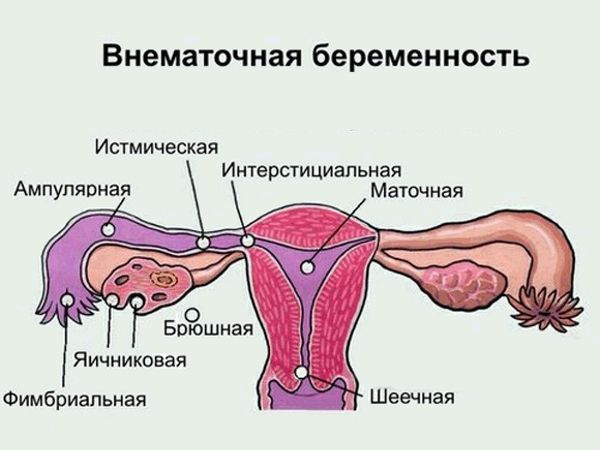
По локализации внематочная беременность бывает:
1. трубной (98%) — характеризуется прикреплением плодного яйца в отделе маточной трубы (ампулярный, истмический, интерстициальный и фимбриальный отделы);
2. яичниковой (0,1-0,7%) — интрафолликулярна (яйцеклетка сливается со сперматозоидом в овулированном фолликуле) или эпиофолликулярна (прикрепление и развитие плодного яйца на поверхности яичника);
3. беременностью в рудиментарном роге матки (0,1-0,9%) — возможна при наличии аномалий развития данного органа; в таком роге мышечная стенка развита недостаточно хорошо, что способно привести к разрыву и развитию кровотечения; [14] однако в литературе зафиксированы ситуации, когда исход такой беременности был благоприятным;
4. брюшной (0,3-0,4%) — оплодотворённая яйцеклетка прикрепляется к брюшной полости, имплантируется к кишечнику, сальнику, брюшине и её органам;
5. шеечной (0,1-0,4%) — прикрепление плодного яйца к цилиндрическому эпителию шейки матки;
6. интралигаментарной (0,1%) — плодное яйцо прикрепляется между листками широких маточных связок из-за разрыва маточной трубы;
7. беременностью в культе маточной трубы (0,08-0,1%); [15]
По клиническому течению внематочная беременность бывает:
Осложнения беременности внематочной
Эктопическая беременность, независимо от локализации, чревата грозными осложнениями! Любое подозрение на внематочную беременность требует консультации гинеколога и экстренной госпитализации в стационар.
Самый распространённый исход эктопической беременности — массивное кровотечение внутри брюшной полости. Пациенткам в подобном случае необходима экстренная оперативная терапия, интраоперационный и внешний гемостаз (остановка кровотечения препаратами СЗП, транексам), а также требуется восстановить объём циркулирующей крови. [21]
Зачастую внематочная беременность осложняется разрывом маточной трубы, к которой имплантировалось плодное яйцо. В таком случае у женщины станут проявляться симптомы «острого живота»:
По клиническому течению прервавшаяся трубная беременность похожа на апоплексию яичника (кровоизлияние в яичник), поэтому необходимо провести чёткую дифференциальную диагностику и вовремя оказать помощь в полном объёме.
Во время развития беременности в брюшной полости женщина может не предъявлять жалоб до определенного срока. Однако позже пациентки активно жалуются на общую слабость, обмороки, головокружения, болезненные ощущения в нижней части живота. Позднее присоединяются симптомы развития анемии — бледнеют кожные покровы и слизистые оболочки рта. Это обусловлено сдавлением и/или повреждением сосудов брюшной полости мелкого или среднего калибра. Внутренние кровотечения возникают в результате прорастания крупных сосудов ворсинами хориона. При прикреплении яйцеклетки в месте со скудным кровоснабжением плодное яйцо гибнет. Если плод имплантируется в хорошо кровоснабжаемую область, возможно продолжение развития беременности, однако до срока нормальной гестации донашивается редко. Симптоматика при брюшной беременности весьма вариабельна, отличие проявлений зависит от места прикрепления оплодотворённой яйцеклетки и от степени повреждённости внутренних органов.
Клиническая картина шеечной беременности зависит от срока гестации (полного количества недель беременности) и уровня прикрепления оплодотворённой яйцеклетки. Примечательно, что боль при подобной беременности женщины отмечают крайне редко, более характерным признаком являются кровотечения из влагалища, иногда достаточно обильные, нередко профузные (очень сильные). Шеечный тип беременности особо опасен для жизни и здоровья пациентки: шейка матки имеет хорошее кровоснабжение, поэтому риски развития массивного кровотечения, тромбогеморрагического синдрома (ДВС-синдром), геморрагического шока значительно выше! Как правило, развитие шеечной беременности происходит до 8-12 недель.
Яичниковая беременность зачастую прерывается уже на ранних сроках, в крайне редких случаях достигает второго триместра. Клиника в таком случае сходна с картиной при разрыве трубы вследствие прервавшейся трубной беременности. Осложнение беременности происходит в яичнике при разрыве тканей органа и последующим кровотечением.
Диагностика беременности внематочной
Почему при подозрении на беременность надо идти к врачу
При задержке менструации в 8-10 дней следует посетить гинеколога. Это поможет исключить риск внематочной беременности. Также доктор назначит необходимые анализы, которые предотвратят возможные осложнения других заболеваний.
Покажет ли тест внематочную беременность
Как правило, если происходит задержка менструации, то женщины самостоятельно выполняют тест на беременность ещё до обращения к врачу. Более информативным методом на данном этапе будет определение уровня хорионического гонадотропина (β-ХГ, ХГЧ) [26] в крови, вырабатывающийся при беременности. Референтные значения этого гормона при маточной беременности в значительной степени отличаются от тех же значений при внематочной беременности — такое отличие поможет сузить диагностический поиск. [27] Недостаточный прирост ХГЧ может свидетельствовать не только об эктопической беременности, но и о нарушениях маточной беременности. [28]
Уровень прогестерона также будет существенно различаться. Оценкой и интерпретацией результатов анализа занимается врач-гинеколог.
Клиническое обследование
К сожалению, диагностировать внематочную беременность на малых сроках достаточно сложно ввиду того, что клиническая симптоматика сходна с обычным течением беременности, когда развитие плодного яйца протекает в области матки. [25] Анамнез жизни и данные о гинекологических патологиях являются важными составляющими для постановки диагноза.
При бимануальном осмотре врач-гинеколог обнаруживает слегка увеличенную, мягкую и подвижную матку, в проекции придатков матки производит пальпацию пастозного образования, которое может оказаться подвижным с нечеткими контурами или же округлым тестообразной консистенции. Во время смещения матки выявляется острое болевое ощущение с иррадиацией в задний проход. Осмотр слизистых оболочек влагалища и шейки матки в зеркалах может выявить цианотичность (синюшность). Выявление характерных ранних признаков беременности — симптома Гегара (размягчение матки в области перешейка) и признака Пискачека (выпячивание матки куполообразной асимметричной формы) — говорит о слабоположительном или вовсе отрицательном результате.
Ультразвуковое исследование
Достаточно эффективным методом определения локализации оплодотворённой яйцеклетки является УЗИ трансвагинальным датчиком. [29] УЗИ необходимо сделать при сроке беременности 8 недель.
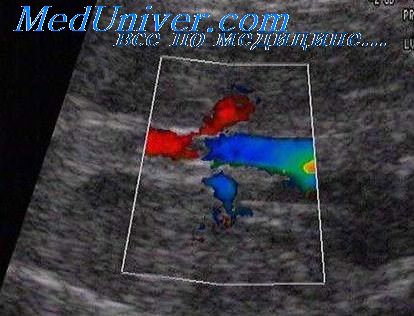
Во время ультразвукового исследования можно выявить не только эхографические признаки беременности и определить количество жидкости в брюшной полости и дугласовом пространстве, что является предопределяющим фактором в решении вопроса об оперативном вмешательстве. Наиболее достоверные эхографические признаки — это выявленные параовариальные образования с неровными и нечеткими контурами, а проведение допплерографии позволит отличить ложное плодное яйцо. [30]
Пункция брюшной полости через задний свод влагалища (кульдоцентез)
В рамках диагностики внематочной беременности этот метод считается устаревшим. Его применяют только в том случае, если нет возможности сделать УЗИ.
Диагностическое выскабливание полости матки
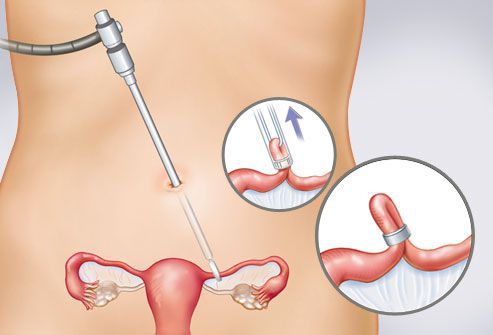
Диагностическая лапароскопия, пожалуй, самая информативная методика, необходимая для постановки диагноза. [31] [32] [33] В момент проведения хирург способен визуализировать расположение эмбриона и произвести санацию (оздоровление) брюшной полости, рассечь спайки, провести оперативную терапию. [34]
Дифференциальная диагностика
На догоспитальном этапе она проводится с угрозой прерывания беременности, дисфункциональными метроррагиями; при остром болевом синдроме — с апоплексией яичника, пельвиоперитонитом, перекрутом ножки кисты яичника, аппендицитом, перфорацией полого органа.
Лечение беременности внематочной
Когда необходимо обратиться к врачу
При подозрении на внематочную беременность пациентка должна быть срочно госпитализирована.
Хирургическое лечение
Преимущественно лечение эктопической беременности осуществляется только хирургическим путём. [35] [36] [37] [38] Выбор доступа — лапароскопический или лапаротомический — первоначально зависит от места протекания внематочной беременности, развившихся осложнений (массивного кровотечения в брюшной полости), квалификации хирурга и оснащения хирургического стационара, куда доставили пациентку.
Наиболее благоприятный прогноз выявляется у женщин с трубной эктопической беременностью. Операцией выбора при такой локализации беременности чаще всего является тубэктомия (удаление трубы к которой прикрепилось плодное яйцо). При нахождении плодного яйца в фимбриальном отделе возможно провести его эвакуацию, то есть «выдавливание» эмбриона через ампулу маточной трубы.
Нужно ли сохранять фаллопиевы трубы при внематочной беременности
В отдельных случаях есть смысл выполнения органосохраняющей реконструктивной операции — сальпинготомии и удаления плодного яйца. Обоснованием подобного операционного вмешательства будет являться наличие у женщины единственной маточной трубы, а также решение пациентки о сохранении репродуктивной функции. Однако существует ряд факторов, когда выполнение такой операции невозможно:
К осложнением выполненной сальпинготомии можно отнести:
К осложнениям выполненной тубэктомии можно отнести:
Беременность в рудиментарном роге матки, к сожалению, не всегда разрешаются в пользу пациентки. Иногда хирургу приходится прибегнуть даже к радикальной операции — ампутации матки, однако своевременная диагностика патологии и выявление анатомо-физиологических особенностей матки может значительно повлиять на исход.
Медикаментозное лечение
В некоторых случаях на одном из этапов показано артериальное введение препарата «Метотрексата» — эмбриотоксического препарата. [42] [43]
Помимо этого, параллельно пациентке назначают антибактериальные препараты, проводят гемостатическую терапию и мероприятия, направленные на снятие болевых ощущений. Ориентируясь на степень тяжести состояния, осуществляют коррекцию ОЦК и противоанемические препараты.
Реабилитация
После прерывания внематочной беременности может быть назначено санаторно-курортное лечение и приём комбинированных оральных контрацептивов (КОК).
Существуют ли народные методы лечения внематочной беременности
Безопасных народных методов избавления от внематочной беременности не существует. Их применение может привести к несвоевременному обращению к врачу и смерти женщины.
Прогноз. Профилактика
Последствия внематочной беременности
Профилактика
Исходя из факторов риска, приводящих к эктопической беременности, можно составить список правил, которые стоит соблюдать для её предупреждения:
При соблюдении этих несложных правил прогноз у заболевания благоприятный.
За дополнение статьи благодарим Оксану Быковскую — врача высшей категории, гинеколога, репродуктолога кандидат медицинских наук!