что такое лнг вмс
Контрацепция: внутриматочная спираль (ВМС)
ВМС бывают гормональные и негормональные.
Гормональная внутриматочная спираль (Мирена) содержит гормон левоноргестрел
Негормональные ВМС бывают трех видов: Т-образная, О-образная и Ф-образная.
Самая распространённая из негормональных ВМС – медьсодержащая (Cu) Юнона.
Существуют так же серебросодержащие (Ag) и золотосодержащие (Au) ВМС.
Принцип действия внутриматочных спиралей.
В основном действие ВМС обусловлено механическим препятствием для прохождения сперматозоидов.
Кроме того, под действием гормональной спирали (Mirena) происходит сгущение цервикальной слизи и подавление овуляции. В некоторых случаях оплодотворение всё же происходит, НО в таком случае ВМС препятствует имплантации.
На фоне использования гормональной ВМС менструации становятся менее обильные и в дальнейшем могут исчезнуть совсем. Это ожидаемая реакция эндометрия, а не побочный эффект. После удаления ВМС цикл восстанавливается.
Когда устанавливается ВМС?
При регулярном менструальном цикле медьсодержащая ВМС устанавливается в первые 12 дней после начала менструального кровотечения, а гормональная ВМС в первые 7 дней. В случае с гормональной ВМС контрацептивный эффект наступает через 7 дней с момента установки, поэтому в эти дни необходимо использовать дополнительный метод контрацепции. После установки медьсодержащей спирали можно жить половой жизнью открыто с момента установки.
Если менструальный цикл нерегулярный ВМС можно установить в любой день, при условии, что женщина точно не беременна! ВМС можно использовать в период грудного вскармливания (через 4 и более недель после родов).
Как происходит установка ВМС?
Перед установкой ВМС необходимо пройти обследования:
1. УЗИ ОМТ и УЗИ МЖ
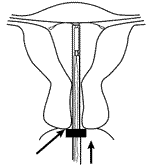
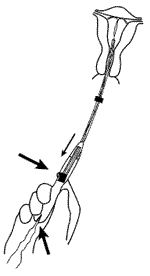
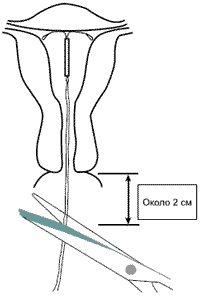
Непосредственно процесс установки занимает около 20 минут и происходит на гинекологическом кресле во время осмотра. ВМС вводится в полость матки, при этом во влагалище остаются контрольные усики (за которые в дальнейшем ВМС извлекается). Дискомфорта они вам не будут доставлять, НО нужно быть аккуратнее при использовании тампонов и их удалении, так как в результате лёгкого потягивания за усы может сместиться спираль и не будет контрацептивного эффекта.
ВМС можно использовать и нерожавшим девушкам, но существуют риски выпадения ВМС, так как матка у нерожавших меньших размеров.
Достоинства контрацепции с использованием ВМС.
Недостатки использования внутриматочной спирали.
Противопоказания к установке ВМС.
Автор: врач акушер-гинеколог Тараканова М.Ю.
Что такое лнг вмс
ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России, Москва, Россия
Ассоциация гинекологов-эндокринологов, Москва
ЛНГ-ВМС в помощь врачу в наиболее сложный период репродуктивного старения женщин
Журнал: Проблемы репродукции. 2016;22(1): 79-86
Юренева С. В., Ильина Л. М. ЛНГ-ВМС в помощь врачу в наиболее сложный период репродуктивного старения женщин. Проблемы репродукции. 2016;22(1):79-86.
Yureneva S V, Il’ina L M. LNG-IUS for helping a doctor during the most difficult period of women’s reproductive aging. Russian Journal of Human Reproduction. 2016;22(1):79-86.
https://doi.org/10.17116/repro201622179-86
ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России, Москва, Россия
Левоноргестрел-выделяющая система (ЛНГ-ВМС) Мирена помогает решить комплекс общеизвестных проблем переходного периода у женщин. Многочисленные преимущества менопаузальной гормональной терапии, включающей ЛНГ-ВМС в комбинации с различными формами эстрогенов, следующие: надежный контрацептивный эффект; лечение маточных кровотечений; эффективная защита эндометрия от развития гиперплазии при приеме эстрогенов; индивидуализация терапии; хорошая переносимость; отсутствие клинически значимого влияния на липидный и углеводный обмен или другие сердечно-сосудистые факторы риска. У женщин, использующих ЛНГ-ВМС плюс эстрогензаместительную терапию, улучшается качество жизни; приверженность лечению и показатель его продолжения остаются высокими.
ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии им. акад. В.И. Кулакова» Минздрава России, Москва, Россия
Ассоциация гинекологов-эндокринологов, Москва
Ведение женщин в переходный период представляет значительные трудности, поскольку врачу приходится решать комплекс проблем: контрацепция, лечение маточных кровотечений и первых вазомоторных симптомов, а также выявление возможных латентных кардиометаболических факторов риска будущих сердечно-сосудистых заболеваний (ССЗ).
В настоящее время левоноргестрел-выделяющая внутриматочная система (ЛНГ-ВМС; Мирена) лицензирована более чем в 130 странах мира в качестве контрацептивного средства, и в большинстве из них, в том числе и в России, дополнительным показанием служит лечение маточных кровотечений неорганического характера и защита эндометрия при назначении менопаузальной гормональной терапии (МГТ).
ЛНГ-ВМС — обоснованный выбор метода контрацепции в переходный период, вследствие его высокой надежности, кроме того, некоторые женщины могут иметь артериальную гипертензию, инсулинорезистентность, сахарный диабет 2-го типа (СД2) или венозную тромбоэмболию (ВТЭ) в анамнезе, что ограничивает использование эстрогенсодержащих контрацептивных средств.
Мирена продемонстрировала свою высокую эффективность при лечении женщин с обильными менструальными кровотечениями, в том числе в переходном периоде как в виде монотерапии, так и в комбинации с эстрогенами. ЛНГ-ВМС служит надежным методом профилактики гиперплазии у женщин, получающих терапию эстрогенами для лечения менопаузальных расстройств, независимо от дозы или пути их введения.
ЛНГ-ВМС в качестве прогестагенного компонента не противодействует эффектам эстрогенов в отношении менопаузальных симптомов как в пери-, так и в ранней постменопаузе, и позволяет использовать различные формы эстрогенов в составе МГТ.
Во многих исследованиях продемонстрирована метаболическая нейтральность ЛНГ-ВМС и отсутствие клинически значимого влияния на артериальное давление, липидный профиль, уровень С-реактивного белка, являющегося важным маркером субклинического воспаления и повышения риска ССЗ, на углеводный обмен и чувствительность к инсулину.
Таким образом, наличие зарегистрированного показания к применению в качестве прогестагенного компонента в составе МГТ выдвигает Мирену в первый ряд средств, оказывающих врачу существенную помощь при ведении женщин в непростой период возрастной перестройки репродуктивной системы. Комбинация ЛНГ-ВМС с различными формами эстрогенов представляет практичный, безопасный, долгосрочный и удобный метод лечения менопаузальных расстройств у женщин в перименопаузе («контрацепция, встроенная в МГТ»), что находит отражение в высоких показателях приверженности лечению.
Вне зависимости от возраста женщины в переходный период, определяемый с момента увеличения вариабельности продолжительности менструальных циклов (от 7 до 60 дней) [1], врачу приходится решать несколько важных клинических проблем: контрацепция, лечение маточных кровотечений, первых вазомоторных и других менопаузальных симптомов, а также выявление возможных латентных кардиометаболических факторов риска будущих ССЗ.
ЛНГ-ВМС; Мирена, изначально разрабатывалась в качестве обратимого контрацептивного средства длительного действия и продемонстрировала высокую эффективность и безопасность во многих исследованиях [2]. Мирена выделяет локально ЛНГ в дозе 20 мкг/сут и может использоваться непрерывно до 5 лет, после чего при наличии показаний вводится новая ВМС [3]. ЛНГ-ВМС лицензирована более чем в 130 странах мира в качестве контрацептивного средства, и в большинстве из них, в том числе и в России, дополнительным показанием служит лечение маточных кровотечений неорганического характера и защита эндометрия при назначении МГТ [4]. К настоящему времени совокупный международный опыт насчитывает 32 млн введений ЛНГ-ВМС, что подразумевает 96 млн женщин-лет наблюдения [5].
С начала 90-х годов прошлого века ЛНГ-ВМС успешно используют в качестве прогестагенного компонента в составе МГТ. Добавление прогестагенов у женщин с интактной маткой необходимо с позиций онкологической настороженности, поскольку назначение монотерапии эстрогенами повышает риск развития гиперплазии и даже рака эндометрия. Преимущества использования Мирены в перименопаузе (переходный период плюс первый год постменопаузы) и ранней постменопаузы [1] в составе МГТ множественны и включают: надежную контрацепцию, купирование менструальных кровотечений, отсутствие противодействия лечебному эффекту эстрогенов в отношении менопаузальных симптомов и метаболическая нейтральность. Все это укладывается в рамки вышеприведенных проблем переходного периода, поэтому рассмотрение данных вопросов может представить интерес для практического врача.
Внутриматочная контрацепция
Хотя у женщин в возрасте старше 35 лет фертильность непрерывно снижается, возможность наступления беременности в позднем репродуктивном периоде/в перименопаузе сохраняется и в 17,9% случаев она является незапланированной [6]. В США частота абортов у женщин в возрасте старше 35 лет в целом ниже, чем в популяции более молодых женщин, но это единственная группа, продемонстрировавшая увеличение данного показателя с 1998 по 2008 г. [7]. В Канаде частота абортов у женщин в возрасте 40 лет и старше составляет 4,3% от их общего числа; хотя в этой возрастной группе она ниже, чем у молодых женщин (13 на 1000 женщин), но остается достаточно высокой — 2,9 на 1000 женщин [8].Таким образом, проблема нежелательной беременности и «поздних» абортов не теряет своей актуальности вследствие морально-этических вопросов и неизбежных рисков для матери и новорожденного, если женщина решается ее сохранить.
Многие эксперты в своей клинической практике придерживаются следующих рекомендаций: после констатации стабильной ановуляции контрацепцию необходимо использовать в течение 1 года у женщин в возрасте старше 50 лет или 2 лет у более молодых женщин [9, 10]. Согласно современным рекомендациям, только возраст женщины не может служить противопоказанием ни для одного контрацептивного метода [11]. Однако с возрастом частота некоторых нарушений и заболеваний повышается, что требует ежегодной переоценки баланса польза/риск эстрогенсодержащих средств, применение которых на определенном этапе переходного периода может оказаться неприемлемым. ЛНГ-ВМС представляется обоснованным контрацептивным выбором у многих женщин старшего возраста, поскольку они уже могут иметь артериальную гипертензию, инсулинорезистентность, СД2 или ВТЭ в анамнезе, что ограничивает использование эстрогенсодержащих контрацептивных средств [12—14].
Мирена и кровотечения в перименопаузе
В переходный период менструальные кровотечения теряют регулярность, становятся непредсказуемыми по срокам и более обильными [15]. При появлении первых приливов назначение циклического и тем более непрерывного комбинированного режима МГТ до окончания первого года постменопаузы нередко приводит к прорывным кровотечениям [16].
Как уже отмечалось, во многих странах мира, включая Россию, ЛНГ-ВМС одобрена для лечения маточных кровотечений, не связанных с органическими нарушениями [4]. На фоне Мирены происходит снижение объема кровопотери более чем на 90% к 12-му месяцу лечения и отмечаются высокие показатели удовлетворения пациенток результатами лечения, поскольку купируются также дисменорея и тазовая боль [17, 18]. Хотя в начале лечения могут отмечаться нерегулярные кровотечения/«мажущие» выделения, к 12-му месяцу лечения аменорея развивается у 20—80% женщин [2, 19]. Результаты многих рандомизированных контролируемых исследований позволяют приравнять эффективность ЛНГ-ВМС к таковой абляции эндометрия. При этом во многих случаях пациенткам удается избежать хирургического лечения, а улучшение гематологических параметров и качества жизни на фоне ВМС-ЛНГ сопоставимы с результатами гистерэктомии [20—23]. С конца 90-х годов прошлого века ЛНГ-ВМС продемонстрировала свою эффективность при лечении женщин с обильными менструальными кровотечениями в перименопаузе, в том числе при сопутствующей патологии матки (аденомиоз и не субмукозная миома матки небольшого размера), часто встречающейся в этот период, хотя в инструкции по применению Мирены такие показания отсутствуют [24—26].
В перименопаузе назначение по поводу вазомоторных симптомов МГТ, включающей ЛНГ-ВМС в комбинации с различными формами эстрогенов (пероральными или трансдермальными), приводит к развитию аменореи к первому году лечения в 59—64%, ко второму году —в 62—67% и к пятому году лечения — в 67—85% случаев [27—29]. «Мажущие» выделения могут наблюдаться в течение первых 3—6 мес, однако к первому году лечения у большинства пациенток отмечается аменорея [27]. Наблюдение в течение 2 лет за женщинами в перименопаузе, получающими терапию эстрадиолом в непрерывном режиме (2 мг в 1—21-й день и затем 1 мг на 22—28-й день цикла) и норэтистероном (НЭТА) в циклическом режиме (1 мг в течение 13—22 дней цикла) или эстрадиолом (2 мг/сут) непрерывно в комбинации с ЛНГ-ВМС, продемонстрировало статистически значимое снижение выраженности менструальных кровотечений (p>0,001) при использовании Мирены по сравнению с традиционной пероральной МГТ. При этом аменорея отмечалась в 38% случаев и ни у одной пациентки на фоне НЭТА [30].
В ранней постменопаузе отмечается еще более высокий уровень аменореи, чем в перименопаузе, при применении МГТ, включающей ЛНГ-ВМС. Кровотечения/«мажущие» выделения (чаще последние) могут наблюдаться в течение первых 3 мес на фоне комбинации ЛНГ-ВМС с трансдермальным эстрадиолом (50 мкг/сут) по сравнению с непрерывным режимом терапии, включающей НЭТА (1 мг/сут) плюс эстрадиол (2 мг/сут), но это различие исчезает к 5-му месяцу лечения [31]. Еще в одном исследовании пациентки в постменопаузе в возрасте 45—66 лет использовали трансдермальный гель с эстрадиолом (1,5 мг/сут), а в качестве прогестагенного компонента — ЛНГ-ВМС или пероральный/вагинальный микронизированный прогестерон (100 мг/100—200 мг с 1-го по 25-й день цикла) в течение более 12 мес. Хотя «мажущие» выделения в течение первых 3 мес одинаково часто имели место в трех группах женщин, к 12-му месяцу лечения на фоне ЛНГ-ВМС аменорея отмечалась у 80% женщин, а на фоне перорального/вагинального прогестерона — в 67 и 53% случаев соответственно [32].
Таким образом, ЛНГ-ВМС помогает быстрее справиться с проблемой кровотечений в пери- и в ранней постменопаузе как в виде монотерапии, так и в комбинации с эстрогенами, назначаемыми для лечения менопаузальных симптомов, чем при использовании пероральных или вагинальных прогестагенов. Адекватное консультирование женщины перед введением Мирены и информирование о возможных кровотечениях/«мажущих» выделениях и их последующем снижении улучшают приверженность лечению [33]. У некоторых женщин могут быть предубеждения и неправильные представления относительно использования ВМС в переходном периоде. Нужно объяснить женщине, что при назначении эстрогенов для лечения вазомоторных симптомов пероральные прогестагены назначаются только с целью профилактики пролиферативных изменений в эндометрии, поэтому более логично использовать ЛНГ-ВМС (локальная защита там, где это необходимо), что минимизирует системное воздействие гормональной терапии.
Профилактика гиперплазии эндометрия при приеме эстрогенов в составе МГТ
Главными патогенетическими причинами развития гиперплазии эндометрия служат: ановуляция и чрезмерное влияние эстрогенов без противодействующих эффектов прогестерона; дисбаланс процессов пролиферации и апоптоза и изменение функции рецепторного аппарата эндометрия [34]. Вероятность развития гиперплазии эндометрия повышается на фоне повышенной активности инсулиноподобных факторов роста (ИПФР), особенно при наличии гиперинсулинемии, инсулинорезистентности и других метаболических нарушений, характерных для женщин более старшего возраста.
ЛНГ-ВМС оказывает выраженное локальное ингибирующее влияние на эндометрий с помощью множественных механизмов: модулирующее воздействие на рецепторный фенотип эндометрия и активность факторов роста, снижение пролиферативных процессов и, наоборот, активация процессов апоптоза и др., что крайне важно для профилактики гиперплазии эндометрия у женщин в перименопаузе [35, 36]. Профилактика гиперплазии эндометрия у женщин, получающих терапию эстрогенами для лечения менопаузальных расстройств, является важным не контрацептивным преимуществом ЛНГ-ВМС, хотя и не входит в число показаний для ее применения.
ЛНГ-ВМС продемонстрировала высокую эффективность в отношении защиты эндометрия при проведении сочетанного анализа результатов 6 клинических исследований с участием женщин в пери- и постменопаузе, результаты которого подробно представлены в обзоре [5]. В этих исследованиях Мирена использовалась в комбинации с эстрогенами и не было обнаружено ни одного случая гиперплазии эндометрия к пятому году лечения (верхняя граница одностороннего 95% доверительного интервала (ДИ): 0,28) [5]. В то же время у женщин, получавших ЛНГ перорально в дозе 75 мкг в циклическом режиме с 17-го по 28-й день цикла, частота гиперплазии эндометрия составила ко второму году лечения 0,42 на 100 женщин-лет (верхняя граница одностороннего 95% ДИ: 1,99). Следует особо отметить, что надежная защита эндометрия была продемонстрирована на фоне достаточно высоких доз эстрогенов (2 мг/сут эстрадиола перорально или 50 мкг/сут трансдермально в виде пластыря) в составе МГТ [5]. Признаки пролиферации эндометрия не выявлялись у 89,5% женщин на фоне МГТ, включавшей ЛНГ-ВМС, к первому году лечения и у 94,8 и 97,5% женщин ко второму и пятому годам лечения соответственно по сравнению с пациентками, получавшими циклический режим МГТ с пероральным ЛНГ: пролиферация отсутствовала в 84,9% случаев к первому году лечения против 87,2% случаев ко второму году лечения [5]. Хотя не было обнаружено случаев гиперплазии эндометрия на фоне комбинированной МГТ вне зависимости от пути введения прогестагена (перорально, вагинально или подкожно) [5], доказано, что степень ингибирования пролиферативных процессов в эндометрии выше на фоне Мирены по сравнению с пероральными прогестагенами [37, 38].
Систематический обзор и метаанализ данных у женщин в пери- и постменопаузе подтверждают выше приведенные данные: ЛНГ-ВМС высокоэффективна для профилактики гиперплазии у женщин, получающих терапию эстрогенами для лечения менопаузальных расстройств, независимо от дозы или пути их введения [39, 40].
ЛНГ-ВМС позволяет использовать различные формы эстрогенов в составе МГТ
Для переходного периода, особенно для его поздней стадии, когда интервалы между менструациями превышают 60 дней и периодически возникает состояние выраженной гипоэстрогении [1], характерно появление не только нарушений менструального цикла и маточных кровотечений, но и первых вазомоторных нарушений, снижающих качество жизни (quality of life — QOL) и общее благополучие женщин. Хочется еще раз подчеркнуть, что использование ЛНГ-ВМС в качестве прогестагенного компонента в составе МГТ позволяет индивидуализировать лечение и применять не только пероральные, но и парентеральные формы эстрогенов в зависимости от рисков и потребностей женщины.
Систематический обзор 9 двойных слепых рандомизированных клинических исследований показал высокую эффективность низкодозированных трансдермальных эстрогенов для лечения умеренных/тяжелых менопаузальных симптомов, являющихся главным показанием для этой терапии [41]. В рекомендациях Международного общества по менопаузе (International Menopause Society — IMS) от 2013 г. [42] подчеркивается:
— при парентеральном применении эстрогены и прогестерон минуют первичный пассаж через печень, в связи с чем обладают меньшим потенцирующим влиянием на белки печени и нейтральным метаболическим профилем, что имеет преимущества в отношении сердечно-сосудистого риска, в том числе тромбоэмболии;
— применение трансдермальной формы 17β-эстрадиола предпочтительно у женщин с гипертриглицеридемией, заболеваниями печени, поджелудочной железы, мигренями и при уровне систолического артериального давления >170 мм рт.ст. по сравнению с пероральными формами эстрогенов.
ЛНГ-ВМС в качестве прогестагенного компонента не противодействует эффектам эстрогенов в отношении менопаузальных симптомов как в пери-, так и в ранней постменопаузе. Физические (приливы, потливость, сухость влагалища и диспареуния) и психологические (раздражительность, депрессия) менопаузальные симптомы существенно снижались к 12-му месяцу лечения у женщин в перименопаузе на фоне комбинации ЛНГ-ВМС с пероральными эстрогенами [28, 43]. Результаты проспективного клинического исследования показали, что на фоне комбинации ЛНГ-ВМС с пероральным 17β-эстрадиолом (1 мг/сут) снижение менопаузальных симптомов к 6-му месяцу лечения было более значимым по сравнению с пероральным непрерывным комбинированным режимом МГТ, включающим такую же дозу эстрадиола (p 0,001) [59], поэтому авторы сочли такой режим оптимальным для женщин в постменопаузе с интактной маткой, особенно при повышении риска ССЗ.
Качество жизни, приемлемость и экономическая рентабельность лечения
Включение ЛНГ-ВМС в состав МГТ в переходном периоде коррелирует с улучшением качества жизни, связанного со здоровьем (health-related quality of life —HRQOL). H. Depypere и соавт. [29] обследовали группу женщин в перименопаузе в возрасте 46—51 года, завершивших переход от использования ЛНГ-ВМС только в качестве контрацептивного средства к комбинированной МГТ (дополнительное назначение трансдермальной или пероральной формы эстрадиола) [29]. Если до применения эстрогенов 29,4% женщин предъявляли жалобы хотя бы на один из симптомов шкалы Women’s Health Questionnaire (WHQ), включающей вопросы, касающиеся вазомоторных симптомов, нарушений сна и ухудшения качества жизни, то число таких женщин снизилось до 7,0 и 7,6% соответственно к 6-му и 12-му месяцу комбинированной терапии [29]. В этом исследовании не было отмечено увеличения числа дней, в которые наблюдались кровотечения/«мажущие» выделения при переходе от использования ЛНГ-ВМС с целью контрацепции к МГТ, наоборот, число таких дней продолжало снижаться. В целом переносимость лечения пациентки оценивали как «превосходную» или «хорошую» в 50,8 и 33,5% случаев соответственно и только 4,8% женщин определили ее как «плохую». Спустя 6 мес применения такой сочетанной терапии 89,9% женщин продолжали лечение [29]. В другом исследовании с использованием индекса EuroQuality of Life Visual Analogue Scale (EQVAS) повышение HRQOL было выше у женщин в постменопаузе на фоне ЛНГ-ВМС и перорального 17β-эстрадиола (1 мг/сут) по сравнению с традиционным пероральным комбинированным режимом МГТ, включающим такую же дозу эстрадиола (p>0,005) [44]. Возможно, на результаты лечения оказало влияние купирование не только менопаузальных симптомов, но и маточных кровотечений, часто встречающихся в переходном периоде. Это подтверждают результаты исследования S. Heliövaara-Peippo и соавт. [23], которые сравнивали показатели HRQOL и экономические затраты на лечение маточных кровотечений с помощью ЛНГ-ВМС и после гистерэктомии в течение 10-летнего последующего наблюдения. При этом Мирена была признана более экономически рентабельным методом лечения по сравнению с гистерэктомией.
Заключение
Наличие зарегистрированного показания к применению в качестве прогестагенного компонента в составе МГТ выдвигает Мирену в первый ряд средств, оказывающих врачу существенную помощь при ведении женщин в непростой период возрастной перестройки репродуктивной системы. К многочисленным преимуществам такой МГТ можно отнести следующие: надежный контрацептивный эффект; обеспечение эффективной защиты эндометрия от развития гиперплазии при приеме эстрогенов; возможное появление мажущих выделений на начальных этапах лечения сменяется высоким показателем аменореи; возможность индивидуализации терапии с применением различных доз и пути введения эстрогенов; хорошая переносимость; профиль безопасности сопоставим с таковым у женщин в пременопаузе, использующих ЛНГ-ВМС только с целью контрацепции; отсутствие клинически значимого влияния на липидный и углеводный обмен или другие сердечно-сосудистые факторы риска, особенно в случае комбинации Мирены с трансдермальным эстрогеном; и удобная форма введения прогестагена, что нашло отражение в высоких показателях приверженности лечению.
Внутриматочная контрацепция. Внутриматочные гормональные рилизинг-системы
Данная брошюра содержит раздел по внутриматочным гормональным рилизинг-системам из книги «Внутриматочная контрацепция» В.Н. Прилепской, А.В. Тагиевой, Е.А. Межеветиновой (М.: ГЭОТАР-Медиа, 2010)
Москва
ИЗДАТЕЛЬСКАЯ ГРУППА
«ГЭОТАР- Медиа» 2010
Внутриматочные гормональные рилизинг-системы — наиболее эффективные и перспективные контрацептивы
Главным этапом в разработке ВМС стало создание гормонвысвобождающих внутриматочных систем (III поколение ВМК).
В 1976 г. в США разработано первое гормонпродуцирующее гормональное ВМС «Прогестасерт» Т-образной формы, изготовленное из этиленвинилацетатного полимера, содержащего диоксид титана. В вертикальном стержне контрацептива расположен резервуар, содержащий 38 мг прогестерона с хлоридом бария, распыленным в силиконе. Скорость выделения прогестерона — 65 мкг/сут. Основной недостаток «Прогестасерта» — короткая продолжительность контрацептивного и терапевтического действия (12– 18 мес) из-за небольшого количества гормона в резервуаре. По этой причине, а также из-за повышенного риска развития внематочной беременности «Прогестасерт» не получил широкого распространения.
По данным многочисленных исследователей, наиболее эффективным и перспективным ВМС является ЛНГ-ВМС, которое было разработано компанией «Лейрас Фармасью-тикалс» в Финляндии в 1975 г., коммерческое название препарата — «Левонова». В настоящее время он широко распространен во многих странах, а в Великобритании, Сингапуре и других странах мира, в том числе и в России, зарегистрирован под названием «Мирена».
ЛНГ был выбран как компонент внутриматочной системы, так как он является одним из наиболее сильнодействующих прогестинов, обладает выраженным сродством к рецепторам прогестерона, проявляет 100% биологическую активность. ЛНГ — синтетический гестаген из группы 19-норстероидов, является самым активным из известных гестагенов, обладает сильными антиэстрогенным и антигонадотропным эффектами и слабыми андрогенными свойствами.
ЛНГ метаболизируется в эндометрии не так быстро, как прогестерон, и оказывает выраженное влияние на эндометрий. ЛНГ, поступающий из резервуара «Мирены», попадает в полость матки, затем через сеть капилляров в базальном слое эндометрия мигрирует в системный кровоток и органы-мишени, но выделяемая доза его настолько мала, что возможность появления системных побочных реакций минимальна. Спустя 15 мин после введения «Мирены» ЛНГ можно определить в плазме крови, где он главным образом реагирует с белком, связывающим половые стероиды сродство которого к ЛНГ выше, чем к эндогенным стероидам.
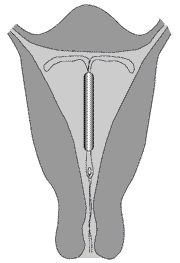
ЛНГ внутриматочная гормональная рилизинг-система «Мирена» представляет собой пластиковое Т-образное ВМС с резервуаром диаметром 2,8 мм, содержащим 52 мг ЛНГ, который расположен вокруг вертикального стержня в виде муфты длиной 19 мм. Резервуар покрыт полидиметилсилоксановой мембраной, регулирующей и поддерживающей скорость выделения ЛНГ до 20 мкг/сут. Общая длина ВМС составляет 32 мм.
Техника введения «Мирены» несколько отличается от таковой при введении обычных ВМС в связи с большим диаметром устройства из-за наличия резервуара с гормональным препаратом. Поэтому иногда требуются расширение цервикального канала и местная анестезия.
Механизм контрацептивного действия «Мирены»
Высокий контрацептивный эффект «Мирены» достигается несколькими механизмами:
«Мирена» оказывает многогранное действие на эндометрий:
Железы эндометрия уменьшаются в размерах, атрофируются, строма становится отечной, развивается децидуальная реакция, стенки сосудов утолщаются и фиброзируются, происходит тромбоз капилляров. Иногда возникают воспалительная реакция, инфильтрация лейкоцитами, некроз стромы эндометрия. Н. Critchley et al. (1998) провели морфологическое исследование эндометрия у 14 здоровых женщин до и через 12 мес после введения ЛНГ-ВМС. Авторы изучили концентрацию и локализацию стероидных рецепторов в эндометрии. До введения ЛНГ-ВМС биопсия эндометрия выявила нормальную морфологическую картину, которая соответствовала пролиферативной и секреторной фазам цикла. Через 12 мес после введения ЛНГ-ВМС обнаружена атрофия желез эндометрия, псевдодецидуолизация стромы, значительное уменьшение концентрации эстрогеновых рецепторов и прогестероновых рецепторов, в результате чего, по их мнению, нарушаются морфология и функция эндометрия.
На фоне высокой концентрации ЛНГ в эндометрии происходит торможение пролиферативных процессов, подавление митотической активности клеток эндометрия и миометрия, снижение его чувствительности к эстрадиолу, в чем и заключаются антиэстрогенный и антимитотический эффекты «Мирены». Полагают, что последние реализуются через прямое влияние высоких концентраций ЛНГ на эстрогеновые рецепторы, расположенные в эндометрии. P. Zhu et al. (1999) провели биопсию эндометрия до и через 12 мес после введения ЛНГ-ВМС в позднюю фазу пролиферации (на 10–12-й день цикла) для определения концентрации эстрогеновых и прогестероновых рецепторов. Концентрация их оказалась значительно ниже через 12 мес после введения ЛНГ-ВМС, чем авторы и объясняют контрацептивный эффект и наступление аменореи. Одним из факторов, опосредующим митотический эффект эстрогенов на эндометрий, является инсулиноподобный фактор роста-1. В экспериментальном исследовании F. Pekonen et al. (1992) показано, что на фоне применения «Мирены» в эндометрии повышается продукция протеина, связывающего инсулиноподобный фактор роста-1, что также способствует подавлению стимулирующего влияния эстрогенов на митотическую активность эндометрия.
Левоноргестрел не подвергается такому быстрому превращению в эндометрии, как прогестерон, поэтому оказывает более выраженное местное действие.
В настоящее время все еще обсуждается роль изменений цервикальной слизи в контрацептивном эффекте «Мирены». Так, некоторые исследователи отмечают, что на фоне применения «Мирены» снижается продукция слизи в цервикальном канале. M.E. Ortiz et al. (1987) отметили увеличение вязкости шеечной слизи за счет повышения ее плотности, что затрудняет прохождение в полость матки не только сперматозоидов, но и патогенных микроорганизмов. У женщин, которые использовали «Мирену» более 7 лет, обнаружено сохранение фертильной шеечной слизи в 69% овуляторных циклов.
В литературе имеются сведения о том, что левоноргестрел и его производные могут оказывать и прямое воздействие на сперматозоиды путем подавления их функциональной активности. Значительное подавление функции эндометрия также может способствовать нарушению миграции сперматозоидов в маточные трубы.
Для того чтобы решить вопрос, отмечается ли торможение процессов овуляции при применении ЛНГ-ВМС «Мирена» или нет, было проведено большое количество исследований. Многие исследователи едины во мнении, что на фоне «Мирены» овуляторная функция яичников не подавляется. По мнению M. Coleman (1997), на протяжении первого года до 78,5% менструальных циклов бывают овуляторными, и лишь в небольшом проценте случаев отмечается торможение процессов овуляции с последующим развитием неполноценной лютеиновой фазы.
Аменорея, наступающая в результате использования ЛНГ-ВМС, обусловлена не подавлением функции яичников, а реакцией эндометрия на локальное действие ЛНГ. При применении «Мирены» изменения в гипоталамо-гипофизарной системе незначительны: слабовыраженное торможение секреции лютеинизирующего гормона в середине менструального цикла и нарушение процессов овуляции и регрессии желтого тела.
I. Barbosa et al. (1990) приводят данные о снижении пиковой концентрации лютеинизирующего гормона через четыре года использования «Мирены» как у женщин с нормальной овуляцией, так и у пациенток с недостаточностью лютеиновой фазы цикла. Влияние ЛНГ на функцию яичников зависит от уровней гормона в плазме крови, которые различны у каждой пациентки. Описывая функцию яичников на фоне применения ЛНГ-ВМС, одни авторы указывают, что после первого года использования «Мирены» 85% менструальных циклов остаются овуляторными. По другим данным, в течение первого года применения «Мирены» подавление овуляции отмечено у 55% женщин, а через 6 лет — у 14%. Ановуляторные циклы коррелируют с высокой концентрацией ЛНГ в плазме крови.
По данным I. Barbosa et al. (1990), циклическая функция яичников сохраняется при использовании ЛНГ-ВМС вне зависимости от наличия или отсутствия менструальных кровотечений. Аменорея обусловлена локальным воздействием ЛНГ на эндометрий. Главную роль в предупреждении беременности играет не подавление овуляции, а изменение морфологии и функции эндометрия.
В связи с изменениями, происходящими в эндометрии под воздействием ЛНГ-ВМС, уменьшаются количество и длительность менструального кровотечения, так как эндометрий не отвечает на пролиферативное воздействие эстрадиола. У женщин с нормальной менструальной кровопотерей число дней кровотечения уменьшается и через 1 год оно может составить 1 день. При меноррагии уже через 3 мес объем кровопотери уменьшается на 86%, через 1 год — на 97%. Из всего вышеизложенного следует, что выделение ЛНГ в полость матки приводит к невыраженным изменениям функции яичников, а аменорея, которая развивается у 20% женщин в течение первого года применения «Мирены», в первую очередь обусловлена локальным воздействием ЛНГ на эндометрий, а не торможением функции гипоталамо-гипофизарной системы и яичников.
Andersson et al. (1994) отметили, что ЛНГ-ВМС в значительной большей мере предохраняет от внематочной беременности по сравнению с другими внутриматочными средствами. По результатам европейского многоцентрового исследования, частота внематочной беременности на 100 женщин-лет составила 0,2 для «Мирены» (5615 женщин-лет) и 2,5 для Nova-T (2776 женщин-лет).
Преимущества метода:
Недостатки:
Возможные побочные реакции и осложнения
Наиболее частыми осложнениями являются нарушение менструального цикла и ациклические скудные кровянистые выделения, а также тошнота, головная боль, нагрубание молочных желез, акне, которые исчезают без дополнительного лечения и не считаются показаниями для удаления контрацептива.
Самый распространенный побочный эффект «Мирены» в первые три месяца — ациклические скудные кровянистые выделения и нерегулярный менструальный цикл. При сравнении характера менструальных циклов у женщин с ЛНГ-ВМС и Nova-T обнаружено, что в первые два месяца продолжительность менструального кровотечения и ациклических скудных кровянистых выделений значительно выше на фоне применения «Мирены», но уже к третьему и четвертому месяцу эти различия исчезали, а через пять месяцев количество дней менструальных и ациклических кровотечений в группе с «Миреной» резко снизилось по сравнению с группой использовавших Nova-T.
По данным F. Sturridge et al. (1997), более чем у 10% женщин через пять месяцев после введения «Мирены» наступает аменорея, обусловленная атрофией эндометрия вследствие местного воздействия ЛНГ, но не нарушения функции яичников. Примечательно, что многие авторы считают неприемлемым использование термина «аменорея» для обозначения отсутствия менструаций на фоне использования ЛНГ-ВМС ввиду того, что аменорея в данном случае является симптомом, а не заболеванием, и может расцениваться как лечебный эффект данного метода контрацепции.
C.S. Nilsson et al. (1984) выявили значительное уменьшение объема менструальной кровопотери на фоне применения «Мирены» по сравнению с характером менструации до введения ВМС или в сравнении с менструациями на фоне медьсодержащих средств. Средняя кровопотеря в течение трех циклов для «Мирены» составила в данном исследовании 72 мл, а для медьсодержащих — 112 мл. По итогам ретроспективного исследования, объем менструальной кровопотери уменьшался на 62–75% в течение первых трех месяцев у всех женщин (у пациенток с меноррагией — на 86%) и на 96% — через год применения ЛНГ-ВМС.
Иногда у пациенток возникают симптомы депрессии в течение первых месяцев после введения «Мирены», что специалисты объясняют низкой концентрацией эстрадиола в плазме крови.
Головная боль на фоне применения ЛНГ-ВМС наблюдается у 5–10% женщин. Как правило, она исчезает через 2–3 мес и не требует специального лечения. Иногда наблюдается нагрубание молочных желез преимущественно у пациенток с высокой концентрацией эстрадиола в плазме крови или при наличии неовулированного фолликула.
На фоне применения «Мирены» могут возникать функциональные кисты яичников, однако обычно они подвергались обратному развитию без лечения и не являются показанием для удаления ВМС.
Частота возникновения ВЗОМТ при использовании ЛНГ-ВМС невелика. Общий показатель составил 0,5 по сравнению с 2,0 при использовании T Cu-200 Ag (Toivonen J., 1991), что позволило авторам сделать вывод о защитном действии ЛНГ-ВМС против воспалительных заболеваний половых органов. Полагают, что достоверное снижение ВЗОМТ на фоне «Мирены» позволяет расширить показания к ее применению. Поэтому для профилактики этого осложнения необходимо предварительное обследование на инфекции, передающиеся половым путем, особенно у женщин моложе 25 лет и тех, кто недавно сменил партнера.
Выраженность побочных эффектов ослабляется с увеличением продолжительности использования ЛНГ-ВМС.
По данным В.Н. Прилепской и соавт. (2000), наиболее часто встречающимися побочными реакциями при применении «Мирены» являются: ациклические межменструальные кровянистые выделения (50,8%), нагрубание молочных желез (15,4%) и акне (15,4%), которые появляются в первые 2–3 мес контрацепции и в последующем исчезают без назначения какой-либо терапии. У 38,5% женщин к концу первого года наблюдения возникает аменорея.
Эффективность и восстановление фертильности после отмены
По данным многочисленных исследований, высокая контрацептивная эффективность ЛНГ-ВМС (индекс Перля 0–0,3) сравнима с хирургической стерилизацией, но в отличие от нее контрацептивный метод полностью обратим.
Важным критерием достоинства любого контрацептивного средства является сохранение впоследствии репродуктивной функции.
Контрацептивное действие ЛНГ-ВМС полностью обратимо. На основании ряда многочисленных исследований можно сделать вывод, что после удаления «Мирены» фертильность женщины восстанавливается достаточно быстро: в течение года частота запланированных беременностей достигает 79,1–96,4%. Состояние эндометрия восстанавливается через 1–3 мес после удаления ЛНГ-ВМС, менструальный цикл нормализуется в течение 30 дней, фертильность — в среднем через 12 мес.
Результаты других исследований также подтверждают быстрый процесс нормализации менструальной и репродуктивной функции. По данным В.Н. Прилепской и соавт. (2000), при использовании этого метода контрацепции в течение одного года ни у одной из 65 женщин беременность не наступила.
В табл. 10 представлено использование ЛНГ-ВМС «Мирена» после искусственного прерывания беременности по данным многоцентрового сравнительного исследования за 5 лет.
Таблица 10. Использование внутриматочных средств после аборта, % (многоцентровое сравнительное 5-летнее исследование 438 женщин после элективного прерывания беременности, Pakarinen et al., 2003)
| Причина отказа | ЛНГ-ВМС (20 мкг/сут) | Nova-T 200 |
| Беременность | 0,8 | 9,5 |
| Экспульсия | 10,5 | 15,4 |
| Кровотечение | 13,7 | 22,6 |
| Боль | 5,5 | 10,8 |
| Аменорея | 2,1 | 0,0 |
| Другие | 14,8 | 25,4 |
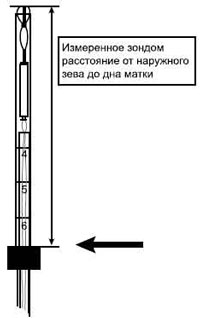
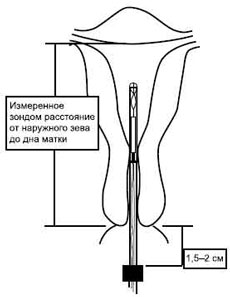
Способ применения «Мирены»
Техника введения «Мирены» несколько отличается от таковой при введении обычных ВМС в связи с большим диаметром устройства из-за наличия резервуара с гормональным препаратом. Поэтому иногда при введении требуются расширение цервикального канала и местная анестезия. ЛНГ-ВМС «Мирена» можно вводить в любое время цикла (при условии, что беременность исключена), сразу после аборта в I триместре и при отсутствии инфекции, после родов — не ранее чем через 4 нед (Прилепская В.Н., Тагиева А.В., 1998). «Мирена» не оказывает влияния на качество и количество грудного молока и рост и развитие ребенка и может использоваться через 4 нед после родов как кормящими, так и некормящими (Heikkilä et al., 1982).
ЛНГ-ВМС обязательно устанавливают в фундальной позиции, тогда обеспечивается максимальный эффект и уменьшается вероятность удаления средства из-за кровотечений (Luukkainen T., 1993).
Перед введением «Мирены» необходимо провести общеклиническое обследование пациентки (общий осмотр, измерение АД), влагалищное исследование, УЗИ органов малого таза, расширенную кольпоскопию и бактериоскопическое исследование отделяемого из влагалища.
Наблюдение за пациентками, использующими «Мирену»
Через 1 мес после введения «Мирены» необходимо провести первый контрольный осмотр, для того чтобы проверить наличие нитей и убедиться, что ВМС установлено правильно.
Повторные осмотры следует проводить через 3 мес, в дальнейшем достаточно не реже 1 раза в 6 мес и затем ежегодно.
Следует обучить пациентку осуществлять после каждой менструации самообследование: пальпаторно проверять положение нитей ВМС, чтобы не пропустить экспульсию «Мирены». Если нити не обнаружены, необходимо провести трансвагинальное УЗИ.
Следует объяснить пациентке, что при повышении температуры тела, появлении болей внизу живота, патологических выделениях из половых путей, изменении характера или задержке менструации следует как можно быстрее обратиться к врачу.
При отсутствии менструального кровотечения в течение 6 нед после последней менструации необходимо исключить беременность (определить β-субъединицы хорионического гонадотропина в крови и моче) и экспульсию «Мирены» (УЗИ органов малого таза).
Влияние на метаболические процессы
По данным крупномасштабных исследований с пятилетними контрольными периодами, «Мирена» не оказывает отрицательного влияния на показатели свертывающей системы крови.
По данным А.В. Тагиевой и соавт. (2000), содержание фибриногена, факторов протромбинового комплекса, тромбоцитов и их агрегационной активности остаются стабильными на фоне использования «Мирены». Применение «Мирены» не приводит к гипер- или дислипидемии. Колебания показателей липидного спектра крови (содержание общего холестерина, холестерина липопротеинов высокой плотности, холестерина липопротеинов низкой плотности, холестерина липопротеинов очень низкой плотности, триглицеридов) не превышали нормативных значений, т.е. не обнаружено ее атерогенного воздействия на параметры липидного спектра крови, а также активности печеночных ферментов. Кроме того, результаты клинических исследований, продолжавшихся в течение 5 лет, свидетельствовали о том, что «Мирена» не оказывает отрицательного влияния на показатели артериального давления, массу тела. По нашим данным, применение «Мирены» не ухудшает метаболический контроль и не вызывает инсулинорезистентности.
Лечебные свойства «Мирены»
ЛНГ-рилизинг-система была разработана как метод контрацепции. Однако результаты некоторых клинических исследований показали, что эта система обладает целым рядом лечебных свойств, которые связаны в основном со специфическим влиянием ЛНГ на эндометрий, в результате чего уменьшается кровопотеря.
По данным К. Аndersson и G. Rybo (1990), менструальная кровопотеря уменьшается на 86% через 3 мес после введения «Мирены» и на 97% — через 1 год.
Влияние ЛНГ-ВМС на эндометрий может быть использовано для лечения некоторых гинекологических заболеваний, и в первую очередь ДМК и меноррагии.
Механизм снижения объема менструальной крови на фоне ЛНГ-ВМС объясняют уменьшением степени повреждения и васкуляризации эндометрия, снижением уровня ПГ и факторов фибринолитической активности, торможением пролиферативных процессов в эндометрии и развитием в последующем его атрофии.
По мнению ряда исследователей, «Мирена» успешно применяется при:
По мнению ряда исследователей, применение ЛНГ-ВМС «Мирена» может быть хорошей альтернативой хирургическому лечению в связи с выраженным влиянием на эндометрий и значительным уменьшением кровопотери, а также отсутствием побочных эффектов.
В публикациях, посвященных лечению меноррагии с помощью ЛНГ-BМC, большое внимание уделяется возможности избежать оперативного вмешательства, которому подвергаются 60% женщин с кровотечениями. Несмотря на эффективность хирургического лечения, имеется опасность послеоперационных осложнений.
В 1997 г. Crosagnini et al. опубликовали первые сравнительные данные о влиянии ЛНГ-ВМС «Мирена» и трансцервикальной резекции эндометрия на меноррагию, полученные в рандомизированном контролируемом исследовании в двух группах женщин: на фоне ЛНГ-ВМС «Мирена» (n=30) и после трансцервикальной резекции эндометрия (n=30). Оценивались такие характеристики, как характер менструальных выделений, степень удовлетворения пациенток результатами лечения, показатели общего качества жизни, которые исходно не отличались в обеих группах. Через год оба метода были признаны высокоэффективными.
В 1997 г. J. Barrington et al. оценивали влияние ЛНГ-ВМС «Мирена» на меноррагию. Пятьдесят женщин находились в ожидании оперативного вмешательства (гистерэктомии или трансцервикальной резекции эндометрия), поскольку к этому времени все консервативные методы лечения были исчерпаны. Этим женщинам было предложено ввести ЛНГ-ВМС «Мирена» на период ожидания операции. Через 3 мес после введения ВМС у 37 женщин значительно уменьшился объем кровопотери, к концу года использования ЛНГ-ВМС — еще у 4, т.е. у 41 из 50 женщин отмечен выраженный положительный эффект и все они отказались от хирургического лечения. Помимо этого, 56% пациенток отметили значительное снижение или полное прекращение симптомов ПМС, а 80% — снижение выраженности симптомов дисменореи.
Р. Сrosignani et al. (1997) провели сравнительное изучение результатов лечения ДМК у 70 женщин в возрасте 38–53 лет с помощью ЛНГ-ВМС (1-я группа) и резекции эндометрия (2-я группа). Через 1 год результаты лечения были следующие: аменорея наблюдалась у 18% (1-я группа) и 26% (2-я группа), гипоменорея — у 47 и 46%, меноррагия — у 12 и 8% соответственно.
Как считают J. Puolukka et al. (1996), лечение ДМК следует начинать с введения ЛНГ-ВМС. По их данным, 67% женщин избежали оперативного вмешательства в связи с хорошими результатами использования ЛНГ-ВМС.
Представляют интерес данные из обзора Cochrane, в работах Stewart et al. и Hurskainen et al. (2001), посвятивших свои рандомизированные исследования сравнению лечения меноррагии с помощью ЛНГ-ВМС «Мирена» (n=119) и гистерэктомии (n=117). В группе женщин, которым было введено ЛНГ-ВМС «Мирена», 68% продолжали эту терапию к 12-му мес и избежали оперативного вмешательства. В группе женщин, использовавших ЛНГ-ВМС «Мирена», было 8 повторных обращений в клинику. В группе женщин, которым была проведена гистерэктомия, — 43. В обеих группах качество жизни, связанное со здоровьем, улучшилось. Однако стоимость лечения в группе женщин, которые подверглись оперативному вмешательству, была почти в 3 раза выше по сравнению с таковой при введении ЛНГ-ВМС «Мирена». Это позволило авторам прийти к выводу, что использование ЛНГ-ВМС «Мирена» является альтернативой гистерэктомии при рецидивирующих ДМК.
В 2006 г. R.A. Busfeld et al. сравнили эффективность применения «Мирены» с термальной баллонной аблацией эндометрия. Исследуемую группу составили 79 женщин с обильным маточным кровотечением. У 40 из них применили ВМС, а 39 пациенткам была проведена термальная баллонная аблация эндометрия. Объем кровопотери измерялся по специальной графической шкале через 3, 6, 12 и 24 мес. Кроме того, в те же сроки пациентки заполняли анкеты с вопросами об эффективности проводимой им терапии. В обоих случаях в результате проведенного лечения отмечалось значительное уменьшение кровотечения. Однако через 12 и 24 мес средний уровень кровотечения был значительно ниже у пациенток с ВМС по сравнению с теми, у которых применяли термальную баллонную аблацию [11,5 против 60,0 через 12 мес (Р=0,002); 12,0 против 56,5 (Р=0,002) через 24 мес]. Через 24 мес у 9 (35%) женщин, продолжавших использовать «Мирену», по сравнению с 1 (5%) после аблации эндометрия развилась аменорея (Р=0,025). У 11 (28%) женщин с ВМС и у 10 (26%) после аблации эндометрия терапия оказалась неудачной.
В 1991 г. Milson et al. опубликовали результаты сравнительного исследования влияния ЛНГ-ВМС «Мирена», нестероидного противовоспалительного средства (флурбипрофена) и антифибринолитического средства (трансаминовой кислоты) на величину менструальной кровопотери у женщин с идиопатической меноррагией. На фоне ЛНГ-ВМС «Мирена» исходная величина кровопотери от 80 до 381 мл снизилась до уровня от 0 до 33 мл после 12 мес терапии. Повышение содержания гемоглобина составило примерно 10%. Флурбипрофен и трансаминовая кислота также способствовали уменьшению менструальной кровопотери, но в меньшей степени, и не оказывали никакого эффекта на уровень гемоглобина.
Таким образом, результаты использования ЛНГ-ВМС были менее удовлетворительные, но достаточно хорошие, чтобы считать этот консервативный метод лечения альтернативой оперативному.
Положительный эффект использования «Мирены» отмечался при лечении гиперплазии эндометрия. A. Perino et al. (1987) вводили ЛНГ-ВМС за 2 мес до гистерэктомии по поводу миомы матки в сочетании с гиперплазией эндометрия, сопровождающихся менометроррагией. Уже через 2 мес использования ЛНГ-ВМС был получен положительный эффект у 85,2% женщин (полная регрессия гиперплазии). После удаления ЛНГ-ВМС рецидивов не наблюдалось (Scarselli G. et al., 1988). Авторы этого исследования считают, что наиболее целесообразно применение ЛНГ-ВМС для местного лечения гиперплазии эндометрия у женщин репродуктивного возраста, нуждающихся в контрацепции, а также тех, кому противопоказана системная гормональная терапия и не показана гистерэктомия. Однако результаты этих работ должны быть подтверждены более длительными и углубленными исследованиями. По данным В.Н. Прилепской, Л.И. Острейковой (2002), у всех женщин (28,6%) с очаговой гиперплазией эндометрия через 12 мес после введения «Мирены» не выявлено патологических изменений.
Результаты многоцентрового исследования в течение 7 лет (Sivin J. et al., 1994) показали уменьшение частоты миомы матки у женщин, использующих ЛНГ-ВМС, по сравнению с медьсодержащими ВМС. Хотя точные механизмы этого процесса неясны, можно согласиться с предположением F. Pekonen et al. (1992), что ЛНГ влияет на продукцию инсулиноподобного фактора роста в эндометрии. По результатам T. Luukainen et al. (1993), А. Singer (1994), V. Grigorieva et al. (2004), наблюдается уменьшение размеров миомы через 6–18 мес использования ЛНГ-ВМС.
В.А. Григорьева, Э.К. Айламазян и соавт. (2004) продемонстрировали выраженный лечебный эффект ЛНГ-ВМС для коррекции гиперполименореи у женщин с миомой матки, страдающих обильными менструальными кровотечениями. В своем исследовании они показали существенное уменьшение менструальной кровопотери у женщин с миомой матки уже через 3 мес после начала применения метода. Более того, 40% пациенток отмечали аменорею через год использования ЛНГ-ВМС.
R. Varma et al. (2006), обобщив результаты ряда исследований, пришли к заключению, что «Мирена» способствует уменьшению размеров миомы матки и существенно уменьшает кровопотерю при миоме матки.
Уменьшение величины миомы матки после 6–18 мес использования ЛНГ-ВМС отмечено в работах других авторов. По данным Л.И. Острейковой (2002), уменьшение миоматозных узлов с 1,49±0,3 см до 1,32±0,2 см отмечено у всех пациенток с миомой матки.
По данным многих исследований, эффективность внутриматочного применения ЛНГ сравнима с эффективностью оперативных методов лечения гиперполименореи. Однако по сравнению с хирургическими методами ЛНГ-ВМС обладает рядом неоспоримых преимуществ: метод является обратимым и рекомендован для длительного применения.
По данным некоторых исследователей, уменьшение объема и длительности менструального кровотечения на фоне использования ЛНГ-ВМС приводит к увеличению уровня гемоглобина и ферритина. По данным П.Р. Абака-ровой (2002), при применении «Мирены» в течение года происходит достоверное повышение концентрации гемоглобина крови с 105,49±1,45 до 129,98±1,22 г/л. Доказано, что массивная кровопотеря во время менструации является наиболее частой причиной железодефицитной анемии у женщин. Faundes et al. (1988) изучали влияние ЛНГ-ВМС «Мирена» в профилактике и лечении железодефицитной анемии у женщин, использующих различные виды ВМС (ЛНГ-ВМС, Т Сu-380 Ag, петли Липпеса). Группу контроля составили женщины без ВМС.
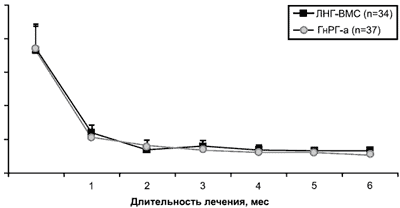
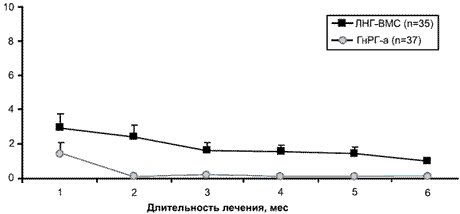
Эндометриоз — наиболее часто встречаемая причина хронических тазовых болей у женщин. По данным C.A. Petta et al. (2005), у 10% женщин с тазовыми болями выявляется эндометриоз различной степени тяжести. Издавна известно, что для лечения эндометриоза чаще всего используются нестероидные противовоспалительные препараты, аналоги гонадотропин-рилизинг-гормона (ГнРГ), производные андрогенов, КОК и прогестины (Gambone et al., 2002). Однако, учитывая побочные эффекты данной терапии, было предложено применение ЛНГ-ВМС для лечения эндометриоза (Fedele and Berlanda, 2004), так как известно, что ЛНГ-ВМС вызывает атрофию эндометрия. Vercellini et al. (2003) было показано, что ЛНГ-ВМС уменьшает выраженность тазовых болей и диспареунию у женщин с эндометриозом. Более того, в 2005 г. C.A. Petta et al. проводили рандомизированное исследование, где в сравнительном аспекте рассматривали ЛНГ-ВМС и аналоги ГнРГ в лечении хронических тазовых болей, а также улучшение качества жизни у женщин с эндометриозом. Авторы пришли к выводу, что эффективность ЛНГ-ВМС не уступает аналогам ГнРГ, а также снижает как интенсивность тазовых болей при эндометриозе, так и менструальное кровотечение (рис. 23, 24).
Рис. 23. График снижения тазовых болей при эндометриозе.
Рис. 24. Изменение объема менструальной кровопотери.
Эндометриоз является эстрогензависимым заболеванием, и поэтому медикаментозное лечение направлено на подавление секреции эстрогенов. Применение аналогов ГнРГ, как известно, является «золотым стандартом» в лечении эндометриоза. По данным многочисленных исследований, для лечения эндометриоза при 12-месячном использовании «Мирена» может быть успешным дополнением к консервативной хирургии, уменьшая дисменорею и другие симптомы, связанные с эндометриозом, и столь же эффективной, как аналоги ГнРГ.
Однако, как показали в сравнительном исследовании C.A. Petta et al. (2005), ЛНГ-ВМС так же эффективны, как а-ГнРГ, но в отличие от них позволяет избежать побочных эффектов, к примеру гипоэстрогении. Кроме того, при выборе ЛНГ-ВМС достаточно одного введения ВМС на 5 лет.
Ранее, в 1997 г., Fedele et al. опубликовали результаты своей работы, посвященной применению ЛНГ-ВМС «Мирена» у 25 женщин с аденомиозом, сопровождавшимся меноррагией, подтвержденным с помощью абдоминального и трансвагинального УЗИ, гистероскопии и биопсии эндометрия, а у ряда пациенток — с помощью магнитно-резонансной томографии. Спустя год у всех женщин было отмечено значительное повышение уровня гемоглобина, гематокрита и сывороточного железа параллельно уменьшению менструальной кровопотери, в то время как показатели липидного обмена и гемостаза оставались стабильными. При УЗИ отмечено значительное уменьшение объема матки у всех пациенток.
Vercellini et al. изучали эффективность ЛНГ-ВМС «Мирена» при вторичной дисменорее средней и тяжелой степени выраженности, вызванной эндометриозом. Для оценки выраженности болевого синдрома и количества менструальной кровопотери авторы использовали 100-миллиметровую шкалу визуальных аналогов и специальный опросник, с помощью которого выраженность симптомов оценивалась от 0 до 3 баллов. Как величина менструальной кровопотери, так и выраженность болевых ощущений значительно снизились после 12 мес использования ЛНГ-ВМС «Мирена», а также уменьшилась интенсивность менструальных болей, связанных с эндометриозом, и основная часть пациенток была удовлетворена результатами лечения.
По данным исследования Fedele et al., «Мирена» была введена 11 пациенткам с целью лечения ректовагинального эндометриоза. К 3-му мес лечения исчезли проявления дисменореи средней и тяжелой степени выраженности. Симптомы выраженной диспареунии также уменьшались, хотя и не исчезали полностью. По данным трансректальной ультрасонографии, к 12-му мес лечения несколько уменьшились размеры очагов эндометриоза в области ректовагинальной перегородки. Авторы связали этот эффект с непосредственным влиянием ЛНГ в эндометриоидных очагах на рецепторном уровне и подтвердили, что эффект выше при возникновении аменореи на фоне применения ЛНГ-ВМС.
Уменьшение симптомов дисменореи при использовании ЛНГ-ВМС показано в работах J. Barrington et al. (1989) и J. Sivin et al. (1994). Положительный эффект отмечен у большинства пациенток. Хорошие результаты лечения дисменореи, связанной с аденомиозом, получили Р. Vercellini et al. (1999). Механизм положительного действия ЛНГ-ВМС авторы объяснили прямым влиянием его на очаги аденомиоза: снижением уровня ПГ и факторов фибринолитической активности в эндометрии, уменьшением степени васкуляризации, торможением пролиферативных процессов и гипотрофией эктопического эндометрия.
Для лечения ПМС используются различные медикаментозные средства. J. Barrington et al. (1997) применили подкожную имплантацию эстрадиола в сочетании с ЛНГ-ВМС. Эстрадиол подавлял функцию яичников и купировал симптомы ПМС, а ЛНГ-ВМС предупреждало развитие гиперпластических процессов эндометрия.
Другие авторы применяли ЛНГ-ВМС для лечения меноррагии в сочетании с ПМС. У 56% женщин купированы симптомы ПМС.
По нашим данным (2001), клинические проявления ПМС (раздражительность, снижение трудоспособности, слабость, вздутие живота, отеки нижних конечностей и др.) исчезли у 21,5% женщин к 6-му мес контрацепции, у 36,9% — к 12-му мес применения «Мирены». Исчезновение или значительное ослабление болевых ощущений отмечено у 20% пациенток с первичной дисменореей к 6-му мес и у 35,4% — к 12-му мес контрацепции.
Scholten изучал влияние ЛНГ-ВМС «Мирена» и медьсодержащей ВМС у 52 женщин на проявления ПМС, подтвержденного с помощью опросника Virgin Inventory of Premenstrual Symptoms, позволяющего выявить среднюю частоту наиболее часто встречающихся в предменструальный период симптомов. Было продемонстрировано, что при применении ЛНГ-ВМС «Мирена» ухудшение общего состояния перед менструацией и выраженность симптомов ПМС значительно снижались, а на фоне медьсодержащей ВМС, наоборот, усиливались. Результаты значительного числа работ, посвященных контрацептивному влиянию ЛНГ-ВМС «Мирена», говорят о значительном уменьшении менструальных болей, что в определенной степени связано со снижением объема менструальной кровопотери. Интерес представляет гипотеза Critchley et al., согласно которой подавление активности простагландиндегидрогеназы и повышение вследствие этого локального уровня ПГ наблюдается только в начале использования ЛНГ-ВМС «Мирена», а затем, при длительном поступлении ЛНГ в матку, их содержание снижается.
В результате проведенного исследования Т. Backman et al. (2005) пришли к выводу, что применение ЛНГ-ВМС никак не способствует повышению вероятности развития рака молочных желез.
Пациенткам с гормонально-зависимым раком молочных желез в качестве адъювантной терапии часто назначают тамоксифен. К сожалению, в результате эстрогенподобного действия препарата могут развиваться полипы эндометрия, миома, гиперплазия и даже рак эндометрия. Gardner et al. (2000) провели рандомизированное контрольное исследование у женщин в постменопаузе, которые не менее года получали адъювантную терапию тамоксифеном и находились под регулярным наблюдением после проведенного лечения по поводу рака молочных желез. У части женщин была взята биопсия эндометрия при приеме тамоксифена, у другой — до и через год после введения ЛНГ-ВМС «Мирена» на фоне тамоксифена. Авторы заключили, что «Мирена» обладает защитным действием на эндометрий, который подвергся воздействию тамоксифена. Однако, для того чтобы применять этот метод в качестве рутинного у пациенток с раком молочных желез при использовании тамоксифена, следует провести более крупное рандомизированное контрольное исследование, при этом «Мирена» должна быть введена перед началом лечения тамоксифеном.
Существует также немало исследований, показывающих положительное влияние левоноргестрела не только на гиперпластические процессы в эндометрии, но и на аденокарциному. Кроме того, по данным исследователей, у многих женщин отмечается стойкая клиническая ремиссия, а у некоторых даже наступает беременность (Imai M., 2001; Kaku T., 2001; Sardi J., 1998).
Возможно применение ЛНГ-ВМС как микродозированного гормонального гестагенного компонента заместительной гормональной терапии совместно с эстрогенами. K. Andersson еt al. в 1992 г. впервые сообщили об использовании ЛНГ-ВМС в качестве гестагенного компонента заместительной гормональной терапии. Заместительная гормональная терапия с ЛНГ-ВМС «Мирена» способствует значительному снижению выраженности симптомов климактерического синдрома и регрессу гиперпластических процессов эндометрия и молочных желез. По нашим данным (2001), выявлено значительное снижение вегетососудистых (92%) и психоневрологческих (85%) нарушений у женщин с климактерическим синдромом в пременопаузе через 6 мес применения заместительной гормональной терапии с «Миреной» в качестве гестагенного компонента. Критериями выбора показаний для применения ЛНГ-ВМС у женщин в пременопаузе в качестве гестагенного компонента заместительной гормональной терапии являются симптомы климактерического синдрома, ановуляция и олигоменорея. Применение ЛНГ-ВМС в дополнение к эстрогензаместительной гормональной терапии у пациенток в перименопаузе подавляет пролиферацию эндометрия, способствует развитию аменореи и позволяет избежать побочной вазомоторной симптоматики. В результате проведенного исследования (N.R.E. Hampton, M.C.P. Rees et al., 2005) через 60 мес применения «Мирены» у пациенток не было обнаружено гиперплазии эндометрия. Через 12 мес аменорея развилась у 54,4% пациенток, а далее, к концу исследования, через 60 мес, составила 92,7%.
Анализ данных литературы свидетельствует, что ЛНГ-ВМС являются не только эффективным методом предупреждения нежелательной беременности у женщин репродуктивного возраста и фертильных женщин с овуляторным менструальным циклом в пременопаузе, но и эффективным средством лечения целого ряда распространенных гинекологических заболеваний.
Наиболее целесообразно применение ЛНГ-ВМС у пациенток с гиперпластическими процессами эндометрия и молочных желез, при эндометриозе, миоме матки, а также при дисменорее, ПМС, меноррагии, анемии. Одной из перспектив для «Мирены» является ее применение для защиты эндометрия при заместительной гормонотерапии эстрогенами, ее преимущество — этого средства отсутствие менструальных реакций и системных побочных явлений.
Результаты всех ранее проведенных работ свидетельствуют о том, что ЛНГ-ВМС «Мирена» является эффективным, экономически выгодным методом лечения, снижающим менструальную кровопотерю, улучшающим показатели гемоглобина и сывороточного железа. Введение ЛНГ-ВМС «Мирена» не является таким же серьезным вмешательством, как инвазивные хирургические методы лечения, сопряженные с большим риском, — резекция эндометрия или гистерэктомия.
ЛНГ-ВМС «Мирена» у женщин групп высокого риска
По данным ВОЗ (2009), использование ЛНГ-ВМС «Мирена» не противопоказано женщинам с семейным анамнезом тромбофлебита и тромбоэмболии легочной артерии, варикозным расширением вен и поверхностным тромбофлебитом, не осложненным клапанным пороком сердца, при планировании радикальной хирургической операции без длительной иммобилизации и малоинвазивных процедурах, контролируемой гипертензии ниже 160/100 мм рт. ст. в настоящее время или в анамнезе. «Мирена» обычно не рекомендуется при следующих заболеваниях: текущий эпизод венозной тромбоэмболии (ВТЭ), имеющаяся ишемическая болезнь сердца и антифосфолипидный синдром.
Применение «Мирены» не противопоказано при носительстве вируса гепатита, без нарушения функции печени, активном гепатите, холестазе в анамнезе у женщин во время беременности, при легком компенсированном циррозе печени. Использование «Мирены» целесообразно (ВОЗ 2) при симптомных и бессимптомных заболеваниях желчного пузыря, после его холецистэктомии и медикаментозного лечения и при доброкачественной фокальной нодулярной гиперплазии печени. Доказано, что эффективность системы «Мирена» при приеме фермент-индуцирующих печеночных препаратов не снижается. ЛНГ-ВМС «Мирена» обычно не рекомендуется (ВОЗ 3) при тяжелых заболеваниях печени (тяжелый декомпенсированный цирроз, гепатоцеллюлярная аденома и карцинома). Риск только теоретический, связи с возможным влиянием на процессы обмена веществ и возможное влияние на рост опухоли.
Ожирение — хроническое заболевание, характеризующееся избыточным отложением жира по всему телу. 1,7 млрд человек в мире имеют ожирение или избыточную массу тела. К 2025 г. в мире от ожирения будут страдать 40% мужчин и 50% женщин. Ожирение с ИМТ более 30 относится к категории 1 приемлемости ВОЗ (2009). ЛНГ-ВМС «Мирена», содержащая 52 мг левоноргестрела, у женщин с адекватной компенсацией СД I типа является долгосрочным высокоэффективным и приемлемым методом контрацепции, не вызывает появления и/или прогрессирования микроангиопатий, не оказывает влияния на углеводный обмен. «Мирена» не оказывает клинически значимого и статистически достоверного влияния на липидный спектр крови и параметры системы гемостаза. По данным В.Н. Прилепской, П.Р. Абакаровой, С.И. Роговской, Е.А. Межевитиновой (2004), 96,7% женщин с сахарным диабетом I типа продолжало использовать «Мирену» более 12 мес.
Использование «Мирены» не рекомендуется у женщин любого возраста с наличием очаговой мигренеподобной симптоматики (ВОЗ 3). Женщины, не имеющие очаговых проявлений, относятся к категории приемлемости 2. Женщины, отмечающие немигренеподобные боли, симптомы эпилепсии и депрессивных расстройств, могут использовать ВМГС без ограничений (ВОЗ 1).
Таким образом, гормональная контрацепция и гормональная терапия с использованием внутриматочной гормональной системы «Мирена», содержащей левоноргестрел, являются звеньями одной цепи. «Мирена» является не только высокоэффективным и обратимым методом контрацепции для женщин всех возрастных групп, но и обладает рядом лечебных свойств для многих гинекологических заболеваний. Как и любое контрацептивное средство, она должна применяться в соответствии с показаниями и противопоказаниями, а как метод контрацепции – индивидуально и конкретно для каждой пациентки с учетом возраста, сопутствующих заболеваний, состояния репродуктивной системы и других особенностей женского организма.
Противопоказания к применению «Мирены»
Как любой метод контрацепции, «Мирена» наряду с явными преимуществами имеет ряд абсолютных противопоказаний к применению. Таковыми являются:
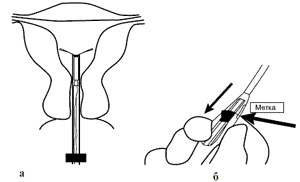
Инструкция по введению «Мирены»
Устанавливается только врачом!
«Мирена» поставляется в стерильной упаковке. «Мирена» стерилизуется оксидом этилена. Не распаковывайте во избежание нарушения стерильности. Только для однократного применения. Не используйте «Мирену», если внутренняя упаковка повреждена или открыта. Используйте до указанной даты. При помощи проводника «Мирена» вводится (схема 1) в полость матки в течение 7 дней от начала менструации или сразу же после медицинского прерывания беременности при тщательном соблюдении приложенных инструкций. «Мирена» может быть заменена новой ВМС в любой день менструального цикла.