что такое лимфома глаза
Что такое лимфома глаза
Опухоли лимфоидной ткани включают целый ряд доброкачественных и злокачественных образований. Наличие даже доброкачественной лимфоидной гиперплазии увеличивает риск развития лимфомы другой локализации в будущем. Образования возникают в орбите или под конъюнктивой и чаще «обтекают» структуры, а не смещают их.
Эпидемиология и этиология:
• Возраст: пожилой.
• Пол: одинаково часто наблюдают у мужчин и женщин.
• Этиология: клональное распространение аномальных клеток-прекурсоров. Возможно развитие доброкачественной локальной лимфоидной гиперплазии и злокачественной лимфомы.
Анамнез. Безболезненное объёмное образование, симптомы которого зависят от локализации опухоли. При переднем расположении возможна визуализация и пальпация образования. При задней локализации возникает экзофтальм или дислокация глазного яблока.
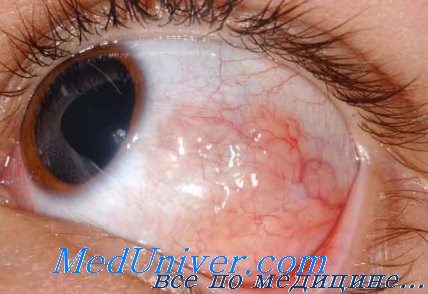
Внешний вид лимфомы глаза. При переднем расположении субконъюнктивальное образование доступно для осмотра, имеет оранжево-розовый цвет. Если опухоль расположена в передней части орбиты, но не подлежит визуализации, то при пальпации можно обнаружить мягкое диффузное образование. При заднем расположении опухоли развивается экзофтальм и другие симптомы (в зависимости от локализации). Образования чаще «обтекают» структуры орбиты, редко смещают или инфильтрируют их, в связи с чем нарушение подвижности глазного яблока или зрительные расстройства наблюдают редко.
Визуализация:
• КТ: образование, чаще «обтекающее» структуры орбиты, нежели смещающее или инфильтрирующее их.
• МРТ позволяет определить протяжённость опухоли, но не помогает обнаружить орбитальное воспаление и отличить лимфоидную гиперплазию от лимфомы.
Особые случаи. Существует множество способов исследовать лимфоидное образование и отличить доброкачественное образование от злокачественного, но не всегда представляется возможным чётко различить эти процессы. Даже при обнаружении доброкачественной лимфоидной гиперплазии следует оценить общее состояние пациента и в течение последующих лет регулярно обследовать его с целью своевременного обнаружения лимфом другой локализации.
Дифференциальная диагностика лимфомы глаза:
• Псевдотумор орбиты.
• Метастатическая опухоль орбиты.
• Лимфангиома.
Гистологическое исследование лимфомы глаза. Скопление лимфоцитов, позволяющее диагностировать лимфоидную опухоль. Гистологическое исследование подтверждает доброкачественную или злокачественную природу образования. Для обнаружения поверхностных клеточных маркёров исследуют свежие образцы тканей. Если образование состоит из поли-клональной популяции лимфоидных клеток, то вероятность образования лимфомы другой локализации меньше, чем при моноклональной структуре опухоли.
Разделение лимфоидных образований на доброкачественные и злокачественные неточно и условно, тем не менее в настоящее время другой классификации нет.
Лечение лимфомы глаза. Для определения доброкачественности или злокачественности необходимо проведение биопсии образований. Кроме того, следует выполнить системное обследование пациента с целью обнаружения лимфом другой локализации. При доброкачественных локализованных орбитальных образованиях применяют низкодозную лучевую терапию. При злокачественных образованиях или системном характере заболевания назначают лучевую и системную химиотерапию.
Прогноз. Зависит от типа лимфомы. Большинство лимфом хорошо поддаются лечению, но высокодифференцированная опухоль может быстро привести к летальному исходу (даже при проведении лечения).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что такое лимфома глаза
На веках, так же как и на большинстве других структур глаза, могут развиваться доброкачественные и злокачественные лимфоидные опухоли (1-22). Было предложено несколько классификаций экстранодальных лимфоидных опухолей области глаза. Наиболее популярной в прошлом была Пересмотренная Евроамериканская классификация лимфомы (Revised European American Lymphoma classification) (4,5,11). Патологоанатомы, специализирующиеся в офтальмологии, традиционно классифицируют лимфоидные опухоли на доброкачественные (лимфоидная гиперплазия), промежуточные и злокачественные формы. Клинически отдифференцировать эти формы зачастую не представляется возможным, и для постановки точного диагноза необходимо гистологическое исследование.
Лимфомы также подразделяются на ходжкинские и неходжкинские, В-клеточный и Т-клеточный типы (лимфома кожи; mycosis fungoides), в зависимости от типа преобладающих в ткани опухоли лимфоцитов. В настоящее время применяется классификация лимфом придаточного аппарата глаза, разработанная Американским объединенным комитетом по проблемам рака (American Joint Committee on Cancer—AJCC) на основе системы TNM (tumor, node, metastasis), позволяющая унифицировать классификации этих новообразований.
Синдром Sezary представляет собою вариант Т-клеточной лимфомы и состоит из триады: эритродермия, лейкемия и увеличение периферических лимфоузлов. Обычно он развивается у престарелых пациентов и характеризуется более быстрым течением. В крови часто выявляются атипичные мононуклеарные клетки (клетки Sezary). Новообразования кожи клинически и гистологически идентичны типичным новообразованиям при mycosis fungoides; на веках они развиваются редко. Лимфоидные опухоли век по клиническому течению и степени злокачественности аналогичны лимфоидным опухолям глазницы. Лимфоидные опухоли глазницы встречаются чаще; они детально обсуждаются в соответствующих главах настоящего руководства. Лимфома может быть изолированной и ограничиваться тканями века или сопутствовать системной лимфоме. Как правило, это заболевание пожилых пациентов, но может развиваться и у молодых людей, особенно на фоне СПИДа или иммуносупрессии.
В отличие от лимфомы конъюнктивы, лимфома век, особенно двусторонняя, чаще сопутствует системной лимфоме (8).
а) Клинические проявления. В-клеточная лимфома век обычно выглядит как гладкое достаточно плотное подкожное образование. Изъязвление В-клеточной лимфомы век наблюдается редко (10). Хотя опухоль и может быть ограничена границами века, чаще она является частью новообразования переднего отдела глазницы. В отличие от В-клеточной, для более редкой Т-клеточной лимфомы характерно более поверхностное поражение кожи с появлением бляшек, папул или изъязвления (mycosis fungoides). Новообразования бывают солитарными или множественными. Часто до постановки точного диагноза опухоль принимают за другое заболевание (12). Как было недавно выяснено, тяжелая форма этого заболевания, Т-клеточный лейкоз/лимфома взрослых, сопровождается одновременным поражением век, глазницы и сосудистой оболочки (13).
ПОРАЖЕНИЕ ВЕК: В-КЛЕТОЧНАЯ ЛИМФОМА
ПОРАЖЕНИЕ ВЕК: В-КЛЕТОЧНАЯ ЛИМФОМА
ПОРАЖЕНИЕ ВЕК ЛИМФОМОЙ: ДАЛЕКОЗАШЕДШИЕ СЛУЧАИ
б) Патологическая анатомия. Гистологически лимфома век идентична лимфомам других частей тела. Она состоит из аномальных лимфоцитов, от низкой до средней степени малигнизации и до явно злокачественных. Для определения специфического типа лимфомы необходимо проведение имму-ногистохимического исследования и проточной цитометрии (1-4,10). Большинство лимфом век относятся к В-клеточной линии.
в) Лечение. Если возникло подозрение о наличии на веке В- или Т-клеточной лимфомы, обычно выполняется биопсия новообразования и исследование клеток иммуногистохимическими методами и с помощью проточной цитометрии с целью точного определения природы новообразования. Большое значение имеет заранее отработанное взаимодействие клинициста и патологоанатома с целью обеспечения правильного забора тканей. Часто требуется немедленно доставить свежий материал к патологоанатому, а не фиксировать его в формальдегиде. Если при системном обследовании диагностируется более широко распространенная лимфома, как правило, назначается химиотерапия с целью контроля системного патологического процесса, в результате чего регрессирует и опухоль века. Если оказывается, что патологический процесс ограничен зоной века, возможно проведение лучевой терапии.
Доза облучения варьирует от 2000 сГр при доброкачественных и до 4000 сГр при злокачественных лимфомах. Прогноз очень вариабелен в зависимости от тяжести заболевания. В недавно проведенном совместном исследовании фолликулярного подтипа орбитальной лимфомы придаточного аппарата глаза было показано, что применение внешнего облучения характеризуется более благоприятным прогнозом.
г) Список использованной литературы:
1. Coupland SE, Krause L, Delecluse HJ, et al. Lymphoproliferative lesions of the ocular adnexa. Analysis of 112 cases. Ophthalmology 1998;105:1430-1441.
2. Coupland SE, White VA, Rootman J, et al. A TNM-based clinical staging system of ocular adnexal lymphomas. Arch Pathol Lab Med 2009; 133(8): 1262-1267.
3. Rasmussen PK, Coupland SE, Finger PT, et al. Ocular adnexal follicular lymphoma: a multicenter international study. JAMA Ophthalmol 2014;132(7):851-858.
4. Jakobiec FA, Knowles DM. An overview of ocular adnexal lymphoid tumors. Trans Am Ophthalmol Soc 1989;87:420-444.
5. Sullivan TJ, Whitehead K, Williamson R, et al. Lymphoproliferative disease of the ocular adnexa: a clinical and pathologic study with statistical analysis of 69 patients. Ophthal Plast Reconstr Surg 2005;21:177-188.
6. Lauer SA. Ocular adnexal lymphoid tumors. Curr Opin Ophthalmol 2000; 11: 361-366.
7. McKelvie PA, McNab A, Francis IC, et al. Ocular adnexal lymphoproliferative disease: a series of 73 cases. Clin Exp Ophthalmol 2001;29:387-393.
8. Jenkins C, Rose GE, Bunce C, et al. Clinical features associated with survival of patients with lymphoma of the ocular adnexa. Eye 2003;17:809-820.
9. Plaza JA, Garrity JA, Dogan A, et al. Orbital inflammation with IgG4-positive plasma cells: manifestation of IgG4 systemic disease. Arch Ophthalmol 2011;129(4): 421-428.
10. Sharara N, Holden JT, Wojno TH, et al. Ocular adnexal lymphoid proliferations: clinical, histologic, flow cytometric, and molecular analysis of forty-three cases. Ophthalmology 2003;110:1245-1254.
11. Go H, Kim JE, Kim YA, et al. Ocular adnexal IgG4-related disease: comparative analysis with mucosa-associated lymphoid tissue lymphoma and other chronic inflammatory conditions. Histopathology 2012;60(2):296-312.
12. Game JA, Davies R. Mycosis fungoides causing severe lower eyelid ulceration. Clin Exp Ophthalmol 2002;30:369-371.
13. Mori A, Deguchi HE, Mishima K, et al. A case of uveal, palpebral, and orbital invasions in adult Т-Cell leukemia. Jpn J Ophthalmol 2003;47:599-602.
14. Huerva V, Canto LM, Marti M. Primary diffuse large В-cell lymphoma of the lower eyelid. Ophthal Plast Reconstr Surg 2003; 19:160-161.
15. Ostler HB, Maibach HI, Hoke AW, et al. Hematological disorders. In: Diseases of the Skin and the Eye. Philadelphia, PA: Lippincott Williams & Wilkins, 2004:211.
16. Lugassy G, Rozenbaum D, Litshitz L, et al. Primary lymphoplasmacytoma of the conjunctiva. Eye 1992;6:326-327.
17. Onesti MG, Mazzocchi M, De Leo A, et al. T-cell lymphoma presenting as a rapidly enlarging tumor on the lower eyelid. Acta Chir Plast 2005;47:65-66.
18. Ing E, Hsieh E, Macdonald D. Cutaneous T-cell lymphoma with bilateral full thickness eyelid ulceration. Can J Ophthalmol 2005;40:467-468.
19. Cloke A, Lim LT, Kumarasamy M, et al. Lymphomatoid papulosis of the eyelid. Semin Ophthalmol 2013;28(1): 1—3.
20. Shunmugam M, Chan E, O’Brart D, et al. Cutaneous γδ T-cell lymphoma with bilateral ocular and adnexal involvement. Arch Ophthalmol 2011;129(10): 1379-1381.
21. Raja MS, Gupta D, Ball RY, et al. Systemic T-cell lymphoma presenting as an acute nonresolving eyelid mass. Ophthal Plast Reconstr Surg 2010;26(3):212—214.
22. Koestinger A, McKelvie P, McNab A. Primary cutaneous anaplastic large-cell lymphoma of the eyelid. Ophthal Plast Reconstr Surg 2012;28(1): e19-e21.
Редактор: Искандер Милевски. Дата публикации: 8.5.2020
Что такое лимфома глаза
Системная лимфома обычно поражает лимфатические узлы и внутренние органы, особенно печень, селезенку, желудочно-кишечный тракт и легкие, иногда она развивается в сосудистой оболочке (1-15). В этом разделе мы будем называть ее лимфомой сосудистой оболочки. Считается, что лимфома сосудистой оболочки является метастазом лимфомы первичной внеглазной локализации, хотя в некоторых случаях опухоль, как представляется, первично развивалась в сосудистой оболочке и иногда сопровождалась системными поражениями.
Системная лимфома может предшествовать поражению сосудистой оболочки или диагностироваться уже после выявления увеальной лимфомы. Как уже было отмечено выше, иногда при солитарной лимфоме сосудистой оболочки системной лимфомы выявить не удается, и, чтобы дифференцировать опухоль от амеланотической меланомы хориоидеи или метастатической карциномы, необходима тонкоигольная биопсия или биопсия стенки глазного яблока (5-7). Хотя в большинстве случаев эта опухоль представляет собой инфильтрацию сосудистой оболочки неходжкинской В-клеточной лимфомой, изредка встречаются случаи поражения сосудистой оболочки Т-кле-точной лимфомой, болезнью Hodgkin и другими редкими видами лимфомы.
а) Клиническая картина. Клиническая картина лимфомы сосудистой оболочки очень похожа или идентична описанным выше проявлениям доброкачественной реактивной лимфоидной гиперплазии, поэтому мы не будем описывать ее еще раз. Опухоль сосудистой оболочки, как правило, внешне отличается от сливающихся сальных желтых новообразований, поражающих субретинальный пигментный эпителий при витреоретинальной форме; дифференцировка этих двух форм имеет большое значение из-за разного прогноза.
Лимфома сосудистой оболочки обычно односторонняя, но нередко также встречаются и двусторонние поражения. Иногда она представляет собой солитарную опухоль, а не множественные новообразования. В таких случаях она может напоминать амеланотический невус или меланому хориоидеи, метастатическую карциному, остеому, гемангиому, задний склерит, синдром увеальной эффузии, саркоидоз, «дробьевидную» хориопатию и другие новообразования и воспалительные процессы. В отличие от доброкачественной реактивной лимфоидной гиперплазии, злокачественная лимфома сосудистой оболочки протекает более агрессивно и вызывает более обширное поражение.
Лимфомы радужки, и В-клеточные, и Т-клеточные, могут быть как вялотекущими, так и очень агрессивными. Агрессивный вариант опухоли вызывает значительное утолщение радужки и опухолевый псевдогипопионили гифему. Зачастую отмечается характерная тенденция к поражению переднего отдела сосудистой оболочки, в некоторых случаях развивается массивное поражение радужки и цилиарного тела с минимальным поражением хориоидеи (3). Мы наблюдали, как лимфома цилиарного тела и радужки вызывает утолщение переднего отдела сосудистой оболочки, приводит к слепоте и болям (9).
Возможно, в некоторых случаях развитие лимфомы сосудистой оболочки, особенно поражение радужки, знаменует собой рецидив вышедшей из-под контроля системной лимфомы и требует более тщательного системного обследования на предмет рецидива опухоли.
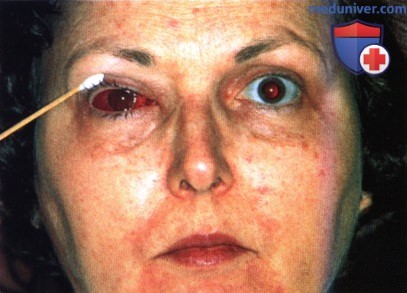
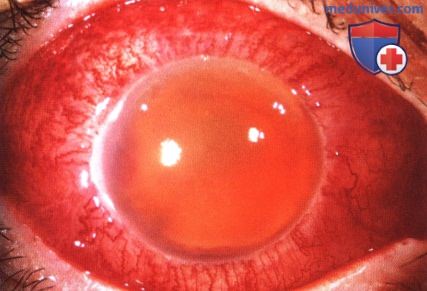
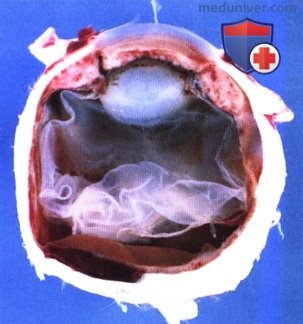
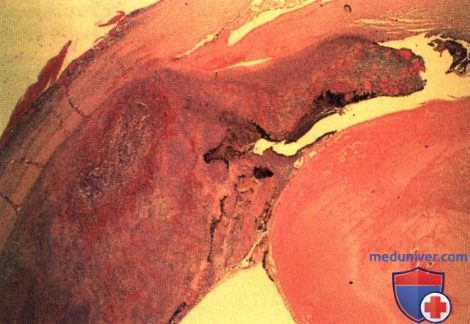
АГРЕССИВНАЯ ФОРМА ЛИМФОМЫ СОСУДИСТОЙ ОБОЛОЧКИ
В некоторых случаях лимфома может вызывать массивное утолщение сосудистой оболочки, приводить к слепоте и вызывать боли в глазу. Ниже проиллюстрирован случай массивной инфильтрации радужки и цилиарного тела неходжкинской В-клеточной лимфомой.
б) Диагностика. Как уже упоминалось выше, у многих пациентов с лимфомой сосудистой оболочки в анамнезе имеется системная неходжкинская В-клеточная лимфома. Диагностика и результаты дополнительных исследований такие же, как и при доброкачественной реактивной лимфоидной гиперплазии, они были описаны выше. Мы установили, что тонкоигольная аспирационная биопсия информативна при диагностике лимфомы сосудистой оболочки и, как правило, помогает дифференцировать лимфому от других новообразований, составляющих дифференциальный диагноз (7). Если при тонкоигольной аспирационной биопсии удалось получить достаточное количество материала, возможно проведение иммуногистохимических исследований для определения природы лимфомы.
В большинстве случаев диагностика осуществляется менее агрессивными методами, но в сложных случаях возможно выполнение биопсии стенки глазного яблока с целью забора достаточного количества ткани (5, 6).
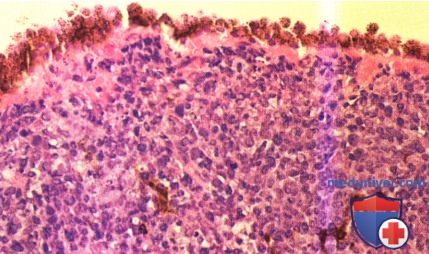
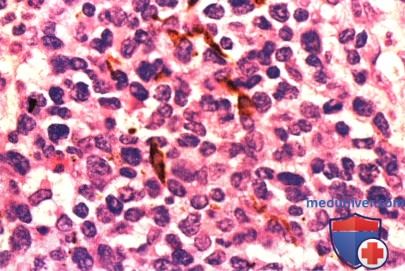
в) Патологическая анатомия. Гистологически лимфома хориоидеи обычно представляет собой пролиферат злокачественных В-лимфоцитов. Эти опухоли бывают как высоко-, так и низкодифференцированными. В отличие от доброкачественной реактивной лимфоидной гиперплазии они чаще бывают мономорфными и моноклональными, хотя встречаются самые различные варианты. Для точной категоризации новообразования информативны иммуногистохимические исследования и потоковая цитометрия.
г) Лечение. Если у пациента с новообразованием хориоидеи желтой окраски диагностирована системная лимфома и он получает химиотерапию, то поражение сосудистой оболочки можно лишь наблюдать без лечения, так как обычно наблюдается хороший эффект системной химиотерапии. Наблюдаемый при офтальмоскопии выраженный ответ опухоли на системную химиотерапию может также являться проявлением благоприятного эффекта системной химиотерапии на внеглазные поражения, не регистрируемого другими методами.
Если у пациента в анамнезе нет сведений о системной лимфоме, необходимо обследование для исключения перечисленных ранее неопластических и воспалительных заболеваний, имеющих аналогичную клиническую картину. Если системной патологии не выявлено, то с целью исключения или подтверждения диагноза лимфомы выполняется тонкоигольная аспирационная биопсия и проводятся цитологические исследования. Лимфома, ограниченная сосудистой оболочкой, лечится общим облучением глазного яблока (доза от 3000 до 4000 сГр) или, при солитарном и локализованном новообразовании, проводится брахитерапия. Прогноз зависит от тяжести системного поражения.
Клинические примеры лимфомы сосудистой оболочки глаза:
Редактор: Искандер Милевски. Дата публикации: 3.7.2020
Злокачественные лимфомы орбиты. Диагностика и лечение с позиции офтальмолога
Malignant orbital lymphomas. Diagnostics and treatment from ophthalmologic position
Moscow Ophthalmologic clinical hospital
Authors analyze literary data on malignant lymphomas and present own experience of treatment orbital non-Hodgkin’s lymphomas in cooperation with hematologist.
Злокачественные лимфомы подразделяются на лимфогранулематоз (болезнь Ходжкина) и неходжкинские лимфомы. Неходжкинские лимфомы – это большая гетерогенная группа опухолей различных по степени злокачественности, ответу на те или иные методы лечения и прогнозу. Используемый ранее для обозначения данной патологии термин лимфосаркома, введенный в обиход еще Вирховым, в настоящее время признан ВОЗ устаревшим.
Поражение тканей орбиты при болезни Ходжкина встречается крайне редко. Орбитальные лимфомы относятся к неходжкинским лимфомам. Их частота составляет около 4% от всех экстранодальных (внелимфатических узлов) злокачественных лимфом [4].
Преобладают первичные орбитальные лимфомы, которые встречаются в 3 раза чаще, чем вовлечение тканей орбиты в опухолевый процесс при диссеминированных лимфомах. Так, при обследовании нами 124 пациентов первичная лимфома орбиты была выявлена у 91 больного и только у 33 – поражение орбиты было симптомом диссеминированной лимфомы. Поражение орбиты при диссеминированных лимфомах обычно развивается спустя несколько лет с момента установления диагноза неходжкинской лимфомы различных органов, периферических лимфоузлов, селезенки или, что бывает значительно реже, возникает синхронно с ними. В последнем случае орбитальная опухоль нередко является первым проявлением генерализованного процесса.
Для установления диагноза злокачественной лимфомы орбиты обязательным является проведение цитологического исследования пунктата или гистологического исследования биоптата орбитальной опухоли [5]. Целесообразно производить и гистоиммунохимическое исследование с целью определения морфологического варианта лимфомы. Тщательное гематологическое обследование больного позволяет исключить или подтвердить поражение других органов и тканей. Таким образом, офтальмоонколог устанавливает диагноз орбитальной злокачественной лимфомы, онкогематолог уточняет стадию заболевания, подтверждая локальный процесс в орбите – I стадия, а при сочетанном поражении орбиты, лимфатических узлов и/или различных органов – устанавливается IV стадия заболевания
Согласно последней классификации ВОЗ, принятой в 1999 году, все неходжкинские лимфомы по происхождению разделены на две основные группы: В- и Т- клеточные варианты и на две основные группы по прогнозу – лимфомы агрессивные (высокой степени злокачественности) и лимфомы индолентные (низкой степени злокачественности) [6]. Орбитальные опухоли относятся к В-клеточным вариантам. Т- клеточные лимфомы развиваются редко и характеризуются агрессивным течением.
Интересно, что последняя классификация ВОЗ включает в себя не только опухоли, развивающихся из лимфатических узлов, но и из лимфоидной ткани различных органов – экстранодальные лимфомы. Определены новые варианты неходжкинских лимфом, в том числе В- клеточные экстранодальные лимфомы из клеток маргинальной зоны – MALT-лимфомы, т.е. опухоли, развивающиеся из лимфоидной ткани, ассоциированной со слизистыми оболочками (MALT-mucosa associated lymphoid tissue).
MALT-лимфомы (низкой степени злокачественности) обладают рядом особенностей. Эти опухоли возникают, как правило, на фоне аутоиммунного воспаления. Для них характерно вялое течение, длительные периоды ремиссии. Рецидивы, если они возникают, локализуются в экстранодальных эпителиальных тканях. Тем не менее многие исследователи полагают, что у больных MALT-лимфомами прогноз для жизни не менее серьезный, чем при других морфологических вариантах лимфом. Последнее обстоятельство связывают с возможностью MALT-лимфом трансформироваться в диффузную крупноклеточную В-клеточную лимфому высокой степени злокачественности [9].
При изучении клинических симптомов различных морфологических вариантов орбитальных лимфом мы отметили некоторые особенности [1]. Быстрые темпы роста характерны для диффузных крупноклеточных В-клеточных лимфом. Эти опухоли, возникая в разных отделах орбиты, быстро распространялись как в наружное, так и во внутреннее хирургическое пространство, заполняя всю полость орбиты. У больных диффузной крупноклеточной В-клеточной лимфомой быстрое развитие экзофтальма сопровождалось офтальмоплегией, отсутствием репозиции глаза, появлением легкого хемоза, расширением эпибульбарных сосудов, небольшим повышением внутриглазного давления до 26-30 мм рт. ст., развитием застойных явлений на глазном дне и снижением остроты зрения до 0,3-0,6. При экзофтальме большой степени и отсутствии смыкании век развивалась смешанная инъекция глазного яблока и кератопатия.
Лимфомы орбиты других морфологических вариантов характеризовались постепенным развитием экзофтальма, смещением глазного яблока в противоположную опухоли сторону, развитием птоза, затруднением репозиции, ограничением подвижности глаза. Снижение зрительных функций в связи с орбитальной опухолью не было отмечено нами ни у одного больного.
Отличаются рядом особенностей и MALT-лимфомы. Необходимо подчеркнуть, что у больных MALT-лимфомами орбиты ограничение подвижности глаза встречается значительно чаще, чем у больных лимфомами других морфологических вариантов. При одинаковых темпах роста различных лимфом орбиты экзофтальм у больных MALT-лимфомами достигал более значительных размеров.
Сегодня уже считается общепризнанным, что в большинстве случаев MALT –лимфомы являются первичными [1,3]. С другой стороны, в последние годы мы пришли к выводу, что при обнаружении в орбите локального процесса, представленного злокачественными лимфомами (диффузной крупноклеточной В–клеточной лимфомой или лимфомой из клеток зоны мантии), как правило, через несколько месяцев удается выявить признаки поражения других органов и тканей, т.е. при установлении диагноза орбитальной диффузной крупноклеточной В-клеточной лимфомы или лимфомы из клеток зоны мантии с большой вероятностm. следует ожидать генерализованный процесс.
Основным критерием для выбора того или иного вида лечения является стадия заболевания. Если традиционным методом лечения первичных лимфом орбиты является лучевая терапия, то в лечении диссеминированных лимфом с вовлечением в процесс тканей орбиты главная роль принадлежит химиотерапии. Тем не менее большая вероятность скрыто протекающего генерализованного процесса при выявлении локальной орбитальной лимфомы высокой степени злокачественности (диффузной крупноклеточной В–клеточной или из клеток зоны мантии) в последнее время вынуждает онкогематологов дополнительно к лучевой терапии назначать моно- или полихимиотерапию. В то же время в лечении первичных орбитальных лимфом низкой степени злокачественности безальтернативным методом остается дистанционная лучевая терапия – облучение гамма-лучами или фотонами [7,8,10,11].
Облучение проводится таким образом, чтобы к орбитальной опухоли подвести максимальную дозу, а оптические среды глаза вывести из зоны облучения. При локализации опухоли во внутреннем отделе орбиты облучение обычно производится с одного поля, во всех остальных случаях с двух полей. Для защиты оптических сред глаза используют свинцовый блок высотой 0,8 – 1,0 см. Блок устанавливают на подставке, прикрепленной к головке лучевого аппарата или на специальной подставке, максимально приближенной к лицу больного. Регрессия орбитальной опухоли наблюдается уже к окончанию курса лучевой терапии. Исторически сложившиеся дозы дистанционной терапии 30-40 Гр при разовой дозе 1,5-2 Гр выше, чем рекомендуемые некоторыми зарубежными авторами, однако на основании своего опыта мы пришли к выводу об эффективности и безопасности данной методики лучевой терапии. Так, при завершении лечения 80 больных неходжкинскими лимфомами орбиты мы отметили у всех больных полную регрессию орбитальной опухоли и за период наблюдения от 6 мес. до 11 лет (медиана – 6 лет) ни у одного больного не выявили локального рецидива опухоли в орбите.
Осложнения дистанционной терапии в виде кератопатии и лучевой катаракты возникали при облучении без защиты глаза, при котором преломляющие среды глаза получили от 90 до 100% от общей дозы ионизирующего излучения.
Лечение диссеминированных лимфом низкой степени злокачественности (фолликулярной, периферической мелкоклеточной) начинали с полихимиотерапии первой линии по схеме СОР (циклофосфан внутримышечно по 400 мг/м2, винкристин внутривенно 1,4 мг/м2, преднизолон 60 мг/м2 внутрь) или по схеме LVPP (винбластин внутривенно 6 мг/м2, лейкеран 6 мг/м2, натулан 100 мг/м2, преднизолон 40 мг/м2 внутрь) не менее 3 циклов. Лучевая терапия проводилась лишь в тех случаях, когда орбитальная опухоль была в данный момент времени единственным проявлением заболевания или когда химиотерапия приводила к регрессии лимфом других органов, но была недостаточно эффективной в лечении поражения орбиты. Потребность в проведении дополнительной лучевой терапии на область пораженной орбиты при лечении лимфом низкой степени злокачественности была значительно выше, чем при лечении лимфом высокой степени злокачественности. Так, стойкая общая и локальная ремиссия достигнута после 6 – 7 циклов химиотерапии только у 4 из 17 больных (23,5%) неходжкинскими лимфомами низкой степени злокачественности. В то же время у 12 из 17 больных (76,5%) локальная ремиссия лимфомы орбиты, которая выразилась в полной регрессии опухоли орбиты, была достигнута только после курса локальной лучевой терапии на область орбиты, проведенной дополнительно к химиотерапии. Срок полной локальной ремиссии составил от 6 мес. до 6 лет (медиана – 4 года). Прогрессирование заболевания с вовлечением в процесс новых групп лимфоузлов и появлением новых лимфом орбиты и придаточного аппарата глаза наблюдается лишь у одного больного.
Несколько иную картину мы наблюдали при лечении 10 больных неходжкинскими лимфомами высокой степени злокачественности. Адекватная агрессивная химиотерапия схеме СНОР (циклофосфан 750 мг/м2 адриабластин 50 мг/м2, винкристин 1,4 мг/м2 внутривенно, преднизолон 60 мг/м2 внутрь) или по схеме СОАР (циклофосфан 400 мг/м2, цитозар 50 мг/м2, винкристин 1,4 мг/м2 внутривенно, преднизолон 60 мг/м2 внутрь) привела к полной ремиссии у 6 из 10 больных. Срок полной локальной ремиссии 9 – 24 мес. (медиана – 1,5 года). При прогрессировании заболевания появлялись новые опухоли, в том числе орбиты и век. Дополнительную локальную терапию на область орбиты потребовалось провести только в двух случаях. Необходимо отметить, что у двух больных неходжкинские бластные лимфомы остались рефрактерными ко всем видам лечения. Эти больные погибли от основного заболевания в течение 6 мес. с момента его диагностики [2].
Таким образом, лечение орбитальных неходжкинских лимфом требует взаимодействия многих специалистов и, прежде всего – офтальмолога и гематолога. Задачей офтальмолога является своевременная диагностика орбитальной опухоли, взятие материала для морфологического и гистохимического исследования, мониторинг в процессе лечения, оценка местного эффекта лечения, пожизненное динамическое наблюдение больного с целью выявления и предупреждения рецидивов заболевания или лучевых осложнений.
2. Гришина Е.Е. Злокачественные лимфомы орбиты: лечение с позиции офтальмолога. //Сборник научных трудов международного симпозиума «Заболевания, опухоли и травматические повреждения орбиты.- 2005.-с. 192 – 196
3. Cahill-M; Barnes-C; Moriarty-P; et al Ocular adnexal lymphoma- comparison of MALT lymphoma with other histological types. //Br-J-Ophthalmol.-1999.- vol. 83.-p. 742-747.
4. Canellos-GP; Lister-TA; Sklar-JL. General aspects of extranodal lymphoma. //In The Lymphomas. WB Saunders Company.-1997.-p.450-478.
5. Coupland S.E. [Lymphoproliferative lesions of ocular adnexa. Differential diagnostic guidelines]. //Opthalmologe.-2004.- vol 101 92) p. 197-215
6. Harris N.L., Jaffe E.S., Diebold J. et al The World Health Organization classification of neoplastic diseases of hematopoetic and lymphoid tissues. //Ann Oncology.- 1999.-vol.10.-p. 1419-1433
7. Hasegawa M., Kojima M., Shioya M. et al Treatment results of radiotherapy for malignant lymphoma of orbit and histopathologic review according to the WHO classification.// Int. J. Radiat. Oncol. Biol. Phys.- 2003.- vol 57.- p. 172-176
9. Malek S. N., Hatfield A.J., Flinn I.W. MALT Lymphomas. //Curr Treat Options Oncol.-2003.-vol.4.-p. 269-279
10. Schick U., Lermen O., Unsold R. et al. Treatment of primary orbital lymphomas. //Eur. J. Haematol.-2004.- vol. 72 (3)p. 186-192