что такое кальциноз створок клапана сердца
Причины и лечение кальцификации
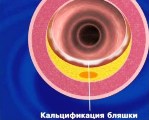
Кальций – макроэлемент, участвующий в обменных процессах, является строительным материалом для крепких костей и зубов. Избыточное поступление минерала на фоне нарушения усвоения приводит к его отложению в мягких тканях, внутренних органах и кровеносных сосудах. Такой патологический процесс получил название кальциноз. Кальцификация продолжительное время может протекать бессимптомно и привести к необратимым последствиям в организме.
Классификация кальцификации
Кальцификация – патологический процесс, для которого характерно отложение кальция. В зависимости от локализации макроэлемент может накапливаться и поражать:
В зависимости от этиологии кальцификация бывает 3 типов:
Также кальциноз может быть системным, поражая все органы человека или местным, с локализацией в одном органе или системе.
Причины кальцификации
Отложение кальция в мягких тканях, внутренних органах происходит в результате нарушения метаболизма, что приводит к нарушению усвоения важного макроэлемента для человеческого организма. Чаще всего, сбои в обменных процессах вызваны эндокринными патологиями, болезнями почек инфекционного и аутоиммунного характера, нарушением выработки ферментов при печеночных патологиях и заболеваний поджелудочной железы.
К нарушению обмена кальция может привести недостаточное поступление магния и избыток витамина Д, которые принимают непосредственное участие в усвоении организмом макроэлемента.
Кальцификация отдельного органа может развиваться при образовании кист, опухолей доброкачественного и злокачественного характера, дистрофии тканей.
Процесс образования кальциевых конгломератов также затрагивает соединительную и хрящевую ткань, атеросклеротические бляшки, погибшие паразитирующие микроорганизмы, импланты.
Признаки кальцификации
На начальных этапах распознать патологию крайне сложно в связи с ее бессимптомным течением. Однако некоторые виды имеют достаточно выраженную клиническую картину.
При системном виде кальциноза или при поражении кожных покровов, суставов, эпидермис покрывается небольшими пузырьками, изменения структуры и окраса не наблюдается. По мере прогрессирования патологии кальциевые конгломераты разрастаются и становятся более плотными на ощупь, изменяют свой окрас. Возможно образование свищей.
Известковые отложения в ходе плановых осмотров специалистами или при инструментальном исследовании могут обнаруживаться на зубах, костях, сосудах, мышечных и нервных волокнах. Скопление макроэлемента на тканях органов приводит к нарушению их функционирования.
При поражении сердечной мышцы и сосудистой системы, у больного появляется болевой синдром в грудине, руке, шее, спине, который сохраняется продолжительное время. Также происходит нарушение кровотока, что приводит к скачкам артериального давления, появлению чувства холода в конечностях.
При поражении почек нарастают симптомы интоксикации, нарушается диурез, кожные покровы становятся сухими, вялыми. При кальцификации органов пищеварительного тракта, нарушается их работа, что приводит к возникновению тошноты, рвоты, чувства тяжести в абдоминальной области, запоров.
При поражении и скоплении большого количества кальция в головном мозге больной испытывает частые приступы головной боли и головокружения, скачки внутричерепного давления, нарушение координации движения, ухудшение памяти, проблемы со зрением и слухом. По мере прогрессирования болезни возможны обмороки.
Вместе с этим кальциноз приводит к снижению работоспособности, постоянной вялости и усталости, слабости, снижению массы тела.
Диагностика
Для подтверждения диагноза используется рентгенологическая диагностика. Данный метод позволяет определить характер и размер отложений, а также степень поражения органа, в котором локализуется кальциевый конгломерат. В качестве дополнительных методов исследования назначается:
Для выявления причины кальцификации тканей назначаются дополнительные исследования, в виде общеклинического и биохимического анализа крови. Последний способ позволяет определить уровень кальция, фосфора и магния в крови. При нарушении функций почек назначается общеклинический и бактериологический анализ мочи для оценки работоспособности почек.
Для исключения злокачественного характера новообразований в пораженном органе назначается биопсия тканей. Данный метод предполагает забор биологического материала и его исследования под микроскопом в лабораторных условиях. Биопсия помогает также дифференцировать доброкачественное и злокачественное новообразование.
Лечение
Для лечения кальциноза назначается терапевтический курс, который поможет справиться с заболеванием-первопричиной. Так, если к избыточному отложению кальция привело воспаление инфекционной природы, назначаются антибактериальные препараты.
При нарушении усвоения кальция назначаются медикаменты, содержащие магний, который является антагонистом кальция. Достаточное поступление магния с продуктами питания и медикаментозными препаратами позволяет растворить конгломераты и вывести избыток кальция из организма. В ходе лечения важно принимать диуретики, которые помогут ускорить процесс выведения макроэлемента.
В процессе усвоения кальция принимает участие витамин Д, избыточное поступление которого также отрицательно сказывается на состоянии организма. Поэтому в ходе лечения необходимо соблюдать специальную диету, которая исключает употребление в большом количестве продуктов питания, богатых кальцием и витамином Д. К таким относят рыбу жирных сортов, листовую зелень, молочные продукты, яичный желток, орехи.
При неэффективности консервативных методов лечения, а также образовании конгломератов больших размеров назначается их оперативное удаление. Выбор метода хирургического вмешательства проводится в зависимости от размеров скоплений кальция, а также их локализации.
Кальциноз в период беременности
Отложение кальция во время вынашивания ребенка чаще всего диагностируется в конце третьего триместра гестационного периода. С медицинской точки зрения такой процесс допустим и связан с видоизменением плаценты.
Если кальцификация диагностируется на более ранних сроках, это может привести к преждевременному созреванию плаценты. Как правило, кальциноз у беременных связан с употреблением большого количества продуктов, богатых кальцием, инфекционными процессами и метаболическими нарушениями.
Избыток макроэлемента в организме беременной женщины также опасен, как и его недостаток. Может стать причиной травм ребенка и матери в период родоразрешения.
Профилактика
Чтобы предупредить кальцификацию мягких тканей и внутренних органов следует особое внимание уделить правильному питанию. Важно обеспечить достаточное поступление всех минералов и витаминов в организм, чтобы предупредить развитие патологий различной этиологии.
Также людям с врожденными и приобретенными заболеваниями сердечно-сосудистой системы, почек, эндокринными патологиями важно регулярно проходить плановые осмотры у специалистов, что поможет своевременно предупредить развитие осложнений.
Лечение различных заболеваний стоит проводить только под контролем специалиста и в соответствии с его рекомендациями. Некоторые группы лекарственных препаратов, в том числе для снижения уровня холестерина в крови, артериального давления, а также антибактериальные и гормональные средства могут привести к повышению уровня кальция в организме и нарушению его обмена.
Для предупреждения кальциноза следует вести активный образ жизни, который помогает восстановить нормальный метаболизм, отказаться от употребления алкогольных напитков и табакокурения.
Кальцификация тканей – патологический процесс, связанный с высокой концентрацией кальция в организме. Поражает сердечно-сосудистую, нервную, опорно-двигательную, пищеварительную и мочевыделительную системы. Для предупреждения болезни необходимо правильно питаться и вести здоровый образ жизни. В качестве терапии назначается курс медикаментозных препаратов для устранения причины патологического процесса и нормализации уровня кальция и магния в крови.
Эксперт статьи:
Татаринов Олег Петрович
Врач высшей категории, врач невролог, физиотерапевт, специалист УВТ, ведущий специалист сети «Здоровье Плюс»
Медицинский опыт более 40 лет
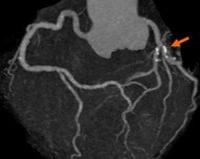
Кальциноз коронарных артерий
Кальциноз коронарных артерий — это отложение солей кальция в стенке сосудов, которые приносят артериальную кровь к миокарду. Болезнь длительное время характеризуется бессимптомным течением. Клинические проявления (боль в сердце, слабость, головокружения) возникают спустя несколько лет от начала кальцификации. Для диагностики коронарного кальциноза назначают инструментальные методики визуализации: электронно-лучевую и мультиспиральную КТ, внутрикоронарное УЗИ, коронарографию. Лечебные мероприятия включают терапию основного заболевания, коронарное стентирование, прием статинов и гормональных препаратов.
МКБ-10
Общие сведения
Кальциноз коронарных (венечных) артерий — независимый фактор риска развития острого коронарного синдрома. Точная распространенность этого состояния неизвестна. По данным выборочных исследований доказано, что среди здоровых женщин в возрасте после 40 лет кальциноз сосудов сердца встречается в 11,2% случаев. Среди мужчин распространенность патологии выше. Коронарный кальциноз часто сочетается с кальцинозом аорты и артерий внутренних органов.
Причины
В современной кардиологии ведутся дискуссии по поводу этиологических факторов кальциноза. Установлено, что отложение кальциевых солей может начинаться у людей молодого возраста (20-30 лет), не имеющих никаких сердечно-сосудистых болезней. Причины подобных бессимптомных изменений не установлены. У пациентов среднего и старшего возраста кальцификацию артерий связывают с атеросклеротическими изменениями сосудов.
Факторы риска
Среди факторов риска кальциноза выделяют необратимые и обратимые. К необратимым относят мужской пол, пожилой возраст и наличие в семье случаев сердечно-сосудистой патологии. Среди обратимых (управляемых) выделяют дислипидемию, воспалительные изменения сосудистой стенки, несбалансированное питание с дефицитом нутриентов. Гиповитаминоз Д считается одним из основных управляемых факторов, поскольку при недостатке холекальциферола нарушаются процессы кальциевого обмена.
Патогенез
Ученые считают, что кальциноз коронарных артерий — активный и обратимый процесс, который по механизму развития схож с реакциями костеобразования. Основную роль в отложении кальциевых солей в сосудах играют белки костного матрикса, которые по направленности действия подразделяются на 2 группы: ингибиторы и индукторы кальцификации. Эти протеины находятся в костной ткани, стенках артерий, липидных бляшках.
К индукторам кальциноза относят костную щелочную фосфатазу и костные метаболические белки. Они повышают концентрацию кальция, других минеральных соединений в интиме коронарных артерий, усиливают локальный воспалительный процесс. Среди ингибиторов кальцификации выделяют остеопонтин, остеопротегерин и фетуин-А. Кальциноз артерий провоцируется нарушением равновесия между этими группами регуляторных белков.
Симптомы
Кальциноз сосудов продолжительное время протекает бессимптомно. Клинические признаки кальцификации возникают в случае обширного поражения коронарных артерий, сопровождающегося ишемией миокарда. Симптомы также появляются при присоединении других сердечно-сосудистых заболеваний. Типичный возраст манифестации симптоматики — 45-50 лет. Патогномоничных признаков кальциноза коронарных сосудов не существует.
Чаще всего больные испытывают различные по характеру боли в прекардиальной области — ноющие, колющие, сжимающие. Болевой синдром провоцируется физической нагрузкой, сильными эмоциональными переживаниями. Реже боли ощущаются покое. Длительность болевых ощущений составляет от нескольких минут до часов и даже дней. Иногда больные описывают свои симптомы как давление и дискомфорт за грудиной.
Отмечаются неспецифические признаки: повышенная утомляемость, снижение работоспособности. При одновременном поражении других артерий беспокоит головокружение, снижается память — это последствия хронической гипоксии мозга. Кальциноз коронарных артерий зачастую сочетается со сниженной плотностью костной ткани и остеопорозом. Это обуславливает дополнительные проявления: беспричинные боли в костях и суставах, снижение физической активности.
Осложнения
Кальциноз венечных артерий — предиктор развития сердечно-сосудистых кризов. В ходе наблюдений обнаружено, что влияние кальцификации сосудов наиболее заметно у больных со средним риском инфаркта по шкале SCORE. Согласно исследованиям, около 20% пациентов после обнаружения кальциевых бляшек в сосудах переводятся в группу высокого и очень высокого риска. У таких людей риск смерти от сердечных причин увеличивается до 10% и больше.
Кальцификация атеросклеротических бляшек значительно повышает вероятность их разрыва под давлением крови. Покрышка бляшки в месте ее соединения с нормальной стенкой артерии становится очень тонкой и уязвимой. При нарушениях целостности бляшки липидные конгломераты могут закупоривать просвет одной из коронарных артерий, что приводит к некрозу участка миокарда.
Диагностика
Стандартный физикальный осмотр с аускультацией сердца малоинформативен для выявления коронарного кальциноза. В начале обследования врач-кардиолог назначает общеклинические анализы крови и мочи для быстрого скрининга состояния организма, исключения воспалительных заболеваний и патологий системы кроветворения. Диагностика кальциноза венечных артерий включает следующие методы:
Лечение кальциноза коронарных артерий
Консервативная терапия
Учитывая неясные этиопатогенетические механизмы развития заболевания, возникают трудности с подбором медикаментозного лечения. Зачастую кальциноз диагностируется на этапе присоединения других кардиологических болезней, поэтому терапия подбирается с учетом полного диагноза. В зависимости от степени поражения сердца назначают антиангинальные, гиполипидемические, антиаритмические препараты.
Хирургическое лечение
Для устранения крупных кальцификатов применяются методы интервенционной кардиологии — малоинвазивные хирургические вмешательства. Наилучшие результаты показывает коронарное стентирование — расширение просвета пораженной артерии с помощью специальных сетчатых имплантов. Методика отличается коротким реабилитационным периодом и минимальной травматичностью.
Экспериментальное лечение
Хотя утвержденных кардиологических протоколов лечения кальциноза коронарных артерий пока нет, но в медицинской литературе опубликованы результаты многочисленных исследований этой проблемы. Существует теория об эффективности статинов для уменьшения объема кальцинированных бляшек. Эта гипотеза получила подтверждение в двойных слепых плацебо-контролируемых испытаниях.
Женщинам после 50 лет с выявленным венечным кальцинозом рекомендованы препараты эстрогенов. Половые гормоны оказывают кардиопротективное действие, нормализуют кальциевый обмен и предотвращают дальнейшее повреждение коронарных сосудов. Активно обсуждается эффективность растительных и витаминных препаратов для улучшения метаболизма миокарда.
Прогноз и профилактика
Коронарный атеросклероз не опасен для пациентов, у которых нет других факторов риска, поэтому в подобных случаях прогноз обычно благоприятен. Благодаря методам малоинвазивной кардиохирургии удается устранить участки кальциноза и улучшить прогноз у страдающих сочетанными поражениями сердечно-сосудистой системы. Меры профилактики идентичны таковым, что применяются для предотвращения атеросклероза, другой кардиососудистой патологии.
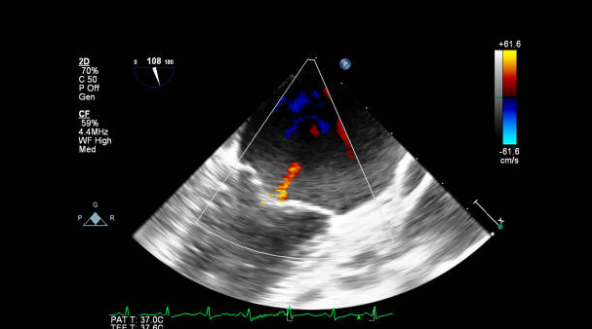
Эхокардиография митрального клапана (часть 3)
Кальцификация кольца митрального клапана на эхокардиографии
Митральная регургитация на ЭхоКГ
Митральная регургитация возникает в результате аномалий, влияющих на различные компоненты митрального клапана: створки, фиброзное кольцо, хорды или сосочковые мышцы. Причины митральной регургитации многочисленны по сравнению с митральным стенозом. Заболевание миокарда, особенно поражающее базальную часть левого желудочка, приводит к митральной регургитации. Менее распространенными причинами митральной регургитации являются пролапс митрального клапана, миксоматозная дегенерация, эндокардит, неишемическая дилатационная кардиомиопатия и другие инфильтративные заболевания и фиброз.
Общие причины митральной регургитации:
Ишемическая митральная регургитация. Наиболее частой причиной митральной регургитации является ишемическая болезнь сердца, и наиболее частым компонентом аппарата митрального клапана, который подвержен ишемической дисфункции, является заднемедиальная папиллярная мышца, которая также предрасположена к инфаркту. Уязвимость заднемедиальной сосочковой мышцы к ишемической дисфункции обусловлена тем, что она снабжается энергией одной ветвью задней нисходящей артерии и имеет только несколько коллатералей. Напротив, переднебоковая сосочковая мышца получает кровоснабжение от ветвей как левой передней нисходящей артерии, так и огибающей артерии; поэтому она менее подвержен ишемии. Ишемические нарушения функции левого желудочка способствуют развитию митральной регургитации за счет ряда механизмов:
При ишемической митральной регургитации наблюдаются четыре клинических проявления:
Острый инфаркт миокарда: митральная регургитация часто встречается при остром инфаркте миокарда, а значительная регургитация осложняет до 15% случаев. Хотя в большинстве случаев такие случаи на эхокардиографии возникают в контексте острого инфаркта миокарда, в некоторых случаях может наблюдаться острое развитие митральной регургитации. Большинство пациентов с инфарктом миокарда, осложненным митральной регургитацией, имеют заболевание правой и огибающей коронарных артерий, которое вызывает дисфункцию нижней стенки. Таким образом, митральная регургитация на ЭхоКГ связана не с размером инфаркта, а со степенью ишемической дисфункции и вовлечением заднемедиальной папиллярной мышцы. В результате плохая поддержка задней створки, называемая привязкой, вызывает недостаточное закрытие створки и несостоятельность клапана. Тяжелая митральная регургитация, развивающаяся после инфаркта, имеет плохой прогноз: смертность возрастает до 25% через 30 дней и более 50% через 1 год. Влияние реперфузии миокарда на митральную регургитацию остается спорным.
Разрыв папиллярной мышцы на эхокардиографии: хотя и является редким осложнением инфаркта миокарда, полный разрыв папиллярной мышцы вызывает тяжелую митральную регургитацию и кардиогенный шок, который обычно заканчивается летальным исходом, 70% в течение 24 часов без экстренного хирургического вмешательства. Хирургическое лечение сосочковой мышцы в большинстве случаев невозможно из-за большой площади некротической ткани; поэтому замена клапана необходима, и на ее риск влияют другие факторы, включая тяжелую дисфункцию левого желудочка, которая обычно существует. Разрыв папиллярной мышцы происходит через 2–5 дней после начала инфаркта. Неполный разрыв, обычно только одной головки сосочковой мышцы, происходит через 4–5 дней после инфаркта с постепенным ухудшением митральной регургитации. Это усиливает ранее существовавшую дисфункцию левого желудочка.
Ишемическая митральная регургитация в нормальном левом желудочке на эхокардиографии: пациенты с длительной ишемической дисфункцией миокарда могут иметь обратимую ишемию при физической нагрузке. Если это влияет на заднюю стенку левого желудочка, это приводит к дальнейшему ухудшению функции задней стенки и, как следствие, функции задней створки и развитию митральной регургитации. Одышка при физической нагрузке у этих пациентов не всегда должна быть вызвана повышенным конечным диастолическим давлением, а внезапным повышением давления в левом предсердии из-за развития митральной регургитации при физической нагрузке, особенно у пациентов с расширенным левым предсердием и пациентов с плохой податливостью предсердий.
Стресс-эхокардиография идеальна для демонстрации ишемической желудочковой дисфункции и развития митральной регургитации и повышения давления в левом предсердии, отсюда положительная роль антиангинальной терапии и снижения постнагрузки. Пациентам, у которых развивается значительная митральная регургитация при стрессе и которые приняты на операцию по аортокоронарному шунтированию, следует провести восстановление митрального клапана, пластику кольца одновременно с хирургической реваскуляризацией, чтобы избежать потенциальных стойких симптомов, несмотря на успешную операцию.
Ишемическая митральная регургитация при желудочковой дисфункции на эхокардиографии: Митральная регургитация очень часто встречается у пациентов с длительной ишемической дисфункцией левого желудочка и у пациентов с терминальной стадией желудочковой недостаточностью. Поскольку у этих пациентов створки клапана морфологически нормальные, митральная регургитация описывается как «функциональная». Трехмерная эхокардиографическая оценка митрального клапана доказывает, что сам клапан не совсем нормальный, с давними прогрессирующими изменениями межстворчатых отношений и подклапанного аппарата. Снижение желудочкового давления может улучшить геометрию левого желудочка, а снижение артериального давления может уменьшить тяжесть митральной регургитации.
Миксоматозная дегенерация митрального клапана на эхокардиографии
Это наиболее частая причина изолированной митральной регургитации на эхокардиографии. Ее также называют дегенеративным заболеванием митрального клапана пожилого возраста или синдром выбухающего митрального клапана (синдром провисающего клапана, синдром волнообразной митральной створки, «парусящий клапан», «баллонная деформация митрального клапана»). Заболевание включает прогрессирующую миксоматозную дегенерацию створок митрального клапана и может варьироваться от растянутой «нормальной» створки до полностью утолщенной миксоматозной створки с выбуханием в систолу. К этому объекту применялись термины пролапс, гибкий, избыточный, миксоматозный клапан и молотящая створка.
Классические створки клапана при пролапсе на эхокардиографии утолщены, открываются в противофазе и увеличиваются в площади, а в систолу выпадают в левое предсердие. Этот процесс может повлиять на любую из двух створок, чаще всего на среднюю треть задней створки. Хорды могут стать удлиненными, истонченными и извилистыми, что предрасполагает к разрыву и острому пролапсу митрального клапана. У пожилых людей миксоматозная митральная дегенерация обычно протекает бессимптомно. Эхокардиографически средне-позднее систолическое искривление створок> 2–3 мм кзади до точки закрытия митрального клапана рассматривается как явная демонстрация пролапса створок. В частности, при поражении двух кончиков створок миксоматоз бывает трудно отличить от вегетаций, вызванных эндокардитом. Диагноз митрального пролапса следует ставить с левой парастернальной позиции, так как комбинация изменения формы кольца митрального клапана в систоле и закрытия клапана может показаться проявлением пролапса с других точек зрения. При синдроме Марфана миксоматозная дегенерация обычно затрагивает кончики створок, особенно переднюю створку. Это не всегда приводит к значительной митральной регургитации, но может оставаться статическим и бессимптомным в течение многих лет. Потеря систолической коаптации и выпадение одной из двух створок в левое предсердие является высокочувствительным и специфическим признаком систолической дисфункции створки независимо от его этиологии. Чреспищеводная эхокардиография обычно обеспечивает более четкое изображение створок и степень потери коаптации. Степень митральной регургитации с чистым пролапсом створки может быть незначительной на эхокардиографии, и клиническое обследование выявляет среднесистолический щелчок или поздний систолический шум. Пролапс митрального клапана может предрасполагать к инфекционному эндокардиту, поэтому пациентам из группы высокого риска могут быть рекомендованы профилактический прием антибиотиков в зависимости от ситуации. Простой митральный пролапс может прогрессировать до тяжелой митральной регургитации, требующей хирургического вмешательства.
Врожденная митральная регургитация на эхокардиографии
Наиболее распространенная форма так называемой врожденной митральной регургитации на эхокардиографии — это форма, которая обнаруживается в сочетании с первичным дефектом межпредсердной перегородки или другой формой дефекта атриовентрикулярной перегородки. В целом системный атриовентрикулярный клапан в этой группе аномалий лучше описывать как левый атриовентрикулярный клапан, а не как митральный клапан. Другой важной причиной врожденной митральной регургитации является так называемая изолированное расщепление (расщелина) передней створки митрального клапана. По сути, клапан имеет три створки. Важность этого диагноза заключается в том, что почти в каждом случае можно выполнить хирургическое вмешательство, наложив заплатку на переднюю створку митрального клапана, что позволяет избежать необходимости замены митрального клапана.
Инфекционный эндокардит на митральном клапане и ЭхоКГ
Это основная причина симптоматической митральной регургитации на ЭхоКГ. Вегетации развиваются на клапане и варьируются от небольших клубеньков по линии прикрепления до крупных рыхлых масс до 10 мм в диаметре и даже более, особенно при грибковой инфекции. Поражения передней (аортальной) створки митрального клапана могут возникать в связи с эндокардитом аортального клапана, обычно с поражением правой коронарной створки. Инфекция митрального клапана также может вызвать разрыв и перфорацию створки и, следовательно, возникновение струи в нетипичном месте. Эти поражения на эхокардиографии варьируются от локализованных аневризм до полной перфорации створок, приводящей к тяжелой митральной регургитации, требующей замены клапана. Эндокардит может поражать нормальные клапаны, особенно у пожилых людей, но чаще всего клапаны с незначительными врожденными аномалиями или пролапс митрального клапана.
Патофизиология митральной регургитации
Объем регургитации при митральной регургитации рассчитывается как поток регургитации через область регургитации. Скорость потока через отверстие связана с разницей систолического давления между желудочками и предсердиями. Высокое систолическое давление в левом желудочке, например системная гипертензия, увеличивает объем митральной регургитации, а низкое давление в левом желудочке снижает его.
Давление в левом предсердии при острой митральной регургитации повышается с V-зубцом в поздней систоле из-за увеличения объема и скорости поступления крови в левое предсердие. Однако отсутствие V-зубца на записи давления в левом предсердии или давления легочного клина не исключает диагноза тяжелой митральной регургитации. При тяжелой митральной регургитации увеличенный ретроградный ударный объем в левое предсердие вызывает увеличение прямого потока через митральный клапан в левый желудочек в последующем цикле, что увеличивает активность желудочков и скорость увеличения размера полости.
Митральная регургитация часто является динамическим поражением, и размер отверстия для регургитации и объем регургитации могут изменяться в зависимости от градиента давления на клапане и изменений объема и геометрии левого желудочка. Сама эффективная площадь регургитирующего отверстия может увеличиваться при значительно аномальной геометрии желудочков. Таким образом, успешное уменьшение объема левого желудочка с помощью оптимальной медикаментозной терапии или кардиостимуляции и улучшение его систолической функции может способствовать снижению тяжести митральной регургитации и открытию порочного круга. Изолированная митральная регургитация связана с большим увеличением выброса левого желудочка на эхокардиографии. Общий ударный объем может быть увеличен в 3–4 раза по сравнению с нормальным. Во время открытия аортального клапана более четверти ударного объема уже могло попасть в левое предсердие. Это приводит к V-зубцу, который может достигать 50–60 мм рт.ст.
Этот объем крови повторно поступает в желудочек в раннюю диастолу, таким образом сокращая время изоволюмической релаксации и увеличивая скорость раннего диастолического наполнения, что приводит к третьему тону сердца. Когда митральная регургитация очень тяжелая, давление в левом желудочке и левом предсердии может уравняться в середине выброса или даже раньше. Это происходит особенно при разрыве сосочковой мышцы. Вначале конечный диастолический объем левого желудочка на эхокардиографии существенно не увеличивается, тогда как конечный систолический объем значительно снижается. Это приводит к значительному падению прямого сердечного выброса, которое может поддерживаться только синусовой тахикардией.