что такое гнойный бурсит
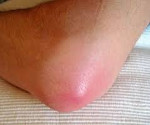
Гнойный бурсит
Бурсит – это заболевание суставов, при котором происходит воспаление синовиальных сумок (щелевидных полостей, сформированных синовиальной оболочкой), сопровождающееся образованием экссудата (жидкости, содержащей форменные элементы крови). Гнойные воспалительные процессы могут развиваться как в постоянных, так и в новообразованных синовиальных сумках. Наиболее частая локализация бурсита – область плечевого, локтевого, коленного и голеностопного суставов.
Бурситы классифицируются по следующим критериям:
Паталогические изменения, характерные для бурсита, выражены признаками острого воспаления стенок синовиальной сумки сустава. На начальной стадии заболевания происходит серозное пропитывание тканей и скопление экссудата в полости сумки. В случае инфицирования серозный бурсит довольно быстро переходит в стадию гнойного воспаления. Распространение патологического процесса на окружающие ткани может сопровождаться некрозом стенки синовиальной сумки и образованием межмышечных и подкожных флегмон (острого разлитого гнойного воспаления). При отсутствии должного лечения в области сустава, пораженного бурситом, могут образовываться свищи. Прорыв гноя в полость сустава провоцирует развитие гнойного артрита.
Причины возникновения гнойного бурсита
Основной причиной возникновения бурсита является непрерывное давление, трение кожи, мышц и сухожилий о костные выступы. В связи с этим бурсит зачастую имеет прямую связь со спецификой повседневной деятельности больного (например, при вынужденной длительной опоре на локтевые или коленные суставы, ношении тяжестей, при регулярных спортивных нагрузках и пр.).
Развитие гнойного бурсита происходит на фоне деятельности патогенной микрофлоры. При наличии механического повреждения (травмы, ушиба, мелких ран, ссадин), в синовиальную сумку проникают патогенные микроорганизмы (стафилококки, стрептококки, специфические виды бактерий, кишечная палочка и др.). Прямое повреждение синовиальной сумки практически всегда влечет к возникновению воспалительного процесса. В некоторых случаях гнойный бурсит появляется вследствие распространения инфекции гематогенным (при ангине, гриппе, бруцеллезе) или лимфогенным путем (при фурункулах, карбункулах, пролежнях, рожистом воспалении, остеомиелите).
Симптомы гнойного бурсита
Симптоматика при бурсите зависит от патогенеза заболевания. При серозном воспалении в просвете синовиальной сумки накапливается жидкость и в области сустава образуется упругая болезненная припухлость диаметром 8-10 см. При инфицировании патогенными микроорганизмами и развитии гнойных процессов характерны следующие симптомы:
Для гнойного бурсита характерно расширение границ отечности и покраснения, что может свидетельствовать о распространении гнойного процесса на окружающие синовиальную сумку анатомические образования. При наличии раны, проникающей в полость сумки, из нее может выделяться гной.
Диагностика гнойного бурсита
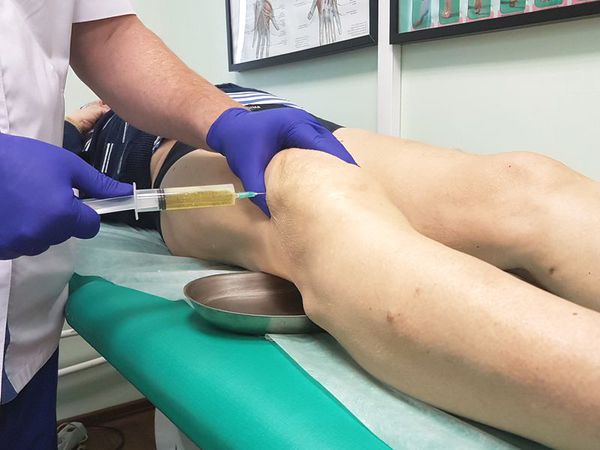
При подозрении на бурсит необходимо обратиться к хирургу. Проводится ряд лабораторных исследований (общий анализ мочи и крови, определение уровня глюкозы в крови, бакпосев крови и мочи). Инструментальные методы обследования применяются редко, поскольку клиническая картина довольно четкая. В некоторых случаях (например, при нетипичном расположении бурсита) проводится рентгенография (для исключения воспалительного процесса в полости сустава) и УЗИ. Для определения характера экссудата проводится диагностическая пункция.
Лечение гнойного бурсита
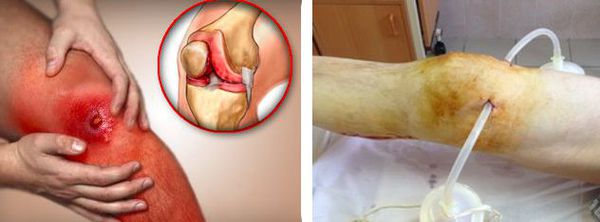
Консервативные методы лечения (иммобилизация, пункция с эвакуацией экссудата, применение антибиотиков и пр.) оказываются эффективными только при серозном характере воспаления. В случае гнойного бурсита необходимо произвести вскрытие гнойного очага с частичным иссечением вовлеченных в воспалительный процесс стенок синовиальной сумки. При запущенном и тяжелом течении заболевания (например, при рецидивирующем бурсите) производится удаление бурсы без извлечения ее содержимого. Заживление открытой раны происходит довольно долго, могут образовываться свищи. После операционного вмешательства проводится курс антибактериальной терапии и физиотерапевтическое лечение, назначаются обезболивающие препараты.
Гнойный бурсит
Гнойный бурсит – это воспаление околосуставной синовиальной сумки, вызванное гноеродной микрофлорой. Обычно протекает остро. Сопровождается нарастающей болью, появлением локального отека, гиперемии и гипертермии в зоне поражения, повышением температуры тела, симптомами общей интоксикации и последующим формированием очага флюктуации. При хроническом гнойном бурсите клинические проявления сглажены, в области сустава образуется свищ с гнойным отделяемым. Заболевание диагностируется на основании жалоб и данных осмотра, для исключения поражения костей и определения распространенности процесса назначается рентгенография. Лечение – вскрытие, дренирование гнойного очага, антибиотикотерапия.
МКБ-10
Общие сведения
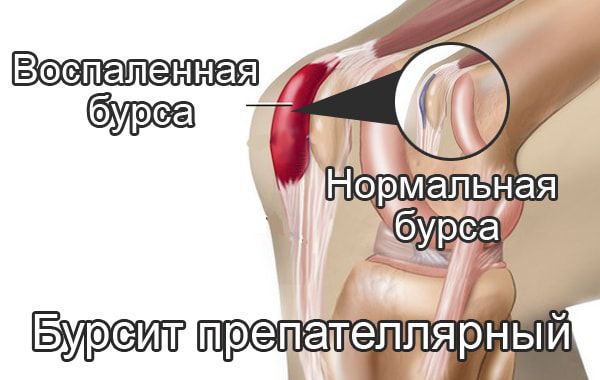
Синовиальная сумка (бурса) – небольшое анатомическое образование, представляющее собой щелеобразную полость, заполненную жидкостью. Бурсы располагаются около суставов в области костных выступов, предохраняют окружающие мягкие ткани от повреждения при давлении или трении. Воспаление синовиальных сумок является распространенной патологией, однако обычно носит асептический характер. Гнойные бурситы встречаются реже. Первое место по частоте занимает инфекционно-септическое воспаление локтевой, второе – препателлярной сумки. Встречаемость других видов бурситов (при Hallux valgus, в области большого вертела и др.) существенно ниже. Среди пациентов преобладают лица мужского пола молодого и среднего возраста.
Причины
Непосредственной причиной гнойного бурсита становится попадание гноеродных микробов в полость синовиальной сумки. Обычно воспалительный процесс возникает вследствие инфицирования монокультурой стафилококка или его ассоциациями с другими микроорганизмами. Реже в качестве возбудителя выступают стрептококки, протей, синегнойная палочка. Возможны два варианта развития заболевания:
Вероятность нагноения при первичном инфицировании зависит от обсемененности раны, временного периода с момента повреждения до обращения к врачу, объема ПХО и некоторых других факторов. Риск развития гнойного бурсита при первичном и вторичном бактериальном обсеменении синовиальной сумки увеличивается при хронических соматических заболеваниях (особенно – сахарном диабете), местных нарушениях кровообращения, снижении иммунитета на фоне общих инфекционных заболеваний, алкоголизма, истощения, переохлаждения, лечения глюкокортикоидами.
Патогенез
Внедрение и размножение патогенных микроорганизмов провоцирует выброс медиаторов воспаления. Возникают местные нарушения кровообращения, включающие повышение проницаемости мелких сосудов, выход плазмы в воспалительный очаг с образованием экссудата, содержащего большое количество нейтрофильных лейкоцитов. Погибшие лейкоциты, микробы, продукты распада поврежденных тканей и жидкая часть экссудата образуют гной. Количество жидкости в сумке резко увеличивается. В результате местных воспалительных реакций, воздействия медиаторов и сдавления нервных волокон возникают боль, отек и гиперемия. Попадание токсинов в общий кровоток обуславливает явления интоксикации. При отсутствии лечения гной расплавляет тонкие стенки бурсы с формированием затеков.
Симптомы гнойного бурсита
Динамика развития клинических проявлений на начальных стадиях заболевания зависит от вида инфицирования. При первичном проникновении микробов в бурсу болевой синдром, отек, гиперемия и локальная гипертермия возникают в первые дни после травмы. Симптоматика быстро прогрессирует, боли становятся «дергающими», нарушают ночной сон. Температура тела повышается до фебрильных цифр. Через 1-2 дня после появления симптомов в проекции синовиальной сумки образуется очаг флюктуации.
При вторичном попадании инфекционных агентов в полость бурсы болезнь развивается постепенно. В области поражения под неизмененной кожей формируется безболезненное или слабоболезненное флюктуирующее образование. Признаки интоксикации отсутствуют. При инфицировании асептической жидкости присоединяются боли, покраснение кожи и отек мягких тканей. В дальнейшем патология протекает так же, как при первичном инфицировании. При хроническом бурсите в пораженной области обнаруживается свищ, общие симптомы отсутствуют, местные слабо выражены. Закрытие свища провоцирует обострение процесса с клиникой острого бурсита. Открытие свища обеспечивает дренирование бурсы и уменьшение воспалительных явлений.
При поражении локтевой сумки воспалительный очаг располагается по задней поверхности локтевого сустава. Размер бурсы может достигать 7-8 сантиметров. При бурсите в препателлярной области зона поражения локализуется на передней поверхности коленного сустава. Воспаление сумки, находящейся между задней поверхностью большого вертела бедренной кости и большой ягодичной мышцей, считается трудным для распознавания из-за глубокого расположения очага, сопровождается симптомами глубокого абсцесса. Все перечисленные бурситы склонны к острому течению с быстрым расплавлением стенок бурс и проникновением гноя в окружающие клетчаточные пространства. При поражении сумки в области деформированного Hallux valgus I плюснефалангового сустава из-за поверхностной локализации гнойник чаще прорывается на кожу, воспаление приобретает хронический характер.
Осложнения
Наиболее распространенным осложнением острых гнойных бурситов являются флегмоны, возникшие вследствие проникновения гноя в окружающую клетчатку. При локтевом бурсите затеки обычно располагаются поверхностно в области плеча или предплечья. При воспалении препателлярной сумки гной распространяется под кожей в зоне сустава и передней поверхности бедра. При прорыве гноя из околовертельной бурсы формируется глубокая флегмона области ягодицы. Местное распространение гнойных процессов влечет за собой утяжеление состояния больного, может стать причиной сепсиса. Артриты близлежащих суставов наблюдаются редко, что обусловлено отсутствием сообщения между сумками и суставными полостями. При хроническом течении, неадекватном хирургическом лечении возможно развитие контактного остеомиелита.
Диагностика
Постановка диагноза гнойного бурсита обычно не вызывает затруднений. В зависимости от этиологии заболевания диагностику осуществляют травматологи (при наличии острой травмы) или гнойные хирурги (при инфицировании асептического содержимого сумки). План обследования включает следующие объективные методики и дополнительные исследования:
Дифференциальную диагностику проводят с другими процессами, вызванными гноеродной микрофлорой: гнойным артритом, остеомиелитом, абсцессом и флегмоной конечности. В пользу гнойного бурсита свидетельствует характерный анамнез и типичное расположение очага, соответствующее локализации бурсы, в сочетании с четкими границами зоны воспаления. В процессе обследования исключают наличие осложнений (гнойных затеков, контактного остеомиелита).
Лечение гнойного бурсита
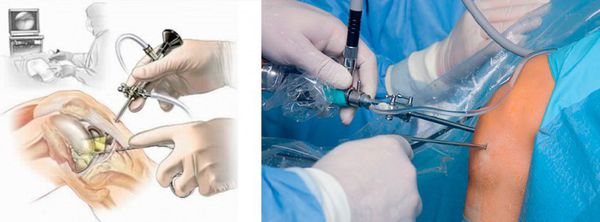
После выявления острой формы заболевания пациента в экстренном порядке госпитализируют в отделение гнойной хирургии или травматологии. При хронической патологии рекомендуется плановая госпитализация. Основной метод лечения – оперативный. Производится вскрытие гнойного бурсита и его дренирование на фоне антибиотикотерапии. Вначале применяют антибиотики широкого спектра действия, после проведения микробиологического исследования осуществляют коррекцию медикаментозной терапии с учетом чувствительности возбудителя. План хирургических мероприятий обязательно включает в себя иссечение синовиальной сумки для предупреждения хронизации процесса или устранения источника хронического воспаления.
Вид вмешательства определяется локализацией нагноившейся сумки. При локтевом и препателлярном гнойном бурсите гнойник вскрывают продольными разрезами по боковым поверхностям бурсы, избегая повреждения более толстых кожных покровов над ее центром. При околовертельном бурсите используют доступ кзади от большого вертела. В последующем при всех перечисленных видах бурсита показано открытое ведение раны для обеспечения оттока содержимого, выявления и дополнительного иссечения оставшихся участков бурсы. При воспалении в зоне плюснефалангового сустава сумку удаляют без вскрытия, рану ушивают и дренируют.
Прогноз и профилактика
При своевременном обращении за медицинской помощью, адекватном оперативном лечении прогноз благоприятный, наступает полное выздоровление. При отказе от лечения или недостаточном дренировании бурсы возможно развитие гнойно-септических осложнений, представляющих угрозу для жизни больного. Профилактические меры включают в себя предупреждение бытового и производственного травматизма, обеспечение условий профессиональной деятельности, снижающих вероятность хронической травматизации синовиальных сумок и возникновения асептического бурсита. Существенную роль играют мероприятия по поддержанию иммунитета: отказ от вредных привычек, полноценное питание, соблюдение режима труда и отдыха, лечение соматических и инфекционных заболеваний.
Что такое бурсит коленного сустава? Причины возникновения, диагностику и методы лечения разберем в статье доктора Башкуровой И. С., врача УЗИ со стажем в 11 лет.
Определение болезни. Причины заболевания
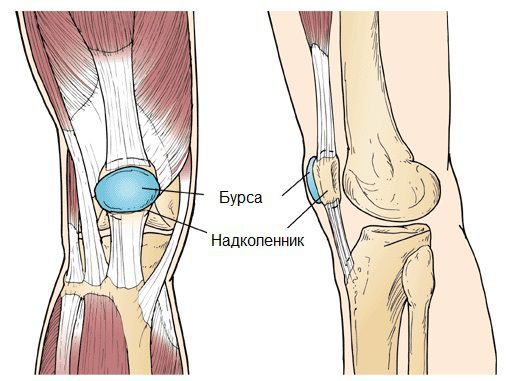
Бурсит коленного сустава — это воспаление синовиальной (суставной) сумки колена, которое проявляется болями в суставе и ограничивает его подвижность, в некоторых случаях вызывает припухлость и покраснение. Протекает в острой или хронической форме.
Краткое содержание статьи — в видео:
Синовиальная сумка (или бурса) — это небольшая полость с жидкостью. Бурсы расположены в местах наибольшего трения различных тканей: сухожилий, мышц и костных выступов. Благодаря нормальному функционированию суставных сумок, трение при движении уменьшается. Стенка бурс двухслойная: наружный слой состоит из плотной соединительной ткани; внутренний называется синовиальной оболочкой, в норме он вырабатывает небольшое количество жидкости. При нарушении работы синовиальных сумок движения сустава невозможны.
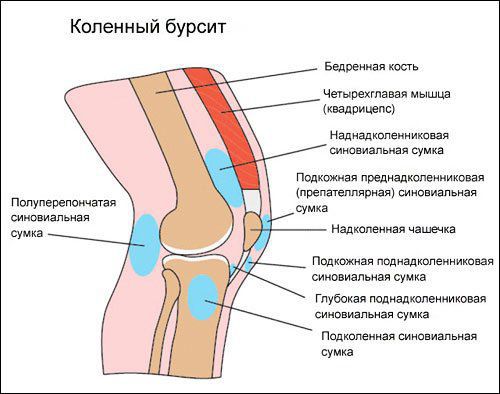
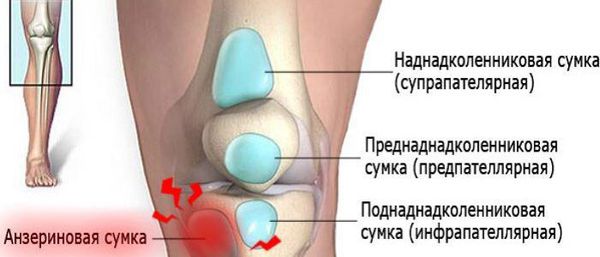
Коленный сустав — один из наиболее сложных суставов в теле человека. Он имеет в своём составе большое количество синовиальных сумок:
Причины возникновения бурсита коленного сустава могут быть различными [5] :
Симптомы бурсита коленного сустава
У бурсита есть общие симптомы, которые будут проявляться при воспалении любой синовиальной сумки, и есть симптомы, характерные только для воспаления сумки определённой локализации.
К общим проявлениям для бурсита любой локализации относятся [1] [5] :
Симптомы бурсита коленного сустава могут различаться в зависимости от того, какая именно сумка воспалена.
Препателлярный бурсит – боль и отёк развиваются в области преднадколенниковой сумки, то есть перед коленной чашечкой.
Супрапателлярный (наднадколенниковый бурсит) — отёк формируется над коленной чашечкой. Боль ощущается при сгибании и разгибании в суставе. При нарастании воспалительных явлений становится пульсирующей и ощущается как в покое, так и при движениях. В случае присоединения инфекции появляются покраснение области сустава, симптомы интоксикации и лихорадка — температура тела повышается до 38-39 °C и выше.
Инфрапателлярный бурсит — боль и отёк развиваются в проекции поднадколенниковых сумок, приблизительно на уровне бугристости большеберцовой кости и несколько выше. На начальных стадиях процесса ограничения движений в суставе нет, но по мере прогрессирования воспаления усиливается боль и отёчность, появляются ограничения в сгибании и разгибании, отёк, гиперемия, гипертермия, симптомы интоксикации.
Анзериновый бурсит (бурсит «гусиной лапки») — гусиной лапкой называется соединение сухожилий трёх мышц (полусухожильной, тонкой и портняжной) в месте их прекрепления к большеберцовой кости. Все местные проявления (отёк, боль, покраснение, локальное повышение кожной температуры) локализуются в проекции анзериновой сумки.
Бурсит полуперепончатой мышцы — это воспаление сумки, расположенной в зоне прикрепления сухожилия полуперепончатой мышцы к задне-медиальной поверхности большеберцовой кости. То есть вся местная симптоматика будет локализоваться в подколенной области с внутренней стороны. Если бурсит переходит в хроническую форму, то формируется киста Бейкера (грыжа в области колена).
Патогенез бурсита коленного сустава
На первых этапах развития бурсита избыточная жидкость (серозный экссудат) прозрачная и однородная. При отсутствии своевременного лечения жидкость в полости синовиальной сумки накапливается, к этому процессу может присоединиться бактериальная инфекция. Основной признак наличия инфекции — нагноение (серозный экссудат становится гнойным). Местно это проявляется нарастанием отёка и болевого синдрома, появляется покраснение кожи, повышается её температура. При прогрессировании гнойного процесса начинают появляться симптомы интоксикации — лихорадка, слабость, недомогание.
В основе патогенеза бурситов при микрокристаллических артропатиях (пирофосфатной, подагрической) лежит отложение солей в виде депозитов в стенке бурсы, что приводит к микротравмам синовиальной оболочки, которая реагирует на повреждение продукцией избыточного количества жидкости и развитием воспаления.
Классификация и стадии развития бурсита коленного сустава
Бурситы, в частности и воспаление синовиальных сумок коленного сустава, классифицируются по ряду признаков [1] [2] [5] [7] :
По клиническому течению: острый, подострый, хронический, рецидивирующий.
По причине возникновения:
По характеру воспаления выделяют серозный бурсит, серозно-фибринозный, гнойный и гнойно-геморрагический.
По расположению воспалённой сумки:
Осложнения бурсита коленного сустава
Осложнения воспалительного процесса синовиальной сумки развиваются при следующих факторах:
В случае присоединения бактериальной инфекции и нагноения синовиальной сумки возможно распространение гнойного процесса как на окружающие ткани, так и на сустав. В первом случае формируются абсцессы и флегмоны, во втором развивается гнойный артрит.
Любой гнойный процесс, особенно распространённый, может привести к развитию интоксикации и сепсиса. Сепсис — это крайне тяжёлое состояние с высокой летальностью, которое лечится только в условиях хирургического стационара или в реанимации.
В итоге после перенесённой флегмоны или гнойного артрита возможно ограничение объёма движений в суставе вплоть до полного отсутствия движений.
Ещё один возможный вариант развития событий — это распространение гнойного процесса на кость. В этом случае происходит разрушение костной ткани и развивается остеомиелит. Это состояние в итоге может приводить не только к ограничению движений в суставе, но и к нарушению опорной функции конечности. Пациент не сможет передвигаться без помощи опорных приспособлений, в зависимости от объёма поражения это могут быть трость, костыли, ходунки или коляски.
Диагностика бурсита коленного сустава
Алгоритм диагностики бурситов коленного сустава достаточно чёткий:
В инструментальную диагностику входит:
МРТ — метод визуализации, позволяющий получить целостную картину сустава, детально оценить состояние околосуставных и внутрисуставных структур. Информативный метод, но отличается относительно высокой стоимостью.
Рентгенография или КТ — проводится для оценки состояния костной ткани. Позволяет определить наличие или отсутствие очагов разрушения (деструкции) кости, дегенеративно-дистрофических изменений.
Диагностическая пункция — из суставной сумки извлекается экссудат (воспалительная жидкость), определяется характер и объём жидкости. В дальнейшем он отправляется на лабораторный анализ.
Лабораторная диагностика включает в себя следующие анализы:
Лечение бурсита коленного сустава
Методы лечения бурсита делятся на консервативные (медикаментозное, физиотерапевтическое лечение) и хирургические.
Лечение бурсита коленного сустава начинается с обеспечения покоя поражённому суставу: фиксация ортезом или повязкой, устранение нагрузки и полной опоры на ногу.
Далее назначается медикаментозное лечение. Если бурсит неспецифической и неаутоиммунной природы, то врач назначает нестероидные противовоспалительные средства (НПВС) в таблетках или инъекциях, например ибупрофен, мовалис, кеторолак, кетопрофен, препараты группы коксибов.
При наличии у пациента противопоказаний к приёму НПВС назначаются анальгин или парацетамол. При сильно выраженном болевом синдроме и отсутствии эффекта от анальгина и парацетамола назначают трамадол. По показаниям возможно назначение нестероидных противовоспалительных мазей на зону поражения. Если у пациента постоянно повторяющийся бурсит, то возможно местное инъекционное введение глюкокортикостероидных препаратов, например дипроспана.
Назначенное лечение проводится 5-7 дней. При наличии хорошего эффекта в виде уменьшения воспалительной симптоматики к лечению добавляют физиотерапию. Если эффекта от лечения нет или он недостаточный, то препараты заменяют на другие той же группы (НПВС). При присоединении инфекции назначают антибиотики.
При большом количестве жидкости в полости сумки в асептических условиях выполняется пункция — как для удаления экссудата, так и с целью введения противовоспалительного лекарственного средства. При наличии гнойного воспаления выполняется пункция с последующим дренированием полости сумки для обеспечения постоянного оттока отделяемого.
При ревматоидной и подагрической природе заболевания проводится лечение основного заболевания и его местных проявлений. Лечение в этом случает назначает врач-ревматолог.
Разница в лечении хронического и острого бурсита заключается в том, что при хроническом бурсите покой и иммобилизация менее целесообразны, но важное значение имеют физиотерапевтические упражнения, направленные на увеличение мобильности сустава.
Прогноз. Профилактика
Профилактика бурсита направлена на устранение возможных причин возникновения заболевания [1] [5] [7] :
Острый бурсит
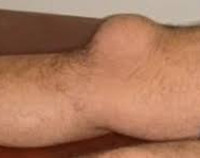
Когда через 2-3 дня после неудачного падения или интенсивной физической нагрузки возникает боль и характерная округлая припухлость в суставе, есть повод заподозрить бурсит. Это состояние требует особого внимания от пациента и врача – при неправильном лечении воспаление может привести к необходимости удаления суставной сумки или стать хроническим. Нужна быстрая и грамотная медицинская помощь.
Лечат бурсит в Кунцевском лечебно-реабилитационном центре – здесь для этого есть все необходимое – от высокотехнологичной диагностической базы до современного зала ЛФК и опытных врачей.
Что такое острый бурсит
У человека около ста шестидесяти суставных сумок (бурс). Это специальное образование из прочной соединительной ткани снаружи и особого слоя клеток внутри. Их задача – защита суставов от внешнего воздействия, травм и трения суставных элементов друг об друга. Это обеспечивается при помощи специальной синовиальной жидкости, которая вырабатывается в суставе и улучшает скольжение. Кроме того, именно эта жидкость содержит в себе компоненты, которые проникают в хрящевую ткань и обеспечивают ее питание и увлажнение.
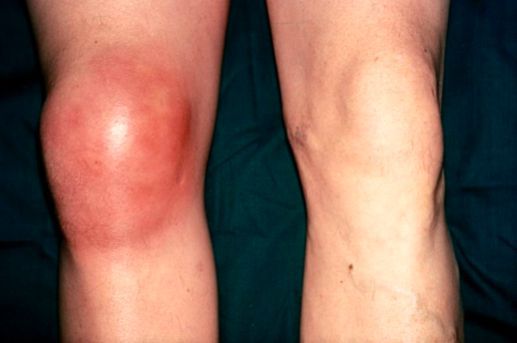
При воспалении бурсы увеличивается количество жидкости в ней и меняется состав. В смазочной жидкости появляется белковый экссудат, воспаленные клетки, возникает отек суставной сумки – образование до 5-10 см в размерах. Это приводит к нарушению подвижности – любое движение вызывает боль в пораженном суставе, а иногда беспокоит и без физических нагрузок.
Первоначально возникшее воспаление – острый бурсит. Обычно, он протекает с сильно выраженными симптомами, которые постепенно уменьшаются (за исключением гнойного бурсита). Недолеченное воспаление может привести к осложнениям – образованию гнойных свищей, флегмон и сепсиса тканей. Затянувшийся острый бурсит переходит в хроническую форму заболевания. При этом бурсит может обостряться каждый раз, когда снижается иммунитет или есть другие факторы риска рецидива. Вылечить хронический бурсит будет сложнее.
Виды острого бурсита
Воспаление синовиальной сумки может произойти в любом из суставов. Чаще бурсит возникает в крупных суставах:
По месту воспаления меняется и название: острый бурсит локтевого сустава, острый бурсит коленного сустава и так далее.
Другая классификация основана на причинах воспаления:
Чтобы предсказать дальнейшее течение заболевания и подобрать метод лечения, важно понимать как изменилась синовиальная жидкость. По характеру экссудата различают бурситы:
Симптомы
Острый бурсит проявляется ярко выраженными симптомами:
Реже, но могут быть проявления интоксикации всего организма: слабость, повышенная температура.
Причины
Есть факторы, которые повышают риск возникновения воспаления:
Основные причины острого бурсита:
Диагностика
Острый бурсит обычно заметен невооруженным глазом по покрасневшей коже и припухлости сустава. Для более точной диагностики применяются:
Осложнения
Без своевременного и правильного лечения острый бурсит может привести к осложнениям в виде сепсиса, свищей и флегмон – разрушения суставной сумки и прорывы гноя, артритам, остеомиелитам и стойкими нарушениями в подвижности суставов.
Лечение
Лечением занимается врач травматолог-ортопед или хирург (при остром гнойном бурсите). При остром воспалительном процессе необходимы:
Для лечения острого локтевого бурсита и других применяется консервативное лечение:
Задачи консервативной терапии купировать воспаление, снять боль, восстановить подвижность сустава и не допустить осложнений.
При гнойной форме острого бурсита консервативная терапия малоэффективна, рекомендовано хирургическое лечение. Проводят вскрытие и дренаж воспаленной сумки откачивают гной и промывают суставную полость антибиотиками и антисептиками. В тяжелых случаях может проводить операция по удалению бурсы.
Профилактика
Профилактические меры направлены на исключение причин и факторов риска бурсита:
И главное – не откладывайте визит к врачу. Самолечение опасно осложнениями.
Запись на консультацию и прием врача в Кунцевском лечебно-реабилитационном центре: +7 (495) 480-75-77.