что такое гипоплазия желтого тела
Эхографические особенности лютеиновой фазы менструального цикла
УЗИ сканер HS60
Профессиональные диагностические инструменты. Оценка эластичности тканей, расширенные возможности 3D/4D/5D сканирования, классификатор BI-RADS, опции для экспертных кардиологических исследований.
Введение
Недостаточность лютеиновой фазы (НЛФ) менструального цикла является функциональной овариальной патологией, характеризующейся гипофункцией желтого тела, и встречается у 46,6 % женщин с бесплодием и регулярным менструальным циклом [1, 2]. Недостаточный синтез прогестерона ведет к неполноценной секреторной трансформации эндометрия, изменению функции маточных труб, нарушению имплантации оплодотворенной яйцеклетки, что клинически проявляется в виде бесплодия либо спонтанного выкидыша в I триместре беременности [3].
Традиционная диагностика НЛФ включает клинические данные, тесты функциональной диагностики, определение содержания гормонов крови, морфологическое исследование эндометрия [4]. Однако многие методы этой диагностики являются продолжительными, дорогостоящими и небезопасными для больного вследствие инвазивности. Некоторые исследования такие, как базальная термометрия, зависят от пунктуальности и ответственности пациенток, что делает их во многом субъективными 3.
Эхография является доступным, безвредным, информативным методом диагностики, который достоверно отражает морфологические изменения, происходящие в эндометрии и яичниках при НЛФ 6.
В доступной литературе мы не встретили данные, характеризующие количественные и качественные показатели эхографической структуры желтого тела, патогномоничные для НЛФ [9,10], что и послужило основанием для проведения нашего исследования.
Материалы и методы
Обследовано 80 пациенток с клиническим диагнозом НЛФ. Контрольную группу составили 80 здоровых фертильных женщин с регулярным менструальным циклом. Ультразвуковое исследование выполнялось с помощью трансабдоминального конвексного (3,5МГц) и трансвагинального конвексного (5МГц) датчиков.
В ходе ультразвукового обследования матки измерялась толщина эндометрия, оценивалась его структура. При исследовании яичников определялись объемы желтого тела и яичника, вычислялось отношение объема желтого тела к объему яичника, оценивалась структура и эхогенность желтого тела, а также толщина и эхогенность его стенки. Мы проследили за процессом формирования желтого тела с момента овуляции. Оценка количественных показателей проводилась в середину секреторной фазы на 20-24-йдень менструального цикла.
Гипоплазия эндометрия
Гипоплазия эндометрия — это патология женской половой сферы, характеризующаяся недоразвитостью внутреннего слоя матки. Данное состояние ещё называют тонким эндометрием. Если говорить на языке цифр, то патологическим состоянием принято считать толщину слизистой оболочки матки от 5 до 8 мм (такой разбег связан с указанием различных параметров разными научными и медицинскими деятелями). Измерения следует делать в период овуляции. Патология не вызывает какой-либо неприятной, ярко-выраженной симптоматики. Однако является серьёзной проблемой на пути к материнству.
Функциональная несостоятельность внутреннего маточного слоя — одна из специализаций гинекологов Seline. Благодаря их неравнодушию и усилиям множество пар состоялись как родители, а женщины обрели здоровье, полноценность и уверенность в себе. Применяемый ими подход к лечению основан на общемировых тенденциях, личных практических наработках, стремлении помочь конкретной личности, семье с учётом особенностей их случая. И нет здесь места необоснованному назначению гормонов, антибиотиков, операциям без тщательного предварительного обследования, врачебных консилиумов и полного понимания всего происходящего больной.
Почему тонкий эндометрий — это плохо?
Гипо-, как и гиперплазия выстилающего внутреннюю стенку матки слоя негативно сказывается на фертильности женщины. Природой на эндометрий возложена одна из важнейших функций организма — к нему прикрепляется плодное яйцо. Однако при гипоплазии снижена рецептивность данной ткани, а значит, она невосприимчива к биологически активным веществам (гормонам, факторам роста и пр.). Это нарушает процесс имплантации, и беременность не наступает. В редких случаях эмбрион всё же прикрепляется к патологически тонкой стенке, однако вследствие слишком интенсивного питания кислородом, плацентарной недостаточности, нарушений кровотока всё же погибает на различных сроках.
Какие виды гипоплазии эндометрия существуют?
Несмотря на развитость репродуктивной медицины, гинекологии, до конца не изучены все моменты, касающиеся взаимодействия оплодотворённой яйцеклетки и эндометрия. Имеет место значительное отклонение в данных различных учёных, врачей о возможности наступления беременности при толщине внутреннего маточного слоя менее 8 мм. Некоторые специалисты утверждают, что наиболее благоприятными условиями для имплантации плодного яйца являются те, которые обеспечивает 10-миллиметровый эндометрий. При этом другие врачи говорят о способности женщины забеременеть и выносить плод при толщине внутреннего слоя матки в 4 мм.
Чтобы упростить работу гинекологов, хоть как-то определить границы патологии с нормой, Диана Ильдаровна Файзуллина написала диссертационную работу, в которой предложила следующую классификацию гипоплазии эндометрия:
Таким образом, учёный учла не только толщину эндометрия, но и его способность получать кровь и питательные элементы, что очень важно для будущей беременности.
Почему эндометрий становится тонким?
Существует несколько предрасполагающих факторов:
Причиной возникновения патологии может стать что угодно из перечисленного. Также специалисты указывают на связь между тонким эндометрием и полученной дозой гамма-излучения, перегревом организма.
Важно понимать, что заболевание является вторичным. Истончается эндометрий, как правило, вследствие дисбаланса гормонов, атипичной реакции иммунной системы, уменьшением количества рецепторов в матке, улавливающих химические сигналы организма. Поэтому с точки зрения лечения и профилактики крайне важно распознать истинную причину развития патологии.
Как проявляется болезнь?
Симптомы гипоплазии эндометрия мало кого беспокоят, пока не появляется диагноз бесплодие, привычная невынашиваемость беременности. Для заболевания не характерны какие-либо боли, обильные менструации или нарушения общего самочувствия. Однако при сборе анамнеза у пациентки с тонким эндометрием выясняется, что у неё:
Если всё это сочетается с отсутствием наступления беременности в течение года активной половой жизни без применения методов контрацепции, то врач в обязательном порядке назначает обследование женщине на предмет толщины эндометрия.
Какие виды исследований требуется пройти пациентке?
Если женщина не может забеременеть и есть подозрения на гипоплазию эндометрия, то прежде всего, гинеколог должен провести осмотр её половых органов на кресле, а также назначить УЗИ. Более информативным считается трансвагинальное ультразвуковое исследование. Помимо оценки эхогенности структур, врач во время УЗИ проводит измерение толщины эндометрия в соответствии с днём менструального цикла. Если результаты оказались неутешительными, назначается ряд повторных исследований (на 7, 10 день цикла и через 6-7 дней после овуляции). Ведь важно получить значения в динамике.
Обнаружение признаков гипоплазии на УЗИ требует дальнейшего тщательного исследования функционального состояния женского организма. Для этого требуется сдать кровь на гормоны (половые, щитовидной железы и пр.), сделать рентген с контрастом в области матки и её придатков, произвести забор образца эндометриоидной ткани для тщательного гистологического и цитологического исследования.
Согласно анамнестических данных, врач может заподозрить венерическое или аутоиммунное заболевание, послужившее толчком к развитию патологии эндометрия. Поэтому иногда в рамках комплексного обследования назначаются соответствующие диагностические тесты.
А это лечится?
Да, гипоплазия поддаётся лечению. И его целью является не только наращивание эндометрия, но и восстановление рецепторного и имплантационного потенциала. То есть важно не просто увеличить толщину внутреннего слоя матки, но и улучшить, сохранить, преумножить его функциональность. С этой целью врачи назначают медикаментозную терапию, физиопроцедуры, хирургическое вмешательство.
Лечить только консервативными методами можно, если патология имеет гормональную природу, не отягощена наличием таких патологий, как полипы, миома, аденомиоз и пр. Как правило, назначаются препараты из следующих фармако-терапевтических групп:
Возможно назначение и других препаратов, в частности, стимуляторов регенерации тканей (Актовегин), гомеопатических (Гормель), настоев и отваров лекарственных трав (Боровая матка).
Среди физиотерапевтических методов лечения гипоплазии эндометрия наиболее распространёнными являются следующие:
Основная цель их назначения заключается в улучшении кровоснабжения полости матки, ускорения регенерационных и пролиферативных процессов, противовоспалительном эффекте.
Хирургическое лечение назначается в осложнённых случаях, когда консервативные методы не действуют. В нашей клинике проводится раздельное выскабливание полости матки под контролем гистероскопа. Вагинальный доступ позволяет сделать операцию без видимых разрезов и потенциальных шрамов. В результате такой чистки активируются процессы обновления и последующего роста функционального слоя маточной стенки.
Нам удаётся победить бесплодие, благодаря высокому профессионализму врачей клиники и комплаенсу пациенток. А лучшее тому доказательство — желание беременной доверить наблюдение за своим состоянием только гинекологам Seline.
Почему не наступает беременность
Одной из причин не наступления беременности является отсутствие овуляции.
Пашкина Наталья Валентиновна
Одной из причин не наступления беременности является отсутствие овуляции.
Как правило этому способствуют эндокринные заболевания, такие как:
У пациентов могут присутствовать следующие жалобы:
Возможны также другие жалобы: повышенный рост волос, акне и другие.
Как узнать есть у Вас овуляция или нет
Методов определение овуляции несколько. Самый простой способ определения овуляции в домашних условиях – купить в магазине тесты на овуляцию. Эти тесты похожи на тесты для диагностики беременности.
Как они действуют
Перед овуляцией происходит повышение в крови лютеинизирующего гормона ЛГ, который появляется в моче. Тест на овуляцию как раз и улавливает появление ЛГ в моче.
Какие тесты использовать
На рынке их много, призводители Канада, Китай, Германия и другие (Ovuplan, Clearble, Frautes и и др.)
Обязательно читайте инструкцию! Как правило, все тесты надежны и информативны.
В какой период лучше делать тесты
Тесты как правило необходимо делать с 12 дня цикла, если у Вас 28-дневный цикл. Если у вас цикл короткий (21-26 дней) – с 8 дня.
Если цикл длинный (30-34 дня), то скорее всего овуляция у Вас поздняя и может приходится на 17-21 день и даже позже. Тогда тесты необходимо делать с 14-16 дня.
Причём лучше делать тестирование 2 раза в день – утром и вечером, чтобы не пропустить пик ЛГ (у некоторых он бывает короткий).
Как расшифровать показатели теста
Если у вас 2 полоски, значит тест отицательный и овуляции нет.
В случае появления второй полоски, но она не такая яркая, как первая, то тест тоже отрицательный. В этом случае необходимо продолжать делать тесты до тех пор пока две полоски не будут одинаково окрашены.
Как только цвет полосок станет одинаковым или приближенным по цвету – УРА, тест положительный!
В ближайшие сутки, двое у Вас произойдет овуляция. Занимаемся сексом, получаем удовольствие и визуализируем как в нас зарождается новая жизнь. И все получится! Всем удачи и успехов!
Бывают ли тесты ложно отрицательные или ложно положительные.
К сожалению – да. Поэтому овуляцию отслеживать нужно несколькими методами.
Ультразвуковой мониторинге овуляции
Это метод достаточно эффективный и наглядный.
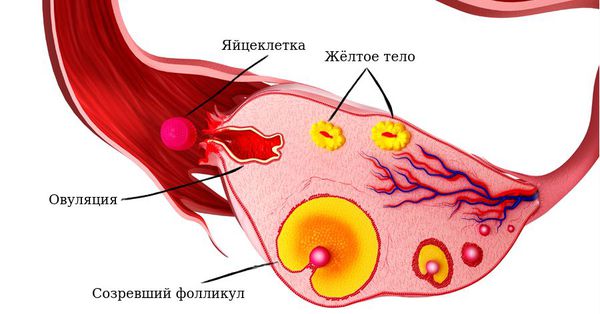
Эти изменения, которые происходят с фолликулом и эндометрием мы с Вами и сможем увидеть на УЗИ!
Увидим жидкость за маткой, которая тоже говорит о том, что фолликул лопнул. Далее сделав УЗИ на 17- 19-21 день цикла мы констатируем, что на месте лопнувшего фолликула сформировалось желтое тело и произошли характерные изменения в эндометрии. А если Вы, еще в это время делали тесты на овуляцию и если Вы еще сдадите кровь на определение количества гормона прогестерона, мы с наибольшей вероятностью решим, что у Вас была овуляция. Значит нам нужно искать другую причину отсутствия беременности.
Очень важно делать УЗИ мониторинг вместе с выполнением тестов. Это позволит наиболее точно определить наличие овуляции. Аппарат УЗИ является самым главным помошником для врача репродуктолога. Записывайтесь на УЗИ именно к врачу репродуктологу.
Ультразвуковая картина, если овуляции нет
Важно делать ультразвуковой мониторинг не один месяц, а лучше 2-3. Вообще у здоровой женщины могут быть 1-2 раза в год циклы без овуляции. С возрастом к 40 годам количество ановуляторных циклов увеличивается и это норма.
Ранее я рассказывала что мы видим по УЗИ, если все проходит правильно. А теперь поговорим о том, что не так …
Акции
А что с вашими легкими и сердцем? До сих пор многие люди, перенёсшие Covid-19 в любой форме, даже не знают о последствиях. Часть из них месяцами ж.
Качественные платные медицинские услуги европейского уровня стали доступны для отдаленных районов области. Медицинский центр ЛОТОС открыл новый фи.
Вы мечтаете о ребёнке, но долгожданные две полоски не появляются? Вам поставлен диагноз «бесплодие»? Запишитесь на бесплатную консул.
Что такое киста желтого тела? Причины возникновения, диагностику и методы лечения разберем в статье доктора Дьяченко Дарьи Николаевны, гинеколога со стажем в 8 лет.
Определение болезни. Причины заболевания
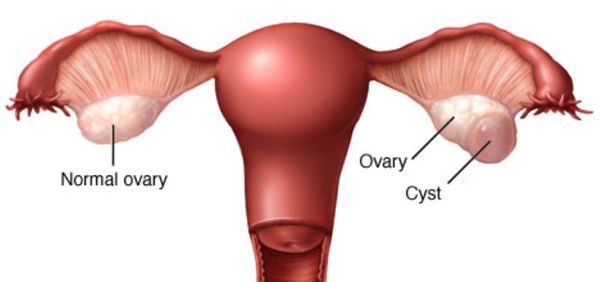
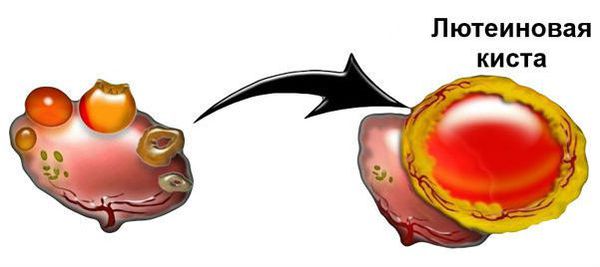
Киста жёлтого тела, или лютеиновая киста, — это новообразование яичника, которое появляется после овуляции в результате неправильного формирования жёлтого тела.
Согласно международной классификации болезней, киста жёлтого тела относится к функциональным новообразованиям доброкачественного характера. Доброкачественные опухоли яичников развиваются на фоне гормональных дисфункций и занимают второе место среди опухолевых образований женской половой системы. Киста жёлтого тела не несёт угрозы для здоровья женщины, но при бесконтрольном течении повышаются риски развития осложнений.
Жёлтое тело — это временная железа внутренней секреции, образующаяся после выхода созревшей яйцеклетки из фолликула. Главная функция этой железы — выработка «гормона беременности» — прогестерона. Образование «жёлтого тела» в яичнике происходит под влиянием лютеинизирующего гормона гипофиза, и под действием определённых факторов на данном этапе может начаться формирование кисты жёлтого тела.
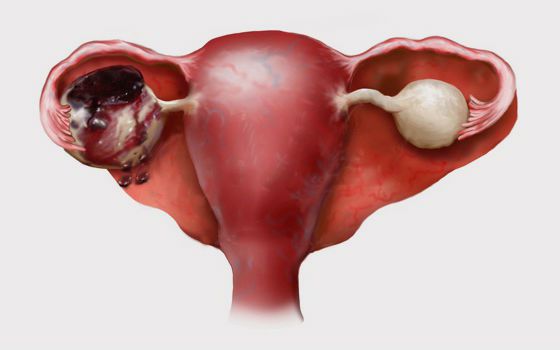
Внутри кисты скапливается жидкость, и киста начинает расти в размерах, достигая от 6 до 8 см в диаметре. При стремительном росте и сильном растяжении стенок новообразования может произойти разрыв сосудов с последующим кровоизлиянием.
Причины развития кисты жёлтого тела
На сегодняшний день медикам не удаётся выявить точную причину патологии.
Привести к развитию заболевания могут различные факторы, такие как стресс, физические и психические нагрузки, гинекологические заболевания и прочие.
Например, на формирование кистозного образования влияют нарушения работы гормональной системы, воспалительные процессы, плохое кровообращение и застой лимфы в органах малого таза.
К другим этиологическим факторам относятся:
На гормональную систему женщины и состояние её репродуктивной системы особое влияние оказывают различные психоэмоциональные нагрузки, частые стрессовые ситуации, с которыми она встречается ежедневно на работе, в транспорте или в магазине. Негативное влияние на работу женской половой системы оказывают недосыпание, нерациональное питание, физическое переутомление.
Симптомы кисты желтого тела
Клинические признаки кисты жёлтого тела проявляются маловыраженными симптомами, на которые женщины редко обращают внимание. В большинстве случаев функциональные кисты в период формирования и развития никак себя не проявляют, а спустя несколько месяцев полностью рассасываются самостоятельно.
Диагностирование лютеиновой кисты во время беременности не несёт опасности для плода и матери. Образовавшееся жёлтое тело предотвращает гормональную недостаточность и самопроизвольный выкидыш. Новообразование формируется в начале беременности и приблизительно к 20-22 неделе начинает своё обратное развитие. К этому времени выработка гормонов и поддержание беременности происходит уже за счёт сформировавшейся плаценты.
Некоторых пациенток (вне беременности и при её наступлении) беспокоят лёгкие боли в нижней части живота и в области таза со стороны поражённого яичника. Отмечаются неприятные ощущения, чувство тяжести и распирания. Новообразование может проявляться в виде нарушения менструального цикла (задержка или продолжительные менструации ярко-красного цвета).
Реже возникают межменструальные кровянистые выделения, расстройства дефекации и учащение процесса мочеиспускания. Иногда женщину беспокоят тошнота и рвота.
Патогенез кисты желтого тела
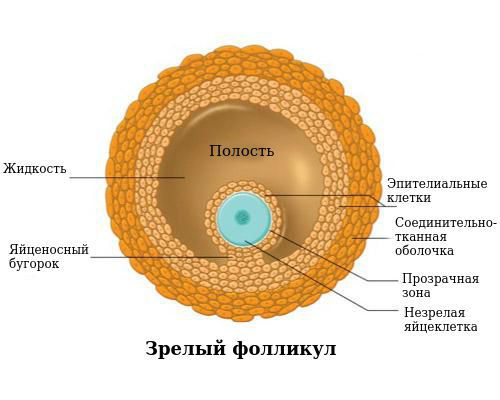
Новообразование жёлтого тела формируется внутри одного или обоих яичников в виде полости, заполненной жидкостью. Для того, чтобы разобраться с механизмом развития заболевания важно понимать не только строение яичников, но и выполняемые ими функции.
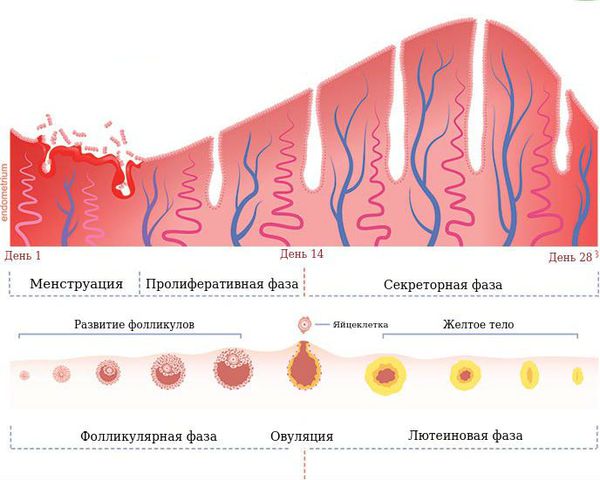
В течение менструального цикла в яичниках происходят изменения, которые разделили на три основных фазы. Основное влияние на регуляцию менструального цикла оказывают фолликулостимулирующий, лютеинизирующий и лютеотропный гормоны. Под их воздействием протекают три фазы:
Жёлтое тело поддерживает наступившую беременность до момента полноценного развития плаценты. При отсутствии оплодотворения продолжительность жизни временной железы составляет 12-14 дней, после чего уровень прогестерона падает, что приводит к регрессии жёлтого тела и развитию менструального кровотечения. Первый день менструации — это первый день формирования новых яйцеклеток, соответственно начало нового менструального цикла. Такой процесс отмечается при нормальном функционировании женских половых органов и отсутствии патологических процессов.
Однако под воздействием внутренних или внешних неблагоприятных факторов повышается выработка эстрогена и прогестерона и обратного развития жёлтого тела не происходит. Вместо этого на месте бывшего фолликула начинает скапливаться геморрагическая (кровь и её сгустки) или серозная жидкость — образуется киста.
Классификация и стадии развития кисты желтого тела
Лютеиновые кисты классифицируют в зависимости от их внутренней структуры. Различают два вида полостных новообразований:
Заболевание развивается в несколько стадий:
Осложнения кисты желтого тела
Несмотря на доброкачественность течения болезни и склонность кисты к самостоятельному рассасыванию, бывают случаи, когда возникают осложнения. Одним из наиболее распространённых считается кровоизлияние внутрь капсулы. Такая патология сопровождается кровотечением и требует оказания скорой помощи. Кровоизлияние сопровождается соответственными клиническими признаками:
При отсутствии лечения состояние достаточно быстро ухудшается, происходит разрыв стенок капсулы новообразования и развивается интраабдоминальное кровотечение (в полость брюшины). Нарушение целостности яичника с обильным кровотечением и болевым синдромом называется апоплексией яичника.
Разрыв ткани яичника сопровождается симптомами:
Причиной разрыва кисты может стать любая физическая нагрузка, падение и травмы тазовой области. Лечение апоплексии проводится исключительно хирургическим путём. Без своевременного оказания медицинской помощи существует угроза не только здоровью женщины, но и её жизни.
При полном перекруте происходит стремительное развитие симптоматической картины:
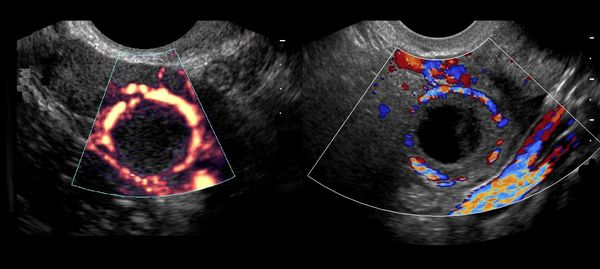
Диагностика кисты желтого тела
Обнаружить кисту при осмотре у гинеколога без проведения инструментальной диагностики практически невозможно. При больших размерах кисты заподозрить её присутствие можно с помощью бимануального влагалищного исследования. Диагностика проводится с помощью среднего и указательного пальцев, которые врач вводит во влагалище. При кистозном образовании удается определить его плотность и ограничение подвижности.
Дополнительными методами диагностики являются инструментальные тесты:
Лечение кисты желтого тела
После постановки диагноза при отсутствии симптомов и осложнений женщине достаточно посещать гинеколога, который будет следить за её состоянием. Периодически необходимо проводить УЗИ с эффектом Доплера для контроля роста опухоли и её кровоснабжения. Контроль состояния пациентки должен осуществляться на протяжении трёх менструальных циклов, в течение которых, как правило, происходит рассасывание кисты.
При дальнейшем росте образования и присоединении симптоматических признаков назначается лечение. Терапия кисты жёлтого тела включает приём медикаментозных препаратов, физиотерапевтические процедуры, использование народной медицины. В сложных случаях проводится хирургическое вмешательство.
Медикаментозная терапия
Медикаменты назначаются при больших размерах новообразования, обычно терапия включает:
В каждом отдельном случае конкретный препарат назначается индивидуально.
Физиотерапевтическое лечение
Процедуры применяются для снижения воспаления и облегчения состояния женщины, повышают общий и местный иммунитет. При кисте жёлтого тела применяются:
На сегодняшний день эффективность физиотерапевтических методов при лечении кисты жёлтого тела не подтверждена, однако методика способствует снижению симптоматических признаков и улучшению общего состояния пациентки.
Хирургическое лечение
Операция проводится при отсутствии положительной динамики после проведения медикаментозной терапии. Также показанием к хирургическому вмешательству является осложнённое течение заболевания: перекрут ножки кисты, кровоизлияние, разрыв кисты и яичника.
Прогноз. Профилактика
Благоприятный прогноз отмечается при контроле состояния. Периодическое посещение врача-гинеколога (один раз в четыре недели) и ультразвуковое исследование на протяжении всего периода болезни предупреждает развитие осложнений. При диагностировании кисты во время беременности переживать не стоит: патология не опасна для плода и организма женщины, если ситуация находится под контролем специалиста.
Профилактикой новообразований яичника является своевременное лечение инфекционных и воспалительных процессов органов мочеполовой системы, а также восстановление гормонального дисбаланса.
Меры профилактики заболевания включают: