что такое диапедезное кровоизлияние
Что такое диапедезное кровоизлияние
Вокруг отдельных артерий с измененной стенкой находят диапедезные геморрагии: экстравазат ограничен глиально-сосудистой мембраной, в центре его — расширенный сосуд с нечеткими контурами измененной стенки. У некоторых капилляров и прекапилляров просвет не виден, эндотелий набухший, стенка частично отслоена от мозговой ткани, по краям узкой перикапиллярной щели расположены олигодендроглноциты в виде цепочки. В зоне таких сосудов некоторые невроцнты изменены по ишемическому типу, олигодендроглноциты с начальными явлениями отека. Через 1—2 сут полнокровие капилляров нарастает, однако оно не бывает резко выражено и редко сопровождается последовательными геморрагпями. Отмеченные изменения наблюдают и в параядерных зонах гипоталамуса, причем в передней части гипоталамуса изменения выражены слабее, чем в заднем.
Первичные травматические изменения в зрительных буграх и гипоталамусе у умерших в разные сроки острого посттравматического периода наблюдают относительно редко. Чаще их встречают при быстрой смерти. Обычно в одном из зрительных бугров находят полиморфно-очаговые, реже полосчатые кровоизлияния и единичные мелкие гематомы. Кровоизлияния располагаются на ограниченном участке на некотором отдалении от стенки желудочка, а гематомы — на границе с белым веществом. Их морфология сходна с первичными травматическими кровоизлияниями в очаге ушиба. Они нередко сочетаются с такими же кровоизлияниями в чечевичном ядре, хвостатом теле.
Вследствие особенностей васкуляризации ядер гипоталамуса в первые часы травмы кровенаполнение их капилляров мало изменяется. Только в редких случаях, при наличии множественных геморрагии в параядерных зонах и в стенке III желудочка, наблюдают паралитическую гиперемию капилляров, иногда с единичными мелкими диапедезными геморрагиями. Ишемия гипоталамуса может быть выражена в случаях травмы, осложненной массивной кровопотерей и шоком.
При смерти в одни и те же сроки у одних погибших обнаруживают изменения, которые указывают на повышение функциональной активности гипоталамо-гипофизарной нейросекреторной системы, у других — на снижение ее активности. Раннее стойкое снижение активности ГГНС может быть обусловлено либо травматическими кровоизлияниями в области нейросекреторных ядер, либо ушибами ствола и ослаблением активирующей его роли на эти ядра. Таким образом, между морфофункциональными изменениями в нейросекреторных клетках гипоталамуса и травмой стволового отдела имеется определенная зависимость.
Если в стволе мозга первичные травматические и последовательные геморрагии отсутствуют, то в этих случаях динамика морфофункциональных изменений в ядрах гипоталамуса подчиняется закономерностям развития общего адаптационного синдрома (см. «Стресс-реакция»).
В некоторых случаях спустя 12 ч (иногда раньше) в невроцитах обнаруживают признаки острого набухания, которое является наиболее типичным и обратимым изменением нервных клеток гипоталамуса. Такое относительно удовлетворительное состояние невроцитов можно обнаружить и в поздние сроки травмы. В некоторых случаях можно наблюдать клетки, измененные по ишемическому типу, а также гибнущие клетки. Все указанные изменения бывают выражены сильнее в паравентрнкулярных и мамиллярных ядрах. Наибольшие изменения клеток обнаруживают при ишемии ядер гипоталамуса, однако последняя встречается не часто.
Травматические кровоизлияния в гипоталамусе обнаруживают редко. Обычно это небольшие группы петехиальиых или полосчатых кровоизлияний, которые располагаются вне ядер гипоталамуса, но в редких случаях наблюдаются и в ядрах.
— Вернуться в оглавление раздела «гистология»
Диапедез
Общие сведения
Диапедез является разновидностью кровотечения, которое осуществляется за счет выхода кровяных форменных элементов из кровяного русла в ткани через стенки мелких сосудов — капилляров и венул в условиях нарушения их проницаемости и тонуса.
Диапедезные кровоизлияния обычно вызваны воспалением тканей вокруг таких сосудов и могут быть частью геморрагического синдрома.
Термин происходит от древне-греческого diаpedao – перепрыгивать, перескакивать. Первым диапедез описал российский врач-оттоларинголог Пруссак А.Ф.
Патогенез
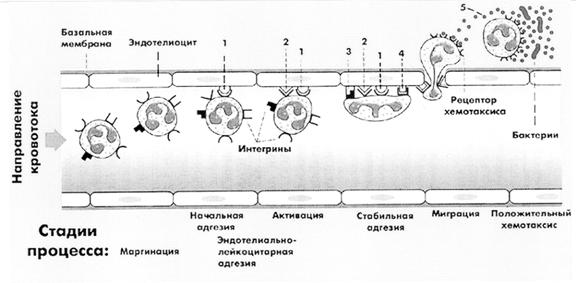
Процессы диапедеза обеспечиваются адгезивными свойствами молекулы РЕСАМ-1, которые экспрессируются и клетками эндотелия, и мигрирующими форменными элементами крови. В результате хемостатических импульсов, действия токсинов либо продуктов метаболизма сначала возникает «краевое состояние» — элементы крови прилипают к клеткам эндотелия. Большое значение в патогенезе играет нарушение взаимосвязи между свёртывающей и противосвёртывающей системой крови, а также другие функционально-динамические ангиодистонические расстройства общей и особенно регионарной циркуляции кровяного русла.
Обычно клеткам крови удается проникнуть в щели благодаря имеющимся расхождениям межклеточных контактов между клетками эндотелия – слоем, выстилающем кровеносные сосуды. Чаще всего процесс затрагивает посткапиллярные венулы, при этом морфологических изменений в стенках сосудов нет, а развивается избирательная проницаемость для различных составляющих крови. Диапедез вызывает пропитыванье тканей кровью, которая не сворачивается как при кровотечениях, спровоцированных разрывами. В пропитанных кровью тканях чаще всего начинается некробиоз, как например, в структурах головного мозга затрагивающих глубинные структуры (область зрительного бугра), либо происходит отторжение во внешнюю среду при меноррагиях.
Классификация
В зависимости от типа клеток крови, выходящих за пределы сосудов, выделяют диапедез эритроцитов, лейкоцитов (нейтрофилов), соответственно бывает патологический и физиологический.
Диапедез лейкоцитов
По-другому называется лейкодиапедезом и является первой фазой фагоцитоза, развивается в результате краевого состояния, прилипания — адгезии за счет селектинов и частично интегринов, активного «движения» к центру воспалительного очага. Представляет собой процесс перехода нейтрофилов из кровяного русла в близлежащие ткани в местах их повреждения либо инфицирования, к примеру, вызванной врожденной иммунной реакцией.
После прохождения через стенку сосуда, лейкоциты благодаря хемотаксису (молекулам цитокинам) продвигаются к очагу воспаления и становятся одним из важнейших его компонентов. Образование щели в теле эндотелиоцитов происходит обычно под действием гистамина, с участием лизосомальных коллагеназ и эластаз, причем после прохождения лимфоцитов структура стенки восстанавливается. Полиморфонуклеарные клетки и моноциты протискиваются сквозь межэндотелиальные щели амебоидным способом, выпуская псевдоподии.
Кроме того, было открыто любопытное явление – эмпериполез, при котором лимфоциты проникают непосредственно по цитоплазме живых клеток стенок сосудов и не повреждают их целостности.
Схема лейкодиапедеза:
1- Р-селектин; 2-фактор активации тромбоцитов; 3-Е-селектин; 4-иммуноглобулиновый комплекс; 5 – хемотаксические цитокины
В целом, процесс маргинации начинается с артериальной гиперемии, продолжается на фоне выселения лейкоцитов и венозной гиперемии, вместе со стазом. Полное замедление тока жидкости приводит к снижению эмиграции и передвижения центра событий во внесосудистый очаг хемотаксиса и фагоцитоза.
Диапедез эритроцитов
Чаще всего о диапедезе эритроцитов говорят как о симптоме трофического поражения сосудистых стенок. Это явление называется гематидрозом и проявляется в виде «кровавого пота», образующегося при смешивании пота и эритроцитов. Он просачивается в неповрежденные участки кожных покровов и выглядит как жидкость розового или красноватого цвета. Это достаточно редкое расстройство потоотделения, причем обнаружить патологическое отверстие не удается, «кровавый пот» может сочиться как несколько минут, так и несколько часов, иногда возникать повторно.
Проникновение эритроцитов из капиллярной сетки непосредственно в потовые железы — пассивный процесс, который возможен при нарастающей проницаемости сосудов под действием медиаторов напряжения, страха, диэнцефальных нарушений, а также в результате инфекционных осложнений, физических и психических травм, истерии, дисменореи, прогрессивного паралича.
Причины
Этиология диапедеза до сих пор полностью не изучена, основными причинами считаются ангионевротические нарушения, изменение свертывающих и реологических свойств крови, гипоксии, действие токсинов — солей мышьяка, ртути, фосфора, змеиных ядов, а также уремии и желтухи.
Диапедезные кровотечения возникают при различных патологических состояниях и заболеваниях, включая:
Симптомы
При диапедезе наблюдается эндотелиальный симптом Румпель-Лееде – появляются мелкие кровоизлияния (петехии) под влиянием застойных процессов и патологического состояния капилляров. В общем, кровоизлияния могут выражаться в виде кровоподтеков, экхимозов, геморрагических инфильтраций, гематом и кровохарканья. Кроме того, у больных может наблюдаться:
Если дапедезное кровоизлияния разворачивается в структурах головного мозга, то у людей наблюдается развитие признаков транзиторно-ишемической атаки.
Анализы и диагностика
Диапедезные кровоизлияния это пропитывание биологических тканей составляющими крови. Помимо того, что семейный доктор проводить осмотр и изучает состояние больного, его анамнез и жалобы – сегодня, чтобы выявить и оценить объем распространения кровотечения необходимо провести магнитно-резонасную томографию. Метод безболезненный и очень точный, дает возможность отслеживать состояние хронических и острых нарушений гемодинамики.
Лечение
При диапедезных кровотечениях применяют консервативное медикаментозное лечение, которое направлено на снижение ломкости и проницаемости сосудов, повышения их тонуса. Также важно, чтобы препараты улучшали микроциркуляцию, оказывали ангиопротеторное и проагрегантное действие. Комплексная терапия может включать в себя использование таких препаратов как:
Кавернозная ангиома головного мозга
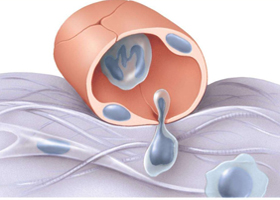
Кавернозные ангиомы (каверномы) чаще всего являются врожденными сосудистыми аномалиями, представленными единичными, значительно реже множественными полостями, разделенными внутри септами (перегородками) и заполненными кровью. Кровенаполнение каверном осуществляется из мелких артериол и капилляров, а отток крови через венулы такого же порядка. В связи с мелким калибром питающих сосудов давление крови в каверномах невысокое, поэтому дренирующие вены не гипертрофируются и при СКТ/МРТ/Ангиографии не видны. Особенностью каверном является очень тонкая неполноценная сосудистая стенка, настолько тонкая, что клеточные элементы крови – эритроциты, «пропотевают» через нее и оседают в прилежащем мозговом веществе. Этот процесс носит название «диапедезное кровоизлияние». Продукты естественного распада гемоглобина (гемосидерин), содержащегося в эритроцитах, образуют вокруг каверномы зону хронических, специфических и очень узнаваемых на МРТ изменений.
Локализоваться каверномы могут в любой части мозга, преимущественно в больших полушариях, а также в стволе мозга, мозжечке, подкорковых узлах, в мозолистом теле и в боковых желудочках. Примерно в 30-40% случаев кавернозные ангиомы сочетаются с другим видом сосудистых мальформаций – венозными ангиомами. Венозные ангиомы представляют из себя аномалию развития венозных сосудов в виде «пучка» мелких вен («голова Горгоны») собирающихся в одну крупную дренажную вену.
Частота выявляемости кавернозных ангиом составляет несколько случаев на миллион населения.
Чем опасно наличие кавернозной ангиомы?
Каверномы могут всю жизнь протекать бессимптомно. Однако у ряда больных клинические проявления могут быть двух типов, как по отдельности, так и в сочетании:
Таким образом, каверномы крайне редко несут угрозу жизни пациента, но могут оказывать заметное влияние на качество жизни
Как диагностировать каверному?
Магнитно-резонансная томография (МРТ) является наиболее информативным методом диагностики каверном. В режимах сканирования Т1 и Т2 может быть видна полость, окруженная черным ободком гемосидерина, с признаками острых и подострых кровоизлияний. Наиболее чувствительным является режим Т2* («Т2 со звездой»), позволяющий диагностировать даже мелкие (1-2 мм) каверномы, не видимые в других режимах сканирования
Ангиография неинформативна в диагностике каверном
Как избавиться от каверномы?
В случае формирования эписиндрома и/или при перенесенном кровоизлиянии возможно два метода лечения:
Хирургическое удаление каверномы является высокоэффективным методом, позволяющим раз и навсегда избавить больного от риска повторных кровоизлияний. Хирургия также эффективна при наличии у пациента эпиприступов, однако эффективность ее снижается в случае длительного анамнеза эписиндрома
Радиохирургия проводится по тому же принципу, что и для артерио-венозных мальформаций – чем выше доза, тем лучше эффект. Поэтому, лучше всего поддаются лечению каверномы до 1 см в диаметре, когда возможно безопасное применение максимально допустимых доз облучения. Морфологические изменения при этом аналогичны таковым в артерио-венозных мальформациях – стенки каверномы и устья питающих сосудов подвергаются гиалинозу, в результате чего кровоток снижается, прекращаются диапедезные кровоизлияния, на 50-70% снижается риск повторных спонтанных внутримозговых кровоизлияний. Эпиприступы также становятся реже или полностью проходят, но как и в ситуации с хирургией, чем дольше анамнез болезни, тем меньше вероятность полного излечения от них
Общепринятая тактика при бессимптомных, случайно выявленных каверномах – наблюдение.
Надо ли облучать множественные каверномы?
Как и в случае с одиночными каверномами, радиохирургическое лечение проводится только на тот очаг, который проявляется клинически – кровоизлиянием или эпиприступами
Что делать с венозной ангиомой?
Какой метод лечения каверномы лучше?
С точки зрения профилактики повторных кровоизлияний, эффективность хирургического лечения выше. Однако, при локализации каверном в функционально важных или труднодоступных зонах мозга (например, в подкорковых ядрах, стволе мозга) хирургия сама по себе имеет высокие риски остаточного неврологического дефицита, а радиохирургия позволяет в значительной степени избежать данных осложнений. Поэтому решение об оптимальном методе воздействия принимается индивидуально, с учетом всех возможных факторов, в т.ч. и с учетом информированного выбора самого пациента
Внутримозговое кровоизлияние
Общая информация
Краткое описание
Утвержден протоколом
Экспертной комиссии МЗ РК № 23 от 12 декабря 2013 г.
Название протокола: Внутримозговое кровоизлияние
Код протокола:
Дата разработки протокола: май 2013 года
Категория пациентов:пациенты с внутримозговым кровоизлиянием
Пользователи протокола: врачи неврологи
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Клиническая классификация
По патогенетическим механизмам:
— кровоизлияние в результате разрыва сосуда;
— кровоизлияние в результате диапедезного пропитывания.
По морфологии:
— гематомы (ведущим механизмом образования являются разрывы патологически измененных стенок церебральных сосудов);
— очаг геморрагического пропитывания (характеризующееся небольшими размерами очага и нечетко выраженными границами, возникает вследствие диапедеза эритроцитов из мелких сосудов);
— гематома и геморрагическое пропитывание являются различными фазами одного и того же процесса.
По локализации:
— субтенториальные;
— супратенториальные.
По отношению к внутренней капсуле:
— латеральные;
— медиальные;
— смешанные. 5
Диагностика
II. МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ
Перечень диагностических мероприятий
Основные:
1. Общий анализ крови с гематокритом и подсчетом тромбоцитов
2. Общий анализ мочи
3. МНО, АЧТВ, фибриноген
4. Глюкоза крови
5. Общий холестерин, ЛПВП, ЛПНП, бета – липопротеиды, триглицериды
6. Электролиты крови (калий, натрий, кальций, хлориды)
7. Печеночные трансаминазы, общий, прямой билирубин
8. Мочевина, креатинин
9. Общий белок
10. ЭКГ
11. КТ или МРТ головного мозга, КТА, церебральная ангиография (по показаниям)
12. Транскраниальная допплерография
Дополнительные:
1. Определение антинуклеарного фактора антител к кардиолипинам, фосфолипидам, волчаночный антикоагулянт
2. КФК, тропониновый тест по показаниям
3. Д димер по показаниям
4. Протеины C,S
5. Белковые фракции по показаниям
6. Анализ крови на ВИЧ, сифилис, гепатиты В,С
7. МСКТА или МРА для диагностики аневризм, артерио-венозныхмальформаций и других сосудистых аномалий
8. Церебральная ангиография для диагностики аневризм, артерио-венозных мальформаций и других сосудистых аномалий
9. ЭЭГ по показаниям (судорожный синдром)
10. Рентгенография органов грудной клетки по показаниям
11. Холтеровское суточноемониторирование ЭКГ по показаниям
12. Суточное мониторирование АД по показаниям
13. Осмотр глазного дна, периметрия
14. УЗИ органов брюшной полости по показаниям
15. УЗДГ сосудов почек по показаниям
16. УЗИ почек по показаниям
17. Люмбальная пункция
Частые симптомы:
— головная боль, головокружение;
— шаткость, неустойчивость при ходьбе;
— асимметрия лица;
— нарушение речи;
— слабость в конечностях, онемение в конечностях;
— судорожный припадок
— тошнота, рвота;
— нарушения зрения;
— повышение температуры тела;
— боли в области сердца, сердцебиение;
— нарушение дыхания.
Физикальный осмотр
Неврологический осмотр с оценкой неврологического статуса по шкале NIHSS (приложение 1), уровня сознания по шкале ком Глазго (приложение 2).
Лабораторные исследования:
В анализе ликвора свежие эритроциты
Консультации специалистов по показаниям:
— нейрохирурга;
— ангиохирурга;
— кардиолога.
Дифференциальный диагноз
Лечение
Цель лечения:
— контроль и обеспечение функционирования жизненно важных функций (дыхание, центральная гемодинамика, гомеостаз, водно-электролитный баланс, и т.д.);
— профилактика и лечение неврологических осложнений (судорожный синдром, синдром внутричерепной гипертензии, дислокационные синдромы и вклинения, острая окклюзионная гидроцефалия);
— профилактика висцеральных и системных осложнений (ДВС синдром, пневмония, тромбоэмболия легочной артерии, пролежни, уроинфекции);
— ранняя нейрореабилитация и адекватно организованный уход;
— основной целью хирургического лечения ВМК является удаление гематомы, коррекция синдрома внутричерепной гипертензии.
Тактика лечения
Немедикаментозное лечение:
1. Экстренная госпитализация в ближайший инсультный центр или в неврологические отделения.
2. Лечение в блоке интенсивной терапии или ОАРИТ по показаниям.
3. Мониторирование жизненно-важных функций (уровень АД, ЧСС, сатурации кислородом).
4. Режим в первые сутки инсульта постельный с приподнятым на 30 гр. головным концом кровати. В последующем начинается поэтапная вертикализация.
5. Диета: в первые дни после инсульта рекомендуется готовить пищу в отварном протертом виде для облегчения ее потребления и усваивания. Необходимо уменьшить общее употребление жиров, употребление насыщенных жирных кислот, таких, как сливочное масло, животный жир, употребление продуктов, богатых холестерином, потребление соли до 3—5 г в сутки; необходимо увеличить употребление клетчатки и сложных углеводов, содержащихся в основном в овощах и фруктах. Пациентам рекомендуется исключить из рациона питания жирную жареную пищу, крепкие мясные бульоны, соленья. Необходимо отдавать предпочтение хлебу из муки грубого помола, хлебу с отрубями.
6. Восстановление проходимости дыхательных путей.
7. ИВЛ по показаниям:
— угнетение сознания ниже 8 баллов по шкале ком Глазго;
— тахипноэ 35-40 в 1 минуту, брадипноэ менее 12 в 1 минуту;
— снижение рО2 менее 60 мм.рт.ст., а рСО2 более 50 мм.рт.ст. в артериальной крови и жизненная емкость легких менее 12 мл\кг массы тела;
— нарастающий цианоз.
Медикаментозное лечение
Антигипертензивная терапия
— Уровень АД в острейшем периоде при ВМК не принято снижать если он не превышает 180\105 мм.рт.ст. у пациента с фоновой АГ и 160\105 без АГ в анамнезе для сохранения достаточного уровня перфузии.
— При необходимости снижение давления осуществляют на 15-20% от исходных величин (на 5-10 мм.рт.ст. в первые 4 часа, а затем на 5-10 мм.рт.ст. каждые 4 часа).
Для пациентов с острым инфарктом миокарда, сердечной недостаточностью, острой почечной недостаточностью, гипертонической энцефалопатией или дисекцией аорты более интенсивное снижение АД до целевых значений рекомендуемых экспертами ВОЗ.
Недопустимы резкие колебания АД!
Антигипертензивные препараты:
— ингибиторы АПФ (каптоприл, эналаприл, периндоприл),
— антагонисты рецепторов АТ II (эпросартан, кандесартан),
— бета-адреноблокаторы (пропранолол, эсмолол),
— альфа-бета-адреноблокаторы (проксодолол, лабеталол),
— агонисты центральных альфа-адренорецепторов (клонидин),
— альфа 1-адреноблокаторы (урапидил),
— вазодилататоры (нитропруссид натрия).
При снижении АД: объемзамещающая терапия из расчета 30-35 мл/кг массы тела в сутки (препарат выбора физиологический раствор хлорида натрия), допамин, преднизолон 120 мг в/в, дексаметазон 16 мг. в/в [1-7,12-15].
Коррекция гиповолемии
Объем парентерально вводимой жидкости (из расчета 30-35 мл\кг, может варьировать от 15-35 мл\кг) с поддержанием гематокрита 30-33%. Рекомендуется физиологический раствор хлорида натрия для коррекции гиповолемии. Суточный баланс введенной и выведенной жидкости должен составлять 2500-2800 мл\1500-1800 мл, т.е. должен быть положительным.
В случае развития отека мозга, отека легких, сердечной недостаточности рекомендуется слегка отрицательный водный баланс.
Недопустима терапия гипоосмолярными растворами (например 5% глюкоза) при опасности повышения внутричерепного давления [1-7,12-15].
Коррекция уровня глюкозы
При уровне глюкозы крови более 10 ммоль\л подкожные инъекции инсулина. Больные, страдающие сахарным диабетом, должны быть переведены на подкожные инъекции инсулина короткого действия, контроль глюкозы крови через 60 мин. после введения инсулина.
Внутривенное капельное введение инсулина осуществляют при уровне глюкозы плазмы более 13,9 ммоль\л.
При гипогликемии ниже 2,7 ммоль\л-инфузия 10-20% глюкозы или болюсно в\в 40% глюкоза 30,0 мл. Недопустимы резкие колебания уровня глюкозы. [1-7,12-15].
Купирование головной боли (парацетамол, лорноксикам, кетопрофен,трамадол, тримеперидин) [1-7,12-15].
Гемостатическая терапия только при кровоизлиянии, вызванном антикоагулянтами и обусловленном тромбоцитопенией.
— при кровоизлиянии, вызванном гепарином – вводят в/в 25мг протамина сульфат. Через 10 мин проводят повторное измерение АЧТВ. Если сохраняется повышенное значение показателя, вводят еще 10 мг препарата. Введение повторяют до восстановления необходимого значения АЧТВ.
— при кровоизлиянии, вызванном непрямыми антикоагулянтами (варфарин) необходимо снижение МНО путем введения свежезамороженной плазмы (СЗП) в дозе 20 мл на 1 кг массы тела в комбинации с менадиона натрия бисульфит. Вначале в/в вводят менадиона натрия бисульфит в течение 10 мин и половину дозы СЗП (10 мл на 1 кг массы тела). Одна доза СЗП составляет 200-250мл. После повторного измерения МНО, повторяют инфузию СЗП в дозе 10 мл на 1 кг массы тела каждые 20-30 мин до восстановления необходимого уровня МНО
— при кровоизлиянии, обусловленным тромбоцитопенией – тромбоцитарная масса для поддержания числа тромбоцитов на уровне >50 тыс/мкл.
Не рекомендуется использование аминокапроновой кислоты и рекомбинантного фактора VIIa, способствующих развитию тромбоэмболических осложнений, превышающих гемостатический эффект! [1-7,12-15].
Нейропротективная терапия: магния сульфат, актовегин, церебролизин, цитиколин, пирацетам, фенотропил, цитофлавин, мексидол, нимодипин.
Другие виды лечения
Мероприятия по уходу и ранняя нейрореабилитация:
Реабилитация проводится поэтапно начиная с первых суток госпитализации, без перерывов, систематично, этапно, комплексно по мультидисциплинарному принципу.
Реабилитация должна проводиться в щадящем режиме, в пределах кровати в течение 2-3 недель. Основные методы реабилитации: организация правильного ухода, своевременная профилактика пневмонии, пролежней, уроинфекций, тромбозов глубоких вен голеней и тромбоэмболии легочной артерии, пептических язв, своевременная оценка и коррекция функции глотания, при необходимости зондовое питание, адекватная нутритивная поддержка, корригирующие позы (лечение положением), своевременная вертикализация при отсутствии противопоказаний, дыхательная гимнастика, массаж, лечебная физкультура, логопедические занятия, эрготерапия, обучение навыкам ходьбы и самообслуживания, физиолечение и иглорефлексотерапия, психологическая помощь.
Вопрос о сроках расширения двигательного режима должен решаться индивидуально в зависимости от тяжести состояния больного и с учетом риска повторного кровоизлияния.
Хирургическое лечение
Проводятся открытые операции на гематомах, пункционные аспирации гематом стереотаксическим методом и вентрикулярное дрениерование по показаниям.
Показания к хирургическому лечению:
1. Путаменальное и субкортикальное кровоизлияния объемом более 30-40 мл, сопровождающееся выраженным неврологическим дефицитом.
2. Кровоизлияние в мозжечок объемом более 15 мл, сопровождающееся дислокацией IV желудочка и\или окклюзионной гидроцефалией.
3. Кровоизлияние в таламус, сопровождающееся гемотампонадой желудочков и\или окклюзионной гидроцефалией, при которой показан вентрикулярный дренаж [1-5,10,13,15,16].
Профилактические мероприятия
Дальнейшее ведение
Пациент перенесший инсульт подлежит продолженной реабилитации в течение первого года после перенесенного ОНМК в условиях реабилитационных и неврологических отделений, кабинетов восстановительного лечения поликлиник, в реабилитационных санаториях и амбулаторно.
В резидуальном периоде (спустя 1 год и более) продолжается поддерживающая реабилитация в амбулаторных условиях, в реабилитационных центрах, в условиях дневного стационара.
На амбулаторном этапе под наблюдением специалистов ПМСП (неврологи, кардиологи, терапевты, врачи общей практики, эндокринологи, сосудистые хирурги и др.) продолжаются мероприятия по вторичной профилактике в соответствии с программой индивидуальной вторичной профилактики, разработанной в условиях инсультного центра. Устранение факторов риска (артериальная гипертензия, коагулопатии и ангиопатии, заболевания крови и др.).
Хирургическое лечение артериальных аневризм и сосудистых мальформаций.
Индикаторы эффективности лечения:
У пациента перенесшего ВМК индикаторами эффективности лечения являются:
— полная стабилизация жизненно-важных функций (дыхание, центральная гемодинамика, оксигенация, водно-электролитный баланс, углеводный обмен);
— отсутствие неврологических осложнений (отек головного мозга, судорожный синдром, острая окклюзионная гидроцефалия, дислокация), подтвержденное данными нейровизуализации (КТ, МРТ);
— отсутствие соматических осложнений (пневмония, ТЭЛА, тромбоэмболии глубоких вен нижних конечностей, пролежни, пептические язвы, инфекции мочевыводящих путей и др.);
— нормализация лабораторных показателей (общий анализ крови, мочи, коагулограмма);
— нормализация биохимических показателей: уровня холестерина ЛПНП, глюкозы крови с достижением целевых значений;
— нормализация уровня АД с достижением целевых значений к 5-7 дню перенесенного ОНМК;
— минимизация неврологического дефицита;
— восстановление повседневной независимости и по возможности трудоспособности.
Госпитализация
Показания для госпитализации: Клинический диагноз внутримозгового кровоизлияния.
Тип госпитализации – экстренный.