что такое бычье вымя
Сучье вымя
Причины и симптомы сучьего вымя
Острый воспалительный процесс, протекающий в потовых железах подмышечной впадины, называют гидраденитом или же сучье вымя. Для заболевания характерно собирание гноя в протоках, отвечающих за вывод пота.
Причины сучьего вымени
Сучье вымя образуется при ослабленном иммунитете, при заболеваниях эндокринной системы, при повреждениях работоспособности потовых желез, при атаке организма бактериальной инфекцией второй раз. Такое серьезное заболевание может быть последствием физических перегрузов и нервных стрессов. Одними из причин возникновения сучьего вымени считаются малокровие и ожирение.
При неправильном или недостаточном соблюдении правил личной гигиены, при порезе или повреждениях, причинённых бритьем, стрептококки или стафилококки проникают в кровь, что также вызывает серьезный воспалительный процесс. Опрелости, аллергия на дезодоранты и повышенная потливость также способствуют развитию болезни.
Симптомы сучьего вымени
Заболевание не имеет ярко выраженного начала воспалительного процесса и носит всегда нарастающий характер. Изначально больного беспокоит зуд и болезненная припухлость, которая имеет более плотную структуру. Такие уплотнения, холмообразные узлы, находятся в слоях дермы или гиподермы.
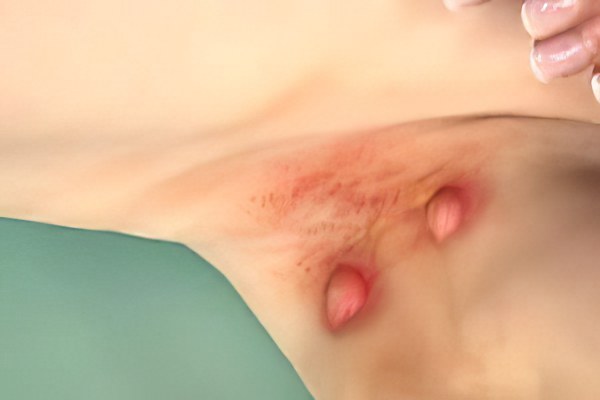
Со временем припухлость увеличивается в размерах, становится твердой и доставляет довольно болезненные ощущения. В этот период узлы срастаются с кожей, обретают форму, напоминающую грушу и выбухает в виде сосков. Эти необычные образования напоминают «сучье вымя». Цвет кожного покрова меняется на багровый и можно заметить небольшой отек тканей.
Затем в центральной части воспаление размягчается и самопроизвольно выделяется гной с небольшим количеством крови, имеющий консистенцию сметаны. Во время болезни возможно незначительное повышение температуры тела, озноба и общей слабости. После завершения гнойных выделений нарыв затягивается и боль уменьшается.
Довольно часто случаются рецидивы, что выливается в затяжное течение болезни. Сучье вымя, как правило, возникает с одной стороны, но иногда является и двусторонним. Течение болезни длится от десяти до пятнадцати суток. Следует учитывать определенные особенности больного и, если человек тучный, не следит за гигиеной тела, имеет такие заболевания, как гипергидроз или сахарный диабет, то не исключено, что течение заболевания будет более длительным.
Если не уделить должного внимания к лечению заболевания, то воспаление поражает и другие отделы, отвечающие за выделение пота. Зачастую сопровождаются осложнениями (сепсис или абсцесс). Поэтому следует начинать лечение при появлении первых симптомов.
Диагностика сучьего вымени
Определить такое заболевание, как сучье вымя, не предоставляет особой сложности. Изначально врач проводит доскональный осмотр больного и оценивает размещение воспалительного процесса и, свойственную заболеванию, клиническую картину. Незнающему человеку довольно легко перепутать сучье вымя от фурункула, но специалист обратит внимание на основной отличительный признак – некротический стержень. При сучьем вымени такой стержень не образуется. Также болезнь необходимо отличать от колликвативного туберкулеза. Он имеет более длительное течение и характеризуется серьезнейшим воспалением лимфоузлов, в то время как болезненные ощущения не проявляются.
Основная диагностика заключается в клиническом анализе крови. Если уплотнение является заболеванием сучье вымя, то наблюдается ускорение СОЭ и большее количество лейкоцитов, что говорит о воспалительном процессе.
Лечение сучьего вымени
Лечение сучьего вымени проходит под контролем врача с применением антибиотикотерапии, сульфаниламидов, аутогемотерапии и нитрофуранами. При повторных, рецидивирующих формах заболевания используется индивидуальная иммунотерапия, применяются различные современные средства для общего укрепления организма.
Для более высокой эффективности используют местное лечение сучьего вымени: сухое тепло, облучение ультрафиолетовыми и солнечными лучами, УВЧ, ихтиоловая лепешка (меняется несколько раз в день при гнойных выделениях). Также используются настойки на спирту софоры и арники, травяной настой и отвар зверобоя, сок из листьев каланхоэ, облепиховое и эвкалиптовое масло.
Первые 3 – 5 суток, когда заболевание сучье вымя только начинает прогрессировать, необходимо прогревать участки, где ощущается боль, сухим теплом. Делать это желательно каждые 3 – 5 часов. Прогревание можно осуществлять самостоятельно, нагрев горячим утюгом чистое полотенце, желательно махровое, и приложив его к воспаленному месту, подержав до момента, когда оно остынет. Так необходимо повторять несколько раз. Для этих же целей можно применять мешочки с солью или песком, которые предварительно нагревают.
Полезно для лечения сучьего вымени применение синего цвета. Для этого необходимо несколько раз в день прогревать воспаленное место в течение пяти минут, сохраняя расстояние между лампой и поверхностью тела около 20 см. Подставить воспаленные участки тела горячим лучам солнца, используя его ультрафиолетовое излучение, рекомендуется в теплое время года. Длительность такого сеанса составляет от десяти минут до получаса.
Для локализации болезни и предотвращения распространения на другие потовые железы, сократить время выздоровления, рекомендуется осторожно удалять ножницами волосы, желательно маникюрными, которые растут в воспаленной области и рядом.
Когда лечение завершено, не советуют принимать ванны ещё в течение недели. Лучше принимать душ, перед этим заклеив воспаленное место пластырем (простым или бактерицидным) так, чтобы под него не попала вода, способствующая распространению инфекции.
Благоприятно влияет промокание тела салфетками из марли, которые предварительно нужно смочить в слабом растворе марганцовки. Делать это желательно утром и вечером. Для предупреждения распространения инфекции на железы, которые соседствуют с гнойниками, кожу вокруг них необходимо три или четыре раза в день обрабатывать камфорным, борным или салициловым спиртом.
Для скорейшего выздоровления назначается специальное диетическое питание, с первого дня болезни и не менее трех месяцев. Диета подразумевает под собой исключение алкогольные напитки, острую пищу, сокращение потребления сладкого. Курящим людям следует отказаться от этой привычки.
Пищевой рацион должен быть богат продуктами, содержащими витамины А,С, В1, В2, В6, железо, фосфор. Поэтому меню рекомендуется составлять, включая яйца, молочные продукты, сливочное масло, печень, помидоры, зеленый горошек, растительное масло, капусту, морковь, яблоки, цитрусовые, ягоды, черная смородина, шиповник, миндаль, арахис, грецкие орехи.
Так как одной из причин развития сучьего вымени является снижение иммунитета, то необходимо его повышать путем применения внутренне сока алоэ, подорожника, дрожжей (или сухие пивные дрожжи), целебной настойки женьшеня или элеутерококка, облепиховое масло.
Обширный выбор рецептов от сучьего вымени предлагает народная медицина. Можно использовать различные отвары и сборы трав. Помимо этого народные рецепты также предлагают использовать сметанные лепешки, чудодейственные компрессы из печеного лука для ускорения прорыва нарыва и компрессы с применением мази, получаемой тоже из лука.
Для предотвращения возникновения заболевания сучьего вымени рекомендуется всегда придерживаться особой личной гигиены, стараться не носить одежду из синтетических тканей, затрудняющую движения, а также не переохлаждаться и перегреваться. При имеющихся проблемах с лишним весом, рекомендуется любая низкокалорийная диета, чтобы нормализовать вес. Также следует отказаться от парфюмерных и косметических средств, поскольку они в большинстве случаев провоцируют возникновение заболевания сучье вымя.
Гидраденит
Гидраденит — что это такое? Фото, причины и лечение в домашних условиях
Гидраденит (hidradenitis, народное название — сучье вымя) — острое воспалительное заболевание потовых желез. Все потовые железы нашего организмы неоднородны, имеют разновидности по своему строению и локализации.
При гидрадените речь идет о так называемых апокринных железах. Они находятся в области половых органов, наружного анального отверстия, слухового прохода, но максимально сосредоточены и поражаются именно в подмышечных зонах. Это довольно крупные образования, которые продуцируют потовую жидкость или пот, для химического состава которого характерны высокие концентрации липидов и, в частности, холестерина. Действующие секретирующие клетки таких желез часто сами оказываются в составе потовой жидкости.
Что это такое?
Гидраденит — это глубокое гнойное воспаление апокриновых потовых желез. Чаще всего гидраденит возникает в период полового созревания или в климактерический период, когда наблюдается гормональный дисбаланс.
В большинстве случаев заболевание бывает односторонним, но встречается и двусторонний гидраденит. Воспаление в основном развивается в подмышечной впадине, реже — вокруг сосков, в области заднего прохода или половых органов.
Причины возникновения
Главной причиной заболевания являются золотистые и белые стафилококки.
Однако, попадание стафилококка происходит только при наличии предрасполагающих факторов:
Гидраденит, локализующийся подмышкой, чаще возникает у женщин, чем у мужчин. В пожилом возрасте возникновение гидраденита практически не встречается, так как в этом возрасте потовые железы уже плохо функционируют.
Классификация
Выделяют несколько форм подмышечного гидраденита:
Как и паховый гидраденит, подмышечный развивается с прохождением этапов в течение 10 дней.
Симптомы гидраденита
Начало постепенное. На месте воспаления возникает ощущение зуда, появляется плотная на ощупь весьма болезненная припухлость диаметром от нескольких миллиметров до 1-2 сантиметров.
Постепенно размеры припухлости и боль нарастают. Кожа над ней становится багрово-красной. Центр припухлости постепенно размягчается, вскрывается, и через образовавшееся отверстие начинает выделяться гной. Цикл развития инфильтрата продолжается 10-15 дней. Разрешение гидраденита завершается образованием рубца. Часто в процесс воспаления вовлекаются соседние потовые железы.
При этом образуется обширный очень болезненный инфильтрат, кожа над которым становится бугристой. При последовательном поражении всё новых и новых потовых желёз процесс затягивается на месяц и более. Гидраденит нередко сопровождается симптомами общей интоксикации, гипертермией, цефалгиями, лейкоцитозом.
Последствия
Если гидраденит пускают на самотек, надеясь на самоизлечение, или лечат неподобающим образом (в том числе псевдо-способами «от соседки») – он может причинить ряд осложнений.
В первую очередь это:
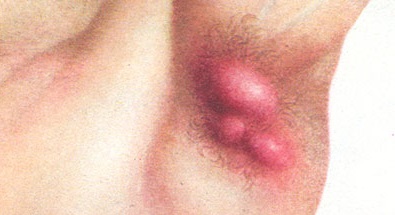
Как выглядит гидраденит, фото
На фото ниже показано, как проявляется заболевание у человека.
Что будет если не обратиться к врачу?
Если не обратиться к хирургу, то гнойник может созревать несколько недель. За это время полость будет увеличиваться, а общее состояние ухудшаться.
В некоторых случаях гной выходит самостоятельно. Но есть опасность, что полость изнутри покроется соединительной тканью и станет резервуаром для инфекции. В этом случае образуется незаживающий свищ, через который будет вытекать содержимое нарыва. Периодически на этом месте будет образовываться гидраденит. Впоследствии появляются грубые рубцы, которые могут ограничивать подвижность конечностей.
Диагностика
Диагностика гидраденита начинается с опроса и осмотра пациента. В пользу этого заболевания говорит характерная область локализации, внешний вид отека и возможные сопутствующие симптомы. Врачу необходимо отличить поражение потовой железы от других патологий со схожей клиникой. Это:
Также стоит провести диагностику другой формы гидраденита – суппуративной. Она развивается на фоне выраженной угревой сыпи. Уплотнения в протоках сальной железы сдавливает потовую, что приводит к началу воспалительного процесса. Такой тип заболевания носит рецидивирующий характер, его лечение целесообразно проводить после устранения причины. В процессе лактации уплотнения на начальной стадии гидраденита также схожи с участками скопления молока из-за закупорки протока на соске.
Лечение гидраденита
Начинать лечение гидраденита под мышкой как можно раньше, желательно на стадии формирования уплотнения. При своевременной медицинской помощи и правильном лечении инфильтрат может рассосаться на начальном этапе.
При появлении болезненности и маленького узелка в подмышечной впадине врач назначает местное лечение. Пораженный участок и кожу вокруг инфильтрата несколько раз в сутки следует тщательно обрабатывать спиртом – это уничтожит болезнетворные микроорганизмы, присутствующие на поверхности кожного покрова и будет препятствовать распространению патологического процесса на сальные железы.
Дважды в день к месту поражения прикладывают компресс с Димексидом. Во время лечения пациенту следует исключить усиленные физические нагрузки и стрессы, следить за личной гигиеной, питаться легкими, богатыми белком, блюдами.
При развитии гнойного гидраденита не обойтись без антибиотиков. Препарат назначает только врач, в зависимости от индивидуальных особенностей организма пациента, тяжести течения заболевания, возраста и других факторов. Лечение продолжается не менее 7 суток, категорически не допустимо, самостоятельно прекращать курс при наступлении улучшения или вскрытии гнойника. Для ускорения созревания гнойника рекомендовано прикладывать повязки с мазью Вишневского или ихтиолом.
Созревший гидраденит лечат хирургическим путем. Обычное вскрытие гнойного гидраденита и его дренирование положительного результата не приносит. При этом в очаге поражения остается множество микроабсцессов, происходит их дальнейшее созревание. Оперативное лечение заключается в проведении широкого разреза, проходящего через инфильтрат до здоровых тканей.
После полной эвакуации гноя производится удаление пораженной жировой клетчатки. При повторных случаях возникновения гидраденита требуется радикальное хирургическое лечение. На его первом этапе производят вскрытие гнойного очага и иссечение воспаленной клетчатки. После того, как воспалительный процесс пройдет, в зоне поражения полностью удаляется кожа и подкожная клетчатка. Образовавшийся дефект закрывается донорскими лоскутами кожи самого пациента.
Народные средства
Из числа проверенных временем народных средств мы можем выделить следующие рецепты:
Если человеку поставлен диагноз гидраденит, народное лечение может с успехом заменить хирургические и иные традиционные методы, но перед тем, как применять отвары и настои – посоветуйтесь со своим лечащим врачом или обратитесь к опытному гомеопату.
Диета
При лечении гидраденита необходимо придерживаться диеты. Из рациона рекомендуется исключить сладкое, мучное, острые и копченые блюда, алкоголь, так как эти продукты и напитки повышают содержание глюкозы в крови, усиливают воспалительный процесс, что может привести к осложнениям.
Физиотерапевтические процедуры
Физиотерапевтические процедуры при гидрадените:
После того, как внутри очага воспаления образовалась полость наполненная гноем, то созревающие процедуры противопоказаны.
Правила гигиены
Соблюдение правил гигиены при гидрадените помогает предотвратить распространение инфекции на другие участки тела. Кроме того микроорганизмы, попавшие с раны на руки или в окружающую среду могут вызвать сильные отравления или гнойные воспаления у других членов семьи.
Для подсушивания кожных складок при гидрадените рекомендуют использовать присыпки с окисью цинка и тальком.
Отзывы
Некоторые отзывы людей которые столкнулись с проблемой гидраденита.
Профилактика
Главным принципом профилактики гидраденита принято считать соблюдение общепринятых правил гигиены. Так, одежда человека должна обязательно соответствовать температуре и влажности воздуха. Не следует постоянно носить слишком тесную одежду.
Людям с лишним весом следует предпринять меры, направленные на нормализацию массы тела. Важно каждый день проводить должные гигиенические процедуры в мышечных впадинах. Область, в которой расположены потовые железы, следует постоянно обрабатывать растворами, имеющими дезинфицирующие свойства. Однако слишком частое бритье волос в подмышечной зоне также может стать причиной развития болезни из-за возникновения мелких ранок, сквозь которые проникает инфекция. Поэтому данную процедуру следует проводить только по мере надобности, и с использованием качественных приборов для бритья.
В некоторых случаях развитие болезни могут спровоцировать парфюмерные средства, которые раздражают кожу. Поэтому следует избегать некачественных и неподходящих средств косметики и парфюмерии. Важной мерой профилактики следует считать также здоровый образ жизни и поддержание иммунитета на высоком уровне.
Гидраденит
Гидраденит – это воспаление апокриновых потовых желез, расположенных в подмышечной области, по окружности сосков, в паху, на мошонке и больших половых губах у женщин, в околопупочной области, вокруг заднего прохода. Крайне редко встречается гидраденит волосистой части головы. Апокриновые железы имеют особое строение – верхушечные их клетки постоянно разрушаются и смешиваются с потом. В выделяемом секрете этих желез много холестерина и жира, густота его повышена, в запах своеобразный, индивидуальный. Чаще всего гидраденит развивается в подмышечной области, где потовые железы большого размера, ходы их извилистые. Заболевание относится к пиодермии или гнойным поражениям кожи.
У кого гидраденит бывает чаще всего?
У женщин среднего возраста чаще развивается подмышечный гидраденит, как следствие травмы во время эпиляции или бритья. У мужчин страдает паховая зона. В целом заболевание развивается у людей возрастом от 15 до 55 лет, поскольку апокриновые железы активно функционируют именно в детородном периоде. Нередко развитию воспаления способствуют нарушения правил личной гигиены. Заболевание может принимать рецидивирующую форму.
В группе риска люди с темной кожей, поскольку протоки желез у них широкие и короткие, бактериям легко по ним проникнуть внутрь.
Причины гидраденита
Возбудителем гидраденита чаще всего являются стрептококк и стафилококк, но может быть кишечная палочка и другие микробы.
Наиболее частые причины гидраденита и провоцирующие факторы:
Как проявляется гидраденит?
Симптомы гидраденита типичны, их трудно спутать с другими заболеваниями. Первоначальное проявление – упорный зуд, далее возникают мелкие подкожные узелки, которые с каждым днем увеличиваются. Процесс сопровождается болью, дискомфортом и даже ограничением движений. Узелки постепенно увеличиваются, начинают выступать над уровнем кожи. Окружающие ткани отекают, приобретают багрово-синюшный оттенок. Далее следует размягчение нескольких узелков, открываются отверстия, выделяющие гной, иногда с примесью крови.
Народное название («сучье вымя») болезнь получила из-за характерного внешнего вида пораженного участка: отечной покрасневшей окружности с выделениями белого цвета.
Общее состояние страдает мало, лихорадки обычно не бывает. Ощущается дискомфорт и незначительное недомогание. Присоединение симптомов общей интоксикации говорит либо о распространении инфекции, либо о развитии осложнений.
Вскрытие гнойника улучшает общее состояние, боль стихает, подвижность увеличивается. Если нет осложнений, то гнойники полностью опорожняются и заживают с образованием втянутого рубца. Весь цикл развития болезни при своевременной помощи составляет 2 недели.
Иногда течение болезни становится хроническим, когда воспаляются расположенные рядом потовые протоки. В этом случае на пораженной области чередуются старые рубцы от заживших язв и свежие участки нагноений. Образуется болезненный инфильтрат, кожа над которым бугристая и воспаленная. Такое состояние может длиться месяц и дольше. В этом случае может понадобиться стационарное лечение.
Осложнения гидраденита
У ослабленных людей или у оставленных без медицинской помощи может развиться абсцесс или флегмона, крайне редко – сепсис. Нередко провоцирующим фактором развития осложнений становится ВИЧ/СПИД.
Наиболее вероятная причина развития осложнений – отсутствие ухода за кожей, окружающей воспаленную железу. На грязной, мацерированной или мокнущей коже инфекция распространяется очень быстро, захватывая все новые участки. Для формирования абсцесса достаточно, чтобы воспалились несколько рядом расположенных желез. При этом гнойники сливаются, расплавляя соседние ткани, разрушая подкожную клетчатку, иногда достигая мышц.
Флегмона – следующая стадия развития гнойника. Это разлитое воспаление, которое наиболее бурно развивается в подкожной клетчатке. Флегмона может развиться как вблизи места первичного воспаления, так и на отдаленном участке.
Абсцесс и флегмона сопровождаются признаками общей интоксикации, резко утяжеляющими состояние пациента.
Сепсис возникает при попадании патогенных микробов в общий кровоток. При этом гнойники могут образовываться в любом органе, это крайне опасное состояние.
Особенности диагностики
Характерная клиника, как правило, не оставляет сомнений. При гидрадените нет некротического стержня, как у фурункула. При сомнениях относительно возбудителя (туберкулез, лимфогранулематоз) выполняют бактериальный посев отделяемого, устанавливая чувствительность к антибиотикам. В общем анализе крови может быть воспалительный сдвиг (лейкоцитоз, увеличение СОЭ). При хроническом и рецидивирующем течении определяют иммунный статус.
Консервативное лечение
Наиболее успешно лечение гидраденита на ранних стадиях, когда воспаление только начинается или затронуты 1-2 железы. Пациент может обратиться за помощью к дерматологу.
Терапевтическая тактика зависит от многих факторов: места расположения гидраденита, возраста, пола, сопутствующих болезней, общего уровня здоровья.
При воспалении единичной железы или далеком расположении друг от друга, самое главное – тщательно ухаживать за окружающей кожей, многократно протирать ее любым спиртом (борным, салициловым, камфарным). Постоянное удаление выделений вкупе с дубящим действием спирта поможет предотвратить расползание инфекции. Волосы вокруг места воспаления нужно аккуратно выстричь.
Принимать ванны в разгар болезни не следует, купание способствует распространению инфекции. Место воспаления нужно закрыть плотной повязкой, закрепить ее пластырем и воспользоваться душем.
Чтобы окончательно выздороветь, нужно хотя бы 3 месяца соблюдать диету с ограничением сладостей, алкоголя, пряностей и приправ. Рекомендуется лечебное питание, укрепляющее защитные силы. Нужно есть много овощей и фруктов, богатых природными соединениями: капуста, яблоки, цитрусовые, морковь, шиповник, грецкие орехи. Полезны такие природные стимуляторы, как настойки элеутерококка и женьшеня, сок подорожника, отвар шиповника. Желательно дополнить питание аптечными поливитаминами.
Консервативное лечение назначает врач. Чаще всего это антибиотики – полусинтетические тетрациклины или других групп, которые подбираются по результатам бактериального обследования. В случае обнаружения стафилококков может применяться соответствующий гамма-глобулин или вакцина.
До тех пор, пока гнойники окончательно не сформировались, требуется обработка кожи различными антисептиками: крепким (96%) спиртом, бриллиантовым зеленым, настойкой йода. Если площадь воспаления обширная, ее обкалывают растворами антибиотиков с новокаином. Иногда требуются полуспиртовые повязки, которые меняют по мере высыхания. Мази использовать нельзя, они увеличивают площадь нагноения.
Хирургическое лечение гидраденита
Хирургическое вмешательство требуется тогда, если центр воспаления уже размягчился или произошло самопроизвольное вскрытие гнойника. При этом вскрывать и дренировать один гнойник не имеет смысла, потому что в толще тканей находится множество мелких формирующихся нагноений. Выполняют широкий разрез, дающий доступ ко всему воспалительному инфильтрату. Разрез должен доходить до границы здоровой ткани. Удаляют весь гной, а следом – всю жировую клетчатку в зоне воспаления. Устанавливают дренажи, заживление всегда происходит вторичным натяжением.
При рецидивирующем или хроническом течении, когда воспаления повторяются многократно, требуется радикальная операция. Такое лечение проходит в два этапа.
Вначале область хронического воспаления раскрывают широким разрезом и убирают всю пораженную подкожную клетчатку. Операционную рану залечивают открытым способом, используют необходимые антибиотики.
Когда рана очистится, и в ней появятся здоровые грануляции, производят полное удаление больной кожи и подкожной клетчатки. Образовавшийся дефект закрывают собственным кожным лоскутом пациента, полученным с другого участка. Сохраняют кровоснабжение пересаживаемого лоскута, что значительно ускоряет заживление. Такой прием носит название аутодермопластики.
Разбивка операции на два этапа нужна для того, чтобы добиться полного оздоровления тканей. Если выполнять такую операцию за один этап, кожный лоскут не приживется из-за нагноения, образуется грубый рубец.
Дополнительные методы лечения
В некоторых случаях используется рентгенотерапия, при которой потовые железы разрушаются. Для лечения затяжных и рецидивирующих форм может использоваться ультразвуковая терапия, электрофорез и другие физиотерапевтические методы. Все определяет конкретная клиническая ситуация.
Врачи ЦЭЛТ используют все возможные методы для того, чтобы полностью избавить человека от страданий. От пациента требуется только своевременное обращение к врачу-дерматологу или хирургу.