что такое барьерный контрацептив
Спермициды и барьерная контрацепция для женщин
Поделиться:
Периодически я слышу от пациенток примерно такой вопрос о контрацепции:
— Спирали боюсь, презерватив надоел, гормональные контрацептивы не хочу. Есть что-нибудь негормональное?
Негормональное, конечно, есть. Помимо хорошо известного мужского презерватива существует несколько вариантов барьерной контрацепции, которые могут использовать женщины.
Спермициды — безжалостные убийцы сперматозоидов
Спермициды — это вещества, которые разрушают сперматозоиды. В аптеках продаются влагалищные таблетки, свечи и вагинальные кремы со спермицидами. Самые популярные в РФ спермициды — это бензалкония хлорид (Фарматекс, Бенатекс, Гинекотекс) и ноноксинол-9 (Патентекс Овал и Стерилин). Препараты на основе бензалкония хлорида образуют во влагалище пленку, а ноноксинол-9 — пену.
В лабораторных условиях бензалкония хлорид активен в отношении возбудителей гонореи, хламидиоза, трихомонад и вируса простого герпеса. Но не оказывает влияния на микоплазмы, гарднереллы и возбудителя сифилиса. Ноноксинол-9 тоже защищает далеко не от всех инфекций. В общем, надежды человечества на достойную альтернативу презервативам не оправдались.
Научные исследования доказывают, что регулярное применение спермицидов может увеличить риск инфекций мочевыводящих путей и существенно повышает риск передачи ВИЧ-инфекции. Дело в том, что спермициды вызывают раздражение слизистой, в итоге она становится более рыхлой, что повышает риск инфицирования. Кстати, именно из-за раздражения слизистой возникает такой частый побочный эффект применения спермицидов, как жжение и зуд во влагалище.
Вводить свечу, таблетку или крем необходимо перед каждым половым актом. Очень важно выждать время до начала контакта, чтобы вещество полностью растворилось и «приступило к работе». Для капсул и таблеток контрацептивный эффект наступит через 8–10 минут после введения, свеча подействует через 5 минут, крем — через 3 минуты. Конечно, спермицид можно ввести заранее. Однако если начало полового акта затягивается, придется ввести еще одну дозу препарата.
Ноноксинол-9 следует обновлять каждый час, препараты с бензалкония хлоридом в этом плане гуманнее: новую вагинальную таблетку стоит ввести, если контакт отложился на 3 часа, капсулу или свечу — через 4 часа, новую дозу крема вводят, если романтическое свидание отложилось на 8–10 часов. При этом не надо стремиться как-то «вымыть» предыдущую порцию спермицида.
Нельзя ввести одну свечу и, надеясь на 4-часовый контрацептивный эффект, совершить 8 половых актов! Перед каждым новым сношением необходимо ввести новую дозу контрацептива!
Основная проблема спермицидов — невысокая контрацептивная эффективность. При идеальном применении эффективность еще более-менее (82 %), а вот при пользовательских погрешностях все становится намного грустнее.
Препараты на основе бензалкония хлорида легко разрушаются практически любыми химическими соединениями, в том числе мылом и гелями для душа. Инструкция строго предписывает избегать обмывания или орошения влагалища мыльной водой за 2 часа до и в течение 2 часов после полового контакта, наружный туалет половых органов возможен только чистой водой.
Контрацептивные губки
Контрацептивные губки изготовлены из полиуретана и пропитаны спермицидным веществом. На рынке РФ этот вариант контрацепции представлен единственной формой — вагинальными тампонами Фарматекс (спермицид — бензалкония хлорид). В упаковке обычно 2 или 6 тампонов.
Основное отличие «губки» от «просто спермицидов» — тампон начинает работать немедленно после введения и сохраняет контрацептивный эффект 24 часа при любом количестве половых актов. По истечении 24 часов тампон необходимо удалить. Желательно, чтобы перед удалением с момента последнего полового акта прошло не менее 2 часов.
С контрацептивной губкой нельзя принимать ванны, купаться в море, бассейне или других водоемах — это может снизить защитные свойства тампона. Эффективность этого вида контрацепции выше у нерожавших женщин — 88–91 %, у рожавших — всего 76–80 %.
Женские презервативы — фемидомы
Фемидом представляет собой полиуретановый цилиндр длиной 15–18 см и диаметром 7–8 см. Один конец фемидома закрыт и содержит фиксирующее кольцо, которое вводят глубоко во влагалище, вблизи шейки матки. Наружный конец остается у входа во влагалище.
Читайте также:
Презерватив и безопасность
Это большое женское счастье располагают в недрах организма перед половым актом и безжалостно выбрасывают после использования. Фемидомы делают женщину независимой от желания или нежелания мужчины предохраняться. Однако не следует использовать одновременно мужской и женский презервативы, это как раз тот случай, когда больше — не лучше.
В нашей стране фемидомы все еще не слишком популярны и не продаются на каждом углу, но раздобыть их вполне реально. Данный метод барьерной контрацепции имеет умеренную контрацептивную эффективность (без спермицидной обработки при идеальном применении — 95 %, при типичном — 79 %) и обеспечивает достаточную защиту от ИППП. Напомню, что эффективность мужских презервативов при идеальном применении — 98 %, при типичном — 82 %.
Влагалищные диафрагмы и цервикальные колпачки
Диафрагмы и колпачки переживают некоторый ренессанс, связанный с открытием новых безопасных материалов, в первую очередь — медицинского силикона. Это индивидуальные многоразовые изделия, которые следует с лечащим врачом подобрать по размеру.
Влагалищная диафрагма — куполообразная полусфера диаметром от 50 до 105 мм с пружинящим ободком. Цервикальный (шеечный) колпачок имеет форму наперстка, который надевают прямо на шейку матки.
И диафрагмы, и цервикальные колпачки необходимо использовать только в сочетании со спермицидами. В этом случае контрацептивная эффективность составляет 88–94 % для диафрагмы и 74–91 % для колпачка. Данные методы не гарантируют защиту от ИППП, поэтому могут применяться исключительно при моногамных отношениях.
Диафрагму можно ввести за 6 часов до полового акта; если это время прошло или пара совершает множественные соития — потребуется дополнительная доза спермицида. После полового акта необходимо оставить диафрагму во влагалище еще как минимум, на 6 часов, но суммарное время пребывания устройства в половых путях женщины не должно превышать 24 часа. Цервикальный колпачок может оставаться на шейке 36–48 часов (не менее 6–8 часов после завершения полового акта).
Познакомиться с современными диафрагмами Caya и цервикальными колпачками FemCap можно на специализированных сайтах. Они продаются в наборе с современными спермицидами и одобрены FDA.
Товары по теме:[product strict=» ФАРМАТЕКС, бенатекс, доритрицин»]( бензалкония хлорид), [product strict=» ноноксинол»]( ноноксинол)
«За ошибки молодости мы платим в зрелости!» Гинеколог о методах контрацепции
«Сегодня женщины часто планируют первую беременность после 30, поставив на первый план достижение профессиональных задач. Однако ежемесячная овуляция и менструация природой даны девушкам именно для реализации репродуктивной функции. В условиях отложенного деторождения эти биологические процессы увеличивают риск развития гинекологических заболеваний». О том, какой вид контрацепции выбрать, чтобы обезопасить себя от нежелательных недугов, и насколько хороши негормональные средства — в интервью с врачом-гинекологом Татьяной Тишуровой.
Современную контрацепцию выбирают лишь 25% женщин
— Методы контрацепции многие женщины могут менять в течение года несколько раз. Только 25% представительниц прекрасного пола применяют современные методы контрацепции на постоянной основе и находятся под наблюдением врача. Речь идет в большинстве своем о гормональной контрацепции и внутриматочных средствах. Причем примерно половина используют гормональные препараты, и еще столько же — внутриматочные спирали.
На самом деле часто они полагаются на не требующие материальных затрат методы — прерванный половой акт и календарный расчет «критических для зачатия дней». При этом не все знают, что мужчина не всегда может контролировать эякуляцию и нежелательная беременность при таком раскладе случается примерно у 27 женщин из 100, применяющих данный метод контрацепции, в течение года. Календарь тоже не панацея, даже при наличии регулярного цикла и правильного расчета вероятность беременности в течение года есть у каждой четвертой женщины.
О негормональной контрацепции
— Многие из наших женщин ведут активную социальную жизнь. Как следствие — иногда не имеют постоянных половых партнеров или могут похвастаться сразу несколькими. Некоторые живут половой жизнью от случая к случаю и в качестве контрацепции и те, и другие выбирают презерватив. Это неплохой барьерный метод, который известен всем. К тому же он предохраняет от инфекций, что является своеобразным бонусом.
При наличии одного полового партнера и редкого ритма половой жизни многие женщины предпочитают спермицидные средства в виде вагинальных суппозиториев, кремов или таблеток. Это также своего рода барьерный метод контрацепции. Спермициды дают дополнительный эффект защиты от некоторых инфекций, но при частом применении могут провоцировать нарушения влагалищной флоры и вызывать неприятные ощущения у женщин в виде жжения, зуда и выделений.
Врач говорит, что в мире среди негормональной контрацепции есть и женские презервативы. Однако они не прижились в Беларуси. Сюда же относятся различные диафрагмы и колпачки. У нас они также не используются.
О плюсах и минусах гормональной контрацепции
Врач объясняет: пациентки условно делятся на два типа. Те, кто поддерживает гормональную контрацепцию, и те, кто ее боится.
— Еще ни разу не встречала женщину, которая не воспринимала бы назначение гормональных контрацептивов с опаской. Люди не сомневаются в надежности контрацептивного эффекта, но волнуются за возможные изменения в весе и развитие онкологических заболеваний в будущем (в частности, рака молочной железы).
Онкофобия сейчас очень распространена. Несомненно, важно учитывать при подборе препаратов семейный онкоанамнез. Но не сам анамнез ограничивает применение метода, а носительство определенных генов. Так, женщинам с отягощенной наследственностью по раку яичника или молочной железы (наличие минимум двух случаев у родственников первой линии) я предлагаю перед применением препаратов дополнительно провести генетический тест на носительство мутаций BRCA1/2. Именно у таких женщин вероятность развития рака несколько выше на фоне применения гормональных препаратов.
— На мой взгляд, гормонофобия врачей не всегда оправданна. Мы часто забываем о том, что сегодня используется гормональная контрацепция нового поколения и вероятность развития серьезных побочных реакций не так высока, как ранее. Цель назначения препаратов — сохранение репродуктивного здоровья женщины и улучшение качества жизни. Врач, назначивший препарат, находится в постоянном контакте с пациенткой и, соответственно, имеет возможность проводить грамотное консультирование.
Комбинированные оральные контрацептивы (КОК) часто используются с лечебным эффектом. Например, улучшают качество кожи, регулируют менструальный цикл, служат для профилактики осложнений после абортов и лечения гормонозависимой патологии репродуктивной системы. Для лактирующих женщин на рынке существуют препараты, не содержащие эстроген, так называемые «мини-пили».
Существуют гормональные препараты современной формы — в виде кольца. Срок использования — 21 день. Кольцо вводится во влагалище женщиной самостоятельно. Через 21 день извлекается, делается семидневный перерыв, и в это время проходит менструация. Такой препарат удобен тем, что женщина не забывает его использовать. Однако многие жалуются на неудобство ношения кольца во влагалище, а потому не выбирают этот метод контрацепции.
Врач говорит, что по такой же схеме работает и специальный противозачаточный пластырь. Он также наклеивается на 21 день на кожу. В Беларуси этот метод контрацепции не используется.
О внутриматочной спирали
Что касается внутриматочной спирали, то она может быть как гормональной, так и негормональной.
— В некоторых случаях такой метод используется только с целью контрацепции. Второй вариант — лечебная внутриматочная спираль. Она содержит специальное вещество, которое и оказывает лечебный эффект. Как вариант, способствует тому, что обильные месячные бывают не такими обильными и продолжительными.
Иногда обычная спираль может использоваться в качестве экстренной контрацепции.
Об экстренной контрацепции и ее преимуществах перед абортом
Врач рассказывает: в определенных случаях нельзя забывать о существовании экстренной контрацепции. Препараты есть в аптеках и применяются в течение первых 3 суток после незащищенного полового акта.
— Они не могут и не должны использоваться часто. Однако подходят тем, у кого произошла непредвиденная ситуация. Любая экстренная контрацепция лучше, чем аборт. К сожалению, это также знают не все. Все чаще сталкиваюсь в практике с тем, что за это незнание, ошибки, «грехи» молодости, женщины расплачиваются в более зрелом возрасте. Вот почему не надо стесняться задавать врачу любые вопросы, связанные с женским здоровьем и контрацепцией.
Фото предоставлены ГУ «РКМЦ» УД Президента РБ
Барьерные методы контрацепции
Барьерные методы контрацепции
Барьерные методы являются традиционными и наиболее древними.
Различают следующие виды барьерных контрацептивов:
Принципы действия барьерных контрацептивов заключаются в блокировании проникновения спермы в шеечную слизь. Преимущества барьерных методов контрацепции следующие: они применяются и действуют только местно, не вызывая системных изменений; они имеют небольшое число побочных эффектов; они в значительной степени предохраняют от болезней, передающихся половым путем; при этом практически не имеют противопоказаний для применения; кроме того, они не требуют привлечения в высококвалифицированного медицинского персонала.
Недостатки барьерных методов следующие: они обладают меньшей эффективностью по сравнению с большинством оральных контрацептивов и внутриматочных средств; у некоторых пациентов использование невозможно вследствие аллергии на резину, латекс или полиуретан; для их успешного применения требуется постоянное внимание; употребление требует выполнения определенных манипуляций на гениталиях; большая часть барьерных контрацептивов применяется во время или непосредственно перед половым актом.
Презерватив
Теоретическая эффективность применения презерватива составляет три беременности на 100 женщин-лет, клиническая эффективность равна 15-20 беременностей на 100 женщин-лет.
Недостатки и побочные эффекты презерватива следующие: возможно снижение сексуального ощущения у одного или обоих партнеров; необходимость применения презерватива в определенной стадии полового акта; возможно появление аллергии к латексной резине или к смазке, применяемой в презервативе; возможен разрыв презерватива.
Преимущества презерватива следующие: презерватив прост в употреблении; презерватив применяется непосредственно перед половым актом; презерватив предохраняет от заражения заболеваниями, передающимися половым путем, и ВИЧ-инфекции. На сегодняшний день именно это качество презерватива выступает на передний план.
Спермициды
Механизм действия спермицидов заключается в инактивации спермы и препятствии проникновения ее в матку. Основным требованием, предъявляемым к спермицидам, является способность разрушать сперматозоиды за несколько секунд. Спермициды выпускаются в виде кремов, желе, пенных аэрозолей, таящих свечей, пенящихся свечей и таблеток. Некоторые женщины применяют с целью контрацепции спринцевания после полового акта растворами, обладающими спермицидным действием, уксусной, борной или молочной кислотой, лимонного сока. Учитывая данные о том, что через 90 с после полового акта в маточных трубах определяются сперматозоиды, спринцевание спермицидным препаратом нельзя считать надежным методом контрацепции.
Применение. Спермициды могут использоваться с презервативами, диафрагмой, колпачками и самостоятельно. Спермициды вводят в верхнюю часть влагалища за 10-15 минут до полового акта. Для одного полового акта достаточно однократного использования препарата. При каждом последующем половом акте необходимо дополнительное введение спермицида.
Преимущества спермицидов: простота применения; обеспечение определенной степени защиты от некоторых заболеваний, передающихся половым путем; они являются простыми запасными средствами в первом цикле приема оральных контрацептивов.
Недостатками метода является ограниченный период эффективности и необходимость некоторых манипуляций на половых органах.
Диафрагма
Применяется с целью контрацепции изолированно или в сочетании с спермицидами. Диафрагма представляет собой куполообразный резиновый колпачок с гибким ободком, который вводится во влагалище до начала полового акта таким образом, чтобы задний ободок находился в заднем своде влагалища, передний касался бы лобковой кости, а купол покрывал бы шейку матки.
Женщина, выбравшая диафрагму в качестве метода контрацепции, должна быть проинструктирована врачом. Врач знакомит ее с анатомией таза и половых органов для того, чтобы женщина представляла расположение диафрагмы по отношению к шейке матки и самой матке.
Преимущества влагалищной диафрагмы заключаются в простоте применения, возможности многократного использования, безвредности и в значительной степени защиты от инфекций, передаваемых половым путем.
Противопоказания к применению: эндоцервицит, кольпит, эрозия шейки матки, аллергия к резине и спермицидам, аномалии развития гениталий, опущение стенок влагалища и матки.
Побочные эффекты: 1) возможно инфицирование мочевых путей вследствие давления диафрагмы на уретру; 2) возможно возникновение воспалительных процессов в местах контакта диафрагмы со стенками влагалища.
Эффективность. Частота наступления беременности при использовании диафрагмы в сочетании со спермицидами составляет 2 беременности в год на 100 женщин, использующих этот метод в течение года регулярно и правильно, и 10 беременностей в год на 100 женщин, не прошедших консультирование.
Шеечные колпачки
Барьерная контрацепция без презерватива
Барьерная контрацепция без презерватива
Для мужчины сейчас доступно всего два способа контрацепции: презерватив и вазэктомия, причем второй метод чаще всего обеспечивает пожизненную стерильность.
Автор
Редакторы
Статья на конкурс «био/мол/текст»: В мире противозачаточных методик царит глубочайшая несправедливость в отношении мужчин. Для них, в отличие от женщин, нет долгосрочного обратимого и надежного противозачаточного средства. Однако, как поговаривают исследователи, на рынке в ближайшее время может появиться первый такой контрацептив. О том, какие способы использовали раньше и разработка каких методов идет сейчас, — в этом материале!
«Био/мол/текст»-2016
Эта работа опубликована в номинации «Свободная тема» конкурса «био/мол/текст»-2016.
Генеральным спонсором конкурса, согласно нашему краудфандингу, стал предприниматель Константин Синюшин, за что ему огромный человеческий респект!
Спонсором приза зрительских симпатий выступила фирма «Атлас».
Спонсор публикации этой статьи — Илья Флямер.
«Я избегал тех женщин, которые рождением ребенка [. ] могли бы связать меня.
Впрочем, может быть, и были дети [. ], но я делал вид, как будто их не было».
Лев Толстой. Крейцерова соната
Применение женских контрацептивов стало столь массовым, что даже экологи бьют тревогу: от синтетических эстрогенов, поступающих в водоемы вместе со сточными водами, дохнут рыбы [1]. Но, несмотря на массовость использования и доступность контрацепции, почти половина всех беременностей даже в богатейших странах — незапланированные [2].
Около 80% мужчин считают, что женщины и мужчины должны нести равную ответственность за принятие решений о контрацепции [3]. К тому же, несмотря на все преимущества презервативов, в том числе связанные с профилактикой заболеваний, передающихся половым путем, до 50% мужчин хотели бы применять другие методы обратимой контрацепции. Если бы они были [4], [5].
Презервативы
С XIX века презерватив — самый популярный метод контрацепции в мире.
Первое упоминание об использовании презерватива восходит к древним грекам и римлянам. Однако презервативы, аналогичные современным, появились гораздо позже — в XVI веке.
Итальянский анатом и врач Габриэле Фаллопио (Gabriele Falloppio), создавший трактат De Morbo Gallico («Французская болезнь», то есть сифилис) в 1564 г. предложил для защиты от сифилиса обертывать вокруг пениса льняную тряпочку, пропитанную химическим раствором.
В XVII веке в Англии уже пользовались презервативами из оболочки кишечника овец или из мочевого пузыря, как собственного изготовления, так и привезенными торговцами из других стран. В Японии а то время применяли изделия из тонкой кожи.
Обстоятельства появления слова condom покрыты мраком. Наиболее распространена легенда о некоем докторе Чарльзе Кондоме при дворе Карла II, которому дали задание придумать такую специфическую защиту от сифилиса для английских солдат. Сбором сведений о докторе Кондоме занимались многие, писали статьи и даже монографии (типа «В поисках доктора Кондома» Уильяма Крака), однако в итоге версия была признана несостоятельной. Тем не менее, в 1666 году в докладе Английской комиссии по рождаемости впервые было упомянуто слово condon. А в современной форме (condom) слово первый раз появилось в трудах врача Дэниела Тернера в 1717 году [6], [7]. — Ред.
Настоящий прорыв произошел в 1844 году, когда американец Чарльз Гудьир (Charles Goodyear) создал и запатентовал первый резиновый презерватив. Вскоре после этого презервативы стали продуктом массового производства. В 1916 г. польский еврей Юлиус Фромм (Julius Fromm) запатентовал способ производства бесшовных латексных презервативов, которые были прочнее и из более тонкого материала. Вскоре они завоевали весь мир.
Материал современных презервативов — латекс, но также используются полиизопрен и полиуретан [8].
Конкурент презервативу
Повседневные проекты по разработке мужских контрацептивов многочисленны, но пока далеки от выхода на рынок. Причин много: то для восстановления фертильности требуется слишком длительный период, то препарат оказывается абсолютно несовместимым с алкоголем. И хотя в 90-х годах многие проекты были закрыты, всего через пару лет на рынке должен появиться серьезный конкурент презервативам и вазэктомии — «Вазалгель» (Vasalgel).
Vasalgel — негормональное средство, и это одно из его основных преимуществ по сравнению не только с существующими методами контрацепции, но и с разрабатываемыми. Так, при использовании гормональных препаратов, надежный уровень контрацепции достигается через 4 месяца применения. При этом не все пациенты одинаково отвечают на терапию: у 20% после отмены тестостерона фертильность не восстанавливается. Также на фоне гормональной контрацепции появляются акне, изменяется масса тела, появляются скачки настроения и может снижаться либидо. Поэтому гормональная контрацепция для мужчин не востребована.
Механизм гормональной контрацепции
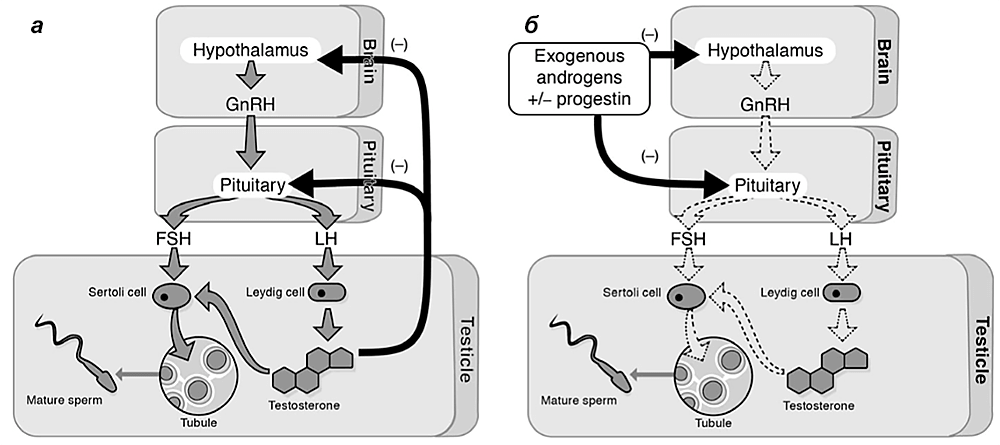
Наиболее очевидный способ подавления сперматогенеза — это воздействие на гипоталамо-гипофизарно-тестикулярную ось, регулирующую работу половых желез. Экзогенные половые стероиды могут влиять на сперматогенез, нарушая работу гипоталамо-гипофизарно-тестикулярной оси и оказывая воздействия на тестикулы — прямое или через свои метаболиты. У мужчин экзогенное введение прогестинов уменьшает производство ГнРГ (гонадотропин-релизинг-гормона), ЛГ (лютеинизирующего гормона) и ФСГ (фолликулостимулирующего гормона). Экзогенный же тестостерон дополнительно подавляет гонадотропины, образуя циркулирующие в крови андрогены для поддержания вторичных половых признаков (рис. 1).
Поскольку для созревания сперматогонию требуется примерно 72 дня, то для проявления полного эффекта гормональному контрацептиву понадобится 2–3 месяца. Так же, как и в случае механических способов контрацепции, желаемый результат — это обратимая азооспермия, то есть когда в эякуляте отсутствуют сперматозоиды. Достижение выраженной формы олигозооспермии тоже приемлемо, поскольку тогда концентрация сперматозоидов составляет ≤1 млн на 1 мл эякулята по сравнению с 14 млн на 1 мл эякулята для фертильного мужчины. Риск беременности при такой концентрации сперматозоидов составляет примерно 1% в год, а именно такова эффективность современных женских гормональных противозачаточных средств [9].
Рисунок 1. Физиологический механизм мужской гормональной контрацепции. а — Нормальная позитивная стимуляция из гипоталамуса и гипофиза, которые активируют выработку тестостерона и сперматогенез. Толстые черные стрелки показывают отрицательную обратную связь. б — Изменение обратной связи экзогенными андрогенами (с или без прогестина), вызывающее стойкую отрицательную обратную связь и подавление высвобождения гормона из гипоталамуса и гипофиза.
Intra-Vas Devices, или различные «заглушки» для семявыводящих каналов, — альтернатива вазэктомии, обеспечивающая обратимую стерильность. Уже были испытаны два типа «пробок» из разных материалов. Часть экспериментов, проведенных в Китае, оказалась даже весьма успешной: из 12 тыс. участников почти 98% достигли азооспермии, хотя для этого результата понадобилось 18–24 мес. Осложнений при проведении первичной операции обычно немного и удаление «пробки» проводится под местной анестезией в амбулаторных условиях. Фертильность восстанавливается приблизительно у 85% мужчин, но это очень медленный процесс, занимающий до 4 лет. До сих пор остается вопрос о токсичности ароматических аминов, содержащихся в материале «заглушки» [2].
Другой противозачаточный метод, которому в отличие от отмеченных выше прочится светлое будущее, — это обратимое контролируемое подавление спермы (reversible inhibition of sperm under guidance, RISUG). Его разработки начались в Индии еще в 80-х, и сейчас технология уже испытана в I и II фазах клинического исследования. Было показано, что однократное применение RISUG может обеспечить эффективную контрацепцию на срок до 10 лет. Руководствуясь наведением с помощью ультразвука, семявыносящий канал билатерально закупоривают стерильным сополимером стирола и малеинового ангидрида. В моделях на животных уже показана обратимость этой процедуры [10]. Серьезных побочных эффектов пока выявлено не было, и, в отличие от вазэктомии (перевязки или удаления части семявыводящих потоков, приводящих к полной стерилизации), RISUG не вызывает образования гранулем или аутоиммунного ответа. Однако существует обеспокоенность из-за потенциальной токсичности и тератогенности материала, используемого при применении методики [2].
«Вазалгель»
Vasalgel — серьезный конкурент RISUG и всем остальным методам контрацепции. Отчет о его использовании на кроликах только что появился в Basic and Clinical Andrology под авторством Дональда Уоллера [11].
«Вазалгель» состоит из стирол-альт-малеиновой кислоты, растворенной в диметилсульфоксиде. Он вводится в семявыводящий канал так же, как и RISUG, и после имплантации образует гидрогель, который плотно заполняет просвет семявыносящих протоков (рис. 2). Этот полупроницаемый гелевый барьер механически мешает сперматозоидам пройти сквозь него. Небольшие же молекулы и ионы, присутствующие в сперме помимо сперматозоидов, свободно пересекают «препятствие» [12].
Рисунок 2. Как работает Vasalgel?
Ученые испробовали два вида геля, отличавшихся соотношением стирола и малеиновой кислоты, и оба оказались эффективны.
«Вазалгель» быстро вызывал азооспермию — уже через 29–36 дней после его введения сперматозоиды исчезли из спермы. Из 12 кроликов у 11 такой эффект сохранялся по прошествии 12 месяцев после введения гелей, и у одного животного была обнаружена олигоспермия. Воздействие на структуру протоков минимальное, и после удаление геля ничто не должно мешать восстановлению фертильности. Разработчики уверены, что Vasalgel сможет стать первым мужским контрацептивом в своем роде, и продолжают его изучение, сконцентрировав внимание на процессе выведения гидрогеля из протоков. Кроме того, они считают, что разработка имеет преимущества перед RISUG: новый по составу гель проще в производстве и стабильнее.
Применение препарата «Вазалгель»
О применении «Вазалгеля» в клинической практике мы обратились к разработчикам инновационного контрацептива.
«В первом квартале 2017 года в США начнется набор в первое клиническое испытание, точные данные о дате, месте проведения и протоколе пока не установлены, — ответил Бен Карлсон, руководитель пресс-службы Parsemus Foundation. — Предположительно, в протоколе примут участие около 30 пациентов — кандидатов для проведения вазэктомии. Данный выбор относительно профиля участников обусловлен тем, что мы пока не доказали обратимость контрацептивного эффекта Vasalgel».
Согласно официальному заявлению Parsemus Foundation, разработка и исследования Vasalgel — социальный проект, не направленный на обогащение фармацевтических компаний.
В конце 2017 или в 2018 году будет проведено более масштабное клиническое исследование, после чего планируется выведение «Вазалгеля» на рынок.
Другие перспективы
К негормональным средствам относятся не только механические преграды для сперматозоидов, но и препараты с активными молекулами, которые сами не являются гормонами и не влияют на секрецию гормонов.
Многие специалисты изучают, возможно ли обездвижить сперматозоиды или нарушить сперматогенез, не прибегая к введению гормонов. Есть работы на мышах, где исследователи целенаправленно разрушали ген, который кодирует CatSper — потенциалзависимый ионный канал, расположенный в основной части жгутика сперматозоида. Без этого канала мужские половые клетки не могут двигаться, что приводит к стерильности. Для иллюстрации второго подхода можно взять исследования роли в сперматогенезе витамина А — целой группы близких по строению молекул, самой известной из которых является ретинол. Было показано, что определенным контрацептивным действием обладают антагонисты всех типов рецепторов ретиноевой кислоты.
Также обнаружено, что лонидамин (lonidamine) и его аналоги блокируют созревание сперматозоидов в яичках [13], разрушая связи между клетками Сертоли и незрелыми гаметами. Например, один из аналогов — аджудин (adjudin) — обеспечивает надежную обратимую контрацепцию, что было обнаружено еще в 1980-х годах. Однако в бочке меда оказалась и ложка дегтя: препарат обладал нефротоксичностью при применении в высоких дозах. Исследователи не сдались и начали изучение различных химических модификаций этой молекулы. Однако некоторые из них пока оказываются слишком дорогими для массового производства, а для других нет сведений о токсичности [8].
Еще один потенциальный фармакологический класс негормональных препаратов для мужской контрацепции — это ингибиторы бромодоменов и белков-ридеров, специфичных для яичка (bromodomain testis-specific protein, BRDT). В частности, молекула JQ1, ингибируя бромодомен во время сперматогенеза, нарушает образование сперматозоидов и ухудшает их подвижность. Результат этого — обратимый контрацептивный эффект без участия эндокринной системы. Рассматривают и различные производные JQ1 с повышенной специфичностью к BRDT [8]. Подробнее об этом классе препаратов можно прочитать на «биомолекуле»: «Наконец-то: противозачаточная таблетка для мужчин!» [14].
Рыночный вопрос
Сектор индустрии мужской контрацепции последнее десятилетие развивался крайне медленно, поскольку крупные фармацевтические и биотехнологические компании практически перестали в нем работать. Финансирование со стороны государств и частных лиц также было крайне мало. В результате ограниченного финансирования со стороны правительственных и филантропических сторонников, большинство клинических испытаний эффективности мужских противозачаточных средств были относительно невелики [15].
Несмотря на бесконкурентное вхождение в рынок, «Вазалгель» по заверениям производителя будет доступным средством — его стоимость не должна превышать уровень дневного заработка в развитых странах.
Первоначальная версия этой статьи опубликована в журнале «Урология сегодня».


 Читайте также:
Читайте также: