Чего нельзя допускать при расположении на боку пациента с риском возникновения пролежней
Пролежни – это локальные повреждения мягких тканей, которые образуются при уменьшении кровообращения из-за длительного давления на кожу в определенном участке тела. Когда человек долго находится в одном положении (лежит), участки, где кости расположены близко к коже, воспаляются, появляется боль. С одной стороны на нее давит кость, а с другой твердая поверхность (кровать), что препятствует нормальному питанию клеток ткани и они в этом месте погибают. Заметить начавшееся повреждение тканей можно по покраснению. В дальнейшем разрушения затронут и мышцы, и кости.
Поражения вызывают болезненные ощущения, что ухудшает и без того тяжелую жизнь человека, прикованного к постели, замедляют выздоровление основного заболевания, становятся дополнительной нагрузкой для медицинского персонала или родственников.
Наша кожа – важный орган. Благодаря ей сохраняется целостность организма, постоянство его внутренней среды. Через нее поступает кислород, питающий клетки эпидермиса (наружный слой). Для того, чтобы она справлялась со своими защитными функциями, требуется непрерывное кровоснабжение клеток, поддержание ее в чистоте. Пролежни – нарушение ее нормального функционирования.
По статистике, они чаще всего образуются в местах с низким содержанием подкожной клетчатки и жировой ткани. Зона их локализации определяется еще и положением тела.
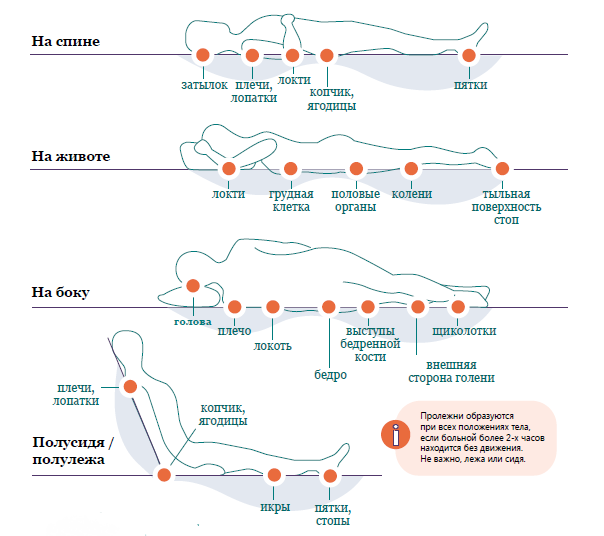
Наиболее вероятные места образования при длительном лежании на спине:
Зоны риска при длительном лежании на боку:
С высокой вероятностью отмирание тканей может начаться на лодыжках, пальцах стоп.
На эти зоны нагрузка (внешнее давление) действует сильнее всего.
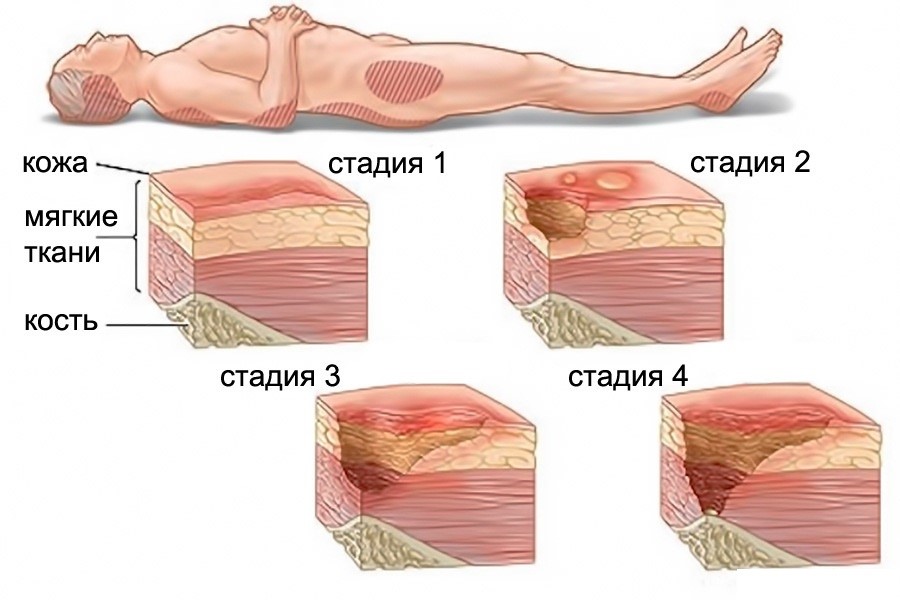
Симптомы и стадии заболевания
Отмирание мягких тканей (некроз) развивается постепенно. Различают 4 стадии:
I – появляются стойкие покраснения. Они не исчезают после смены положения (прекращения давления). При этом целостность эпидермиса не нарушена;
II – краснота не проходит. Появляются поверхностные наросты, пузыри, эрозии и другие нарушения кожного покрова;
III – явно выраженные язвы. Из них выделяется гной, чувствуется неприятный запах. Поражения доходят до мышц;
IV – омертвение мягких тканей и нервных окончаний. Некроз распространяется на сухожилия и кости.
Как только вы заметили первые признаки, следует обратиться за консультацией к врачу. На первой стадии его еще можно удалить, восстановив нормальное кровообращение массажем или частой сменой положения.
Развитие поражения до 4-й стадии – это серьезное осложнение. Если не начать лечение, ситуация будет ухудшаться: появляются нарывы, свищи, возникает риск сепсиса. Открытые раны просто притягивают к себе инфекцию. При последовательном и грамотном уходе можно предотвратить их возникновение.
Причины возникновения пролежней
Они могут появиться у людей любого возраста, если те самостоятельно не могут изменить свое положение (прикованы к постели, инвалидному креслу). Возникнуть открытые раны могут от гипсовой повязки, шины, некачественного ортопедического протеза (натирает кожу).
Различные травмы и заболевания, упадок сил, снижение жизненного тонуса приковывают к постели многих пожилых людей. Полная неподвижность приводит к тому, что мягкие ткани спины, конечностей испытывают давление от их веса. Основная причина возникновения пролежней у лежачих пациентов – неравномерно распределенное давление между поверхностью кровати и опорными частями тела. Нарушение питания тканей происходит уже через 2 часа, если кровь к ним не поступает. Доказано, что их наличие снижает выживаемость лежачих больных на 40%. Они значительно усложняют уход за пациентом, опасны для ослабленного организма, являются входными воротами для вирусов. Профилактика пролежней у лежачих пациентов очень важный этап лечения после травм позвоночника, переломов, хирургических операций, инсульта и ряда других заболеваний.
Возникает это явление не сразу. Сначала на коже появляется покраснение. Затем это место отекает, могут образоваться пузыри. Следующий этап – язвы, открытые раны и дальнейшее разрушение тканей до самой кости. Самое опасное, что если их не лечить, то площадь их разрастается и может распространиться на все участки тела, которые соприкасаются с опорной поверхностью.
Можно выделить следующие факторы, вызывающие их возникновение:
Причины, вызывающие возникновение пролежней, обусловлены внешними и внутренними факторами. Внешние – это, в первую очередь условия, в которых находится пациент и уход за ним:
К внутренним факторам относится общее состояние организма и наличие определенных заболеваний;
Доказано, что у пациентов с травмами позвоночника самый высокий риск возникновения пролежней. Вероятность омертвения тканей при несоблюдении профилактических мер доходит до 95%. Для людей пожилого возраста и стариков они вдвойне опасны для жизни. Жира и мышц, способных поглощать давление у них меньше, сокращается количество кровеносных сосудов, а их стенки истончаются и легко рвутся. Все раны заживают очень медленно, если заживают вообще.
Принципы лечения
Во-первых, ошибочно думать, что пролежни у старого человека – это нормальное явление и лечить их не нужно. Грамотная профилактика предупредит их появление в любом возрасте. Во-вторых, абсолютная ерунда считать, что если они появились, то сделать с ними уже ничего нельзя. В незапущенных случаях, вылечить раны можно, если следовать рекомендациям врача и больной будет чувствовать себя комфортно. А вот не довести их до 3-ей, 4-ой стадии зависит от вашей заботы о лежачем человеке.
Ранние стадии успешно лечатся в домашних условиях. При своевременно начатом лечении от поражений 1-й стадии можно избавиться уже через несколько недель. Более 70% поражений 2-й стадии заживают после шестимесячного лечения. Грамотное лечение – это соблюдение назначений врача на 100%.
Пораженные места нужно освободить от сдавливания, чтобы восстановить кровообращение. Для очищения и закрытия раны проводится обработка больных участков гелями, заживляющими мазями. Также используются антибактериальные и антисептические препараты, дезинфицирующие средства и другие медикаменты, ускоряющие отторжение отмерших клеток. Они убивают бактерии, устраняют гной, подсушивают рану, активизируют местное кровообращение, способствуют восстановлению (регенерации) тканей. Препараты на основе серебра используются для обеззараживания. Пожилым и ослабленным людям антибактериальные препараты рекомендуют принимать внутрь. При лечении используют гидрогелиевые повязки. Зафиксировать повязку можно бинтом или пластырем. Пластырь нужно использовать на бумажной основе, так как под ним кожа «дышит», а при его удалении снижается риск травмировать ее. Пластырь натягивают не сильно, чтобы не образовались мелкие кожные складочки. Нужно учитывать, что при смене положения мягкие ткани будут смещаться и натягиваться.
Комплексная терапия сочетается с профилактикой от возникновения новых очагов поражения. Есть немало средств, которые предлагает народная медицина (отвары, мази). На начальных стадиях они эффективны.
Глубокие поражения участков тела (3-я и 4-ая стадии) лечатся преимущественно в условиях стационара путем хирургического вмешательства. Есть случаи, когда запущенные, плохо заживающие язвы, раны, большие по площади можно вылечить только операцией по пересадке кожи.
Профилактика пролежней
Пролежни легче предупредить, чем лечить, впрочем, как и другие заболевания. Профилактика включает в себя целый комплекс мер по уходу за лежачим больным. Она направлена на улучшение ухода за пациентом.
Профилактические мероприятия включают в себя:
Правила ухода за кожей лежачего человека довольно простые: не допускать загрязнения, чрезмерной сухости или влажности, ведь она не способна противодействовать внешним факторам. Остатки мочи и кала – сильнейшие раздражители, поэтому постоянно проводите гигиену промежности. Не стоит использовать антибактериальное мыло, так как вместе с вредными бактериями погибают и полезные микроорганизмы. Протирать тело лучше влажными салфетками или мягкой губкой. Поводить процедуру нужно аккуратно, чтобы не травмировать верхние кожные покровы. Следите, чтобы у вас были короткие ногти. Чтобы высушить тело после мытья, растирать полотенцем нельзя. Надо его промакивать мягкой натуральной тканью (хлопковой). Для обтирания пациента вместо мыла и воды можно использовать слабый раствор уксуса в пропорции: 1 столовая ложка на стакан воды.
Переворачивать лежачего рекомендуют каждые два часа. Ночью этот промежуток может быть увеличен. Делать это нужно аккуратно, чтобы на постели не образовались складки. Не стоит пытаться придать полусидячее положение ослабленным людям. Они не смогут удержать себя в таком положении и начнут постепенно сползать. Можно попробовать предотвратить это с помощью специальных приспособлений для упора ног. Для облегчения перемещения лежачего больного оптимально использовать пояса для перемещения, устройства для подъема ног, веревочные лесенки и другие специальные приспособления.
Постельное белье меняют по мере загрязнения. Оно должно быть мягким, без швов, заплаток, пуговиц. Простынь застилают в натяг, чтобы исключить складки. Выдергивать из-под лежачего белье, особенно мокрое нельзя. Почаще поправляйте постель. Памперсы облегчают положение при недержании мочи. Можно использовать подгузники из хлопкового белья, сложенного в несколько раз. Расположенные в промежности и под ягодицами, они ограничат растекание мочи по кровати. Для мужчин с недержанием можно использовать специальную мочеприемную систему. Некоторым пациентам достаточно вовремя давать судно. Подпихивать его под лежачего нельзя ни в коем случае, сначала больного нужно приподнять. Надевайте белье и укрывайте одеялом в соответствии с температурой в комнате. Перегрев усиливает потоотделение.
Пациентам с маленьким весом нужно давать питательные смеси с повышенной энергетической ценностью, обогащенные витаминами и минералами. В рацион включаются каши, фрукты, овощи, рыба. Не ограничивайте в питье, даже, если наблюдается недержание мочи. При недостатке жидкости концентрация мочи повышается, а значит, усиливается ее раздражающее действие. Рекомендуют выпивать в день 1,5 литра жидкости.
Полезны воздушные ванны. Перед этим убедитесь, что нет сквозняка. Что касается массажа, то покрасневшие участки массировать нельзя. А вот мягкий массаж вокруг желателен. Он препятствует застою крови и лимфы в подкожной клетчатке.
Вспомогательные средства
Для профилактики хорошо бы обеспечить лежачего человека противопролежневыми системами. Специальные противопролежневые матрасы для лежачих больных с ортопедическим эффектом подходят практически всем, кто прикован к постели. Они бывают разных видов – с водой, воздухом, пеной, гелем. Их назначение – уменьшить давление на эпидермис. Есть модели, которые состоят из ячеек. Воздух подается только в отдельные из них, меняются точки соприкосновения с телом, снижается нагрузка в разных его зонах. Однако не стоит думать, что если человек лежит на специальном матрасе, то это достаточная мера профилактики. Если регулярно не проводить гигиенические процедуры, не менять положение пациента, появления пролежней избежать не получится.
Специалисты рекомендуют и другие вспомогательные средства:
Подушки очень удобны. Наполнителем может быть поролон, латекс, силикон, пена и другие материалы. Если человек лежит на спине, то их можно подкладывать под лопатки, копчик, лодыжки, пятки, плечи, локти. Если человек лежит преимущественно на боку, то подушку можно положить между коленями, икрами. Подушки можно использовать не только для лежачих, но и для тех, кто передвигается в инвалидной коляске.
Валики помогают задать и поддерживать определенное положение. С помощью них можно зафиксировать положение на боку, или приподнять ноги в коленях.
Держатели предназначены для удержания пораженных участков на весу. При этом обеспечивается максимальный доступ воздуха и повреждения заживают быстрее.
Поможет в профилактике и функциональная кровать, с возможностью регулировки высоты ножек, изголовья, боковин.
Подведем итог. Профилактика пролежней для лежачих больных заключается в содержании постели в чистоте и сухости, обработке кожи, не допуская ее загрязнения и избыточной влажности. Нужно следить за общим состоянием пациента, температурой, самочувствием. Обеспечить его сбалансированным и достаточным питанием, регулярное менять положение его тела.
Панацеи против пролежней нет, но если устранить причины, рассмотренные в нашей статье, риск патологии, если и не исчезнет, то снизится многократно.
Профилактика и лечение пролежней
Пролежни — повреждения кожи и мягких тканей, которые возникают, если человек долго и обездвижено находится в одной позе.
Помните о риске появления пролежней, если вы ухаживаете за человеком, который:
Пролежни могут:
Если пролежни не лечить, они могут привести к летальному исходу!
Что делать, если появился пролежень?
При длительном давлении состояние ухудшится – из красного пятна появится водяной пузырь, откроется рана, которая углубится вплоть до кости.
Как распознать пролежни
Зоны риска образования пролежней
Иллюстрация: агенство «Инфографика» / фонд «Вера»
Степени пролежней
I степень
Красные/фиолетовые/синие пятна, которые не проходят после прекращения давления; кожа не повреждена.
II степень
Кожа повреждена, появляются пузыри, неглубокая рана (язва).
III степень
Рана углубляется до мышечного слоя, могут быть жидкие выделения из раны.
IV степень
Поражение тканей – некроз (черная корка), с высокой вероятностью гнойного процесса. Распространяется на сухожилия и/или кости.
Надавите на красное пятно пальцем 2-3 секунды: кожа побелела — это не пролежень; осталась красной — это пролежень I степени
Даже при появлении пролежней I степени необходимо обратиться к врачу.
Как предотвратить пролежни
Обратите внимание:
Постоянно осматривайте больного!
Меняйте положение тела
Если человек лежит, меняйте положение тела каждые 2 часа (не реже!). Например, так: спина, левый бок, снова спина, правый бок.
Если человек сидит/полулежит, то меняйте положение каждый час (не реже!).
Используйте:
Матрас не заменяет необходимости смены положений тела человека в постели!
Следите за гигиеной
Как мыть человека с пролежнями?
Аккуратно омывайте раны при ежедневных гигиенических процедурах.
Используйте:
Проследите, чтобы врач назначил современные методы лечения: пенные, гелевые, наполненные водой или воздухом очищающие прокладки, абсорбирующие и гидроактивные повязки.
Заведите блокнот и отмечайте проведенные процедуры.
Нельзя использовать для лечения и обработки пролежней:
«Мазь Вишневского» и «Левомеколь» нельзя использовать без консультации с врачом!
Помните
Каждые 1-2 часа:
Менять положение тела.
Ежедневно (не реже)/ по необходимости:
Постоянно:
Скачать памятку в формате pdf можно здесь.
В создании материала участвовали: Н.Н. Данилова, филиал «Первый московский хоспис им. В.В. Миллионщиковой» ГБУЗ «Центр паллиативной помощи ДЗМ», А.Н. Ибрагимов, ГБУЗ «Центр паллиативной помощи ДЗМ», ГБУ «НИИОЗММ ДЗМ».
Материал подготовлен при участии «Мастерской заботы», проекта благотворительного фонда помощи хосписам «Вера», с использованием гранта президента Российской Федерации на развитие гражданского общества, предоставленного Фондом президентских грантов.
Пролежни: причины, факторы риска, профилактика
Пролежни — это повреждения кожи и находящихся под ней тканей из-за длительного неправильного давления на определенный участок.
Чаще всего развиваются на тех частях тела, где кожа покрывает близлежащие кости. Таких как: пятки, лодыжки, бедра и копчик.
Риск развития пролежней значительно выше у людей с заболеваниями, приводящими к низкой подвижности.
Пролежни могут появиться в течение нескольких часов или дней, если состояние человека вынуждает его проводить большую часть времени в постели, на кресле или ограничивает его способность менять позу.
Важно учесть, что пролежни могут возникнуть как у лежачих, так и у сидящих пациентов.
При правильном лечении язвы заживают, но некоторые никогда не проходят полностью.
Развитие пролежней
Предвестниками пролежней являются следующие признаки:
Пролежни делятся на разные стадии, в зависимости от глубины, серьезности и других характеристик. Степень повреждения кожи и тканей варьируется от покрасневшей неповрежденной кожи до глубокого повреждения мышц и костей.
Когда обратиться к врачу с пролежнями
Если появились симптомы пролежней, следует изменить позу, чтобы уменьшить давление на эту область. Если в течение 24-48 часов улучшения не произошло, необходимо обратиться к врачу.
Немедленно обратиться за медицинской помощью нужно при появлении признаков инфекции, таких как:
Консультация по вопросам лечения пролежней
Распространенные места возникновения пролежней
У людей, которые пользуются инвалидными колясками, пролежни часто возникают на коже в следующих местах:
У пациентов, которым приходится длительно оставаться в постели, пролежни могут возникать на:
Причины возникновения пролежней
Три основных фактора, способствующих пролежням:
1. Давление
Постоянное давление на любую часть тела может уменьшить приток крови к тканям. Кровоток необходим для доставки кислорода и других питательных веществ. Без них кожа и близлежащие ткани повреждаются, и в конечном итоге могут погибнуть. У людей с ограниченной подвижностью такое давление возникает в областях, которые не покрыты мышцами или жиром и лежат над костями.
2. Трение
Возникает, когда кожа трется об одежду или постельное белье. Трение может сделать хрупкую кожу более уязвимой для травм, особенно если кожа влажная.
3. Сдвиг
Возникает, когда две поверхности двигаются в противоположном направлении. Например, пациента перемещали без использования специальных средств, или он соскользнул вниз при поднятом изголовье кровати. Когда копчик движется вниз, кожа над костью может оставаться на месте, растягиваясь в противоположном направлении.
Факторы риска развития пролежней
Риск развития пролежней выше, если пациенту трудно двигаться, и он не может легко изменить положение тела.
Факторы риска включают:
Осложнения пролежней
Осложнения пролежней, в том числе опасные для жизни, включают:
Подробнее о лечении пролежней: Лечение пролежней в клинике Альмадея
Профилактика пролежней
Чтобы избежать нагрузки на кожу следует часто менять положение тела.
Также помогает тщательный уход за кожей, правильное питание, потребление жидкости, отказ от курения, управление стрессом и ежедневные упражнения.
Для профилактики пролежней у лежачих пациентов могут помочь специальные противопролежневые подушки или матрас.
Не следует подкладывать под кожу так называемый «бублик», т.к. он может сосредоточить давление на окружающие ткани и образование пролежней усилится.
Уход за лежачим больным для профилактики пролежней
Уход за кожей для профилактики пролежней:
В команде нашей клиники работают высококлассные врачи и специалисты по реабилитации, которые любят свою работу.
Напишите нам и мы проконсультируем вас по вопросам лечения пролежней.
Профилактика пролежней у лежачих больных
Пожилые люди могут оказаться прикованными к постели в силу травм, хронических заболеваний, старческой астении. Практически полная неподвижность приводит к тому, что мягкие ткани спины и конечностей находятся под постоянным давлением от веса тела. В результате нарушается местное кровообращение и происходит некроз кожи. На теле образуются пролежни, которые являются входными воротами для инфекции и с трудом поддаются лечению. Их наличие значительно осложняет уход за лежачими больными и представляет серьезную опасность для ослабленного организма. Для профилактики пролежней очень важен грамотный профессиональный уход за пациентом.
Причины возникновения
К образованию пролежней приводит комплекс факторов, включающий:
Особенно высока вероятность возникновения ран на коже у больных с травмами позвоночника. Они наиболее ограничены в движениях и нуждаются в постоянной профилактике пролежней. Длительное внешнее давление на кожу (более 2 ч.) превышает внутреннее. Кровь в капиллярах застаивается, питание клеток нарушается. В таких условиях риск образования пролежней доходит до 95 %.
При уходе за лежачими больными важно устранить все внешние факторы, которые могут спровоцировать раздражение кожи: трение, излишнюю влажность или сухость, складки или крошки в постели. Больного необходимо правильно перемещать, тело и белье — содержать в чистоте. Оптимальные условия для этого созданы в специализированных пансионатах.
Стадии пролежней
Некроз мягких тканей развивается постепенно. Чем раньше будут приняты лечебно-профилактические меры, тем легче и быстрее восстановится целостность кожных покровов. Всего выделяют 4 стадии:
I — целостность кожи не нарушена, однако на ней появляются стойкие покраснения, которые не проходят после прекращения давления. На данном этапе их еще можно удалить, нормализовав кровообращение с помощью массажа или регулярной смены позы;
II — покраснения не проходят. На коже появляются небольшие наросты, эрозии, пузыри и др. нарушения. Происходит отслойка эпидермиса;
III — язвы явно выражены, гноятся и глубоко поражают клетки кожи, вплоть до мышц;
IV — происходит омертвение мягких тканей и нервных окончаний. Некроз доходит до сухожилий и костей.

На III и IV стадиях медикаментозное лечение и уход малоэффективны. Чаще всего требуется хирургическое вмешательство.
Зоны риска
Наибольшему риску образования пролежней подвержены участки с низким содержанием подкожной клетчатки и жировой ткани. К ним относятся:
На эти зоны внешнее давление действует сильнее всего, поэтому для перераспределения нагрузки на сосуды лежачего больного необходимо регулярно переворачивать.
Профилактика пролежней
Чтобы не допустить образования ран на коже, больному нужно обеспечить постоянный правильный уход. Многие пациенты не жалуются на дискомфорт, стараясь как можно меньше беспокоить близких или сиделок и в результате усугубляют свое состояние. Задача ухаживающего — постоянно контролировать бытовые условия и здоровье больного. Для профилактики пролежней требуется обеспечить лежачему человеку:
В процессе ухода за кожей нужно постоянно проверять наличие покраснений или опрелостей. Для мытья лучше использовать влажные салфетки или мягкую губку. Не рекомендуется растирать тело полотенцем. Излишнюю влагу лучше убирать промакивающими движениями.
Для кожи очень вреден контакт с мочой или калом, поэтому необходимо обеспечить больного подгузниками для взрослых и непромокаемыми пеленками. Кроме того, для комфортного самочувствия пациенту нужно регулярно принимать воздушные ванны.
На нательном и постельном белье не должно быть швов, затяжек и складок. Менять его необходимо по мере загрязнения.
Днем больного требуется переворачивать каждые 2 часа. Если он может делать это самостоятельно, лучше установить ему автоматическое напоминание, чтобы не допускать слишком больших перерывов между сменой поз. В качестве опоры можно использовать специальные ортопедические подушки и валики.
Для нормализации кровообращения рекомендуется выполнять лечебный массаж. Делать его должен специалист с медицинским образованием.
Методы лечения пролежней
Если профилактика своевременно не проводилась или не дала желаемого эффекта, врач подбирает для лежачего больного комплексную терапию для заживления язв. I и II стадии пролежней лечатся в домашних условиях с помощью:
В качестве обеззараживающего средства активно используются препараты на основе серебра. Терапевтические мероприятия сочетаются с профилактикой возникновения новых язв. Глубокие поражения кожи лечатся в стационарных условиях преимущественно хирургическими методами.
Пролежни — очень серьезная проблема для лежачего пациента. Они быстро образуются и долго заживают, вызывая болезненные ощущения. Родственники в большинстве случаев не имеют физической возможности и достаточных знаний, чтобы организовать адекватный уход. В таких ситуациях лучшим выходом будет приглашение сиделки с медицинским образованием или размещение пациента в частном пансионате для лежачих больных.
Если вы столкнулись с такой проблемой, ознакомьтесь с условиями проживания у нас. В сети пансионатов «Доверие» для лежачих больных оборудованы специальные комнаты с трансформируемыми кроватями. Меню домашней кухни составляется с учетом потребностей малоподвижных людей.
Наши сиделки полностью берут на себя физический уход и поддерживают пациентов психологически. Мы заботимся о том, чтобы постояльцы не испытывали неловкости и чувствовали себя как можно более комфортно. Для нетранспортабельных больных возможен патронаж на дому. Чтобы получить более подробную информацию о наших услугах, оставьте заявку на сайте.