Цитологическая классификация папаниколау class ii что это
Цитологическое исследование по Папаниколау 2 препарата
Описание
Мазок по Папаниколау, или тест Папаниколау и (англ., Pap test) — тест, с помощью которого можно определить предраковые или раковые клетки во влагалище и шейке матки. Главное отличие от стандартного цитологического исследования заключается в дополнительной фиксации спиртом материала при приготовлении стекла, что повышает точность анализа.
Соскоб выполняется из двух точек: цервикальный канал и шейка матки.
Pap-тест позволяет достаточно эффективно выявлять предраковые изменения эпителия — цервикальные внутриэпителиальные неоплазии различной степени тяжести.
Этот вид исследования является обязательным для женщин старше 30 лет, в особенности тех, у которых обнаруживались ранее или обнаружены в настоящее время вирусы папилломы человека высокого онкогенного риска, а также для женщин, у которых обнаружены зоны измененного эпителия при кольпоскопическом исследовании шейки матки.
Количество препаратов (стекол) может быть от 1 до 3-х. Чаще всего необходимо исследовать два препарата — эпителий из эндоцервикса и экзоцервикса. Забор материала необходимо производить с помощью специальных цитощеток.
За 24 часа до взятия необходимо отказаться от использования вагинальных лекарственных средств, спермицидов, лубрикантов, исключить половые контакты. Нельзя спринцеваться накануне сдачи мазка.
В случае наличия визуальной патологии на шейке матки мазок следует брать независимо от указанных выше факторов.
*Обращаем внимание, что у детей до 16 лет гинекологические анализы берутся только в присутствии родителей. В медицинских офисах не делают соскоб и мазок из цервикального канала беременным женщинам со сроком 22 недели и более, так как эта процедура может вызвать осложнения. В случае необходимости для взятия материала вы можете обратиться к своему лечащему врачу.
Интерпретация результатов
Сначала оценивается качество мазка: качественный, некачественный. Если качество мазка неудовлетворительное, мазок необходимо повторить. Мазок по Папаниколау может быть положительным или отрицательным (I класс по Папаниколау).
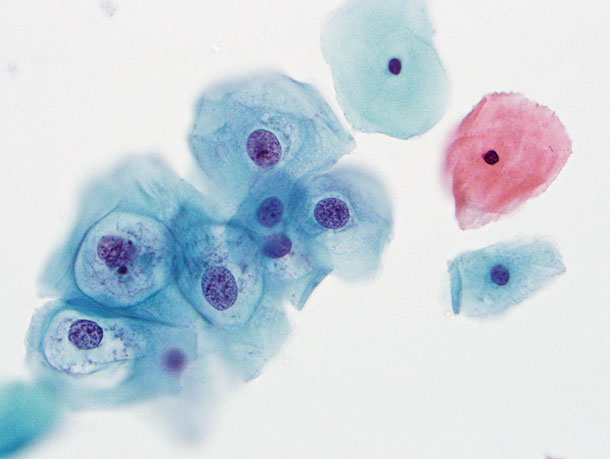
В норме атипичных клеток нет, все клетки одинаковой формы и размеров (отрицательный Пап-мазок). Наличие разных по форме и размерам клеток, патологическое их положение характеризуется как положительный мазок по Папаниколау. Результаты этих анализов показывают наличие атипичных клеток, что часто звучит пугающе для женщин, не понимающих, что это значит.
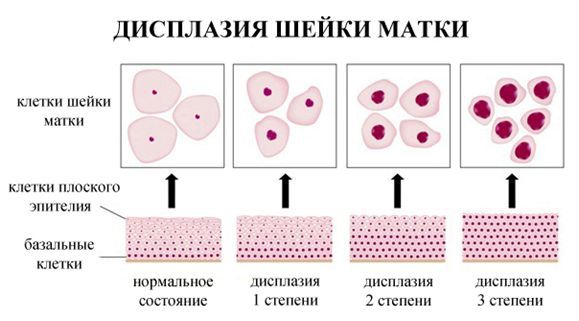
Цитологическая классификация по Папаниколау
1-й класс — нормальная цитологическая картина;
2-й класс — изменение морфологии клеток, обусловленное воспалительным процессом во влагалище и (или) шейке матки;
3-й класс — единичные клетки с аномалией ядер и цитоплазмы (подозрение на злокачественное новообразование);
4-й класс — отдельные клетки с явными признаками озлокачествления;
5-й класс — большое число типично раковых клеток. Диагноз злокачественного новообразования не вызывает сомнений.
Протокол стандартизованного цитологического заключения состоит из следующих разделов:
1. Качество препарата:
5. Дополнительные уточнения: указывается специфический инфекционный агент (при его обнаружении).
Цитологическая классификация папаниколау class ii что это
Пап-тест: что означают классы от первого (PAP I) до пятого (PAP V)?
Чтобы максимально рано распознать рак шейки матки врачи используют для диагностики Пап-тест:
Что означают результаты исследования, и в каких случаях рекомендовано проведение дополнительных исследований.
Для женщин старше 20 лет кассы медицинского страхования оплачивают проведение теста, названного в честь изобретателя исследования – врача Георгиоса Николау Папаниколау – один раз в год. Однако следует сказать, что Пап-тест может распознать не каждое предраковое состояние и не всякую опухоль. Но так как карцинома развивается из предракового состояния только через несколько лет, тест, все же, предлагает гораздо более высокий уровень безопасности.
Как проводится Пап-тест?
Исследование может быть немного неприятным, однако является безболезненным. Затем врач наносит мазок на стеклянную подложку и фиксирует клетки, например, с использованием спирта. В лаборатории специалист, который занимается исследованием внутри клетки, так называемый цитолог, оценивает окрашенные клетки. Он распознает измененные клетки. В зависимости от степени тяжести и вида изменений определяются дальнейшие мероприятия.
Что означают пять классов в рамках Пап-теста?
Поэтому и второй класс (PAP II), при котором определяются измененные вследствие небольшого воспаления клетки, еще считается нормой. В этом случае ткани слегка раздраженные из-за сексуальной активности или, например, ранее перенесенной грибковой инфекции.
Третий класс (PAP III D)
Результат PAP III D или третий класс, напротив, является патологическим: некоторые клетки изменены. Врач обозначает эти изменения как дисплазию, степень тяжести которой может варьироваться от легкой до средней. Доктор Хенш спешит успокоить женщин, у которых Пап-тест показал третий класс (PAP III D): «Если такой класс был обнаружен у женщины более молодого возраста, это не означает ничего плохого».
Это эндоскопическое исследование шейки матки, при котором врач исследует маточный зев при помощи лупы. Если третий класс изменений (PAP III D) имеет место уже в течение длительного времени, то в этом случае врач берет также пробы тканей, на основании исследования которых затем ставится диагноз.
Четвертый (PAP IV) и пятый (PAP V) классы
Чем выше степень изменений, тем выше необходимость неотложного проведения дополнительных исследований.
Неясные результаты: необходимо провести анализ на вирус папилломы человека
В таком случае врач-гинеколог рекомендует провести тест на вирус папилломы человека (Human papillomavirus). «Дисплазии практически всегда возникают вследствие инфекции, вызванной вирусом папилломы человека»,- говорит Хенш. Хотя вирус папилломы человека и не обязательно становится причиной ракового заболевания, однако является важным фактором риска. Результаты анализа будут учитываться при проведении дальнейших контрольных исследований.
Некоторые эксперты в принципе советуют всем женщинам старше 30 лет проводить также тест на вирус папилломы человека в качестве дополнения к Пап-тесту.
Конизация: удаление тканевого конуса
В случае обнаружения серьезных изменений врач, напротив, должен действовать быстро. Это может предотвратить развитие рака. И в этом случае Пап-тест выполнил свое предназначение.
Цитологическое исследование по Папаниколау 1 препарат (соскоб ц/к+ш/м)
Описание
Мазок по Папаниколау, или тест Папаниколау и (англ., Pap test) — тест, с помощью которого можно определить предраковые или раковые клетки во влагалище и шейке матки. Главное отличие от стандартного цитологического исследования заключается в дополнительной фиксации спиртом материала при приготовлении стекла, что повышает точность анализа.
Pap-тест позволяет достаточно эффективно выявлять предраковые изменения эпителия — цервикальные внутриэпителиальные неоплазии различной степени тяжести.
Этот вид исследования является обязательным для женщин старше 30 лет, в особенности тех, у которых обнаруживались ранее или обнаружены в настоящее время вирусы папилломы человека высокого онкогенного риска, а также для женщин, у которых обнаружены зоны измененного эпителия при кольпоскопическом исследовании шейки матки.
Количество препаратов (стекол) может быть от 1 до 3-х. Чаще всего необходимо исследовать два препарата — эпителий из эндоцервикса и экзоцервикса. Забор материала необходимо производить с помощью специальных цитощеток.
За 24 часа до взятия необходимо отказаться от использования вагинальных лекарственных средств, спермицидов, лубрикантов, исключить половые контакты. Нельзя спринцеваться накануне сдачи мазка.
В случае наличия визуальной патологии на шейке матки мазок следует брать независимо от указанных выше факторов.
*Обращаем внимание, что у детей до 16 лет гинекологические анализы берутся только в присутствии родителей. В медицинских офисах не делают соскоб и мазок из цервикального канала беременным женщинам со сроком 22 недели и более, так как эта процедура может вызвать осложнения. В случае необходимости для взятия материала вы можете обратиться к своему лечащему врачу.
Интерпретация результатов
Сначала оценивается качество мазка: качественный, некачественный. Если качество мазка неудовлетворительное, мазок необходимо повторить. Мазок по Папаниколау может быть положительным или отрицательным (I класс по Папаниколау).
В норме атипичных клеток нет, все клетки одинаковой формы и размеров (отрицательный Пап-мазок). Наличие разных по форме и размерам клеток, патологическое их положение характеризуется как положительный мазок по Папаниколау. Результаты этих анализов показывают наличие атипичных клеток, что часто звучит пугающе для женщин, не понимающих, что это значит.
Цитологическая классификация по Папаниколау
1-й класс — нормальная цитологическая картина;
2-й класс — изменение морфологии клеток, обусловленное воспалительным процессом во влагалище и (или) шейке матки;
3-й класс — единичные клетки с аномалией ядер и цитоплазмы (подозрение на злокачественное новообразование);
4-й класс — отдельные клетки с явными признаками озлокачествления;
5-й класс — большое число типично раковых клеток. Диагноз злокачественного новообразования не вызывает сомнений.
Протокол стандартизованного цитологического заключения состоит из следующих разделов:
1. Качество препарата:
5. Дополнительные уточнения: указывается специфический инфекционный агент (при его обнаружении).
Что такое дисплазия шейки матки? Причины возникновения, диагностику и методы лечения разберем в статье доктора Игнатенко Т. А., гинеколога со стажем в 13 лет.
Определение болезни. Причины заболевания
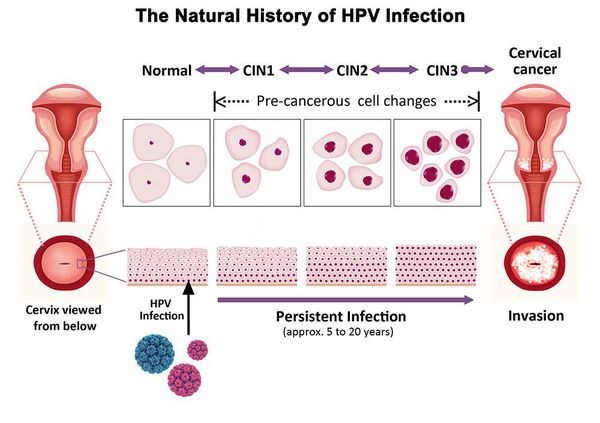
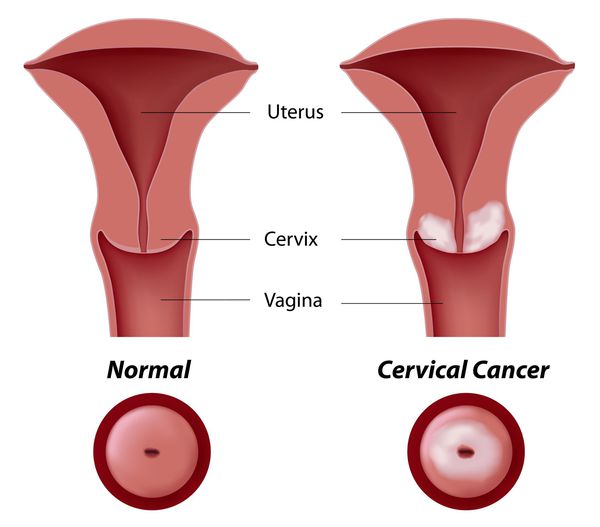
Дисплазия шейки матки, или цервикальная интраэпителиальная неоплазия (ЦИН), или Cervical Intraepithelial neoplasia (CIN) — это патологический процесс, при котором в толще клеток, покрывающих шейку матки, появляются клетки с различной степенью атипии (неправильного строения, размера, формы).
Основной фактор развития дисплазии и рака шейки матки — папилломавирусная инфекция (ПВИ), причем длительное персистирование именно ВПЧ высокого канцерогенного риска. У женщин с риском развития цервикальной неоплазии распространенность онкогенных типов ВПЧ чрезвычайно велика. ВПЧ становится причиной CIN 2-3 и рака шейки матки в 91,8% и 94,5% случаев соответственно. [1]
Риск цервикальной CIN 2 особенно высок у женщин, которые до этого имели опыт пересадки органов, у них выявлена ВИЧ-инфекция или они принимают иммунодепрессанты. [2]
Кроме того, была выявлена связь между пассивным курением среди некурящих и повышенным риском возникновения CIN 1. [3]
Симптомы дисплазии шейки матки
Дисплазия шейки матки, как правило, имеет бессимптомное течение, поэтому пациентки не предъявляют никаких специфических жалоб.
Патогенез дисплазии шейки матки
Критический фактор развития цервикальной интраэпителиальной неоплазии — инфицирование вирусом папилломы человека. Во многих случаях цервикальная интраэпителиальная неоплазия легкой степени отражает временную реакцию организма на папиломавирусную инфекцию и без лечения исчезает в течение полугода-года наблюдения. При цервикальной интраэпителиальной неоплазии умеренной и тяжелой степени высока вероятность встраивания вируса папилломы человека в клеточный геном. Инфицированные клетки начинают продуцировать вирусные белки E6 и Е7, которые продлевают жизнь клетки, сохраняя ее способность к неограниченному делению. Неизбежно формирующиеся на этом фоне мутации клеток ведут к формированию предрака (дисплазии) и рака шейки матки, влагалища и вульвы.
Онкогенные белки ВПЧ (Е6, Е7) взаимодействуют с регуляторными белками клеток шейки матки, приводя к повышению активности онкомаркера p16INK4A, что свидетельствует о неконтролируемом размножении клеток шейки матки. Таким образом, сверхэкспрессия p16INK4A, определяемая в материале шейки матки, который получают при биопсии, является биомаркером интеграции вируса папилломы человека высокого риска в геном и трансформации эпителиальных клеток под действием вируса, что делает эту информацию полезной при оценке прогноза развития предраковых и злокачественных поражений, связанных с инфицированием генитального тракта вирусом папилломы человека. [5]
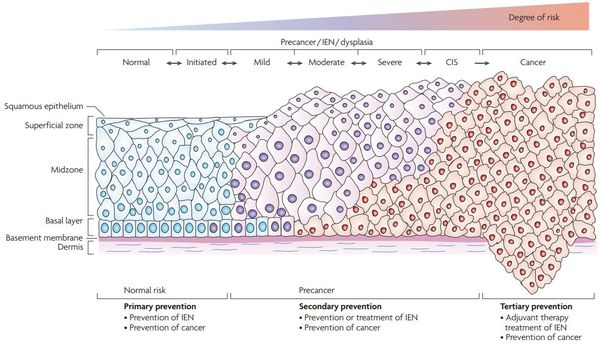
Классификация и стадии развития дисплазии шейки матки
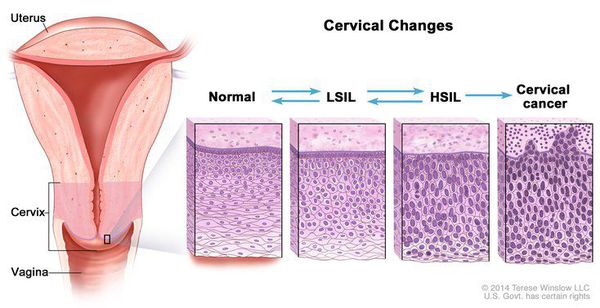
Для постановки цитологического диагноза (по результатам цитологического исследования соскобов шейки матки и цервикального канала с окрашиванием по Папаниколау (Рар-тест) или жидкостной цитологии) используется классификация Бетесда (The Bethesda System, 2014), основанная на термине SIL (Squamous Intraepithelial Lesion) – плоскоклеточное интраэпителиальное поражение. [10]
Выделяют три вида результатов соскобов с поверхности шейки матки (экзоцервикса):
Классификация Папаниколау
Существуют также гистологические классификации для оценки материала, полученного при биопсии.
По классификации R. M. Richart (1968) в зависимости от глубины поражения поверхностного клеточного слоя шейки матки выделяют:
В приведенной ниже таблице даны соотношения классификаций предраковых поражений шейки матки. [9]
Осложнения дисплазии шейки матки
Основное и самое опасное осложнение цервикальной интраэпителиальной неоплазии заключается в развитии рака шейки матки, любой случай развития которого — результат упущенных возможностей диагностики и лечения дисплазии шейки матки. [7]
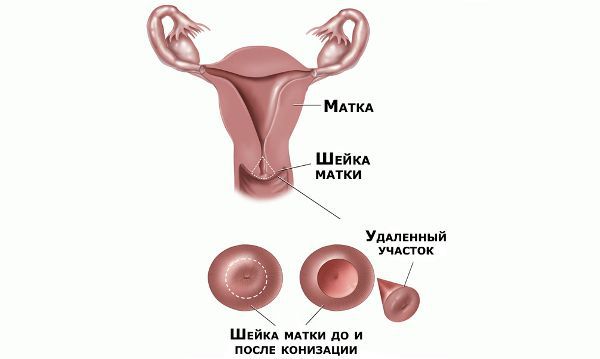
Проводились длительные, систематические исследования риска рака шейки матки у женщин с диагнозом цервикальной интраэпителиальной неоплазии 3 степени (CIN3) по сравнению с женщинами, у которых были нормальные цитологические результаты. Согласно полученным данным, долгосрочный относительный риск развития рака шейки матки зависит от различных гистологических типов CIN3 и выше всего он для аденокарциномы in situ. Даже через 25 и более лет после конизации (хирургического иссечения патологических тканей шейки матки) риск злокачественного перерождения клеток был значительным. [4]
Диагностика дисплазии шейки матки
Для ранней диагностики предраковых поражений шейки матки во многих странах мира существует система цервикального скрининга.
В России данная система включает последовательность действий:
При кольпоскопии должна быть тщательно оценена зона трансформации (переходная зона стыка двух видов покровного эпителия шейки матки).
Влагалищная часть шейки матки (экзоцервикс) покрыта многослойным плоским эпителием. В канале шейки матки (цервикальном канале, эндоцервиксе) — цилиндрический эпителий. Место перехода цилиндрического эпителия цервикального канала в многослойный плоский эпителий поверхности шейки матки носит название зоны трансформации. Эта область имеет большое клиническое значение, поскольку именно в ней возникает более 80% случаев дисплазии и рака шейки матки.
Лечение дисплазии шейки матки
Динамическому наблюдению подлежат молодые пациентки (до 35 лет) с LSIL (ВПЧ, ЦИН 1, ЦИН 2, если при биопсии не обнаружен белок р16, являющийся признаком проникновения ВПЧ высокого риска в геном и трансформации опухолевых клеток под действием вируса). Наблюдать возможно пациенток только с 1 и 2 кольпоскопическим типом зоны трансформации.
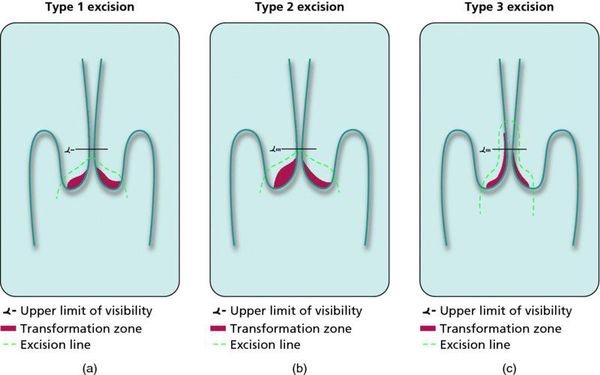
Контрольные осмотры, цитологическое и ВПЧ-тестирование показаны через 6 и 12 месяцев после первичного обнаружения патологии. При выявлении HSIL (ЦИН 2 c обнаружением белка р16 при биопсии, ЦИН 3) неизбежно хирургическое лечение в виде абляции («прижигания») или эксцизии (удаления) поврежденной ткани. Для абляции используют электро-/радио-, крио- и лазерные воздействия. Эксцизия возможна электро-/радиоволновая или ножевая.
Немаловажно, что при выявлении по кольпоскопии 3 типа зоны трансформации на фоне положительного РАР-теста гинеколог обязан провести выскабливание слизистой канала шейки матки и/или широкую эксцизионную биопсию (конизацию шейки матки) для исключения опухолевого процесса, потенциально располагающегося вне зоны кольпоскопического обзора. Немаловажно наблюдение после операции через 6 и 12 месяцев с выполнением цитологического соскоба и ВПЧ-теста.
Следует отметить, что процедура хирургического иссечения патологических тканей на шейке матки увеличивает риск преждевременных родов. А сама по себе цервикальная интраэпителиальная неоплазия первой степени на течении беременности и родов никак не отражается и зачастую опасности не представляет. [12]
Средний возраст женщин, когда может потребоваться хирургическая коррекция цервикальной внутриэпителиальной неоплазии — около 30 лет. Хирургическое лечение нередко ассоциировано с неблагоприятным течением последующей беременности. Частота и тяжесть неблагоприятных осложнений возрастают с увеличением глубины иссекаемых тканей. [13]
Прогноз. Профилактика
При своевременном выявлении и лечении дисплазии шейки матки прогноз благоприятный. Основным фактором развития и прогрессирования дисплазии шейки матки является длительное инфицирование канцерогенными типами ВПЧ. Для предупреждения заражения ВПЧ существуют профилактические вакцины «Церварикс» (защита от 16, 18 типов ВПЧ), «Гардасил» (профилактика инфицирования 6, 11, 16, 18 типами вируса), в декабре 2014 года Управление по санитарному надзору за качеством пищевых продуктов и медикаментов одобрило использование вакцины «Гардасил9», защищающей от инфицирования 9 типами ВПЧ (6, 11, 16, 18, 31, 33, 45, 52, 58). Однако на российском рынке данный продукт ещё не доступен. «Церварикс» зарегистрирована для вакцинации женщин от 10 до 25 лет; «Гардасил» показана к применению детям и подросткам в возрасте от 9 до 15 лет и женщинам от 16 до 45 лет.
Дополнительными факторами риска прогрессирования ПВИ с формированием предраковой патологии являются:
Устранение и профилактика данных факторов способны снизить вероятность развития предраковой патологии шейки матки.
Рак шейки матки поражает преимущественно женщин репродуктивного возраста. Скрининг является важной стратегией вторичной профилактики. Длительный процесс канцерогенной трансформации от появления в организме вируса папилломы человека (ВПЧ) до инвазивного рака дает широкие возможности для выявления заболевания на стадии, когда лечение высокоэффективно. Подходящими скрининговыми тестами в мире признаны цитологическое исследование, визуальный осмотр после применения уксусной кислоты и тесты на выявление ВПЧ. Всемирная организация здравоохранения рекомендует проводить скрининг женщин по крайней мере один раз в жизни в возрасте от 30 до 49 лет. [14]
Согласно приказу Министерства здравоохранения РФ от 03.02.2015. N36ан «Об утверждении порядка проведения диспансеризации определенных групп взрослого населения», осмотр со взятием мазка (соскоба) с поверхности шейки матки и цервикального канала на цитологическое исследование производится 1 раза в 3 года для женщин в возрасте от 21 года до 69 лет включительно.
Окраска по Папаниколау (Пап-тест)
Окраска по Папаниколау (ПАП-тест, Pap-тест) – скрининговый метод обследования цервикального канала и шейки матки для обнаружения потенциально предраковых и опухолевых процессов. Тест был изобретен Георгиосом Папаниколау и назван в его честь.
В 1923 году Папаниколау применил свой метод на женщинах, начиная с собственной жены[4], изучая физиологию половых функций и в дальнейшем диагноз рака матки.
Папаниколау получил американское гражданство в 1928 году и в том же году последовало его сообщение о методе[4]. Его первое сообщение об использовании цитологического метода, при диагнозе рака матки, в 1928 году было встречено с большим скептицизмом, поскольку господствующим тогда мнением было, что подобный диагноз возможен только при хирургическом вмешательстве.
Следующее сообщение Папаниколау опубликовал только в 1941 году, совместно с профессором гинекологии Herbert Traut[5]. Через 2 года последовала иллюстрированная монография (более 3 тыс. страниц), основанная на его исследовании.
Исследования Папаниколау затронули в дальнейшем цитологические изменения при раке шейки матки и свои заключения он опубликовал в 1943 году в специализированном издании под заголовком «Диагноз рака матки при помощи мазков» (англ. Diagnosis of Uterine Cancer by the Vaginal Smear). Публикация этих работ вызвала огромный интерес мирового медицинского сообщества и немедленное опытное использование метода в разных медицинских учреждениях.
Папаниколау своими работами стал основателем нового научного ответвления цитологии. Метод, получивший в его честь название (метод Папаниколау, тест Папаниколау, Пап-тест), открыл широкие горизонты в медицинских исследованиях половой физиологии и эндокринологии, в особенности, при диагностике рака
Метод окраски по Папаниколау позволяет оценить степень созревания цитоплазмы, хорошо окрашивает ядра с атипией. Образец для исследования может быть приготовлен как традиционным способом, так и методом жидкостной цитологии.
Метод окрашивания по Папаниколау является наилучшим для гинекологических мазков, так как этот метод полихромный, он позволяет оценить степень созревания цитоплазмы (от сине-зеленого цвета в незрелых клетках до розового в клетках со зрелой цитоплазмой и оранжевого в клетках с ороговением). Благодаря влажной фиксации хорошо сохраняются ядра, клеточная мембрана и структура хроматина. Краситель позволяет качественно дифференцировать степень созревания плоского эпителия и наличие патологического ороговения. Окрашивание Папаниколау контрастное, что дает качественную визуализацию клинически значимых элементов при микроскопии. Однако, методика довольно сложна и многостадийна: в процессе подготовки препарата, клетки ткани подвергаются воздействию различных красок и технологических жидкостей, окраска структурных составляющих препарата – ядра и, в особенности, цитоплазмы, многократно изменяется.
“Метод жидкостной цитологии с окраской по Папаниколау позволяет лучше диагностировать опухолеподобные и опухолевые процессы, с формулировкой по классификации Bethesda четких и кратких цитологических диагнозов, дающих врачу-эндокринологу или хирургу определить порядок дальнейших действий без сомнений 1 ”
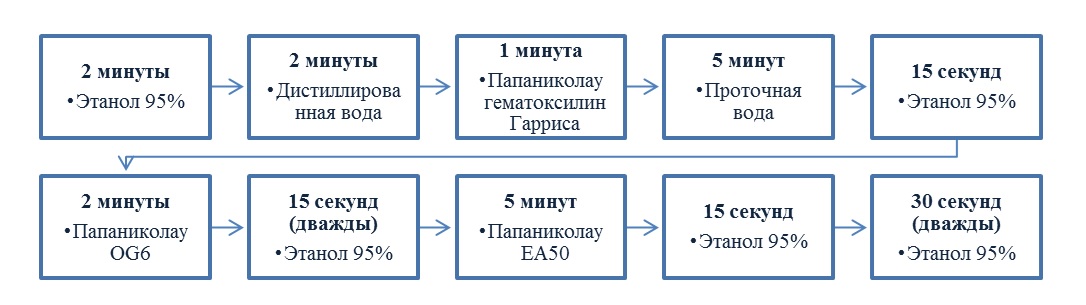
Важно соблюдать протокол окрашивания, представленный производителем, поскольку краситель многокомпонентный и может быть представлен 4-компонентным набором, 3-х компонентным или комбинированным с различной спиртовой основой.
Методика окрашивания включает в себя попеременное окрашивание красителями:
Важно, что гематоксилин промывается проточной водой, а цитоплазматические красители фиксируются в спирте до и после окрашивания, что связано с различной растворимостью красителей, применяемых при окраске по Папаниколау. Причём, растворимость в воде у всех красителей существенно выше, чем в спирте. Спиртовая фиксация цитоплазматических красителей обеспечивает разную кинетику вымывания красителей и дает возможность разного окрашивания в цитоплазме в цитоплазме, фактически происходит поэтапное «вымещение» гематоксилинового красителя в цитоплазме. Своего рода многокомпонентность цитоплазмы обеспечивает главное преимущество окрашивания по Папаниколау – контрастность получаемого окрашенного микропрепарата для облегчения визуализации изменений в клетках.
Заканчивается приготовление препарата просветлением в ксилоле и заключением под покровное стекло или пленку.
Заключение в случае окрашивания по Папаниколау является обязательным этапом, поскольку клетки «выцветают» при взаимодействии с воздухом и цитологическая картина искажается, а препарат не подлежит оценке. В среднем покрытие необходимо провести в течение не более получаса с момента окрашивания. Покрытие может проводиться в вытяжном шкафу «ручным методом» (ксилол, монтирующая среда, покровное стекло) или на автоматических системах. Автоматическое покрытие бывает стеклом или пленкой. Для тонких качественных или монослойных препаратов покрытие пленкой предпочтительнее, так как пленка защищает стекло от случайных механических повреждений, обладает меньшей преломляемостью при микроскопии, сокращает ошибки сканирования с 1,5% до 0,1%, то есть в 15 раз при переходе от заключения под покровное стекло на пленку.
Технология окрашивания по Папаниколау имеет строгий многоэтапный протокол и ряд обязательных требований:
Проведение окрашивания по Папаниколау «ручным методом» увеличивает риски и % брака, имеет ограниченную производительность. Для выполнения скрининговых исследований (скрининг, массовое обследование населения) необходима автоматизация. Наиболее эффективным решением для автоматизации являются системы со встроенным протоколом окрашивания с проведением жидкостной цитологии. Единый протокол пробоподготовки и окрашивания обеспечивает полную стандартизацию, упрощает и ускоряет забор материала с влажной фиксацией, обеспечивает улучшение и облегчение пробоподготовки и окрашивания, получение качественного монослойного микропрепарата с высокой клеточностью в малом диагностическом окне, сокращение времени на просмотр и оценку стеклопрепарата, увеличение выявляемости патологических изменений, включая самые ранние незначительные проявления заболевания, а также признаки папилломавирусной инфекции, инфекционные агенты и пр.
“По существу, цитологическое исследование по Папаниколау (Papanicolaou) является одним из методов окраски при микроскопическом исследовании и основано на различной реакции структур клеток на кислые и основные красители. Но несомненная заслуга Джорджа Папаниколау в том, что он впервые применил этот метод окраски и обосновал его значение для диагностики предраковых и раковых заболеваний шейки матки. В настоящее время Pap-test (названный в честь ученого) является основным методом диагностики для этого распространенного смертельного заболевания женщин 2 ”
Inception and Development of the Papanicolaou Stain Method (Nikolaos Chantziantoniou, Amber D. Donnelly, Maheswari Mukherjee, Mathilde E. Boon, R. Marshall Austin)
Atlas of Exfoliative Cytology (George N. Papanicolaou, M.D., Ph.D., Clinical professor of anatomy emeritus, Cornell university medical college )