Цирроз печени в исходе стеатогепатита что это
Стеатогепатит:
причины и лечение
Стеатогепатит — это одна из стадий алкогольной и неалкогольной жировой болезней печени. Стеатогепатит характеризуется развитием воспаления в гепатоцитах на фоне избыточного накопления жира.
Причины болезни
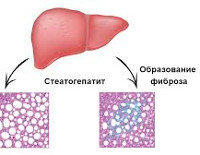
Алкогольный и неалкогольный стеатогепатиты имеют различные факторы риска, однако основные этапы их развития схожи. Начальной стадией в обоих случаях является стеатоз, то есть накопление жировых капель в тканях печени. Затем присоединяется воспалительный процесс с разрушением печеночных клеток и развивается стеатогепатит. Следующая стадия — это формирование на месте погибших гепатоцитов участков соединительной ткани, которые изменяют структуру печени, что в последствии может вызвать нарушение ее функции.
Проявления болезни
После сбора жалоб и анамнеза при физикальном осмотре врач с помощью пальпации может диагностировать увеличение печени в размерах. Для проведения дифференциальной диагностики и верификации диагноза врач может назначить дополнительные исследования.
Диагностика
Лабораторные изменения также носят неспецифический характер 4,5 :
Инструментальная диагностика может включать в себя 4,5 :
Лечение
Лечение стеатогепатита обязательно начинается с изменения образа жизни:
При алкогольном стеатогепатите необходимо нормализовать питание, повысить каллораж до нормального, поскольку часто эти больные оказываются в условиях дефицита макронутриентов.
Стеатогепатит
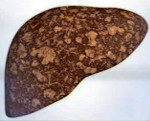
Стеатогепатит — это воспаление печеночной паренхимы, усугубившее жировую трансформацию печени. Заболевание длительное время протекает бессимптомно. Может проявляться абдоминальным дискомфортом, болями в правом подреберье, диспепсией, гепатомегалией, астеническим синдромом. Диагностируется с помощью биохимического анализа крови, УЗИ, статической сцинтиграфии, фибросканирования печени, гистологии биоптата. Для лечения применяют гепатопротекторы, бигуаниды, инсулиновые сенситайзеры, анорексигенные препараты, статины, фибраты. Возможно проведение гастропластики для коррекции веса. При тяжелой печеночной недостаточности необходима трансплантация органа.
МКБ-10
Общие сведения
Стеатогепатит — частое неинфекционное воспалительное заболевание печени, занимающее 3-4 место в структуре хронических прогрессирующих поражений органа. Распространенность неалкогольных форм болезни в популяции достигает 11-25%. У пациентов, которые страдают ожирением, патология встречается в 7 раз чаще, чем при нормальном весе. Алкогольный стеатогепатит диагностируется у 20-30% больных хроническим алкоголизмом. Патология встречается во всех возрастных группах, однако преимущественно выявляется после 45-50 лет. Актуальность своевременной диагностики стеатогепатита связана с высокой вероятностью цирроза печени, который при отсутствии адекватной терапии развивается у 45-55% больных.
Причины стеатогепатита
Возникновение воспалительного процесса на фоне жирового перерождения печеночной ткани (стеатоза) имеет полиэтиологическое происхождение. У большинства пациентов сочетается несколько эндогенных и экзогенных провоцирующих факторов, при этом не исключена роль генетической детерминированности (наследуемой мутации гена C282Y). По мнению специалистов в сфере гастроэнтерологии и гепатологии, к развитию стеатогепатита приводят:
Патогенез
Развитие стеатогепатита происходит в два этапа. Сначала в цитоплазме гепатоцитов и звездчатых печеночных клеток накапливаются липиды. Этому способствует избыточное поступление в клетки свободных жирных кислот, низкая скорость их β-окисления, усиленный митохондриальный синтез жирных кислот, недостаточная продукция и выделение липопротеидов очень низкой плотности, в составе которых из паренхимы выводятся триглицериды. Накапливающиеся свободные жирные кислоты, являющиеся высокореактивными соединениями, вызывают дисфункцию печеночных клеток, стимулируют процессы перекисного окисления липидов.
Оксидативный стресс сопровождается повреждением клеточных органелл (лизосом, митохондрий), разрушением гепатоцеллюлярных мембран, выделением большого количества цитокинов, развитием воспалительного процесса. Продукты перекисного окисления ускоряют пролиферацию липоцитов, активируют коллагенообразование с формированием плотной соединительной ткани, агрегацию мономеров цитокератина. Исходом патоморфологических изменений становится фиброз, цирроз, печеночно-клеточная недостаточность, у части пациентов на фоне сопутствующих неопластических процессов возникает гепатоцеллюлярная карцинома.
Классификация
Систематизация клинических форм стеатогепатита проводится на основании этиологического фактора, спровоцировавшего заболевание. Для более точного прогнозирования исхода учитывается морфологическая форма стеатоза, осложнившегося воспалением (крупнокапельный или мелкокапельный жировой гепатоз). Различают следующие варианты болезни:
Симптомы стеатогепатита
В большинстве случаев наблюдается длительное бессимптомное течение. У некоторых пациентов о наличии стеатогепатита свидетельствуют умеренные тянущие боли в области правого подреберья, дискомфорт после еды, тошнота, изредка – рвота. В 75% случаев увеличивается печень. Со временем нарушается общее состояние: появляется слабость, снижается трудоспособность, отмечается эмоциональная лабильность, бледность кожных покровов и слизистых оболочек. При возникновении некровоспалительных процессов на фоне мелкокапельного стеатоза возможны эпизоды геморрагий, обмороки, гипотензивные состояния. Для тяжелого варианта стеатогепатита характерно повышенное давление в воротной вене, что клинически проявляется увеличением селезенки, расширением поверхностных вен вокруг пупка, отеками нижних конечностей, увеличением размеров живота вследствие скопления жидкости. Крайне редко развивается паренхиматозная желтуха.
Осложнения
Длительно протекающие воспалительные и дистрофические процессы в печени приводят к замещению паренхимы органа соединительной тканью с развитием фиброза. Без лечения стеатогепатит может осложняться печеночной недостаточностью с желтухой, отеками, геморрагическим диатезом, нарушениями водно-электролитного баланса. Вследствие накопления в организме продуктов азотистого обмена, которые оказывают токсическое влияние на нервную систему, возникает энцефалопатия, печеночная кома. Декомпенсация печеночной функции наступает в 1-2% случаев. У 10% пациентов со стеатогепатитом, сопровождающимся декомпенсированным циррозом, формируется гепатоцеллюлярная карцинома.
Диагностика
Постановка диагноза может быть затруднена, что обусловлено длительным латентным течением болезни. Зачастую стеатогепатит становится случайной находкой при инструментальном обследовании пациента по поводу других заболеваний. Подозревать воспалительно-жировое поражение печени необходимо при повышении печеночных проб у больных с алкогольной зависимостью, гиперлипидемией, сахарным диабетом. Наиболее информативны в диагностическом плане:
В общем анализе крови возможен незначительный лейкоцитоз, снижение количества тромбоцитов. Для исключения инфекционной природы болезни проводят серологические реакции на антитела к вирусным гепатитам. Чтобы выявить незначительный стеатоз (с поражением до 5-10% печеночных клеток), используют МРТ. Дифференциальная диагностика стеатогепатита проводится с хроническими вирусными гепатитами В и С, аутоиммунным гепатитом, первичным склерозирующим холангитом, идиопатическим гемохроматозом, синдромом Рея. Кроме осмотра гастроэнтеролога и гепатолога пациенту могут быть рекомендованы консультации инфекциониста, гематолога, онколога.
Лечение стеатогепатита
Терапевтическая тактика направлена на коррекцию печеночной дисфункции и минимизацию повреждающего эффекта факторов, которые способствовали возникновению стеатогепатита. Рекомендуется полный отказ от употребления спиртных напитков, отмена потенциально гепатотоксических препаратов, уменьшение веса на 5-10% за полгода. Для постепенного медленного снижения массы тела назначается низкокалорийная диета в сочетании с дозированными физическими нагрузками. Схема медикаментозной терапии включает:
Патогенетически оправданным является назначение анорексигенных средств, подавляющих аппетит, статинов и фибратов, снижающих уровень холестерина и триглицеридов. При достоверно доказанном избыточном бактериальном росте показаны антибиотики рифампицинового и нитроимидазольного ряда в комбинации с пребиотиками, уменьшающими эндотоксемию. Для коррекции тяжелого ожирения проводится гастропластика. При прогрессирующей печеночной недостаточности рекомендована ортотопическая трансплантация печени, однако при сохранении провоцирующих факторов возможен рецидив стеатогепатита в трансплантате.
Прогноз и профилактика
Исход стеатогепатита зависит от степени фиброзных изменений в печени, наличия у пациента сопутствующих заболеваний других органов и систем. Спонтанное улучшение отмечается у 3% больных. Более благоприятно развитие заболевания на фоне крупнокапельного жирового гепатоза. Прогноз является серьезным при стремительном прогрессировании фиброза с переходом в цирроз, что наблюдается в 20% случаев. Специфическая профилактика стеатогепатита не разработана. Для предупреждения заболевания рекомендовано придерживаться низкокалорийной диеты со сниженным содержанием животных жиров, выполнять посильные физические упражнения, нормализовать массу тела, отказаться от употребления алкоголя. Необходимо динамическое наблюдение за пациентами из групп риска.
Что такое цирроз печени? Причины возникновения, диагностику и методы лечения разберем в статье доктора Васильева Романа Владимировича, врача общей практики со стажем в 14 лет.
Определение болезни. Причины заболевания
Цирроз печени (ЦП) — это хроническое дегенеративное заболевание печени, связанное с диффузным патологическим процессом, при котором нормальные клетки печени повреждаются, а затем замещаются рубцовой тканью, образуя избыточный фиброз и структурно-анатомические регенераторные узлы.
Этиология
По этиологическим характеристикам можно выделить:
К распространённым относят вирусные (В, С, D), алкогольные и метаболические формы цирроза печени.
Редкими формами ЦП являются:
Пути заражения
Заразиться циррозом печени нельзя. Однако, если он вызван вирусным гепатитом, то возбудитель может передаться через кровь, при половых контактах и от матери к ребёнку.
Основную роль в возникновении и развитии вирусного ЦП играют симптомные, малосимптомные и бессимптомные формы острого вирусного гепатита В, С, а также одновременное заболевание гепатитами В и D с последующим переходом в активный хронический вирусный гепатит. У большинства больных интервал между острым гепатитом С и клинически выраженными проявлениями ЦП превышает 30 лет. Только у мужчин, употребляющих более 50 г спирта в день, выраженные формы ЦП возникают через 13-15 лет.
Наиболее частыми причинами смерти больных ЦП является:
У больных в терминальной (заключительной) фазе заболеваний печени в основном наблюдаются декомпенсированные формы цирроза печени: асцит, варикозное расширение вен пищевода и желудка, энцефалопатия и желтуха.
Особенности цирроза печени у детей
Заболевание у детей встречается крайне редко и обычно связано:
Прогноз у таких детей неблагоприятный, чаще всего они погибают, так как не успевают попасть к гепатологу и выяснить диагноз. Также они обычно страдают от множества сопутствующих болезней, в том числе от основного заболевания, ставшего причиной цирроза.
Проявления заболевания у детей и взрослых схожи. Единственный эффективный метод лечения цирроза у детей — это пересадка печени. Поэтому крайне важно вовремя диагностировать заболевание и встать в очередь на пересадку печени.
Симптомы цирроза печени
Цирроз печени в течение длительного времени может протекать латентно, т. е. бессимптомно.
Клиническая картина ЦП зависит от его формы и течения, активности основного заболевания, а также наличия или отсутствия печёночно-клеточной недостаточности, синдрома портальной гипертензии, холестаза и внепечёночных проявлений.
Основные общие симптомы, которые чаще всего встречаются при ЦП:
Симптомы распространённых форм ЦП
При высокоактивном ЦП, кроме общей утомляемости, осветления стула и потемнения мочи, может возникать тупая боль в правом подреберье и вздутие живота.
Во время осмотра часто выявляют:
Три последних признака цирроза печени зачастую наблюдаются при алкогольных ЦП.
В области грудной клетки в 50-80% случаев наблюдаются телеангиэктазии кожи (расширения мелких сосудов), чаще при алкогольных ЦП. Пальпаторно печень отчётлива уплотнена, имеет неровный нижний край. Размеры печени различны — от значительного увеличения до уменьшения.
Часто при пальпации выявляется умеренно увеличенная селезёнка, причём её край может выступать из-под рёберной дуги на 1-3 см.
При развитии ЦП появляются симптомы белково-энергетической недостаточности, асцит, отёки, а также печёночный запах при тяжёлой печёночной недостаточности.
Симптомы при малоактивных и начальных стадиях ЦП
Данные формы ЦП зачастую протекают бессимптомно и выявляются в ходе периодических медицинских осмотров, диспансеризации, а также как случайная находка при обследовании пациента со смежной патологией или внепечёночными проявлениями.
При малоактивном ЦП, как правило, не возникают жалобы, связанные с печенью. Во время активного расспроса можно выявить весеннее снижение работоспособности, частые болезни, после которых возможны кровоточивость дёсен и потемнение мочи. Такие пациенты хуже, чем раньше, переносят длительные физические и нервно-психические нагрузки.
Желтухи и выраженного увеличения билирубина, за исключением периода интеркурентного острого гепатита, нет. Неяркая телеангиоэктазия кожи (сосудистые звёздочки) в области грудной клетки наблюдаются у 40-60% людей с ЦП.
Телеангиоэктазии кожи, плотная печень с фестончатым краем и умеренно увеличенная селезёнка — ценная клинико-диагностическая триада, которая с вероятностью 80-90% свидетельствует о ЦП или далеко зашедшем активном хроническом гепатите.
Патогенез цирроза печени
В основе патофизиологии цирроза лежит повреждение и некроз паренхимы (основной ткани) печени с деструкцией и гибелью гепатоцитов (клеток печени), а также системное поражение интерстициальной ткани.
При всех формах ЦП нарушается иммунологическое равновесие организма, преобладающими становятся аутоиммунные процессы: иммунная система человека принимает собственные клетки печени за чужеродные и повреждает их. В конечном итоге, это приводит к разрушению гепатоцитов и структуры печени в целом. Однако при этом каждая форма ЦП имеет свои патогенетические особенности:
В основе патогенеза более редких причин цирроза печени лежат ещё более частные механизмы развития повреждения и разрушения гепатоцитов и структуры печени:
Цирроз формируется на протяжении многих лет. С течением времени происходят изменения генетического аппарата клеток печени, в результате чего появляются новые патологические клетки. Этот процесс в печени является иммуновоспалительным, он поддерживается чужеродными агентами, в роли которых могут выступать разные субстраты:
В итоге повреждения паренхимы печени развивается гепатоцеллюлярная (печёночно-клеточная) недостаточность за счёт диффузного фиброза и трансформации ткани печени в анормальные узлы-регенераты. [3] [4] [5]
Классификация и стадии развития цирроза печени
В 1974 году на съезде гепатологов в Акапулько (Мексика) была принята единая морфологическая классификация, которую позже уточнили и несколько доработали эксперты ВОЗ. В настоящее время она является общепринятой.
Гистологическая классификация ЦП:
Классификация по течению заболевания:
Классификация по этиологии:
По шкале Чайлд — Пью выделяют следующие степени тяжести ЦП:
Неалкогольная жировая болезнь печени (стеатогепатоз)
Неалкогольная жировая болезнь печени ( НАЖБП ) – заболевание или спектр заболеваний, возникающих в результате избыточного накопления жиров в печени.
НАЖБП включает в себя стеатоз, неалкогольный стеатогепатит (НАСГ), фиброз и цирроз печени. Важным критерием, отличающим НАЖБП от алкогольной болезни печени, служит отсутствие употребления пациентами алкоголя в гепатотоксичных дозах, т.е. более 40 граммов чистого этанола в сутки для мужчин и более 20 граммов – для женщин. Большая часть случаев НАЖБП ассоциирована с метаболическим синдромом.
С точки зрения эндокринологии, основная причина жирового гепатоза – невосприимчивость клеток печени к действию гормона инсулина (инсулинорезистентность). Одна из функций инсулина – транспорт глюкозы внутрь клеток из крови и тканевой жидкости. При инсулинорезистентности клетки печени не получают жизненно необходимую им глюкозу и погибают, замещаясь на неприхотливые, но бесполезные, жировые клетки. Исключением являются случаи вторичной, или «специфической», НАЖБП, развитие которой связано с воздействием конкретных токсинов, лекарственных препаратов или осложненным течением заболеваний других органов и систем. Инсулинорезистентность может быть запрограммирована генетически, появиться в результате нарушений обмена веществ, быть вызвана ошибочной иммунной агрессией к инсулину и другими факторами.
Сопутствующие факторы, влияющие на замещение ткани печени жиром: интоксикации (алкогольные, профессиональные и др.), повышенное содержание жира в пище, малоподвижный образ жизни.
Ожирение − наиболее значимый фактор, связанный с стеатогепатозом. Сочетание ожирения и неалкогольной жировой болезни печени представляет научный интерес в ключе понимания патогегенеза метаболического синдрома, поскольку нарушение функции печени усугубляет инсулинорезистентность, замыкая «порочный круг». Как ожирение в целом, так и топографические особенности отложения жировой ткани в организме играют ключевую роль в патогенезе неалкогольной жировой болезни печени не только за счет избыточного образования жировой ткани, но и секреции адипоцитокинов и медиаторов воспаления (лептина, адипонектина, ФНО−α и др.), которые могут способствовать развитию инсулинорезистентности.
Как показали последние научные исследования, стеатогепатоз позиционируется как са- мостоятельный фактор риска сердечно-сосудистых заболеваний. Несомненно, печень играет важнейшую роль в развитии атерогенной дислипидемии, одновременно являясь и органом-мишенью.
Доказана также роль кишечной микрофлоры, которая опосредованно, за счет попадания липополисахаридов Грам-отрицательных бактерий в портальный кровоток, активирует через рецепторы иммуный ответ и приводит к развитию воспаления и активации продукции фиброзного матрикса.
Как показали последние научные исследования, стеатогепатоз позиционируется как са- мостоятельный фактор риска сердечно-сосудистых заболеваний. Несомненно, печень играет важнейшую роль в развитии атерогенной дислипидемии, одновременно являясь и органом-мишенью.
Неалкогольная жировая болезнь печени развивается в четыре этапа:
1. Ожирение печени, при котором наблюдается скопление большого количества липидных капель в гепатоцитах и межклеточном пространстве. Стоит сказать, что у многих пациентов это явление не приводит к серьезным повреждениям печени, но при наличии негативно влияющих факторов недуг может перейти на следующую стадию развития.
2. Неалкогольный стеатогепатит, при котором скопление жира сопровождается появлением воспалительного процесса.
3. Фиброз является результатом длительного воспалительного процесса. Функциональные печеночные клетки постепенно замещаются соединительнотканными элементами. Образуются рубцы, сказывающиеся на функционировании органа.
4. Цирроз — окончательная стадия развития фиброза, при котором большая часть нормальных тканей печени замещена рубцами. Нарушена структура и работа органа, что нередко ведет к печеночной недостаточности.
При объективном осмотре, как правило, выявляются признаки ожирения. При стеатозе и НАСГ обнаруживается умеренное увеличение печени, край ее закруглен, консистенция тестоватая. При выраженном фиброзе печень становится плотной, на стадии цирроза могут быть обнаружены «печеночные знаки», спленомегалия, асцит.
· В биохимическом анализе крови может быть выявлено повышение активности сывороточных трансаминаз (АЛТ и АСТ), ГГТ, ЩФ и уровня билирубина.
Активность ГГТ повышена у большинства пациентов, как правило, не более чем в два раза, в ряде случаев это может быть единственным отклонением в биохимическом анализе. Повышение активности ЩФ наблюдается у трети больных и также обычно не
превышает норму более чем в два раза. Примерно в 20% случаев выявляется умеренное повышение содержания общего билирубина за счет прямой фракции (в 1,5-2 раза). У пациентов с циррозом печени наряду с описанными выше изменениями при нарушении синтетической функции печени выявляется снижение уровня альбумина и удлинение протромбинового времени, повышение уровня общего билирубина и МНО.
Неалкогольная жировая болезнь печени
Неалкогольный стеатогепатит – это поражение печени, объединяющее жировую дистрофию, воспаление и повреждение клеток, фиброз. Морфологические изменения печени при НАСГ копируют алкогольный гепатит, однако заболевание возникает преимущественно у лиц, которые не употребляют спиртные напитки в количествах, способных вызвать интоксикацию печени.
Симптомы неалкогольного стеатогепатита
Сложность определения болезни определяет практическое отсутствие симптомов неалкогольного стеатогепатита у 50-100% пациентов, постановка диагноза в этих случаях – случайное обнаружение болезни при диагностике других патологий.
Если симптомы неалкогольного стеатогепатита наблюдаются, в большей степени они выражены астеническим и геморрагическим синдромами, присутствуют симптомы нарушения работы эндокринной и сердечно-сосудистой систем, патологические изменения печени и селезенки. Признаки патологии наиболее выражены при максимальном развитии воспалительного процесса.
Астенический синдром
Проявления астенического синдрома при НАСГ:
Астению могут сопровождать дискомфортные ощущения в брюшной полости, тупые боли в правом подреберье, неприятная тяжесть в желудке.
Геморрагический синдром
Неалкогольный стеатогепатит может проявить себя геморрагическим синдромом. В это понятие входит подкожные кровоизлияния, кровоточивость слизистых оболочек, поражения сосудистых стенок, нарушения свертываемости крови.
Другие возможные симптомы
НАСГ оказывает патогенное влияние на сосудистую систему, получают развитие такие симптомы, как артериальная гипотензия – значительное понижение давления более чем на 20%, сосудистый атеросклероз, сопровождают заболевание обмороки.
Эндокринная система на нарушения печени отвечает гипотиреозом – состоянием, при котором наблюдается стойкий дефицит гормонов щитовидной железы, у многих пациентов выявляется инсулинозависимый сахарный диабет.
Среди возможных признаков неалкогольного стеатогепатита выделяют гепатомегалию – патологическое увеличение печени, а также спленомегалию – патологическое увеличение селезенки.
Причины
Метаболический или неалкогольный стеатогепатит возникает на фоне перенасыщения клеток печени триглицеридами. Избыток жирных кислот приводит к развитию окислительных и воспалительных процессов, в результате которых клетки органа гибнут, уступая место быстро разрастающейся соединительной ткани и рубцам. Составляющие НАСГ фиброз и цирроз – итог накопления жиров и токсинов в печени.
Точные причины развития неалкогольного стеатогепатита учеными определены не были, но медицина выделяет некоторые факторы риска. В первую очередь рассматривают метаболические факторы:
Факторы риска, обусловленные хирургией:
Спровоцировать неалкогольный стеатогепатит могут некоторые лекарственные препараты, вызвав сильную интоксикацию. Относительные причины – выпячивание стенки тощей кишки, региональная жировая дистрофия, панникулит Вебера-Крисчена, болезнь Вильсона-Коновалова.
Стадии неалкогольного стеатогепатита
Стеатогепатит имеет две стадии развития: первичную и вторичную.
Первичная стадия – проявление метаболического синдрома, развитого в результате сопротивления к инсулину. Поэтому в крови пациента при первичном НАСГ наблюдается повышенный уровень глюкозы, который превращается в триглицериды. Триглицериды накапливаются и в результате расщепления сложных жиров до простых. Жиры накапливаются в печени и провоцируют болезнь.
Вторичный стеатогепатит основан на синдроме мальабсорбции – хронических расстройствах процессов переваривания, транспортировки и всасывания питательных веществ в тонком кишечнике.
Диагностика
Диагностика неалкогольного стеатогепатита включает мероприятия:
Пункционная биопсия проводится под ультразвуковым контролем, это наиболее целесообразное диагностическое мероприятие в случае стеатогепатита неалкогольного типа.
Лечение неалкогольного стеатогепатита
Лечение неалкогольного стеатогепатита направлено на ликвидацию факторов, которые привели к развитию болезни. Специалисты медицинского центра «Клиника К+31» подбирают для пациента индивидуальные составляющие терапии.
Так как первичной причиной болезни является скопление жира, скопление липидов в крови, общее ожирение, в первую очередь достигается ликвидация гипергликемии и гиперлипидемии.
Важная составляющая комплексного лечения – рационализация питания и постепенное здоровое похудение, невозможное без выполнения физических упражнений. Улучшение биохимических показателей достигается после снижения веса пациента, для укрепления результата назначается медикаментозная терапия.
Если здоровее питание и снижение массы тела должного результата не оказали, врач назначит прием медикаментозных препаратов:
Прогноз
Прогноз неалкогольного стеатогепатита благоприятный. У большинства пациентов на фоне НАСГ не развивается цирроз печени или печеночная недостаточность, также заболевание не имеет склонности к провоцированию злокачественных процессов.
Следует понимать, что положительный прогноз имеет действие при своевременном и адекватном лечении болезни. Отсутствие такового влечет негативные последствия для организма.
Осложнения
Осложнения при неалкогольном стеатогепатите – редкое явление. Возможные последствия:
Профилактика неалкогольного стеатогепатита
Профилактика неалкогольного стеатогепатита основывается на ведении здорового образа жизни, в первую очередь, на правильном питании с сокращением употребляемой жирной пищи. Важно ограничивать не только потребление жиров, но и углеводов, последние являются источником глюкозы, которая активно перерабатывается в триглицериды.
Обязательно своевременно лечить все заболевания, в особенности нарушения эндокринной системы, наиболее опасным из которых представлен сахарный диабет.
Подозрения на неалкогольный стеатогепатит требуют незамедлительного обращения за медицинской помощью.
Диета/питание при неалкогольном стеатогепатите
При неалкогольном стеатогепатите назначают диету №5. Коррекция питания пятого типа подразумевает отказ от жирной пищи и животных жиров, острых специй.
Стол №5 разрешает к употреблению нежирные сорта мяса и птицы, обезжиренные сыры, творог, сметану, овощные супы, крупы, макаронные изделия твердых сортов, яйца, фрукты и ягоды, овощи, зелень, варенье и мед, ржаной хлеб, соки и кисели.
Пациенту придется отказаться от сдобных и кондитерских изделий, жирного мяса, наваристых бульонов, маринадов и консервов, кислых фруктов и ягод, кофе, шоколада, алкоголя. Диета запрещает употребление щавеля, шпината, редиса и редьки.