Цервикальный эпителий что это
Гинекологический мазок «на флору»: на что смотреть, и как понять
Большинству женщин мазок «на флору» знаком, как самый «простой» гинекологический анализ. Однако исследование куда «полезнее», чем может казаться. И всего несколько (а то и одно) отклонений способны подсветить значимые проблемы, еще до появления каких-либо симптомов. Так как же понять полученные результаты? Рассказываем по пунктам.
1. Эпителий
Как известно, любой живой объект в природе имеет ограниченный срок жизни, по истечении которого он погибает «от старости».
Эпителий в гинекологическом мазке – это и есть слущенные «старые» клетки слизистой оболочки влагалища, цервикального или уретры (в зависимости от оцениваемого локуса). Которые могут присутствовать в материале в умеренных количествах.
Превышение нормативных пределов («много» или «обильно») может указывать на:
Уменьшение или отсутствие эпителия в мазке – на атрофические изменения, недостаток эстрадиола или избыток андрогенов.
Кроме того, ввиду зависимости эпителия от уровня половых гормонов, его количество в материале может сильно меняться в зависимости от дня цикла, начиная с единичного «в поле зрения» в самом начале – до умеренного и даже большого количества ближе к овуляции и во время нее.
А появление в мазке так называемых «ключевых клеток» (эпителий, «облепленный» мелкими кокковыми бактериями) – является маркером бактериального вагиноза.
2. Лейкоциты
«Норма» лейкоцитов в мазке также сильно зависит от стадии цикла и уровня половых гормонов, а также исследуемого локуса.
Так, за «максимум» для:
Повышение показателя – очевидно, свидетельствует о воспалении, а полное отсутствие может иметь место в норме в самом начале цикла.
Слизь
Результат «отсутствует», «мало» или «умеренно» для этого показателя является нормой, что тоже связано с индивидуальными особенностями гормонального фона и циклом.
А вот «много» слизи в мазке – может свидетельствовать о том, что мазок взят в середине цикла, дисбиотических изменениях или избытке эстрогенов. Поэтому требует внимания специалиста или, как минимум, контроля в динамике.
Флора
Преобладающей флорой женских половых путей в норме у женщин репродуктивного возраста, как известно, являются лактобактерии (или палочки Дедерлейна). Количество которых может быть от умеренного до обильного, в том зависимости, в том числе, от фазы менструального цикла.
Патологические элементы
Присутствия мицелия грибов, трихомонад, диплококков (в том числе и возбудитель гонореи), лептотрикса, мобилункуса и прочих патогенных микроорганизмов в нормальном мазке не допускается, даже в минимальном количестве. А их выявление – серьезный повод незамедлительно обратиться за лечением.
Цитологическая диагностика заболеваний шейки матки
Цитологическое исследование мазков из шейки матки позволяет оценить состояние слизистой оболочки, наличие или отсутствие признаков патологических процессов (реактивных, предопухолевых, опухолей). При выявлении другими лабораторными методами инфекционного агента (вирус папилломы человека, бактериальные и паразитарные инфекции), цитологический метод позволяет оценить реакцию организма на инфекционный агент, наличие или отсутствие признаков повреждения, пролиферации, метаплазии или трансформации эпителия. Возможно также при исследовании мазка определить причину изменений эпителия (наличие воспаления с ориентировочным или уверенным определением патогенной микробиоты (микрофлоры), патологических процессов, связанных с гормональным, лекарственным, механическим, лучевым воздействием на организм женщины и шейку матки, состояний, чреватых опасностью возникновения дисплазии и рака шейки матки, а при их развитии установить правильный диагноз. В связи с этим цитологическое исследование применяют как при скрининге (мазки с визуально нормальной шейки матки), так и при наличии видимых при гинекологическом осмотре изменений слизистой оболочки.
Получение материала
Рак шейки матки чаще всего развивается в зоне трансформации, ему предшествуют фоновые процессы и внутриэпителиальные поражения (дисплазия эпителия), которые могут располагаться на небольших участках, поэтому важно, чтобы материал был получен со всей поверхности шейки матки, особенно из зоны стыка плоского и цилиндрического эпителия. Число измененных клеток в мазке бывает различным, и если их мало, то увеличивается вероятность, что патологические изменения могут быть пропущены при просмотре препарата. Для эффективного цитологического исследования необходимо учитывать:
Материал из шейки матки должен брать врач-гинеколог или (при скрининге, профилактическом осмотре) хорошо обученная медицинская сестра (акушерка).
Важно, чтобы в мазок попадал материал из зоны трансформации, так как около 90% опухолей исходит из зоны стыка плоского и цилиндрического эпителия и зоны трансформации и только 10% из цилиндрического эпителия цервикального канала.
С диагностической целью материал получают раздельно из эктоцервикса (влагалищной порции шейки матки) и эндоцервикса (цервикального канала) с помощью шпателя и специальной щетки (типа Cytobrush). При проведении профилактического осмотра используют Cervex-Brush, различные модификации шпателя Эйра и другие приспособления для получения материала одновременно из влагалищной части шейки матки, зоны стыка (трансформации) и цервикального канала.
Перед получением материала шейку матки обнажают в “зеркалах”, дополнительных манипуляций не проводят (шейку не смазывают, слизь не удаляют; если слизи много – ее аккуратно снимают ватным тампоном, не надавливая на шейку матки.). Щетку (шпатель Эйра) вводят в наружный зев шейки матки, осторожно направляя центральную часть приспособления по оси цервикального канала. Далее ее наконечник поворачивают на 360° (по часовой стрелке), достигая тем самым получения достаточного числа клеток из эктоцервикса и из зоны трансформации. Введение инструмента выполняют очень бережно, стараясь не повредить шейку матки. Затем щетку (шпатель) выводят из канала.
Приготовление препаратов
Перенос образца на предметное стекло (традиционный мазок) должен происходить быстро, без подсушивания и потери прилипших к инструменту слизи и клеток. Обязательно перенести на стекло материал с обеих сторон шпателя или щетки.
Если предполагается приготовление тонкослойного препарата с помощью метода жидкостной цитологии, головку щетки отсоединяют от ручки и помещают в контейнер со стабилизирующим раствором.
Фиксация мазков выполняется в зависимости от предполагаемого метода окрашивания.
Окрашивание по Папаниколау и гематоксилин-эозином наиболее информативны в оценке изменений эпителия шейки матки; любая модификация метода Романовского несколько уступает этим методам, однако при наличии опыта позволяет правильно оценить и характер патологических процессов в эпителии и микрофлору.
Клеточный состав мазков представлен слущенными клетками, находящимися на поверхности эпителиального пласта. При адекватном получении материала с поверхности слизистой оболочки шейки матки и из цервикального канала в мазок попадают клетки влагалищной порции шейки матки (многослойный плоский неороговевающий эпителий), зоны стыка или трансформации (цилиндрический и, при наличии плоскоклеточной метаплазии, метаплазированный эпителий) и клетки цервикального канала (цилиндрический эпителий). Условно клетки многослойного плоского неороговевающего эпителия принято делить на четыре типа: поверхностные, промежуточные, парабазальные, базальные. Чем лучше выражена способность эпителия к созреванию, тем более зрелые клетки попадают в мазок. При атрофических изменениях на поверхности эпителиального пласта расположены менее зрелые клетки.
Интерпретация результатов цитологического исследования
Наиболее распространенная в настоящее время – классификация Bethesda (The Bethesda System), разработанная в США в 1988 г, в которую вносили несколько изменений. Классификация создана для более эффективной передачи информации из лаборатории врачам клинических специальностей и обеспечения стандартизации лечения диагностированных нарушений, а также последующего наблюдения за больными.
В классификации Bethesda выделяют плоскоклеточные интраэпителиальные поражения низкой и высокой степени (squamous intraepithelial lesions of low grade and high grade – LSIL и HSIL) и инвазивный рак. Плоскоклеточные интраэпителиальные поражения низкой степени включают изменения, связанные с папилломавирусной инфекцией и слабой дисплазией (CIN I), высокой степени – умеренную дисплазию (CIN II), тяжелую дисплазию (CIN III) и внутриэпителиальный рак (cr in situ). В этой классификации имеются также указания на специфические инфекционные агенты, вызывающие заболевания, передавае мые половым путем.
Для обозначения клеточных изменений, которые трудно дифференцировать между реактивными состояниями и дисплазией предложен термин ASCUS – atypical squamous cells of undetermined significance (клетки плоского эпителия с атипией неясного значения). Для клинициста этот термин мало информативен, однако он нацеливает врача на то, что данная пациентка нуждается в обследовании и/или в динамическом наблюдении. В классификацию Bethesda в настоящее время введен также термин NILM – no intraepithelial lesion or malignancy, объединяющий норму, доброкачественные изменения, реактивные изменения.
Так как данные классификации используются в практике врача-цитолога, ниже приведены параллели между классификацией Bethesda и классификацией, распространенной в России (Табл. 22). Цитологическое стандартизованное заключениепо материалу из шейки матки (форма № 446/у), утверждено приказом Минздрава России от 24.04.2003 № 174.
Причины получения неполноценного материала различны, поэтому цитолог перечисляет типы клеток, обнаруженные в мазках и по возможности указывает причину, по которой материал признан неполноценным.
Шейка матки
У каждой пятой женщины репродуктивного возраста имеет место патология шейки матки (ШМ).
Шейка матки представляет собой гладкомышечный орган, образован соединительной тканью, мышечными и эластичными волокнами. Наружное отверстие канала, который открывается во влагалище, называется внешним глазком. Влагалищная часть шейки матки (экзоцервикс) представляет собой плотную волокнистую соединительную ткань (строму), которая выстлана многослойным плоским эпителием (МПЭ). Он состоит из 4 слоев клеток:
Цервикальный канал выстлан однослойным цилиндрическим эпителием (ЦЭ), который на базальной мембране, с высокими цилиндрическими клетками, базально расположенными ядрами и большим числом вакуолей, связанных с продукцией слизи.
Роль вируса папилломы человека в возникновении патологии шейки матки
По данным различных международных исследований, наиболее распространенными причинами развития предрака и рака шейки матки, считается инфицирование папилломовирусной инфекцией (ПВИ) и вирусом простого герпеса (ВПГ). В 70% случаев причиной рака шейки матки является ВПЧ.
Вирус папилломы человека (ВПЧ) относится к заболеваниям, передающимся половым путем, хотя инфицирование возможно и при половых контактах без проникновения (известно, что передача вируса происходит и при простом соприкосновении половых органов). Вирус папилломы человека, на сегодняшний день, считается одним из самых опасных вирусов в отношении возможности развития раковых поражений гениталий как у женщин, так и мужчин. Известно около 120 генотипов ВПЧ, около 40 типов из которых могут инфицировать половой тракт, а 15 являются онкогенными.
Выделяют следующие типы вируса папилломы человека (в зависимости от риска развития онко-патологии шейки матки):
Инкубационный период (промежуток времени между моментом инфицирования и появлением первых симптомов инфекционного заболевания) составляет от 3 недель до 8 месяцев.
Некоторые типы ВПЧ не представляют опасности для здоровья и даже могут исчезнуть из организма человека через несколько месяцев без какого-либо лечения. Однако стоит помнить, что ВПЧ высокого онкогенного риска могут приобретать хронический характер и впоследствии привести к развитию рака шейки матки.
С помощью каких обследований можно заподозрить наличие ВПЧ?
Очень важным является тот факт, что после проведения скрининга на вирус папилломы человека и в случае получения положительного результата (выявление ВПЧ, или же наличие патологических изменений спровоцированных ВПЧ) необходимо обязательно пролечиться, поскольку без надлежащих лечебных мероприятий после обнаружения данного онкогенного вируса, проведение скрининга было бы нецелесообразным.
Как уберечься от ВПЧ?
Одним из самых эффективных методов борьбы с ВПЧ во всем мире является вакцинация.
Итак, профилактика РШМ заключается в вакцинации девочек-подростков до начала половой жизни (рекомендуемый возраст от 10 до 14 лет).
Кстати, в некоторых странах начали вакцинировать и мальчиков, так как вакцинация предотвращает развитие рака половых органов не только у женщин, но и у мужчин.
Какие существуют типы вакцин против ВПЧ?
Что входит в состав вакцины и каков ее механизм действия?
Вакцина состоит из структурных очищенных от вирусной ДНК белков L1 (белок капсида ВПЧ). Эти белки получены генно-инженерным способом, формируют специфические долговременные циркулирующие антитела в организме человека против ВПЧ.
Есть ли противопоказания к вакцинации?
Лечение ВПЧ
В настоящее время не существует этиологического системного противовирусного лечения ВПЧ. Поэтому лечение необходимо направить не против носительства ВПЧ, а на ликвидацию клинических ее проявлений. Поэтому лечебные меры против ВПЧ должны включать в себя:
Кольпоскопическая классификация патологии шейки матки
Классификация кольпоскопических терминов, предложенная Международной Федерацией кольпоскопии и патологии шейки матки (International Federation of Cervical Pathology and ucoscopy, IFCPC), была одобрена в ходе 14-го Всемирного Конгресса этой организации в Рио-де-Жанейро (пересмотр ранее предложенной классификации 2002).
Международная классификация кольпоскопических терминов для шейки матки (Рио-де-Жанейро, IFCPC, 2011)
| Общие положения | Адекватная/неадекватная картина (с указанием причины, например объективная оценка цервикса затруднена из-за воспаления, кровотечения, рубцовые изменения и т.д.). Граница между многослойным плоским и цилиндрическим эпителием: визуализируется полностью; частично; не визуализируется. Зона трансформации: тип 1, 2, 3. | ||
| Нормальные кольпоскопические картины | Многослойный плоский эпителий: зрелый, атрофический. Цилиндрический эпителий: эктопия. Метапластический эпителий: наботовы кисты, открытые железы (крипты). Децидуоз (при беременности). | ||
| Аномальные кольпоскопические картины | Общие принципы | ||
| Степень I (слабо выраженное поражение) | Тонкий уксусно-белый эпителий с неровными нечеткими краями. | Нежная мозаика. Нежная пунктация. | |
| Степень II (выраженное поражение) | Плотный уксусно-белый эпителий с четкими контурами. Быстрое побеление. Уксусно-белый ободок вокруг желез (крипт). | Грубая мозаика. Грубая пунктация. Внутри поражения границы более плотного уксусно-белого поражения. Признаки бугристости. | |
| Неспецифические признаки | |||
| Подозрение на инвазию | Атипичные сосуды. Дополнительные признаки: ломкость сосудов, неровная поверхность, экзофитные поражения, участки некроза, язва, опухолевые образования. | ||
| Другие кольпоскопические картины | Врожденная зона трансформации. Кондиломы. Последствия ранее проведенного лечения. | Стеноз: • врожденные аномалии; • воспаления. | Полипы. Эндометриоз. |
Гистологическая классификация дисплазии шейки матки (TBS-2014):
Плоскоклеточные интраэпителиальные поражения объединяют дисплазии и преинвазивный рак шейки матки.
Цитологические системы Папаниколау
Цитологическая классификация шеечных мазков по Папаниколау (Pap test):
Bethesda System (2014)
С целью понимание предраковых процессов шейки матки между цитологами в Национальном институте рака (США) была разработана и предложена их классификация, получившая название Bethesda system
Кольпоскопия — это осмотр влагалища и шейки матки под увеличением. Кольпоскоп представляет собой специальный бинокулярный микроскоп на передвижной стойке. Оптическая система прибора имеет дополнительные светофильтры для более четкой оценки состояния слизистой шейки матки. ⠀ ⠀ ⠀
Кольпоскопия проводится ежегодно всем женщинам. Она необходима для выявления подозрительных участков на поверхности шейки матки, которые могут быть дисплазией или раком шейки матки.
Также во время кольпоскопии выявляют
Кольпоскопию желательно делать в первые несколько дней после окончания менструации. В особой подготовке к процедуре нет необходимости. ⠀⠀
Но в течение 24 часов перед кольпоскопией необходимо воздержаться от половой жизни и не использовать вагинальные кремы, свечи и т.п. ⠀⠀
Каждая женщина, которая заботится о своем здоровье, должна ежегодно посещать врача-гинеколога для профилактического осмотра с проведением кольпоскопии и ПАП-теста (мазок на онкоцитологию). Рак шейки матки входит в пятерку наиболее распространенных онкологических заболеваний у женщин. ⠀⠀
Защитите себя от опасных заболеваний, запишитесь на комплексную консультацию врача-гинеколога!
Пожалуйста, обращайтесь:
Врачи, которые ведут прием и к которым можно обратиться
Цервикальный эпителий что это
Адрес: г.Москва, улица Советской армии, 7 (м. Достоевская)
В нашу клинику обращаются пациентки с различными женскими болезнями. Среди них, врачи клиники нередко диагностируют патологии цервикального канала шейки матки: полипы, кисты, воспаления и др.
Основная функция половых органов – детородная, и очень важно, чтобы их заболевания не могли привести к бесплодию или нарушению менструальной функции. Поэтому каждая женщина должна проходить профилактические осмотры не реже 1 раза в год.
Что такое цервикальный канал
Внутренние женские половые органы расположены в нижней части брюшной полости и состоят из шейки матки, которая видима при осмотре в зеркалах, и тела матки, которая расположена в брюшной полости (малом тазу). От матки (от ее углов) отходят маточные трубы и под маточными трубами, с обеих сторон, расположены яичники. Шейка матки бывает цилиндрической или конической формы.
Внутренний слой цервикального канала выстлан эпителием, который продуцирует слизь. Эпителий – гормонозависим и вырабатывает различный секрет, в зависимости от дня менструального цикла. Именно по слизи в цервикальном канале, в середине менструального цикла, врач определяет “симптом зрачка” – признак овуляции. Во время беременности, именно в цервикальном канале, эпителий образует слизь – пробку, отхождение которой является предвестником начала родовой деятельности.
Это нормальные физиологические изменения, происходящие в определенный период.
Цервикальный канал не претерпевает циклических изменений, связанных с менструальным циклом. Только в период овуляции увеличивается секреция.
Патологии цервикального канала шейки матки
Нередко в нашу клинику обращаются женщины, которые жалуются на усиление выделений из половых путей, их неприятный запах, кровянистые выделения после полового акта.
Во время осмотра врач видит только шейку матки и наружный зев цервикального канала. Основные заболевания, диагностируемые у пациенток на основании осмотра в зеркалах и микробиологического исследования:
• Полипы — это доброкачественные новообразования, причиной появления которых становится все тот же воспалительный процесс. Рост полипа в цервикальном канале может быть спровоцирован гормональными нарушениями, а также травмой шейки матки во время родов или аборта. Наши врачи удаляют полипы хирургическим путем. Кроме того, назначается сопутствующая терапия. Полипы требуют оперативного лечения и после их исследования на гистологию – назначается адекватная терапия.
При обнаружении патологий цервикального канала шейки матки, врач обязательно назначит вам дополнительные обследования: анализы на урогенитальные инфекции, ПАП-мазок, с помощью которого можно выявить развитие рака на ранних стадиях, кольпоскопию, биопсию и т.д.
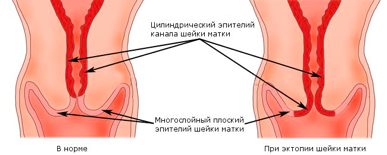
Эктопия шейки матки
Влагалищная часть шейки матки покрыта плоским (по форме клеток) эпителием, который при осмотре в зеркалах выглядит однородного, бледно-розового цвета. Клетки, выстилающие цервикальный канал (канал шейки матки), по форме совсем другие – цилиндрические, выступающие над поверхностью, при осмотре выглядят красного цвета, а при осмотре под увеличением похожи на виноградинки. При гинекологическом осмотре эти два вида эпителия хорошо различимы. В норме, на поверхности шейки матки определяются только клетки плоского эпителия, цилиндрический эпителий не виден, т.к. он расположен внутри цервикального канала.
Есть несколько разных понятий, которые необходимо различать.
Эрозия (истинная эрозия) — заболевание шейки матки, при котором наблюдается дефект слизистого слоя, покрывающего влагалищную часть шейки матки, ярко красного цвета, неправильной формы, с относительно четкими границами, легко травмируется и кровоточит. Причиной чаще всего является воспаление или травма. Эрозивные очаги похожи на неглубокие язвы. Т.к. клетки слизистой хорошо регенерируют (восстанавливаются) обычно эрозия заживает за 5-7 дней. Незаживающая истинная эрозия встречается редко и требует наблюдения и лечения. Истинная эрозия встречается примерно у 1% женщин.
Эктопия (псевдоэрозия) — заболевание шейки матки, при котором происходит смещение границ между плоским эпителием, расположенным на поверхности шейки матки, и цилиндрическим эпителием, выстилающего цервикальный канал, на влагалищную часть шейки матки. Эктопия встречается примерно у 40% женщин и не является патологией.
И чаще всего именно эктопию шейки матки женщины неправильно именуют «эрозией». Будем корректны, и т.к. чаще всего у женщин обнаруживается эктопия, то далее речь будем вести об этом состоянии.
По причине возникновения эктопия может быть: врожденная (влияние высокого уровня гормонов материнского организма) и приобретенная. Приобретенная эктопия может быть связана с:
инфекционными факторами (раннее начало половой жизни, большое количество половых партнеров, наличие в анамнезе воспалительных процессов половых органов);
травматическими факторами (травмы шейки матки во время родов и абортов, применение барьерных методов контрацепции);
нарушением гормонального фона (раннее начало менструаций, нарушения менструального цикла и репродуктивной функции);
изменениями иммунного статуса (наличие хронических заболеваний, профессиональных вредностей).
По клиническому течению: неосложненная форма и осложненная форма (сочетание с воспалительными заболеваниями шейки матки и влагалища).
Диагностика эктопии
Врач может определить наличие изменений на шейке матки при осмотре с помощью гинекологического зеркала. Основные (обязательные) диагностические обследования, которые необходимо ежегодно проходить женщине на амбулаторном уровне:
общий гинекологический осмотр;
мазок на степень чистоты влагалища: проверяется микробная флора. Анализ исключает или подтверждает воспалительный процесс, определяет количество полезных и патогенных микроорганизмов. Обязательно назначается при осложненной форме эрозии с симптомами зуда и нетипичными выделениями. Благодаря этому мазку выявляются сопутствующие инфекционные заболевания.
цитологическое исследование мазков с шейки матки (ПАП – тест): берется мазок с поверхности шейки матки и из цервикального канала. При исследовании этих клеток под микроскопом, оценивается их строение и реакции на специальные химикаты. В заключении описывают наличие или отсутствие патологических (атипичных) клеток. От диагноза зависит выбор лечения.
расширенная кольпоскопия. Врач осматривает шейку матки, стенки влагалища с помощью специального прибора, с встроенным микроскопом. В ходе исследования врач обрабатывает шейку матки различными веществами (йод, уксусная кислота, раствор Люголя). Здоровые и пораженные ткани реагируют на эти растворы по-разному, благодаря чему врач четко видит опасные места. Атипичные (подозрительные) клетки никак не реагируют на раствор, не окрашиваются, не отекают. При осмотре врач гинеколог определяет необходимость проведения дополнительных диагностических обследований, в том числе на «скрытые» инфекции, вирус папилломы человека, вирус простого герпеса. Для уточнения диагноза при измененной слизистой, подозрении на предрак, рак может потребоваться более глубокое исследование – биопсия шейки матки, выскабливание цервикального канала с последующим гистологическим исследованием.
Нужно ли лечить эктопию шейки матки?
Неосложненная эктопия шейки матки лечения не требует. Вмешательство возможно в двух случаях: отклонения, выявленные по цитологии и кольпоскопии (вирус папилломы человека), требующие биопсии; кровянистые выделения после половых контактов.
При выявлении осложненной формы, в зависимости от патологии, с которой сочетается эктопия шейки матки, проводят:
ликвидацию сопутствующего воспаления;
коррекцию гормональных и иммунных нарушений;
коррекцию микробной флоры влагалища;
удаление патологически изменённой ткани шейки матки (применяют методы криодеструкции, лазерной коагуляции, радиохирургии).
При выявлении атипических клеток при цитологическом исследовании и (или) при наличии отклонений в результатах кольпоскопии проводят прицельную биопсию шейки матки с последующим гистологическим исследованием для принятия решения о дальнейшей тактике лечения.
Чем опасна эктопия шейки матки?
Область эктопии – зона риска, место, где может возникнуть предрак и рак. Наблюдение и лечение эктопии шейки матки предотвращает серьезные заболевания.
Методы лечения эктопии шейки матки
В большинстве случаев под лечением эктопии подразумевают ее удаление с помощью лазера, радиоволнового метода или жидкого азота (криодеструкция). Радиоволновой метод позволяет получить материал, который можно отправить на гистологическое исследование. Лазер и криодеструкция такой возможности не дают.
Эктопия шейки матки может быть причиной бесплодия?
Эрозия шейки матки не может быть причиной бесплодия. Она никак не влияет на репродуктивную функцию женщины. Но важно помнить, что патология, с которой сочетается эктопия шейки матки (воспаление, гормональные и иммунные нарушения) могут приводить к отсутствию беременности и снижать вероятность наступления беременности при ЭКО.
Можно делать ЭКО при наличии эктопией шейки матки?
Эрозия матки не является ни показанием, ни противопоказанием к проведению экстракорпорального оплодотворения. Но этапе подготовке к беременности может возникнуть необходимость в лечении осложненной эрозии шейки матки (при наличии воспаления, атипичных изменений). Планировать беременность возможно через 1-3 месяца – в зависимости от объема и характера проведенного лечения.
Симптомы, которые требуют незамедлительной консультации и осмотра гинеколога
Появление кровянистых выделений после половых контактов, физических нагрузок, проявляющихся вне менструации, является поводом для обращения к гинекологу.