локализация плаценты задняя стенка матки что это
Расположение плаценты: что нужно знать
Беременность — одновременно и самый счастливый, и самый сложный период для женщины. И часть этих сложностей связана больше даже не с изменениями организма и психики женщины, сколько с множеством рисков неправильного развития плода.
Некоторые женщины даже не задумываются, сколько факторов могут повлиять и на неправильное расположение плода, и на его рост, и на организменные функции самой будущей матери. Часть из этих возможных факторов напрямую связана с образом жизни беременной женщины. Но большая часть всё же связана с рисками, которые нам не подвластны — в этом случае просто важно тогда знать, что может произойти, и быть готовой ко всему. В этой статье мы расскажем о расположении плаценты.
Плацента — это орган, который растёт в матке во время беременности, чтобы снабжать плод кислородом и питательными веществами. Этот орган крепится к матке, и его расположение, грубо говоря, можно разделить на четыре вида:
Виды расположения плаценты
Крепление к задней части матки
является самым «оптимальным» расположением. Если смотреть схематически, то плацента в этом случае располагается ближе к спине.
Чем такое расположение «выгодно»?
То есть если у вас заднее крепление плаценты, то у вас самый пониженный риск каких-то осложнений при родах.
Низко лежащее расположение плаценты
таит в себе уже опасность. Чем же?
Такое расположение встречается у 10% женщин на ранних сроках беременности. Но плацента — довольно «подвижный» орган, и она может и опускать по стенкам матки, и подниматься. Поэтому часть (около 9) из этих 10% могут в дальнейшем не волноваться. Одному же проценту следует обеспокоиться.
В 1% могут попасть те, кто имел операции на матке, имеет
Но точного фактора такого крепления — нет.
Фундальное расположение
Ещё одно расположение — фундальное, предполагающее расположение в верхней части матки.
Следует отметить, что этот вид не считается отдельным — переднее и заднее расположение предполагают и фундальное. То есть в этих двух видах плацента крепится в верхних зонах, различие лишь в том, ближе ли к спине, или к животу.
Но в любом случае, верхнее расположение — уже плюс, поскольку родовой канал не будет перекрыт.
Переднее
И последнее расположение — переднее.
Хотя плацента в этом случае и находится в верхних зонах. Такое крепление также чревато возможными опасностями, хотя сейчас врачи причисляют такое расположение к норме.
Чем такое крепление может быть опасно?
В этом случае плацента будет активно растягиваться вместе с маткой. Проблема состоит в том, что изначально плацента не предполагает растягивание — она не эластичный орган. Поэтому растягивание может привести к нарушению функционирования органа и нарушению доставки нужных веществ и кислорода плоду. А уже это может привести к гестозу.
Гестоз — это осложнение протекающей беременности. Сначала этот диагноз предполагает сильные отёки, потом нарушение в работе почек, в обмене веществ, повышенное давление, затем судороги и даже кому.
Но следует отметить, что нет точных причин, вызывающих эту патологию. Проблема с плацентой предполагает повышенный риск, но может и не приводить к этому серьёзному заболеванию.
Также при переднем расположение повышены риски отслойки плаценты и внутриутробной смерти плода.
То есть самым лучшим расположением является заднее, потом идёт переднее и уже затем нижнее (верхнее не считаем за самостоятельный вид).
Но поскольку плацента может перемещаться, то точное расположение органа перед родами дадут лишь обследования. Но и до контрольного УЗИ следует обратиться к врачу при следующих симптомах: вагинальное кровотечение, сильная боль в спине или в животе, снижение подвижности плода, твёрдость живота на уровне матки. Всё это симптомы нижнего расположения или осложнений при переднем креплении.
Следует также помнить, что кровотечение характерно в основном для нижнего крепления. В этом случае кровь может вызвать даже простой смех, кашель или наклон.
Поэтому будьте осторожны. Ничто вас не защищает полностью от нежеланного расположения плаценты, и даже если изначально всё было хорошо, то это не значит, что плацента не «упадёт» в последние месяцы. Поэтому будьте бдительны к своим ощущениям и не пропускайте запланированные процедуры УЗИ.
Отказ от ответственности: этот контент, включая советы, предоставляет только общую информацию. Это никоим образом не заменяет квалифицированное медицинское заключение. Для получения дополнительной информации всегда консультируйтесь со специалистом или вашим лечащим врачом.
Добавьте «Правду.Ру» в свои источники в Яндекс.Новости или News.Google, либо Яндекс.Дзен
Быстрые новости в Telegram-канале Правды.Ру. Не забудьте подписаться, чтоб быть в курсе событий.
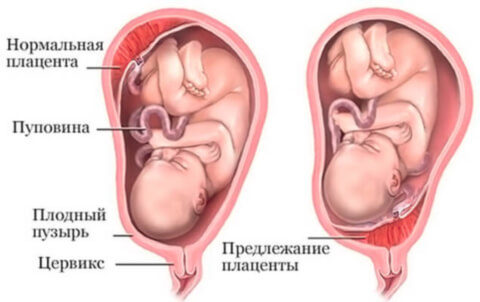
Предлежание плаценты
Предлежанием плаценты называют патологию, при которой происходит прикрепление плаценты к нижнему сегменту матки, внутренний маточный зев при этом может быть полностью или частично перекрыт. Предлежание плаценты встречается примерно в одном случае на сотню родов. Возрастающую частоту подобных состояний объясняют ростом числа абортов и гинекологических манипуляций, имеющих отношение к матке.
Чтобы составить примерное представление о данной проблеме, следует ознакомиться с тем, что такое плацента и как она функционирует. Внешне плацента напоминает лепешку, имеющую толщину 3-5 см. Диаметр — 15-20 см, масса около полукилограмма.
Основной функцией плаценты является обеспечение питания плода при нахождении его в матке, кроме того, она защищает плод от проникновения ненужных и опасных веществ. Плацента обеспечивает выработку гормонов, важных для благополучного протекания беременности. Обменные процессы и выведение различных веществ осуществляются также благодаря работе плаценты.
Разновидности предлежания плаценты
Когда беременность только началась и возраст эмбриона составляет несколько недель, предлежание плаценты не должно вызывать беспокойства. Постепенно плацента начинает мигрировать и к концу беременности принимает положение, соответствующее норме. Только после срока в 24 недели можно будет с уверенностью заявлять о патологическом прикреплении плаценты, после подтверждения диагноза при помощи УЗИ.
Патология проявиться способна в таких видах:
При низком предлежании плацента располагается на 5 см ниже зева матки, не закрывая его целиком. Неполное предлежание плаценты (краевое) выглядит как положение, когда плацента нижней частью доводится до области маточного зева, а порой и немного загораживает его.
Исключительно опасным считается полное предлежание плаценты. При нем зев матки оказывается целиком перегорожен.
Причины возникновения
Причины, которые вызывают предлежание плаценты, делятся на такие группы:
В первом случае, когда патологию вызывает общее состояние женщины, наиболее распространенными причинами можно назвать такие:
Можно рассмотреть и такие факторы, как наличие миомы матки или эндометриоза, врожденных аномалий строения матки, беременностей с многоплодием, эндоцервицита. Риск возникновения предлежания плаценты возрастает с каждыми последующими родами.
При рассмотрении второго случая, когда патология плаценты вызвана особенностями плода, можно указать специфические процессы. Например, это может быть проблема с нормальной имплантацией тробофласта, если ферментативные процессы проявились несвоевременно, при этом нарушается процесс прикрепления плодного яйца. Рассматривать этот момент следует только при опущении зародыша к нижнему отделу матки.
Симптомы предлежания плаценты
При предлежании плаценты кровотечение возникает примерно у трети женщин, у остальных оно возникает в процессе родов. При этом причиной кровотечения бывает отслоение плаценты. При увеличении матки или начале родов процесс идет особенно интенсивно. Начало отслойки плаценты случается, когда вскрывается межворсинчатое пространство — тогда кровь идет из сосудов матки. Для плода возникает опасность развития гипоксии, поскольку отслоившаяся область плаценты больше не принимает участия в газообмене и не доставляет кислород.
Кровотечение во время беременности может развиваться на фоне следующих факторов:
Как определяют предлежания плаценты
От того, каков вид предлежания плаценты, зависит и вид кровотечения. Если отмечено полное предлежание плаценты, кровотечение порой начинается без видимых причин, при этом нет боли, выделения обильные. Оно может стихать и возникать заново в виде небольших подтеканий. Этот вид предлежания плаценты представляет наибольшую опасность и требует срочного оказания помощи. Опасным это состояние будет и для матери, и для ребенка.
Обычно при угрожающем состоянии принимается решение о том, чтобы провести кесарево сечение. Подготовка ведется заранее, операцию проводят до того, как у беременной появятся первые родовые схватки.
При неполном предлежании плаценты кровотечение начинается, когда раскрывается шейка матки. Чем больший участок плаценты предлежит, тем будет сильнее кровотечение. Если часть предлежащей плацентарной ткани большая, кровянистые выделения начнутся раньше.
Данный вид предлежания образуется крайне редко. Маточный зев перекрыт не полностью, начало кровотечения приходится на роды и прерывается, когда головка ребенка входит в полость таза и прижимает отслоенный край плаценты. При отсутствии факторов риска врачи принимают решение о допустимости родоразрешения естественным путем.
Если во время беременности отмечено низкое расположение плаценты, оно почти не вызывает повода для беспокойства. Кровотечения зачастую отсутствуют, процесс родов осложняется крайне редко.
Следует знать, что не всегда кровотечение по своей интенсивности совпадает со степенью предлежания плаценты. Известно немало случаев, где при полном предлежании плаценты кровотечение незначительное, или, напротив, обильное при неполном.
Можно выделить особенности кровотечения, которые отмечают при такой патологии, как предлежание плаценты:
Повторное кровотечение невозможно предусмотреть. Во всех случаях будет высокая степень риска развития анемии из-за кровопотери. Анемия проявляется одышкой и слабостью, бледностью, частым сердцебиением, головокружением.
При предлежании плаценты может быть фетоплацентарная недостаточность, отмечается задержка в развитии плода вследствие развития гипоксии.
Диагностика предлежания плаценты
Для диагностики предлежания плаценты применяется УЗИ, которое помогает с большой точностью выявить область расположения плаценты. Попутно выясняют ряд других особенностей данной беременности — толщину и структуру плаценты, оценивают кровоток.
При гинекологическом осмотре дают оценку выделений, проверяют наличие кровотечений. Проводят осмотр стенок влагалища, шейки матки. Это помогает исключить патологию шейки матки, которая также может сопровождаться кровянистыми выделениями.
При выполнении влагалищного исследования, осмотре стенок влагалища, оценке состояния матки опытный гинеколог способен выявить четкие признаки, которые однозначно указывают на неправильное положение плаценты. Выполняют такое исследование как можно бережнее, чтобы не навредить беременности.
Если УЗИ выявляет полное предлежание плаценты, во время беременности стараются не проводить влагалищных исследований.
Лечение
Методы лечения при такой патологии, как предлежание плаценты, определяются в зависимости от состояния пациентки. В первой половине беременности, если нет кровотечений, допускается, чтобы пациентка находилась дома. При этом ей должен быть обеспечен внимательный амбулаторный контроль и строгое соблюдение режима. Должны быть исключены факторы, способные спровоцировать кровотечение — половая жизнь, физические и психические нагрузки. Лечение может проводиться также в условиях стационара.
Также применяются консервативные методы лечения, задача которых — продлить беременность на максимально возможный срок. Беременность стараются довести до 37-38 недель.
При предлежании плаценты может быть назначено кесарево сечение, оно проводится в следующих случаях:
Если кровотечение в случае с неполным предлежанием плаценты началась до родов, проводится вскрытие плодного пузыря. После манипуляции головка плода приближается к входу в таз и давит на отошедший край плаценты, прижимая его к стенке матки. Благодаря этому отслаивание плаценты прекращается, кровь перестает течь. Если кровотечение не прекращается или шейка матки раскрывается недостаточно быстро, выполняется кесарево сечение.
Ведение родов естественным путем при неполном предлежании плаценты возможно в следующих случаях:
Диагностирование такого заболевания, как и ведение беременности, осуществлять должен врач-гинеколог.
При любом методе, выбранном для завершения беременности, роженице с предлежанием плаценты необходимо оказывать повышенное внимание. После остановки кровотечения проводится лечение анемии, оксигенотерапия, нормализация родовой деятельности, также осуществляется лечение гипоксии плода.
Прикрепление плаценты по передней и задней стенке – в чем разница?
ВОПРОС: Вы часто пишите и говорите в своих выступлениях, что задняя стенка матки толще и имеет лучшее кровоснабжение, и что это благоприятнее для прикрепления плодного яйца. Но почему же на многих форумах и сайтах говорят противоположное? Ведь часто врачи ставят «гипертонус» по утолщению стенки матки (и вы тоже об этом говорите». Неужели они не знают этой особенности строения матки? Чем опасно прикрепление плаценты по передней стенке?
ОТВЕТ: Я не могу отвечать за уровень знаний врачей, если они изучали анатомию и физиологию по слишком устарелым учебникам акушерства. Но такое «особенное» строение матки придумано не мной, а природой. Во-первых, задняя стенка матки находится ближе к магистральным сосудам. Во-вторых, она находится глубже в малом тазу, что также имеет важное значение в целях защиты будущего потомства от неблагоприятных факторов, в частности от травмы при падении и ударах в переднюю стенку живота или спину. Поэтому, действительно, чаще всего прикрепление плодного яйца происходит по задней стенке матки – повышается уровень выживаемости таких беременностей. Тем не менее, прикрепление по передней стенке тоже считается нормой. Неблагоприятно такое прикрепление плаценты тем, что повышается риск травмы, а значит отслойки, поскольку между передней стенкой живота и самой плацентой нет защиты в виде позвоночника, как, например, у задней стенки матки.
Поделиться ссылкой:
Почитать еще
19 комментариев
Смотрите навигатор.
10.2. Неполноценность шейки матки (истмико-цервикальная недостаточность)
Настольное пособие для беременных женщин https://bit.ly/2viWwfU
Посібник для вагітних https://bit.ly/2tOFM2w
9 месяцев счастья. Настольное пособие для беременных женщин (Электронная версия) https://bit.ly/2uoZBPb
Гормонотерапия в акушерстве и гинекологии: иллюзии и реальность https://bit.ly/2ukN4eM
11.11.Прогестерон и преждевременные роды
11.11.1.Причины преждевременных родов
11.11.2.Роль прогестерона в укорочении шейки матки
11.11.3.Роль прогестерон-индуцированного блокирующего фактора
11.11.4.Использование прогестерона для профилактики преждевременных родов
ВИДЕО:
Истмико-цервикальная недостаточность https://youtu.be/lqaDhYLSSk8
Истмико-цервикальная недостаточность (2) https://youtu.be/k18T2Y7BTc8
Здравствуйте,Елена Петровна)вторая беременность,на 1м скрининге 13 недель по узи «Ворсинчатый хорион по задней стенке,нижний край хориона расположен у внутреннего зёва»это результаты путём вагинального узи на аппарате 3Д.Так как,первые роды у меня были преждевременные,то проверяем шм,и на 16 неделе по УЗИ врач мне говорит,что у меня полное предлежание плаценты,плацента полностью перекрывает зев.Напугала меня,что она уже больше не поднимется,что есть риск кровотечения,и в дальнейшем кесарево.Скажите,пожалуйста,стоит ли мне перепроверить эти данные, тк в 13 недель,врач мне ничего о об этом не сказал (и есть ли шансы,что она поднимется,если плацента по задней стенке?спасибо
Даже при таком положении плаценты врач не имеет права запугивать. Переделайте УЗИ в 19-20 недель как часть анатомического УЗИ
Добрый день Елена Петровна.Не знаю как правильно сделать чтобы не навредить ребенку,21 неделя беременности пью дюфастон по 1 табл 3 раза в день.Врач сказала делать отмену по 1 табл,и вставлять утрожестан.Обязательно ли нужен утрожестан?может на маленькой дозе дюфастона не сколько недель,а потом вообще отменить.
Нет абсолютно никаких схем отмены прогестерона и никогда не было. Это лженаучные теории наших врачей. Я не знаю, с какой целью на таком сроке вам назначили прогестерон, но даже при короткой шейке матки его не принимают внутрь.
Добрый день!Подскажите пожалуйста,полное предлежание прикрепление по задней стенке,может ли измениться?и нужно ли находится на стационаре?16недель
Вы не должны находится в стационаре. И может перейти в нормальное.
Добрый день.третья беременность,передняя стенка,дно матки,19 недель.шевеления редкие и слабые.норма ли это?и вообще,передняя стенка-чем опасно?
Плацента растет в любую сторону, поэтому всякое могло быть. Могла также быть ошибка в измерениях, потому что в течение 3 недель такого быть не может никак.
Здравствуйте! Огромное спасибо за все что Вы делаете! Подскажите, прикрепление плаценты по передней стенке какие реальные риски даёт при естественных родах? Спасибо
2006 №6
Наши услуги
Статья опубликована в журнале «9 месяцев» №6 за Июнь 2006 г.
Плацента – это орган, расположенный в матке и функционирующий только во время беременности.
Именно благодаря ему становится возможным нормальное развитие беременности до самых родов, поэтому важно, чтобы плацента «работала» нормально. При этом имеет значение не только правильное строение плаценты, но и правильное ее расположение.
Плацента закладывается в самом начале беременности и полностью формируется к 16 неделям. Она обеспечивает питание плода, выведение продуктов обмена веществ, а также выполняет для него функцию легких, т.к. именно через плаценту плод получает кислород, необходимый для его жизни. Кроме того, плацента является настоящей «гормональной фабрикой»: здесь образуются гормоны, обеспечивающие сохранение, нормальное развитие беременности, рост и развитие плода.
Плацента состоит из ворсин – структур, внутри которых проходят сосуды. По мере развития беременности количество ворсин, а соответственно, и количество сосудов постоянно растет.
РАСПОЛОЖЕНИЕ ПЛАЦЕНТЫ: НОРМА И ПАТОЛОГИЯ
Со стороны матки в месте прикрепления плаценты имеется утолщение внутренней оболочки. В ней образуются углубления, которые образуют межворсинчатое пространство. Некоторые ворсины плаценты срастаются с материнскими тканями (они называются якорными), остальные же погружены в материнскую кровь, заполняющую межворсинчатое пространство. К перегородкам межворсинчатых пространств и крепятся якорные ворсины плаценты, в толще перегородок проходят сосуды, которые несут артериальную материнскую кровь, насыщенную кислородом и питательными веществами.
О низком расположении плаценты говорят, когда нижний край ее находится на расстоянии не более 6 см от внутреннего зева шейки матки. Диагноз этот устанавливается, как правило, во время УЗИ. Причем во втором триместре беременности частота данной патологии примерно в 10 раз выше, чем в третьем триместре. Объяснить это довольно просто. Условно данное явление называют «миграцией» плаценты. На самом же деле происходит следующее: ткани нижней части матки, очень эластичные, с увеличением срока беременности подвергаются значительному растяжению и вытягиваются вверх. В результате этого нижний край плаценты как бы перемещается кверху, и в результате расположение плаценты становится нормальным.
Предлежание плаценты бывает полное или центральное, когда вся плацента располагается в нижней части матки и полностью перекрывает внутренний зев шейки матки.
Кроме того, встречается частичное предлежание. К нему относится боковое и краевое предлежание плаценты. О боковом предлежании плаценты говорят, когда до 2/3 выходного отверстия матки закрыты тканью плаценты. При краевом предлежании плаценты закрыто не более 1/3 отверстия.
ПРИЧИНЫ АНОМАЛИЙ
Основной причиной аномалий прикрепления плаценты являются изменения внутренней стенки матки, в результате чего нарушается процесс прикрепления оплодотворенной яйцеклетки.
Эти изменения чаще всего обусловлены воспалительным процессом матки, возникающим на фоне выскабливания полости матки, аборта или связанного с инфекциями, передающимися половым путем. Кроме того, предрасполагает к развитию подобной патологии плаценты деформация полости матки, обусловленная либо врожденными аномалиями развития этого органа, либо приобретенными причинами – миома матки (доброкачественная опухоль матки).
Предлежание плаценты также может встречаться у женщин, страдающих серьезными заболеваниями сердца, печени и почек, в результате застойных явлений в органах малого таза, в том числе и в матке. То есть в результате этих заболеваний в стенке матки возникают участки с худшими, чем другие участки, условиями кровоснабжения.
Предлежание плаценты повторнородящих встречается почти в три раза чаще, чем у женщин, вынашивающими своего первенца. Это можно объяснить «багажом болезней», в том числе и гинекологических, которые приобретает женщина к возрасту вторых родов.
Есть мнение, что данная патология расположения плаценты может быть связана с нарушением некоторых функций самого плодного яйца, в результате чего оно не может прикрепиться в наиболее благоприятном для развития участке матки и начинает развиваться в ее нижнем сегменте.
Довольно часто предлежание плаценты может сочетаться с ее плотным прикреплением, в результате чего затрудняется самостоятельное отделение плаценты после родов.
Следует отметить, что диагноз предлежания плаценты, за исключением его центрального варианта, будет вполне корректным только ближе к родам, т.к. положение плаценты может измениться. Связано это все с тем же явлением «миграции» плаценты, за счет которого при растяжении нижнего сегмента матки в конце беременности и в родах плацента может отодвигаться от области внутреннего зева и не препятствовать нормальным родам.
СИМПТОМЫ И ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ
Чаще всего кровотечения появляются при сроке беременности 28—32 недели, когда наиболее выражена подготовительная активность нижнего сегмента матки. Но каждая пятая беременная с диагнозом предлежания плаценты отмечает появление кровотечения в ранние сроки (16—28 недель беременности).
С чем же связано появление кровотечения при предлежании плаценты? Во время беременности размеры матки постоянно увеличиваются. До беременности они сопоставимы с размерами спичечного коробка, а к концу беременности вес матки достигает 1000г, а ее размеры соответствуют размерам плода вместе с плацентой, околоплодными водами и оболочками. Достигается такое увеличение, в основном, за счет увеличения в объеме каждого волокна, образующего стенку матки. Но максимальное изменение размера происходит в нижнем сегменте матки, который растягивается тем больше, чем ближе срок родов. Поэтому, если плацента расположена в этой области, то процесс «миграции» идет очень быстро, малоэластичная ткань плаценты не успевает приспособиться к быстро изменяющемуся размеру подлежащей стенки матки, и происходит отслойка плаценты на большем или меньшем протяжении. В месте отслойки происходит повреждение сосудов и, соответственно, кровотечение.
Кровотечение при предлежании плаценты имеет свои особенности. Оно всегда наружное, т.е. кровь изливается наружу через канал шейки матки, а не скапливается между стенкой матки и плацентой в виде гематомы.
Начинаются такие кровотечения всегда внезапно, как правило, без видимой внешней причины, и не сопровождаются никакими болевыми ощущениями. Это отличает их от кровотечений, связанных с преждевременным прерыванием беременности, когда наряду с кровянистыми выделениями всегда имеются схваткообразные боли.
Часто кровотечение начинается в покое, ночью (проснулась «в луже крови»). Однажды возникнув, кровотечения всегда повторяются, с большей или меньшей частотой. Причем никогда нельзя предвидеть заранее, каким будет следующее кровотечение по силе и продолжительности.
При предлежании плаценты довольно часто отмечается угроза прерывания беременности: повышенный тонус матки, боли внизу живота и в области поясницы. Нередко при таком расположении плаценты беременные страдают гипотонией – стабильно сниженным давлением. А понижение давления, в свою очередь, снижает работоспособность, вызывает появление слабости, чувства разбитости, повышает вероятность развития обмороков, появления головной боли.
В связи с тем, что плацента расположена в нижнем сегменте матки, плод часто занимает неправильное положение – поперечное или косое. Нередко встречается также тазовое предлежание плода, когда к выходу из матки обращены его ягодицы или ножки, а не головка, как обычно. Все это затрудняет или даже делает невозможным рождение ребенка естественным путем, без хирургической операции.
ДИАГНОСТИКА
Диагностика этой патологии чаще всего не представляет затруднений. Он обычно устанавливается во втором триместре беременности на основании жалоб на периодически возникающие кровотечения без болевых ощущений.
Доктор на осмотре или во время УЗИ может выявить неправильное положение плода в матке. Кроме того, за счет низкого расположения плаценты нижележащая часть ребенка не может опуститься в нижнюю часть матки, поэтому характерным признаком также является высокое стояние предлежащей части ребенка над входом в малый таз.
Конечно, современные врачи находятся в гораздо более выигрышном положении по сравнению со своими коллегами 20—30 лет назад. В то время акушерам-гинекологам приходилось ориентироваться только по этим признакам. После внедрения в широкую практику ультразвуковой диагностики задача значительно упростилась. Этот метод является объективным и безопасным; УЗИ позволяет с высокой степенью точности получить представление о расположении и перемещении плаценты. Для этих целей целесообразен трехкратный УЗИ-контроль в 16, 24—26 и в 34—36 недель. Если по данным ультразвукового исследования не выявляется патологии расположения плаценты, врач при осмотре может выявить другие причины кровянистых выделений. Ими могут быть различные патологические процессы в области влагалища и шейки матки.
НАБЛЮДЕНИЕ И ЛЕЧЕНИЕ.
Будущая мама, которой поставлен диагноз предлежания плаценты, нуждается в тщательном врачебном наблюдении. Особую важность приобретает своевременное проведение клинических исследований. При выявлении даже незначительно сниженного уровня гемоглобина или нарушений в системе свертывания крови женщине назначают препараты железа, т.к. в этом случае всегда есть риск быстрого развития анемии и кровотечения. При выявлении любых, даже незначительных, отклонений в состоянии здоровья необходимы консультации соответствующих специалистов.
Предлежание плаценты – грозная патология, одна из основных причин серьезных акушерских кровотечений. Поэтому в случае развития кровотечения все имеющиеся у женщины, даже небольшие, проблемы со здоровьем, могут усугубить ее состояние и привести к неблагоприятным последствиям.
При наличии кровянистых выделений наблюдение и лечение беременных с предлежанием плаценты на сроках беременности свыше 24 недель осуществляется только в акушерских стационарах, имеющих условия для оказания экстренной помощи в условиях реанимационного отделения. Даже если кровотечение прекратилось, беременная остается под наблюдением врачей стационара до срока родов.
В этом случае лечение проводится в зависимости от силы и длительности кровотечения, срока беременности, общего состояния женщины и плода. Если кровотечение незначительное, беременность недоношенная и женщина чувствует себя хорошо, проводится консервативное лечение. Назначаются строгий постельный режим, препараты для снижения тонуса матки, улучшения кровообращения. При наличии анемии женщина принимает препараты, повышающие уровень гемоглобина, общеукрепляющие препараты. Для снижения эмоционального напряжения используются успокаивающие средства.
РЕЖИМ ПЛЮС ДИЕТА
Если кровотечений нет, особенно при частичном варианте предлежания плаценты, женщина может наблюдаться в амбулаторных условиях. В этом случае рекомендуется соблюдение щадящего режима: следует избегать физических и эмоциональных нагрузок, исключить сексуальные контакты. Необходимо спать не менее 8 часов в сутки, больше находиться на свежем воздухе.
В рационе обязательно должны быть продукты, богатые железом: гречневая крупа, говядина, яблоки и др. Обязательно достаточное содержание белка, т.к. без него даже при большом поступлении в организм железа гемоглобин будет оставаться низким: при отсутствии белка железо плохо усваивается. Полезно регулярно употреблять в пищу богатые клетчаткой овощи и фрукты, т.к. задержка стула может провоцировать появление кровянистых выделений. Слабительные средства при предлежании плаценты противопоказаны. Как и всем беременным, пациенткам с предлежанием плаценты назначаются специальные поливитаминные препараты. При соблюдении всех этих условий уменьшаются проявления всех описанных выше симптомов, сопутствующих в большинстве случаев предлежанию плаценты, а значит, обеспечиваются условия для нормального роста и развития ребенка. Кроме того, в случае появления кровотечений повышаются адаптационные возможности организма женщины, и кровопотеря переносится легче.
При полном предлежании плаценты, даже при отсутствии кровотечения, проводится операция кесарева сечения на сроке беременности 38 недель, т.к. самопроизвольные роды в этом случае невозможны. Плацента расположена на пути выхода ребенка из матки, и при попытке самостоятельных родов произойдет полная ее отслойка с развитием очень сильного кровотечения, что грозит гибелью как плода, так и матери.
К операции также прибегают на любом сроке беременности при наличии следующих условий:
• предлежание плаценты, сопровождающееся значительным кровотечением, опасным для жизни;
• повторяющиеся кровотечения с анемией и выраженной гипотонией, которые не устраняются назначением специальных препаратов и сочетаются с нарушением состояния плода.
В плановом порядке операция кесарева сечения проводится на сроке 38 недель при сочетании частичного предлежания плаценты с другой патологией даже при отсутствии кровотечения.
Если беременная с частичным предлежанием плаценты доносила беременность до срока родов, при отсутствии значительного кровотечения возможно, что роды произойдут естественным путем. При раскрытии шейки матки на 5—6 см врач окончательно определит вариант предлежания плаценты. При небольшом частичном предлежании и незначительных кровянистых выделениях проводится вскрытие плодного пузыря. После этой манипуляции головка плода опускается и пережимает кровоточащие сосуды. Кровотечение прекращается. В этом случае возможно завершение родов естественным путем. При неэффективности проведенных мероприятий роды завершаются оперативно.
К сожалению, после рождения ребенка остается риск развития кровотечения. Это связано со снижением сократительной способности тканей нижнего сегмента матки, где располагалась плацента, а также с наличием гипотонии и анемии, которые уже упоминались выше. Кроме того, уже говорилось о нередком сочетании предлежания и плотного прикрепления плаценты. В этом случае плацента после родов не может самостоятельно полностью отделиться от стенок матки и приходится проводить ручное обследование матки и отделение плаценты (манипуляция проводится под общим наркозом). Поэтому после родов женщины, имевшие предлежание плаценты, остаются под пристальным контролем врачей стационара и должны тщательно выполнять все их рекомендации.
Нечасто, но все же бывают случаи, когда, несмотря на все усилия врачей и проведенную операцию кесарева сечения, кровотечение не останавливается. В этом случае приходится прибегать к удалению матки. Иногда это является единственным способом сохранить жизнь женщины.
МЕРЫ ПРЕДОСТОРОЖНОСТИ
Следует также отметить, что при предлежании плаценты следует всегда иметь в виду возможность развития сильного кровотечения. Поэтому необходимо обговорить с врачом заранее, что делать в таком случае, в какой стационар ехать. Оставаться дома, даже если кровотечение необильное, опасно. Если предварительной договоренности нет, нужно ехать в ближайший родильный дом. Кроме того, при предлежании плаценты нередко приходится прибегать к переливанию крови, поэтому, если вам поставили такой диагноз, узнайте заранее, кто из родственников имеет ту же группу крови, что и вы, и заручитесь его согласием при необходимости сдать для вас кровь (родственник должен заранее сдать анализы на ВИЧ, сифилис, гепатиты).
Хотя предлежание плаценты – серьезный диагноз, современная медицина позволяет выносить и родить здорового ребенка, но лишь при условии своевременной диагностики этого осложнения и при неукоснительном соблюдении всех назначений врача.
Когда все будет уже позади и вы с малышом окажетесь дома, постарайтесь правильно организовать свою жизнь. Старайтесь больше отдыхать, правильно питайтесь, обязательно гуляйте с малышом. Не забывайте о поливитаминах и препаратах для лечения анемии. По возможности, не отказывайтесь от грудного вскармливания. Это не только заложит фундамент здоровья малыша, но и ускорит восстановление вашего организма, т.к. стимуляция соска при сосании заставляет матку сокращаться, снижая риск послеродовых кровотечений и воспалений матки. Желательно, чтобы первое время вам кто-то помогал в уходе за ребенком и домашних делах, ведь ваш организм перенес непростую беременность, и ему необходимо восстановиться.