липоматоз поджелудочной железы что это такое как лечить
Липоматоз поджелудочной железы
Поджелудочная железа является органом пищеварительной системы, который занимается выработкой пищеварительных ферментов. Однако в силу постоянных и иногда чрезмерных нагрузок в железе начинают развиваться патологические процессы, которые выводят ее работу из строя. Среди них находится и липоматоз. Заболевание весьма опасное, так как оно не поддается лечению. А что такое липоматоз поджелудочной железы и как он проявляется, вы сейчас и узнаете.
Липоматоз – это…
В медицине липоматозом именуют состояние, при котором клетки поджелудочной железы подвергаются патологическим процессам, вследствие чего замещаются жировой или соединительной тканью. Данный процесс не обратим. Если он начал развиваться, восстановить работу клеток становится невозможным, а это значит, что после возникновения этого заболевания поджелудочная железа уже никогда не будет работать так, как прежде. Обуславливается это тем, что жировые клетки не могут функционировать так, как это делали клетки поджелудочной.
Липоматоз имеет еще несколько названий – жировой липоматоз, стеатоз, фибролиматоз, гепатоз. Основной причиной его возникновения является отмирание клеток поджелудочной железы. Как правило, такое явление наблюдается при развитии острых или длительных хронических болезней, например, панкреатита или панкреонекроза. И чтобы сохранить свою целостность, железа начинает вырабатывать клетки, которые являются так называемым стройматериалом для нее.
Таким образом, получается, что липоматоз – это естественная защитная реакция организма, которая, к сожалению, не добавляет здоровья, а наоборот, отнимает его. Вместо здоровых и функционирующих клеток в поджелудочной начинают преобладать жировые или соединительные включения. Однако ни те, ни другие не могут выполнять функций, а потому работа железы нарушается.
Провоцирующие факторы
Причины возникновения липоматоза поджелудочной железы до сих пор не установлены. Однако как утверждают ученые, если липомы формируются в других внутренних органах, то риск их возникновения в железе возрастает в несколько раз.
Параллельно с этим врачи выделяют заболевания, которые, как правило, диагностируются:
Ученые предполагают, что вышеописанные соматические заболевания могут не только спровоцировать липому поджелудочной, но и являться следствием этой болезни. Поэтому если у человека было диагностировано данное заболевание, ему необходимо периодически проходить профилактические обследования, чтобы своевременно выявить осложнения и начать их лечение.
Симптомы
При развитии липоматоза поджелудочной симптомы могут быть разными. Все зависит от течения болезни и степени пораженности органа. Если жировые и соединительные включения имеют маленькие размеры и равномерно рассеяны по всей железе, то в этом случае никакой симптоматики, которая бы заставила человека обратиться к врачу, нет. Мелкие диффузные изменения не оказывают давления на паренхиму органа, следовательно, не препятствуют ее нормальному функционированию. В данном случае выявление патологии происходит совершенно случайно во время прохождения УЗИ на предмет другого заболевания.
Как правило, во время ультразвукового исследования врач дает оценку общему состоянию поджелудочной, сопоставляя ее размеры с нормальными значениями. Если же какие-то ее участки имеют уплотнения, то это уже говорит о развитии некоторых заболеваний, которые могут привести к возникновению некроза или липоматоза. Поэтому при выявлении во время УЗИ даже незначительных отклонений от нормы пациенту необходимо обратить внимание на этот орган и пройти более детальное обследование, которое позволит установить точную причину подобных изменений.
В том случае, если в органе уже имеются включения по типу жировой ткани, то об этом «рассказывает» эхогенность органа (его способность отражать ультразвуковые волны). Она становится неравномерной, что позволяет понять, какие именно участки поджелудочной подверглись патологическим процессам.
Если же жировые включения имеют большие размеры, то это приводит к серьезным изменениям в работе поджелудочной, что проявляется различными признаками:
Степени развития липоматоза поджелудочной
Говоря о стадиях развития липоматоза поджелудочной, следует отметить, что в этом случае мнения специалистов немного расходятся, хотя каждое утверждение имеет свое право на жизнь. Если рассматривать это заболевание со стороны распространенности патологических процессов, то в этом случае болезнь имеет три степени своего развития. Липоматоз поджелудочной железы 1 степени характеризуется поражением не более 30% клеток органа, 2 степени – от 30% до 60%, 3 степени – более 60%.
Но существует еще одно мнение. Если, например, у человека наблюдается очаговая липома, поражающая отдельные участки поджелудочной, например, околопроточные зоны, то в этом случае функциональность органа значительно снижается, хотя по степени распространенности патологии она может относиться к первой стадии, при развитии которой у пациентов вообще отсутствуют какие-либо признаки болезни.
А когда протоки сдавливаются, то это становится причиной серьезных пищеварительных расстройств, которые могут проявляться тошнотой, диареей, коликами и прочими симптомами. Да и в целом общее состояние больного ухудшается, что влияет на его работоспособность и приводит к повышенной утомляемости.
Но есть и еще одна группа специалистов, которые классифицируют липоматоз поджелудочной следующим образом:
Лечение
Лечение липоматоза поджелудочной железы может происходить несколькими способами:
Лечебная терапия медикаментами показана в том случае, если жировые включения в поджелудочной имеют маленькие размеры и носят рассеянный тип, то есть равномерно располагаются по всей железе и не препятствуют ее функционированию. А вот если жировые включения сливаются, образуя «островки», сдавливают протоки поджелудочной и становятся причиной нарушения ее функциональности, то в этом случае показано хирургическая терапия, при которой осуществляется удаление патологических очагов.
Что касается консервативного лечения, то оно включает в себя:
Питание при липоматозе поджелудочной железы
Диета при лимопатозе поджелудочной железы – один из важнейших и ключевых моментов лечения данной патологии. Так как она сопровождается необратимыми процессами в поджелудочной, устранить пораженные участки уже не получится. Поэтому основной целью терапии является приостановить развитие патологических процессов. И в этом сможет помочь только правильное питание. Оно позволит предотвратить прогрессирование болезни и избежать появление осложнений, при которых придется делать операцию.
Основа диеты – это дробное питание. Хотя оно и является принципом правильного питания, в современном обществе оно воспринимается как некое исключение или принуждение, но сейчас не об этом. Итак, больному, у которого был диагностирован липоматоз, необходимо кушать до 5 раз в день небольшими порциями.
Что касается самой пищи, то в этом случае назначается лечебный стол №5, который в принципе показан всем людям, страдающим от болезней поджелудочной. Он имеет некоторые ограничения в питании, которые предполагают под собой исключение из повседневного рациона следующих продуктов:
Лечебный стол №5 хорош тем, что он обладает липотропными свойствами, препятствует дальнейшему набору веса и при этом обеспечивает человеческий организм всеми необходимыми питательными веществами. Но чтобы употребляемая пища действительно давала пользу и препятствовала дальнейшему развитию липоматоза, она должна готовиться по определенным правилам. Все блюда должны вариться, тушиться без добавления масла или готовиться на пару. А вот употреблять блюда лучше в протертом и теплом виде.
Горячие, холодные и цельные кусковые блюда противопоказаны при этом заболевании, так как они раздражают слизистые поджелудочной и усиливают выработку пищеварительных ферментов, что оказывает на нее дополнительную нагрузку и может привести к прогрессированию в ней патологических процессов.
Мясные блюда (тефтели, котлеты, кнели и т.д.) не противопоказаны больным, но готовить их следует только из нежирных сортов мяса, например, курицы, телятины, крольчатины и т.д. То же самое касается и рыбных блюд. Однако основную часть рациона должны составлять овощи, а именно:
Также обязательным является употребление круп – гречки, овсянки, риса. В них содержится масса полезных веществ, которые требуются организму для нормального функционирования. Молочные и кисломолочные продукты (кефир, сметана, творог и т.д.) также должны находиться в ежедневном рационе больного, однако перед их употреблением следует внимательно смотреть жировой процент продукта. Он не должен превышать 2,5%.
Лечебный стол №5 весьма разнообразен. Он не заставляет человека голодать или испытывать постоянное ощущение голода. Как показывает практика, наиболее тяжелыми днями для пациентов являются первые 3-4 дня соблюдения диеты. Затем их организм привыкает к новому режиму и питанию, после чего никакого дискомфорта не испытывается.
Липоматоз поджелудочной железы – заболевание серьезное. И к его лечению следует подходить со всей ответственностью. Если пациент будет строго следовать правилам диетического питания, то наличие данной болезни никак не скажется на его общем самочувствии и качестве жизни. Но если же он будет и дальше питаться неправильно, то это станет причиной прогрессирования болезни и может привести к серьезным последствиям.
Липоматоз поджелудочной железы
Что такое липоматоз поджелудочной железы?
Липоматоз поджелудочной железы – прогрессирующая патология, в ходе которой происходит замена клеток поджелудочной железы жировыми клетками, не способными выполнять возложенную на них функцию. У этого заболевания есть и другое название – стеатоз (или дистрофия).
Симптомы липоматоза
Довольно часто заболевание проходит бес симптомов, почувствовав которые пациент мог бы обратиться в больницу. Симптомы не появляются в тех случаях, когда жировые клетки расположены по всей поджелудочной железе небольшими островками. Именно от количества и размеров жировых включений зависит степень выраженности симптомов. По этой причине на начальном этапе недуг протекает без каких-либо признаков. Постепенно жировая ткань начинает увеличиваться, это и приводит к появлению первых проявлений болезни. Вследствие разрастания липоматозного очага в железе происходят структурные нарушения, которые препятствуют поступлению в кишечник необходимых ферментов.
Человек, страдающий от липоматоза поджелудочной железы, чувствует симптомы, характерные для нарушения пищеварения:
Дискомфорт и тяжесть в животе, возникающая после еды.
Болевые ощущения в подреберной области.
Недомогание и общее снижение работоспособности.
Причины появления липоматоза
Липоматоз провоцирует деструктивные изменения, возникающие в поджелудочной железе. Из-за роста жировой ткани нарушается обмен веществ. Есть предположение, что на возникновение заболевания может оказывать наследственность.
Значительно повышается риск появления заболевания из-за нарушения гормонального фона, при наличии сложных хронических заболеваний, избыточной массы тела.
Среди причин, провоцирующих рост жировой ткани на месте здоровых клеток, стоит выделить следующие:
Воспалительные процессы поджелудочной железы.
Токсическое поражение органа, возникающее из-за злоупотребления курением и нерационального приема лекарственных препаратов.
Степени развития липоматоза поджелудочной железы
Медики-клиницисты выделяют несколько теорий деления степеней липоматоза. Если в качестве критерия взять степень распространения патологии, то заболевание делится на три степени:
I степень. На этом этапе заболевание протекает бес симптомов. Работа железы компенсируется, а патологический процесс охватывает не более 30% органа.
II степень. Степень поражения железы охватывает от 30 до 60%. Появляются первые симптомы в виде нарушения пищеварительного процесса.
III степень. Очаг поражения охватывает более 60% органа, нарушая его работу. Вследствие этого железистые клетки не могут производить необходимые ферменты и гормоны. Кроме того, из-за этого перестает вырабатываться инсулин. Именно неконтролируемый уровень глюкозы и является основной причиной осложнений при липоматозе.
Есть и другое мнение врачей, на основании которого выделяется две стадии липоматоза:
Диффузный, или мелкоочаговый.
Островковый, при котором возникают большие островковые пятна.
При появлении симптомов нарушения пищеварения требуется срочно обратиться к врачу. Только специалист может поставить верный диагноз.
Диагностика липоматоза поджелудочной железы диагностируется только посредством УЗИ-исследования. На снимках показывается нормальный размер органа с повышенной эхогенностью его структуры. Именно этот факт и свидетельствует о возникновении патологического процесса поджелудочной железы.
Для постановки окончательного диагноза проводится биопсия. В случае обнаружения патологических жировых клеток специалист назначает требуемое лечение.
Лечение липоматоза поджелудочной железы
Чаще всего липоматоз поджелудочной железы лечат консервативными методами. Оно подразумевает следующее:
Пересмотр и коррекция ежедневного рациона.
Борьбу с излишней массой тела.
Избавление от вредных привычек: курения, употребления алкоголя.
Ведение здорового образа жизни.
Кроме этого, назначается дополнительная терапия, которая направлена на нормализацию пищеварения и восстановления гормонального дефицита.
Консервативное лечение подразумевает и лечение сопутствующих заболеваний (если есть), таких как:
Подбор терапии при сахарном диабете.
Если консервативное лечение не оказывает ожидаемого эффекта, производится удаление участков липоматоза хирургическим путем.
Диета при липоматозе поджелудочной железы
Так как изменения, которые происходят при липоматозе, являются необратимыми, необходимо сконцентрироваться на его терапии. Первостепенное значение в ней имеет диета, которая помогает предотвратить распространение жировых клеток. Врачи уделяют ей особое внимание. Основа такой диеты – дробное питание. Питаться нужно небольшими порциями, по 5-6 раз в день. Готовить пищу рекомендуется на пару, без добавления растительного масла. Потребуется исключить из рациона жирную, жареную пищу, сладости, острые блюда, копчености, алкоголь.
Необходимо употреблять в пищу нежирные сорта мяса и рыбы, молочные продукты, овощи, разнообразные крупы, в число которых входит гречка, рис и овес. Суточная энергетическая потребность не должна превышать 2800 калорий.
Следует отметить, что липоматоз представляет собой серьезное заболевание, которое требует квалифицированного лечения. При появлении малейших симптомов болезни следует обращаться к врачу. Только в этом случае вы сможете предотвратить распространение болезни и появление осложнений. Если не получить своевременную помощь, недуг обретет очень серьезную форму, лечение которой потребует оперативного вмешательства.
Ни в коем случае нельзя заниматься самолечением и пытаться скорректировать свой рацион самостоятельно. Грамотное лечение и диету сможет назначить только специалист.
Поджелудочная железа – это важный орган пищеварительной системы, обладающий смешанной функцией: внешней (экзокринной) и внутренней (эндокринной). Функция внешней секреции состоит в выделении панкреатического сока, который содержит пищеварительные ферменты, необходимые для полноценного переваривания пищи. Эндокринная функция.
Распространение хронического панкреатита происходит в результате затяжного воспалительного процесса, протекающего в поджелудочной железе. Наиболее подвержены заболеванию мужчины старше 40, однако в последние годы наблюдается рост случаев хронического панкреатита у женщин, у лиц более молодого возраста.
Поджелудочная железа – это внутренний орган, который необходим для усвоения глюкозы, поступающей в организм человека с пищей. Она выделяет такие гормоны как глюкагон и инсулин, а также другие ферменты и гормоны, необходимые чтобы правильно усваивать пищу. Воспаление этого органа называется панкреатитом. Если ферменты застаиваются в.
Одним из важнейших органов пищеварительной системы, который позволяет ей слаженно функционировать является поджелудочная железа. Она вырабатывает как пищеварительные ферменты, так и гормоны (инсулин и глюкагон), которые, в свою очередь, регулируют уровень сахара в крови. Для того, чтобы орган нормально функционировал, необходимо правильно его «кормить».
Панкреатит – это не та болезнь, о которой можно благополучно забыть и ждать самостоятельного выздоровления поджелудочной железы. Если имеется даже подозрение на эту патологию, то следует безотлагательно обратиться к врачу. В зависимости от тяжести болезни, она может лечиться как в домашних условиях, так и в стационаре.
Самая распространенная причина панкреатита – это нерациональное питание с избытком жирных и острых блюд и злоупотребление алкоголем. Для этого заболевания характерны опоясывающие боли в эпигастральной области живота, которые могут отдавать в поясницу. В отличие от язвы желудка боль не сопровождается изжогой, не увеличивается.
Поджелудочная железа – это орган внутренней секреции, который вырабатывает гликоген, инсулин и панкреатический сок. Первый является запасным питательным веществом для организма. Он представляет собой своеобразный резерв энергии, который используется организмом при необходимости.
Воспаление поджелудочной железы, или просто панкреатит – одно из самых неприятных и сложно поддающихся лечению заболеваний ЖКТ. Его возникновению способствуют вредные привычки и нездоровый рацион, перенасыщенный жирами и пищевыми добавками. Вот почему под влиянием современного городского образа.
Другие уточненные болезни поджелудочной железы (K86.8)
Версия: Справочник заболеваний MedElement
Общая информация
Краткое описание
К данной подрубрике отнесены состояния, различающиеся как по морфологическим признакам, так и по этиологии и патогенезу. Чаще всего они связаны с острым или хроническим панкреатитом (включая алкогольный хронический панкреатит), но не ограничиваются ими.
* Образный термин, введенный в 1887 г. по визуальной аналогии поражения поджелудочной железы с циррозом печени.
** Термин «панкреатонекроз» является скорее патологоанатомическим, нежели клиническим, ввиду чего использовать его в качестве клинического диагноза не совсем верно. Под термином «тотально-субтотальный панкреонекроз» понимается деструкция поджелудочной железы с поражением всех отделов (головка, тело, хвост). Абсолютно тотальный панкреонекроз не встречается.
Этиология и патогенез
Атрофия поджелудочной железы является следствием (стадией) хронического панкреатита (в том числе обструктивного, некалькулезного и калькулезного хронического панкреатита). Атрофия может сочетаться с фиброзом ПЖ.
Также атрофия или фиброз ПЖ могут возникать вследствие следующих причин:
— атеросклероз;
— старческие изменения ПЖ;
— сахарный диабет;
— оперативные вмешательства на ПЖ;
— нарушения питания.
Патологическая и физиологическая атрофия отличаются по этиологии и качественным особенностям. В основе атрофии лежит преобладание процессов диссимиляции над процессами ассимиляции, что связано со снижением активности цитоплазматических ферментов.
Недоразвитие (инфантилизм) поджелудочной железы (клинический синдром Кларка-Хэдфилда) является врожденной формой недостаточности секреции гормонов ПЖ, включая инсулин. Этиология доподлинно неизвестна. Страдают дети младшего возраста.
Панкреонекроз протекает в нескольких видах:
Липоматоз поджелудочной железы
В медицинской литературе существует несколько терминов для описания состояния, которое характеризуется повышенным содержанием жира в поджелудочной железе:
Неалкогольная жировая болезнь поджелудочной железы (НАЖБП) является синонимом стеатоза поджелудочной железы, который не вызывается потреблением алкоголя, вирусными инфекциями, токсинами или врожденными метаболическими синдромами, но связан с резистентностью к инсулину, недоеданием, ожирением, метаболическим синдромом или возрастом.
Распространенность жировой болезни поджелудочной железы составила 25,9%. У пациентов с жировой поджелудочной железой достоверно выше
Жирная поджелудочная железа — распространенное заболевание. Существуют значимые взаимосвязи между ишемической болезнью сердца, неалкогольной жировой болезнью печени и атеросклерозом с жировой болезнью поджелудочной железы.
К факторам риска стеатоза поджелудочной железы относятся возраст, ожирение, висцеральное ожирение, сахарный диабет 2-го типа.
К дополнительным причинам можно отнести такие факторы, как мужской пол, европеоидная и монголоидная раса, гипертриглицеридемия и признаки метаболического синдрома (МС)
Как правило, отсутствуют клинические проявления, для него характерно бессимптомное течени е. При незначительном или умеренном накоплении жира в
поджелудочной железе клиническая симптоматика отсутствует. Нередко у пациентов со 
симптом общепринято считать признаком хронического панкреатита, однако признак не является специфичным.
Липоматоз поджелудочной железы у половины пациентов манифестирует симптомами, которым не придают значения:
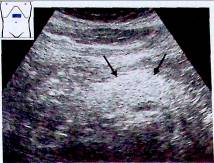
Чувствительность диагностики стеатоза поджелудочной железы при помощи УЗИ варьирует от 37 до 94%, специфичность – от 48 до 100%.
Согласно классификации J.S. Lee et al. и A. Smereczyński, K. Kołaczyk, выделяют три
степени тяжести стеатоза ПЖ:
• I степень – эхогенность поджелудочной железы равна эхогенности жировой ткани в области верхней брыжеечной артерии. Размеры поджелудочной железы
не увеличены, эхогенность равномерно повышена, контур гладкий, хорошо визуализируются селезеночная вена, верхняя брыжеечная артерия и панкреатический проток;
• II степень – повышенная эхогенность на фоне ослабленного сигнала в удаленной,
дорсальной части поджелудочной железы (сниженная проводимость акустического сигнала, затухание УЗ-сигнала за задней поверхностью поджелудочной железы), нечеткие края селезеночной вены и протока поджелудочной железы с практически невизуализируемой областью верхней брыжеечной артерии;
• III степень – снижение УЗ-проводимости поджелудочной железы, волнообразные (извитые), нечеткие контуры, не визуализируются селезеночная вена, область верхней брыжеечной артерии и проток поджелудочной железы.
При УЗИ у стеатоз поджелудочной железы есть ряд важных особенностей, он проявляется:
Для оценки состояния ПЖ применяют компьютерную рентгенологическую и магнитно-резонансную томографии.При КТ плотность поджелудочной железы в единицах Hounsfield снижается и становится примерно равной таковой у селезенки. Граничная точка для диагностики стеатоза поджелудочной железы при КТ пока не определена. Современная МРТ-техника в состоянии не только констатировать размеры органа и гомогенные изменения структуры при стеатозе, но и оценить содержание липидов, а при протонной магнитно-резонансной спектроскопии количественно оценить содержание триглицеридов.
Тут, напомню, что жировые клетки являются буфером, защищающим ткань от избыточного действия инсулина. Адипоциты также могут замещать функциональную ткань, подвергшуюся некрозу, поскольку жировая ткань, как соединительная формируется из мезенхимальных клеток. Инфильтрация клеток является следствием избыточного действия инсулина.
Для стеатоза поджелудочной железы характерны
повышение
снижение
наличие
В то же время при обострении хронического панкреатита наблюдаются более высокие значения показателей воспаления, таких как уровень лейкоцитов, скорость оседания эритроцитов и активность амилазы.
Согласно данным исследований, проведенных в 2012 г. в отделении гастроэнтерологии, гепатологии и нутрициологии Питтсбургского университета (США), установлено, что объем висцерального жира пропорционален объему панкреатического, а масштабы панкреатического некроза пропорциональны объему панкреатического жира. https://umedp.ru/articles/mesto_ingibitorov_protonnoy_pompy_v_lechenii_nekislotozavisimykh_zabolevaniy_vosemnadtsataya_rossiys.html
Масштабы панкреатического жира пропорциональны объему панкреатического некроза.
Таким образом, липоматоз поджелудочной железы отражение репарации после некроза поджелудочной железы, является предиктором прогрессирующего фиброза. https://pubmed.ncbi.nlm.nih.gov/30269271/
Патогенез жирового замещения https://pubmed.ncbi.nlm.nih.gov/27678349/
Неалкогольная жировая болезнь поджелудочной железы независимо связана с тяжестью острого панкреатита https://pubmed.ncbi.nlm.nih.gov/31233410/
Рассмотрим его причины.
Острый панкреатит классически характеризуется
острым химическим воспалением самой поджелудочной железы,
перипанкреатических тканей и даже отдаленных органов.
Острый панкреатит бывает двух морфологических типов: интерстициальный отечный панкреатит, не связанный с каким-либо некрозом тканей, и некротизирующий панкреатит, при котором паренхима поджелудочной железы с различным количеством внепанкреатической ткани/жира подвергается некрозу или без него. https://pubmed.ncbi.nlm.nih.gov/27010174/
Наличие, степень и локализация панкреонекроза не зависят от этиологии острого панкреатита https://pubmed.ncbi.nlm.nih.gov/29280919/
Панкреатит является болезнью аутодигестии — самопереваривания. https://pubmed.ncbi.nlm.nih.gov/30660731/
Для понимания механизма развития аутодигестии следует заметить, что ПЖ постоянно производит ферменты для лучшего усвоения белковой, жирной и углеводистой пищи (протеазы, нуклеазы, липаза, амилаза) — экскреторная функция железы. Всего в сутки выделяется около 1,5 литров панкреатического сока. Вырабатываемые ферменты в железе находятся в неактивном состоянии, пока они не покинут панкреатические протоки и не попадут в 12-перстную кишку. Там под воздействием пищи и желчи они становятся активными и участвуют в усвоении пищи. Протеолитические ферменты железы (трипсиноген, хемотрипсиноген, проэластаза и неактивная форма фосфолипазы А) активируются в поджелудочной железе, не попадая в просвет кишечника. Факторами активации панкреатических протеаз в самой железе считают эндо- и экзотоксины, вирусные инфекции, ишемию, травму железы и другие этиологические факторы острого панкреатита. Активированные протеазы теперь уже сами выступают факторами активации проферментов. Активированные проферменты поджелудочной железы, и трипсин в особенности, переваривают клеточные мембраны и вызывают протеолиз, что приводит к эмиграции крови в интерстиций (геморрагический панкреатит), обуславливает отек, а также коагуляционный и жировой некроз стромы железы и ее дифференцированных клеток. Деструкция клеток железы обуславливает еще большее высвобождение в ней активированных ферментов, что усиливает аутодигестию. Через аутодигестию поврежденная железа становится источником массивного высвобождения кининов-вазодилятаторов. Аутодигестия железы приводит к ее первичной альтерации как индуктору воспаления в железе. Во многом через вторичную альтерацию при воспалении аутодигестия выходит за пределы железы и повреждает прилежащие ткани. Распространенный очаг воспаления при панкреатите служит причиной системной воспалительной реакции и септического шока.
Пересмотренная классификация Атланты 2012 года переопределила паттерны панкреатического некроза и местных осложнений при остром панкреатите. Новизна классификации Атланта заключалась в том, что она подчеркивала, что внепанкреатический жировой некроз, приводящий к изолированному некрозу, связан с плохим прогнозом. И наоборот, свободная жидкость считалась менее связанной с осложнениями. https://pubmed.ncbi.nlm.nih.gov/31929970/
Стеатоз поджелудочной железы регистрируется перед возникновением СД2. У пациентов с нарушением теста толерантности к глюкозе и повышенной инсулинорезистентностью панкреатический жир имеет отрицательную корреляцию с секрецией инсулина.
Есть данные, что даже при отсутствии диабета неалкогольная жировая болезнь поджелудочной железы отрицательно коррелирует с функцией b-клеток.
В то же время результаты одного из недавних обзоров показали безвредность стеатоза и отсутствие его липотоксического воздействия на b-клетки van Raalte DH, van der Zijl NJ, Diamant M. Pancreatic steatosis in humans: cause or marker of lipotoxicity? Curr. Opin. Clin. Nutr. Metab. Care. 2010. 13: 478–85 Естественное течение бессимптомного стенозирующего панкреонекроза. https://pubmed.ncbi.nlm.nih.gov/30467075/
Обследовано сорок три пациента с бессимптомным течением заболевания. Размер бессимптомного стенозирующего панкреонекроза колебался от 5 до 16 см (в среднем 8,2 ± 2,2 см). Локализацией бессимптомного стенозирующего панкреонекроза были головка, туловище и хвост поджелудочной железы. 5 (11%), 34 (79%) и 4 (10%) пациента соответственно. У тридцати из 43 пациентов (70%) не было никаких осложнений в течение ожидаемого периода ведения в течение 3 недель-32 месяцев, причем у 13 (30%) пациентов спонтанное разрешение возникло в течение 6,2 ± 3,4 месяцев. У тринадцати (30%) пациентов в течение 3,2 ± 1,3 мес появились симптомы или развились осложнения.
Другой формой является гипертриглицеридемический панкреатит. Сообщается, что гипертриглицеридемия вызывает 1-4% эпизодов острого панкреатита, а также участвует в более чем половине случаев гестационного панкреатита.
Основные патофизиологические концепции включают
Клинические особенности пациентов с ХТГП, как правило, не отличаются от пациентов с острым панкреатитом других причин, и есть некоторые доказательства того, что ХТГП ассоциируется с более высокой степенью тяжести или более высокой частотой осложнений.
Аспекты физиологии и патофизиологии экзокринной поджелудочной железы, которые интенсивно обсуждались и изучались в течение последних нескольких лет:
Снижение массы тела приводит к уменьшению содержания жира в поджелудочной железе.