лимфодемия что это такое фото
Лимфедема – это патологическое состояние, сопровождающееся нарастающим отеком мягких тканей пораженной области (чаще всего – нижних конечностей). Проявляется увеличением объема пораженной части тела, ощущением распирания и тяжести, трофическими нарушениями. Лимфедема диагностируется при помощи УЗС сосудов, лимфангиографии, лимфосцинтиграфии. Лечение в начальных стадиях консервативное (бандажирование, массаж, пневмокомпрессия), при его неффективности применяются хирургические методики.
МКБ-10
Общие сведения
Лимфедема – врожденное или приобретенное состояние, в основе которого лежит лимфостаз и лимфатический отек пораженной части тела. Отек при лимфедеме развивается из-за нарушения оттока жидкости по лимфатическим сосудам. Заболевание широко распространено. Нарушение оттока лимфы различной степени наблюдается у каждого десятого жителя Земли. Более 10 миллионов людей во всем мире страдают от лимфедемы, развившейся на фоне хронической инфекции. Больные лимфедемой составляют 2,5-7% всех пациентов с поражением периферических сосудов.
Причины
В зависимости от этиологических предпосылок выделяют два типа лимфедемы:
Симптомы лимфедемы
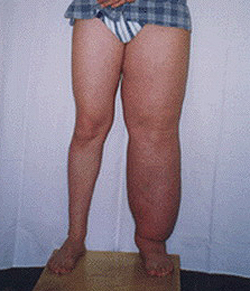
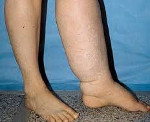
Врожденная лимфедема вначале поражает дистальные отделы конечностей (стопы или кисти). У пациентов появляется безболезненный плотный отек пальцев, распространяющийся на стопу и голеностопный сустав (при поражении верхней конечности – на кисть и лучезапястный сустав). По мере прогрессирования лимфедемы отеки распространяются на голень и бедро. Ноги больного становятся похожими на колонны. В области суставов со временем образуются складки из отечных мягких тканей. Складки на тыле стопы не выражены. Кожа напоминает апельсиновую корку.
При приобретенной лимфедеме в первую очередь поражаются проксимальные отделы конечностей, чуть ниже уровня поврежденных лимфатических узлов на бедре или плече. В последующем отек распространяется на дистальные отделы конечностей. При сборе анамнеза следует учитывать, что лимфедема может развиться в отдаленные сроки после поражения или удаления лимфатических узлов. Иногда первые признаки заболевания появляются спустя 10-15 лет после операции, травмы или облучения.
Осложнения
При лимфедеме нарушается питание тканей. Возникают участки гиперкератоза. Измененная кожа трескается, появляются язвы. Иногда развиваются лимфатические свищи между пальцами. Лимфедемы любого генеза часто осложняются рожистым воспалением, которое может стать причиной флегмоны, вызывает облитерацию сохранных лимфатических сосудов и приводит к быстрому прогрессированию заболевания. При длительном течении болезни (особенно – в случае вторичной лимфедемы) может развиться лимфоангиосаркома.
Диагностика
Диагноз выставляется хирургом-флебологом на основании внешнего осмотра, измерения объема конечностей и данных анамнеза. Для оценки состояния лимфангионов (мелких лимфатических сосудов) применяется лимфангиография. При обнаружении на лимфограмме сосудов, имеющих форму бус или веретена, можно говорить о сохранности моторики. Если сосуд равномерно заполнен контрастным веществом, а его диаметр одинаков на всем протяжении, это свидетельствует о нормальной проходимости при повреждении сократительного аппарата и нарушении транспорта лимфы. При первичной лимфедеме выявляется гипоплазия лимфангионов, при вторичной – изменение формы сосудов, экстравазация, заполнение кожной лимфатической сети.
Для изучения динамики заболевания применяется лимфосцинтиграфия. Характер распространения изотопов позволяет оценить магистральный, диффузный, коллатеральный лимфоток и выявить полный лимфостаз. В последние годы лимфоангиография постепенно вытесняется новыми методами исследования. Для оценки лимфооттока и состояния лимфатической системы все чаще используется МРТ, компьютерная томография и дуплексное сканирование.
Лимфедему необходимо дифференцировать с отеками, обусловленными посттромбофлебитическим синдромом, заболеваниями почек и сердца. При подозрении на первичную лимфедему проводится дифференциальная диагностика с липедемой (синдромом болезненного ожирения ног). В отличие от лимфедемы, для липедемы характерно симметричное поражение голеней. Стопы при липедеме остаются интактными.
Лечение лимфедемы
Консервативная терапия возможна при отсутствии органических изменений мягких тканей. Пациентам назначается специальная диета, курсы лечебной физкультуры, бальнеологические и физиотерапевтические процедуры. Для уменьшения объема пораженной конечности показаны: ношение бандажа, лимфодренажный массаж, переменная аппаратная пневмокомпрессия. Комплексные методы лечения, применяющиеся в современной флебологии, позволяют замедлить развитие лимфедемы, а в ряде случаев – даже добиться регресса симптомов заболевания.
Для создания обходных путей лимфооттока проводятся операции на лимфатических путях. Лимфатические сосуды предварительно окрашивают. В ходе операции выделяют максимальное количество сосудов в области подколенной ямки или треугольника Скарпы на бедре. Сосуды пересекают, после чего их центральные концы коагулируют. Затем создают анастомозы между периферическими концами сосудов и ближайшими ветвями подкожных вен. Операция, проведенная на ранних стадиях, позволяет полностью нормализовать отток лимфы. При длительном течении заболевания после оперативного вмешательства удается добиться существенного уменьшения отека кожи и подкожной клетчатки.
Прогноз и профилактика
При выявлении лимфедемы на начальных стадиях в большинстве случаев можно не только остановить развитие заболевания, но и устранить уже имеющиеся проблемы, поэтому при первых признаках лимфедемы следует обращаться к врачу. Пациентам с нарушением оттока лимфы и повышенным риском развития лимфедемы рекомендуют не создавать дополнительных препятствий лимфооттоку (не следует носить сумочку на больной руке, скрещивать ноги при сидении или измерять АД на пораженной руке). Необходимо содержать пораженную конечность в чистоте. Не рекомендуется ходить босиком или готовить пищу без защитных перчаток.
Лимфедема
Лимфедема – это скопление лишней жидкости между тканями. Чаще всего заболевание поражает конечности (верхние и нижние). Лимфедема связана с нарушением работы и целостности лимфатических узлов и сосудов, которые играют роль фильтра в организме и являются важной частью иммунной системы. Лимфедема приводит к сильным отекам рук и ног, что вызывает множество неприятностей: возникают затруднения при движении, а пораженные ткани в большей степени подвержены рису воспаления и инфицирования с тяжелым течением. Терапию заболевания необходимо начинать при первых признаках. В этом случае вероятность торможения и устранения патологического процесса значительно увеличивается. Распознать лимфедему и назначить адекватное лечение может только специалист.
Лечение лимфедемы в Москве выполняют в Юсуповской больнице. Здесь работают врачи, которые имеют большой опыт устранения подобного недуга. В Юсуповской больнице лечение лимфедемы проводят с использованием результативных методов терапии, которые способствуют улучшению состояния пациента и восстанавливают работу систем организма.
Причины лимфедемы
Лимфедема возникает в результате повреждения или удаления лимфатических узлов и сосудов. Это достаточно распространенное заболевание, дебют которого чаще встречают в молодом возрасте. Выделяют два типа лимфедемы:
Вторичная лимфедема встречается в более чем 90% случаев. Ее развитие провоцируют хирургические вмешательства, травмы, злокачественные новообразования, тромбоз вен, лучевая терапия.
В группу риска развития лимфедемы попадают пациенты, которые перенесли следующие процедуры:
Лимфедема может проявиться через несколько месяцев после хирургического вмешательства или даже через несколько лет. Поэтому важно вовремя проходить профилактические осмотры, особенно пациентам, перенесшим лечение онкологических заболеваний.
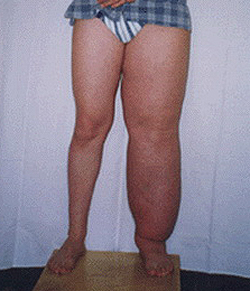
Достаточно часто лимфедема встречается у женщин после мастэктомии. Однако, данное заболевание также поражает мужчин. Выделяют такую разновидность патологии, как мошоночная лимфедема. Она формируется вследствие воспалительного заболевания лимфатических узлов паховой области. В результате патологии в области мошонки появляются плотные образования, деформирующие орган и нарушающие его функции.
Лимфедема нижних конечностей
Первичная лимфедема нижних конечностей обычно начинается со стопы. Она характеризуется плотным отеком в области пальцев, тыльной стороны стопы, голеностопного сустава. Вторичная лимфедема локализуется в проксимальном отделе конечности и постепенно распространяется на периферические отделы. На начальных этапах кожа имеет бледный окрас, безболезненна. При надавливании возникает небольшое углубление кожи, которое быстро восстанавливается. Со временем отек увеличивается, складки кожи пропадают, начинает формироваться так называемая «слоновость», когда нога теряет свои природные очертания, приобретая цилиндрическую форму.
Перед началом терапии необходимо убедиться, что причина отеков именно лимфедема нижних конечностей. Лечение начинают с дифференциальной диагностики. Заболевание отличают от отеков, связанных с варикозной болезнью, а также поражением почек и сердца. Для этого врач оценивает анамнез пациента и назначает обследование.
Лимфедема верхних конечностей
Лимфедема руки после удаления молочной железы достаточно часто наблюдается у женщин, перенесших подобную операцию. Лимфедема после мастэктомии развивается в результате нарушения целостности каналов, по которым проходит жидкость. После хирургического вмешательства пациентке показано обязательное обследование с определенными промежутками времени для своевременной диагностики лимфедемы. Покраснение кожи или боль в руке может свидетельствовать о начале развития воспаления, поэтому врач должен предложить адекватное лечение в ближайшее время.
Симптомами лимфедемы верхних конечностей могут быть:
Терапия начинается после подтверждения диагноза «лимфедема верхних конечностей». Лечение определяет специалист исходя их особенностей анамнеза пациента, степени заболевания и индивидуальных особенностей человека.
Лечение лимфедемы
Лечение патологии обычно имеет схожий сценарий, вне зависимости от того, первичная или вторичная лимфедема нижних конечностей. Лечение данной патологии будет состоять из комплекса мероприятий, которые позволяют улучшить ток жидкостей в организме и повысить его защитные функции.
Консервативное лечение лимфедемы руки и ноги буде включать следующие элементы:
Бандажирование при лимфедеме верхних конечностей рекомендуют выполнять в течение дня, во время прогулок и передвижений. На ночь следует подкладывать по ноги подушку или приобрести кровать с поднимаемым ножным концом.
В медицине еще не разработан полноценный метод лечения лимфедемы. Указанные выше методы являются способами остановить развитие процесса, но не дают гарантии полного выздоровления. Для сохранения своего здоровья необходимо своевременно посещать специалистов для исключения прогрессирования патологий, особенно, пациентам, которые находятся в группе риска развития лимфедемы.
Где лечат лимфедему в Москве
Лечение лимфедемы качественно выполняют в Юсуповской больнице. Здесь работают квалифицированные специалисты, которые подберут наиболее оптимальный метод терапии заболевания. Лечение лимфедемы в Юсуповской больнице позволяет остановить развитие патологии и улучшить состояние пациента. В больнице созданы клиники онкологического лечения и реабилитации, где выполняют эффективное лечение заболеваний различной сложности и последующее восстановление утраченных функций.
В случае развития онкологического заболевания в Юсуповской больнице можно пройти диагностику и лечение у опытных специалистов. Дальнейшее ведение пациента выполняют врачи клиники онкологии и реабилитации. В реабилитационном центре пациенту оказывают все необходимые услуги для нормализации его состояния. С пациентами работают профессиональные инструкторы ЛФК, массажисты, диетологи и другие специалисты, которые помогут вылечить лимфедему. Пациентам составляется индивидуальный план лечения в зависимости от нюансов его состояния и вида лимфедемы.
В Юсуповской больнице осуществляют лечение лимфедемы любой сложности. Врачи берутся за самые сложные случаи и добиваются максимальных результатов.
Записаться на прием к реабилитологам и другим специалистам клиники реабилитации, уточнить информацию о работе центра реабилитации и другой интересующий вопрос можно по телефону Юсуповской больницы.
Что такое шейный лимфаденит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Козлова П. Ю., стоматолога-хирурга со стажем в 6 лет.
Определение болезни. Причины заболевания
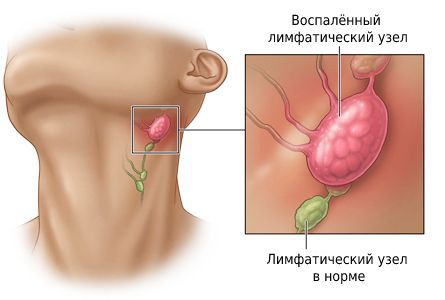
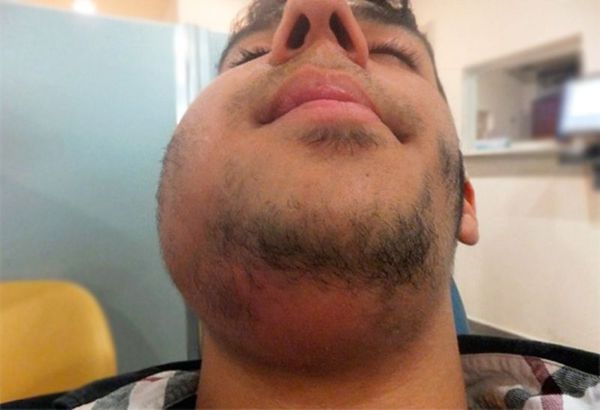
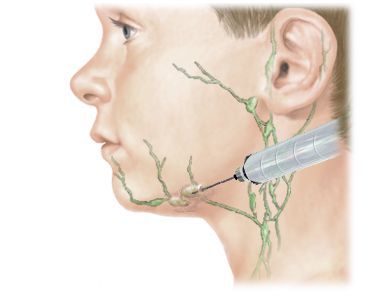
Шейный лимфаденит — это увеличение лимфатических узлов в области шеи, вызванное воспалением.
При остром лимфадените увеличенный лимфоузел становится плотным и болезненным, кожа воспалённой области краснеет, повышается местная температура и появляется слабость. При хроническом лимфадените других симптомов, кроме увеличения лимфоузла, может не быть.
Причины шейного лимфаденита
Лимфаденит может возникать из-за воспаления в зубочелюстной системе и ЛОР-органах. Реже его причиной становятся местные заболевания кожи, например фурункул, карбункул и нагноившаяся эпидермальная киста.
К развитию шейного лимфаденита могут приводить специфические и неспецифические возбудители. В первом случае лимфаденит сопровождает основное заболевание, особенности воспаления лимфоузлов напрямую зависят от возбудителя.
Во втором случае причиной становятся гнойные раны и воспалительные процессы, связанные с тканями зуба и периодонтом, например кариес, осложнённый периодонтитом. Клиническая картина от возбудителя при этом не зависит.
Возбудители специфического лимфаденита:
Возбудители неспецифического лимфаденита:
Симптомы шейного лимфаденита
Когда в организм проникают вирусы и бактерии, лимфатическая система реагирует на них одной из первых. Поэтому шейный лимфаденит может быть первым проявлением основного заболевания. Позже к нему присоединяются другие симптомы, характерные для туберкулёза, сифилиса, чумы, ВИЧ или других инфекций.
Симптомы острого лимфаденита
При остром серозном лимфадените:
Эти симптомы — повод немедленно обратиться за медицинской помощью.
При остром гнойном лимфадените клинические признаки более выражены. Возбудители воспаления и их токсины распространяются по организму и попадают в системный кровоток, поэтому интоксикация нарастает и симптомы усиливаются.
Симптомы острого гнойного лимфаденита:
На этой стадии лимфатический узел нагнаивается, но близлежащие ткани ещё не поражены. Без своевременной медицинской помощи воспаляются соседние лимфатические узлы и окружающие ткани и возникает осложнение лимфаденита — аденофлегмона.
Симптомы хронического лимфаденита
Хронический лимфаденит часто протекает без симптомов. При обострении основного заболевания, например тонзиллита или ринита, лимфоузел увеличен и причиняет умеренную боль пациенту.
Зачастую при излечении или стабилизации основного заболевания признаки лимфаденита тоже исчезают. Но иногда после нескольких обострений ткани лимфоузла разрастаются. Такой узел не болит, но увеличен. Из-за его поверхностного расположения пациенты часто самостоятельно обнаруживают изменение. Обычно они замечают, что под кожей на шее появился «перекатывающийся шарик». Это свойственно именно хроническому лимфадениту, так как лимфатический узел не сращён с окружающими тканями.
Патогенез шейного лимфаденита
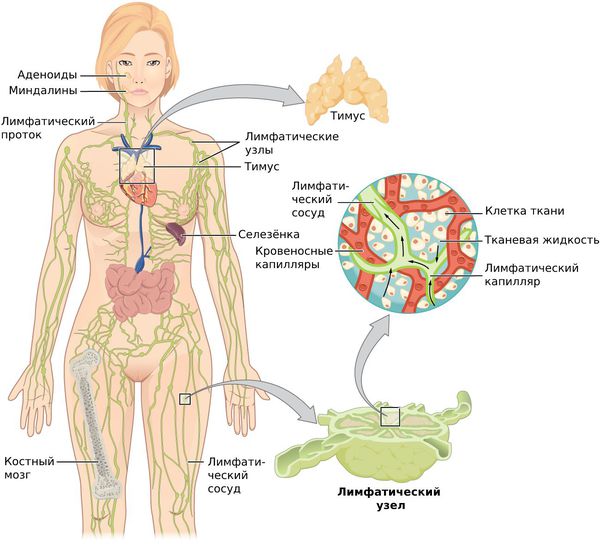
Лимфатическая система — это сеть органов, сосудов и лимфатических узлов, расположенных по всему телу.
Функции лимфатической системы:
При воспалительных процессах, чаще гнойных, лимфа (бесцветная жидкость с большим количеством лимфоцитов) с бактериями и токсинами из очага поражения поступает в лимфатические узлы — небольшие структуры, которые фильтруют лимфатическую жидкость. Проходя сквозь них, лимфа обогащается лимфоцитами и антителами и очищается от инородных частиц: микробных тел, погибших и опухолевидных клеток, пылевых частиц. Они задерживаются и уничтожаются в лимфоузлах.
Проще говоря, лимфатические узлы выступают барьером, который не даёт инфекции распространяться по организму. Однако при слабом иммунитете и высокой патогенности микробов узел инфицируется и воспаляется. Он увеличивается и становится болезненным, но окружающие ткани в патологический процесс ещё не вовлечены. Затем воспаление нарастает, поражаются близлежащие ткани и симптомы интоксикации становятся более выраженными.
В дальнейшем лимфатический узел нагнаивается. Сперва гной находится внутри него и за пределы капсулы не распространяется. Без лечения пациент чувствует себя всё хуже, гноя в лимфатическом узле становится больше, затем капсула разрывается и гнойное содержимое проникает в окружающие ткани.
Классификация и стадии развития шейного лимфаденита
По типу возбудителя
Неспецифические (клиническая картина не зависит от возбудителя):
Специфические (лимфаденит сопровождает основное заболевание, его течение напрямую зависит от возбудителя):
По типу течения заболевания
По локализации входных ворот инфекции
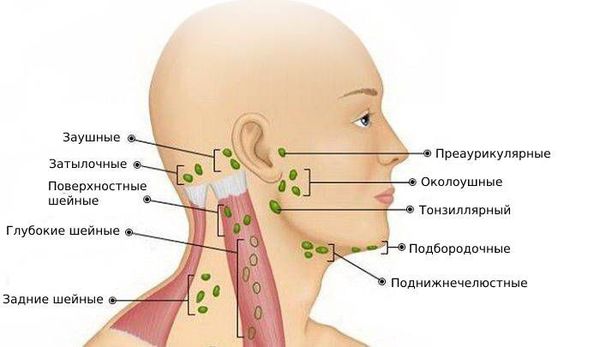
По расположению лимфоузлов
Стадии развития заболевания
На начальных стадиях ткани лимфатического узла могут либо полностью восстановиться, либо заболевание переходит в тяжёлую стадию или хроническую форму. Это зависит от характера и агрессивности возбудителя, состояния иммунитета и оказанной медицинской помощи.
При хроническом течении лимфаденита изменяется структура лимфатического узла, лимфоидная ткань разрастается, могут появиться очаги распада и некроза. В таком состоянии узел может находиться много лет, но при этом не беспокоить. Однако при снижении защитных сил организма хроническое воспаление может обостриться и возникнет гнойный процесс.
Осложнения шейного лимфаденита
При своевременном обращении к врачу неспецифический шейный лимфаденит полностью обратим. Если же визит к доктору откладывать, заниматься самолечением или игнорировать проблему, то часто развиваются осложнения.
Одно из них — аденофлегмона, или гнойное воспаление жировой клетчатки, окружающей поражённый лимфоузел. Симптомы аденофлегмоны:
Общее состояние пациента тяжёлое, ему требуется неотложная медицинская помощь.
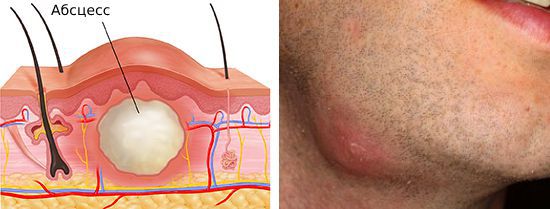
Более редкое осложнение — нагноение лимфатического узла с образованием абсцесса или флегмоны. Флегмона — острое разлитое гнойное воспаление клетчаточных пространств. В отличие от абсцесса она не имеет чётких границ.
Активное распространение инфекции в организме может приводить к тяжёлому общему осложнению — сепсису, при котором возбудитель попадает в кровь и может поразить любой орган. При сниженном иммунитете организм не справляется с инфекцией и пациент может погибнуть.
Если организм ослаблен и не может противостоять нагноению лимфатического узла, но ему удаётся не дать инфекции распространиться по организму, то очаг воспаления и здоровых тканей разграничивается. В результате образуется капсула, внутри которой накапливается гной. Со временем гноя становится больше, капсула разрывается и образуется свищевой ход, через который гной выходит наружу. Сформировавшийся свищевой ход после опорожнения абсцесса длительно заживает, и в итоге образуется грубая рубцовая ткань.
При абсцедирующем лимфадените и аденофлегмоне часто развивается тромбофлебит — опасное заболевание, при котором венозная стенка воспаляется, а в просвете сосуда образуется тромб. На фоне тромбофлебита может развиться другое серьёзное заболевание — энцефалит, или воспаление тканей головного мозга.
Диагностика шейного лимфаденита
Диагностические мероприятия при шейном лимфадените можно разделить на клинические, аппаратные и лабораторные.
Клиническое обследование
Сбор жалоб: пациент обычно отмечает боли в области поражённого лимфатического узла, признаки общей интоксикации организма и симптомы основного заболевания.
Изучение анамнеза: врач выясняет интенсивность, характер течения и время появления симптомов. Также он узнаёт о социально-бытовых условиях жизни пациента, иммунном статусе, наличии хронических и вирусных заболеваний.
Клинический осмотр: оценивается симметричность лица и шеи, наличие отёчности и покраснения. Все шейные лимфатические узлы ощупываются с обеих сторон. Если выявлен изменённый лимфоузел, то врач описывает его форму, консистенцию, размер, поверхность, расположение, болезненность, подвижность при попытках смещения и состояние симметричного лимфоузла.
Все лимфатические узлы подразделяются на два вида:
Шейные лимфоузлы в основном относятся к поверхностным, лишь некоторые из них расположены под мышцами. Поверхностное расположение облегчает диагностику — зачастую воспалённый узел визуально заметен без дополнительных методов.
Аппаратные методы
К ним относятся ультразвуковое исследование (УЗИ), компьютерная томография (КТ) и магнитно-резонансная томография (МРТ).
Ультразвуковая диагностика основана на способности звуковых волн отражаться от разных структур организма.
На УЗИ выявляют:
Метод компьютерной томографии использует рентгеновское излучение. При помощи аппарата КТ делаются послойные снимки, а компьютерная программа собирает их в трёхмерное изображение.
Компьютерная томография позволяет:
При проведении КТ черепа можно выявить причины заболевания, например воспаление в области внутреннего уха, в тканях, окружающих зуб, и в полости верхнечелюстной пазухи.
МРТ схожа с КТ, однако точнее и безопаснее, так как проводится без рентгеновского излучения.
Лабораторные методы
Дифференциальная диагностика
Лечение шейного лимфаденита
Устранение первичного очага инфекции
К шейному лимфадениту часто приводит острый или обострившийся периодонтит и осложнения запущенного кариеса, например острый гнойный периостит.
Если зуб можно сохранить, то корневые каналы очищают и пломбируют. Если восстановить зуб невозможно, то его удаляют. При сформировавшемся гнойном очаге больной зуб лечат или удаляют, абсцесс вскрывают. Если шейный лимфаденит развился из-за заболевания ЛОР-органов, также следует устранить очаг острого воспаления.
Медикаментозная терапия
Физиотерапевтическое лечение
Физиотерапевтические методы применяют в России для уменьшения сроков медикаментозного лечения, однако научно обоснованных доказательств их эффективности недостаточно.
Хирургическое вмешательство
Вскрытие гнойного очага показано при гнойной форме лимфаденита и аденофлегмоне. В зависимости от размеров очага операция проводится под местной или общей анестезией. При хирургическом вмешательстве гнойное содержимое и ткани распавшегося лимфатического узла удаляются.
После хирургической обработки в рану помещают дренаж, который обеспечивает отток гноя и не даёт краям раны срастаться. Затем рану обрабатывают, обновляют её края и ушивают.
Дезинтоксикационная терапия
Диета
Рекомендовано сбалансировано питаться и потреблять достаточно витаминов, макро- и микроэлементов.
Особенности лечения лимфаденита
Лечение шейного лимфаденита напрямую зависит от стадии и формы заболевания.
При остром серозном лимфадените особое внимание уделяется первичному очагу воспаления: воспалительным заболеваниям зубов, полости рта и ЛОР-органов. Если первичный воспалительный процесс остановить на ранних стадиях, то симптомы острого серозного лимфаденита также становятся менее выраженными.
При развитии гнойной формы устраняют первичный очаг, вскрывают гнойник и удаляют ткани распавшегося лимфоузла. Пациент обычно находится в больнице под круглосуточным наблюдением. Проводятся ежедневные перевязки, назначают антибактериальную, противовоспалительную, антигистаминную и дезинтоксикационную терапию.
При хроническом гиперпластическом лимфадените поражённый лимфатический узел удаляют, лечение также проводится в больнице. Фрагменты тканей отправляют в лабораторию, обрабатывают и исследуют под микроскопом. Эта процедура позволяет исключить онкологическое заболевание и предупредить его развитие.
Прогноз. Профилактика
Прогноз благоприятный, если своевременно обратиться к врачу. Раннее лечение поможет предотвратить необратимые изменения лимфатического узла и сохранить его функции.
Для профилактики шейных лимфаденитов нужно раз в полгода посещать стоматолога.
Другие профилактические меры помогут укрепить иммунную систему и не допустить заражения.