легочная артерия расширена что это значит
Легочная артерия расширена что это значит
Имеются обычно 4 причины выраженного расширения легочной артерии: а) легочная гипертония как вторичное явление при митральном стенозе, б) легочная гипертония при так называемом первичном склерозе легочной артерии; большинство случаев первичного склероза легочной артерии, однако, являются, вероятно, вторичными следствиями тромбоэмболии легочных сосудов, в) шунт слева направо ведет к перегрузке в малом круге прежде всего при дефекте в перегородке предсердий и при открытом боталловом протоке, г) постстенотическое расширение при стенозе легочной артерии. Другие заболевания, обусловливающие легочное сердце, редко ведут к рентгенологически выявляемому расширению легочной артерии.
О наличии легочной гипертонии говорят также наблюдаемые при рентгенологическом исследовании линии Керли (Kerley). Это горизонтальные узкие затемнения над реберно-диафрагмальным синусом. Полагают, что они вызываются расширением лимфатических сосудов и утолщением заключающих их в себе межлобулярных щелей. При наличии линий Керли имеется налицо «легочное капиллярное давление», превышающее 20 мм ртутного столба (в норме 5—7 мм), что при митральных стенозах говорит о сужении митрального отверстия до просвета менее 1 см2 (van der Hauwaert, de Witte, Jossens). В отличие от полосчатых ателектазов эти линии Керли отграничены более резко и обычно они также более узкие.
При эмфиземе пальпаторные и аускультативные признаки не выражены вследствие прикрытия сердца раздутыми легкими. Вместе с тем описанная выше диффузно усиленная пульсация над правым сердцем наблюдается также при возбужденной сердечной деятельности у лиц с повышенной вегетативной возбудимостью и при тиреотоксикозе.
На ЭКГ выраженный правый тип не обязателен. Особенно редко наблюдается он при эмфиземе. При остром легочном сердце, вызванном инфарктом легкого, наблюдаются картины, напоминающие инфаркт задней стенки миокарда.
Из явлений недостаточности при легочном сердце выделяется одышка, которая обусловлена преимущественно поражением легких. Одышка обычно не носит характера ортопноэ, что является важным отличительным признаком от сердечной одышки. Сами больные субъективно почти не чувствуют одышки. Дыхание поверхностное (паралич дыхательного центра на почве гипоксемии и ацидоза). Наблюдаются также симптомы правожелудочковой недостаточности, но обычно не в такой резкой степени, как при пороках клапанов.
Правожелудочковая недостаточность, т. е. застой в большом круге с повышенным венозным давлением, удлиненным временем кровотока «рука—ухо», задержкой жидкости, которая клинически выражается расширением, набуханием вен, застойной печенью, отеками, асцитом и застойными почками. В основе ее могут лежать следующие причины.
1. Чаще всего это результат левожелудочковой недостаточности при всех состояниях, ведущих к таковой, потому что правое сердце уже не в состоянии справиться с повышенными требованиями, обусловленными застоем в легких.
2. При диффузном поражении миокарда недостаточность правого желудочка появляется обычно раньше недостаточности левого желудочка и держится более упорно (например, при различных формах миокардита).
3. Легочное сердце.
4. Стеноз правого венозного отверстия (редко).
5. Pericarditis constrictiva — сдавливающий перикардит.
Синдромом Бернгейма (Bernheim) обозначают чистую правожелудочковую недостаточность, которая возникает вследствие сужения правого желудочка гипертрофированной или прогнувшейся межжелудочковой перегородкой. К такой гипертрофии левого желудочка могут вести стеноз аорты, гипертония, реже—нарушения питания левого желудочка.
Этот синдром, описанный впервые у детей, редко наблюдается у взрослых, поскольку для его констатирования требуются строгие критерии, т. е. полное отсутствие левожелудочковой недостаточности.
Сравнительно редким, но хорошо очерченным и очень примечательным синдромом является альвеолярная гиповентиляция со всеми ее последствиями (включая и легочное сердце) на почве очень сильного ожирения (синдром Пиквика). Лица с весом 120 кг и выше, больные полицитемией, цианозом, недостаточным насыщением артериальной крови кислородом отличаются характерным признаком— сонливостью, одолевающей в любом положении тела (как у ожиревшего мальчика в «Записках Пиквикского клуба» Чарльза Диккенса), из которой их, однако, легко вывести. Этот синдром исчезает при снижении веса тела, чем он отличается от других форм легочного сердца (Berlyne).
Легочная гипертензия: взгляд детского пульмонолога
Опубликовано в журнале: «ПРАКТИКА ПЕДИАТРА»; июнь; 2016; стр. 10-15.
С.Э. Дьякова, к. м. н., в. н. с. отдела хронических воспалительных и аллергических болезней легких ОСП НИКИ педиатрии им. Ю.Е. Вельтищева
ГБОУ ВПО РНИМУ им.Н.И. Пирогова Минздрава России, г. Москва
Ключевые слова: легочная гипертензия, пульмонология, дети
Keywords: pulmonary hypertension, pulmonology, children
В практике детского пульмонолога пациенты с легочной гипертензией (ЛГ) встречаются относительно нечасто: по статистике, ЛГ имеют примерно 1,9 на 1000 рождающихся ежегодно детей, а распространенность легочной артериальной гипертензии составляет 15 случаев на 1 млн человек [5, 11, 18].
Хронические заболевания легких в 80-90% случаев являются причиной формирования хронического легочного сердца и сопровождаются развитием ЛГ у 30-50% больных. При отсутствии своевременной адекватной диагностики и лечения эта патология может быстро приводить к фатальному исходу. Установлено, что декомпенсированное хроническое легочное сердце в 30-37% случаев служит причиной смерти от недостаточности кровообращения и составляет 12,6% в структуре причин летальности от сердечно-сосудистых заболеваний. Причем многие причины ЛГ у детей значительно отличаются от таковых у взрослых пациентов [3, 5].
Известно, что малый круг кровообращения состоит из сосудистых элементов, которые находятся в анатомической и функциональной взаимосвязи. Разветвленная сеть артериовенозных анастомозов соединяет терминальные артериолы с легочными венами. В норме объем кровотока, минующего капилляры, невелик. Изменения тонуса стенки анастомозов обеспечивает расширение и сужение их просвета вплоть до полного закрытия. При повышении легочного артериального давления анастомозы, обеспечивая кровоток в обход капилляров, ограничивают этим дальнейшее повышение давления и предотвращают перегрузку давлением правого желудочка (ПЖ) [3, 6].
При этом малый круг кровообращения (МКК) осуществляет депонирование крови, обеспечение питанием респираторной ткани легких, реабсорбцию альвеолярной жидкости (дренажная функция) и нейтрализацию эмболов в венозной крови (фильтрационная функция), а также отвечает за транспортировку крови и газообмен.
В зависимости от локализации сопротивления кровотоку различают прекапиллярную, капиллярную и посткапиллярную ЛГ. Прекапиллярная ЛГ характеризуется нарастанием сопротивления в артериальном отделе МКК, что обусловлено падением парциального давления кислорода в альвеолах при обструктивных заболеваниях легких, системных васкулитах и тромбоэмболических осложнениях, а также при ограничении подвижности грудной клетки при кифосколиозе, ожирении и пневмофиброзе. Капиллярная ЛГ возникает при несоответствии объема кровотока и капиллярного русла. При заболеваниях легких эта форма гипертензии часто сочетается с прекапиллярной, поэтому условно объединяется с ней. Посткапиллярная ЛГ развивается при повышении давления в левом предсердии более 20 мм рт. ст. и наблюдается при митральных пороках и левожелудочковой недостаточности. Длительное повышение давления способствует развитию необратимых органических изменений сосудистого русла МКК, которые и становятся причиной стойкой и прогрессирующей ЛГ [3, 6].
Существующие современные международные рекомендации по диагностике и лечению ЛГ, созданные в 2009 году объединенной рабочей группой Европейского кардиологического (ESC) и Европейского респираторного обществ (ERS), одобрены различными авторитетными профессиональными врачебными Ассоциациями и дополнены в 2015 году экспертами Американской кардиологической ассоциации (AHA) и Американского общества специалистов в области торакальной медицины [1, 5, 11, 18, 20].
ЛГ представляет собой патофизиологическое явление, к которому может приводить целый ряд клинических состояний, в частности, она может осложнять большинство сердечно-сосудистых заболеваний и болезней дыхательной системы. Согласно классификации ЛГ 2008 года, выделяют пять основных типов ЛГ:
1. Легочная артериальная гипертензия (включающая два подтипа: веноокклюзивная болезнь легких и/или легочный капиллярный гемангиоматоз и персистирующая ЛГ у новорожденных).
2. ЛГ вследствие патологии левых отделов сердца.
3. ЛГ вследствие болезней легких и/или гипоксии.
4. Хроническая тромбоэмболическая ЛГ и прочие варианты обструкции легочной артерии.
5. ЛГ с неясными и/или многофакторными механизмами.
У детей наиболее часто встречается легочная артериальная гипертензия и ЛГ, ассоциированная с патологией дыхательной системы и/или гипоксией [1, 5].
Среди причин ЛГ, ассоциированной с патологией дыхательной системы и/или гипоксией, основными являются хронические обструктивные заболевания легких; к более редким этиологическим факторам ЛГ этого типа в детском возрасте относятся пороки развития бронхолегочной системы, интерстициальные заболевания легких, легочная патология со смешанными обструктивно-рестриктивными нарушениями, нарушения дыхания во время сна, альвеолярная гиповентиляция, высокогорная легочная гипертензия, легочная гипертензия вследствие хронических тромботических и/или эмболических заболеваний, а также системные заболевания с поражением легких (саркоидоз, гистиоцитоз легочных клеток Лангерганса, лимфангиоматоз, васкулиты).
Принципиально в развитии ЛГ можно выделить три стадии. На первой стадии увеличенное легочное давление является единственной гемодинамической аномалией: больные не имеют отчетливых симптомов заболевания, но может отмечаться одышка при физической нагрузке. На второй стадии при уменьшении сердечного выброса появляется развернутая клиническая симптоматика в виде гипоксемии, одышки, синкопальных состояний, при этом давление в ЛА сохраняется на стабильно высоком уровне. С появлением правожелудочковой недостаточности наступает третья стадия заболевания: несмотря на стабильно высокие значения легочного давления, резко падает сердечный выброс, появляются венозный застой и периферические отеки. Продолжительность каждой стадии может быть различной; течение ЛГ может быть острым и хроническим; быстро, умеренно и медленно прогрессирующим; крайне редко встречаются случаи спонтанного регресса заболевания.
Начальные признаки ЛГ при заболеваниях легких обычно маскируются проявлениями основного заболевания (приступный период бронхиальной астмы, спонтанный пневмоторакс, выраженный плевральный выпот и т. д.). Иначе протекает ЛГ при хронических обструктивных болезнях легких: ЛГ и вызванная ею патология сердца и недостаточность кровообращения занимают первое место среди осложнений этих заболеваний, определяют жизненный прогноз пациентов и эффективность их лечения.
Основной жалобой у детей с ЛГ бывает одышка. Именно поэтому нередко первым специалистом, к кому могут обращаться пациенты с ЛГ, является пульмонолог. В дебюте заболевания одышка возникает только при физической нагрузке, по мере прогрессирования заболевания одышка появляется в покое, иногда сопровождается приступами удушья. Чем выше давление в легочной артерии, тем ярче выражена одышка.
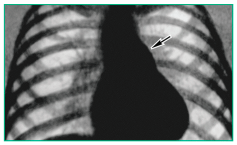
При рентгенографии органов грудной клетки у детей с ЛГ могут быть не только диагностированы заболевания легких, при которых характерна ЛГ (эмфизема легких, пневмосклероз, туберкулез, саркоидоз, пороки легких и т. д.), но и выявлены патогномоничные признаки ЛГ, такие как расширение корней легких, усиление легочного рисунка, общее или неравномерное повышение прозрачности легочных полей, интерстициальный отек, выбухание дуги ЛА по левому контуру, увеличение коэффициента Мура (процентное отношение поперечника дуги ЛА к половине диаметра грудной клетки на уровне диафрагмы (норма до 30%)), расширение нисходящей ветви правой ЛА (рис.). При этом индекс Мура и ширина правой ЛА коррелируют с высотой давления в ЛА и могут быть использованы в качестве критериев наличия и выраженности ЛГ. На ранних стадиях ЛГ до развития дилатации ПЖ размеры сердца могут не изменяться; по мере нарастания ЛГ и увеличения ПЖ на рентгенограмме грудной клетки в боковой проекции ретростернальное пространство выполняется тенью ПЖ. Еще большей информационной ценностью для верификации диагноза обладает компьютерная томография легких [1, 4, 6].
Рисунок
Повышение прозрачности легочной ткани, усиление легочного рисунка и выбухание дуги легочной артерии у ребенка 12 лет с ЛГ
При электрокардиографии ЛГ можно заподозрить по наличию признаков перегрузки и гипертрофии правых отделов сердца: отклонение электрической оси сердца вправо, перегрузка правого предсердия и правого желудочка, отрицательный зубец Т в грудных отведениях, транзиторная блокада правой ножки пучка Гиса [1, 3, 6].
Тем не менее, электрокардиография и рентгенография дают возможность лишь косвенно судить о наличии ЛГ. В течение длительного времени единственным методом исследования, позволявшим оценивать состояние правых отделов сердца, получать характеристики внутрисердечного кровотока и определять давление в правых отделах сердца и ЛА, была катетеризация правых отделов сердца и ЛА, которая на сегодняшний день продолжает использоваться для исключения кардиальных причин ЛГ (врожденные пороки сердца), определения основных параметров легочной и центральной гемодинамики, а также для подбора эффективных вазодилататоров. Однако, в силу инвазивности и высоких рисков осложнений, эта методика не может быть рекомендована для динамического наблюдения детей с ЛГ [11, 18].
Достоверно установлено, что показатели легочной гемодинамики при проведении ЭхоКГ сопоставимы с данными, полученными при катетеризации ЛА. В связи с этим всем младенцам с бронхолегочной дисплазией в анамнезе рекомендовано проведение эхокардиографического скрининга для исключения формирования ЛГ. При обследовании детей с ЛГ с помощью ЭхоКГ рекомендуется проведение теста с физической нагрузкой, который позволяет уточнять степень функциональных нарушений.
Немаловажным для дифференциальной диагностики ЛГ является определение газового состава крови, в частности, определение насыщения ее кислородом: снижение этого показателя наблюдается при сбросе крови справа налево, а также при ЛГ, сочетающейся с дыхательной недостаточностью (хронические обструктивные заболевания легких, массивная тромбоэмболия легочной артерии и т. д.) [1, 5, 11].
Исследование функции легких позволяет выявить вид и степень выраженности вентиляционных нарушений (обструктивные, рестриктивные смешанные). В целях дифференциальной диагностики, наряду со спирометрией, целесообразно проведение бодиплетизмографии и оценки диффузионной способности легких. У детей старше 6 лет для контроля переносимости нагрузок должна использоваться проба с 6-минутной ходьбой. Если ребенок относится к группе риска нарушений дыхания во сне, то в план его обследования должна включаться полисомнография.
Для верификации диагноза ЛГ в детской практике редко прибегают к открытой биопсии легких с последующим морфометрическим исследованием мелких сосудов, поскольку она сопряжена со значительными рисками и не обладает высокой информативностью в связи с неравномерным поражением сосудов легких.
Таким образом, диагностика ЛГ у детей предполагает проведение комплексного обследования с целью установления диагноза, оценки клинического класса и типа ЛГ, уровня давления в ЛА и оценки функционального и гемодинамического статуса пациентов с определением стадии заболевания.
У детей с хроническими бронхолегочными заболеваниями необходимо регулярное проведение комплексного кардиологического обследования (ЭКГ, ЭхоКГ) с целью диагностики патологии легочной гемодинамики и предупреждения формирования легочного сердца. Раннее выявление ЛГ позволяет начать своевременное лечение и предупредить развитие сердечной декомпенсации.
Основные подходы к лечению детей с ЛГ включают в себя ежедневные физические нагрузки по переносимости, что способствует улучшению качества жизни и уменьшению клинической симптоматики [16], а также профилактику инфекционных заболеваний (вакцинирование от гриппа и пневмококковой инфекции), исключение активного и пассивного курения. Наибольшее внимание должно быть уделено лечению основного заболевания, ликвидации гипоксии, снижению давления в малом круге кровообращения, профилактике дистрофической гипоксии миокарда и лечению правожелудочковой недостаточности [7].
Хотя гипоксия не является единственным этиологическим фактором ЛГ, однако развивающаяся гипоксемия у больных с хронической бронхолегочной патологией обусловливает необходимость применения кислорода в качестве терапевтического средства [21].
Тем не менее, специфической терапии ЛГ при хронической бронхолегочной патологии не разработано. В любом случае решение о назначении специфической терапии ЛГ у детей должно приниматься коллегиально, с учетом возрастных особенностей, тяжести течения и быстроты прогрессирования заболевания. В лечении больных с бронхиальной обструкцией, осложненной ЛГ, применение адреналина, норадреналина, эфедрина требует особой осторожности, так как они, помимо бронходилатирующего действия, вызывают гипертензивные реакции в малом круге кровообращения.
При неэффективности медикаментозного лечения проводится трансплантация легкого; в большинстве случаев для снижения давления в легочной артерии достаточно пересадки одного легкого. Двухлетняя выживаемость при трансплантации легкого составляет 60%, однако в отдаленные сроки у 50% больных развивается облитерирующий бронхиолит (проявление хронической реакции отторжения). На конечных стадиях высокой легочной гипертензии, особенно при сочетании с врожденными пороками сердца или кардиомиопатией, показана легочно-сердечная трансплантация; на начальных стадиях заболевания даже успешно выполненная операция не увеличивает продолжительность жизни таких больных [7].
Наибольшая эффективность лечения ЛГ у детей достигается в случае, если оно начато в ранний период болезни с применением средств, повышающих реактивность организма (лечебная физкультура, массаж, использование климатических факторов, иммуномодуляторов).
Комплексное лечение детей с ЛГ проводится непрерывно с соблюдением преемственности между стационаром, поликлиникой и санаторием-профилакторием; важность этого принципа вытекает из особенностей течения хронических бронхолегочных заболеваний, для которых и в фазе ремиссии необходима постоянная поддерживающая терапия.
Легочная гипертензия: степени, симптомы, лечение
Легочная гипертензия — заболевание, при котором артериальное давление в легочной артерии увеличивается на 20 мм рт.ст. и более в состоянии покоя и более чем на 30 мм рт.ст. при нагрузках. По частоте эта болезнь находится на третьем месте среди сердечно-сосудистых заболеваний у людей в возрасте от 30 лет (первое и второе места занимают ИБС и артериальная гипертензия соответственно).
Причины и патогенез
Легочная гипертензия делится на врожденную и приобретенную. Иначе эти формы называются первичной и вторичной. Среди причин повышенного давления в легочной артерии называют такие:
Легочная гипертензия без обнаруженной причины называется первичной. Причиной ЛГ может быть рост давления в легочных венах. Рост провоцируют такие факторы:
Усиление легочного кровотока может также спровоцировать легочную гипертензию:
Среди причин рассматриваемого заболевания называют увеличение сопротивления легочных сосудов, что может быть спровоцировано:
Клапанные пороки приводят к возникновению пассивной ЛГ как результата передачи давления из левого предсердия на легочные вены, а затем на систему легочной артерии. При стенозе митрального отверстия иногда может быть рефлекторный спазм артериол легких по причине увеличения давления в устьях легочных вен и в левом предсердии. Длительное время развивающаяся ЛГ приводит к необратимым склеротическим изменениям артериол и их облитерации.
Если у человека врожденные пороки сердца, ЛГ становится результатом увеличения кровотока в системе легочной артерии и сопротивления кровотоку в легочных сосудах. Левожелудочковая недостаточность, которая бывает при дилатационной кардиомиопатии, ишемической болезни сердца, гипертонии, также может вызвать легочную гипертензию, поскольку в левом предсердии и легочных венах становится выше нормы.
При хронических болезнях дыхательных органов ЛГ долгий период времени имеет компенсаторный характер, потому что гипоксическая легочная вазоконстрикция выключает из перфузии невентилируемые участки легких, из-за чего устраняется шунтирование в них крови, а гипоксемия уменьшается. На этом этапе применение такого препарата как аминофиллин снижает давление в малом круге кровообращения, уменьшает компенсаторную вазонстрикцию, снижает внутрилегочное шунтирование крови с ухудшением оксигенации. Когда болезнь легких прогрессирует, ЛГ становится фактором патогенеза формирования хронического «легочного сердца».
Симптомы и диагностика
Главным проявлением легочной гипертензии является одышка, у которой отмечаются такие особенности:
Также у больных легочной гипертензией могут быть такие симптомы:
Врач при осмотре фиксирует цианоз, который бывает по причине сниженного сердечного выброса и артериальной гипоксемии. Легочный цианоз от сердечного отличается периферической вазодилатацией, причиной которого является гиперкапния, что объясняет теплоту верхних конечностей пациентов. Также вероятны выявляемые при осмотре пульсации во втором межреберье слева от грудины, что связано со стволом легочной артерии; пульсации в надчревной области, связанные с гипертрофированным правым желудочком.
При выраженной сердечной недостаточности осмотр обнаруживает набухание шейных вен и на выдохе и на вдохе, что является типичным проявлением правожелудочковой сердечной недостаточности. Также обнаруживаются гепатомегалия и периферические отеки.
Аускультация сердца обнаруживает такие признаки:
При подозрении на легочную гипертензию используют также такой метод диагностики как рентгенологическое исследование. Он дает возможность обнаружить расширение ствола легочной артерии и корней легких. ЛГ проявляется расширением правой нисходящей ветви легочной артерии более 16-20 мм.
ЭКТ может показать изменения в результате таких факторов:
При нормальной электрокардиограмме диагноз легочной гипертензии отбрасывать нельзя. Могут быть обнаружены признаки гипертрофии правого желудочка, отклонение электрической оси сердца вправо и т.д.
Эхокардиография может выявить утолщение стенки правого желудочка, дилатацию правого предсердия и правого желудочка. Также с помощью этого метода определяют давление в правом желудочке и стволе легочной артерии, используя допплеровский метод.
Катетеризация полостей сердца и прямая манометрия являются достоверными методами диагностики рассматриваемой болезни. Они позволяют обнаружить повышение давления в легочной артерии, давление заклинивания легочной артерии остается низким или ниже нормы.
Лечение легочной гипертензии
Терапия зависит от причины, которая привела к развитию легочной гипертензии. Нужно помнить, что давление в легочной артерии может превышать норму из-за таких факторов:
Облегчить состояние человека с легочной гипертензией можно при помощи ингаляции кислорода. Но она противопоказана тем, у кого есть сброс крови справа налево и артериальная гипертензия.
При хронических неспецифических заболеваниях легких снизить легочную гипертензию можно при помощи таких лекарств6
Но они не влияют на продолжительность жизни лиц с ЛГ, что было доказано исследованиями не более чем 20-30 лет назад. Снизить ЛГ и увеличить длительность жизни можно при помощи длительной низкопоточной оксигенотерапии.
Прием диуретиков уменьшает выраженность недостаточности правого желудочка. Но при назначении нужна определенная осторожность, потому что у пациентов с легочной гипертензией большой диурез может уменьшить преднагрузку на правый желудочек, снизится сердечный выброс. Актуален такой препарат как фуросемид, который назначают в дозе 20-40 мг в сутки. Принимают внутрь. Эффективен и гидрохлоротиазид в дозе 50 мг/сут внутрь.
Блокаторы медленных кальциевых каналов применябт для снижения давления в легочной артерии у пациентов с диагностированной легочной гипертензией. Эффект оказывает нифедипин в дозе 30-240 мг/сут или же дилтиазем в дозе 120-900 мг/сут.
Сердечные гликозиды не являются эффективными препаратами для лечения больных с ЛГ. Их можно применять в небольших дозах при фибрилляции предсердий для замедления ритма сердца. Нужно учитывать, что у пациентов с ЛГ в результате гипоксемии и гипокалиемии при терапии диуретиками быстрее развивается гликозидная интоксикация.
Если лечение медикаментами не дало результатов, рекомендована трансплантация легких или комплекса «сердце-легкие».
Прогноз
Прогноз зависит от причины легочной гипертензии, а также от уровня давления в легочной артерии. При среднем давлении в легочной артерии 25 мм рт.ст. 5-летняя смертность больных с хроническими заболеваниями легких составляет 10-15%, а при 30-45 мм рт.ст. — 60%. При первичной легочной гипертензии пятилетняя выживаемость больных составляет приблизительно от 22 до 38%.