легкие всегда расправлены потому что
Причина, по которой легкие всегда остаются в расправленном состоянии



С первым вдохом ребенка происходит расправление легких, и они занимают весь объем грудной полости, плотно прилегают к внутренней поверхности ребер.
С первых дней жизни наиболее интенсивно растет костная система, поэтому в первую очередь увеличивается объем грудного скелета, а легкие в развитии отстают.
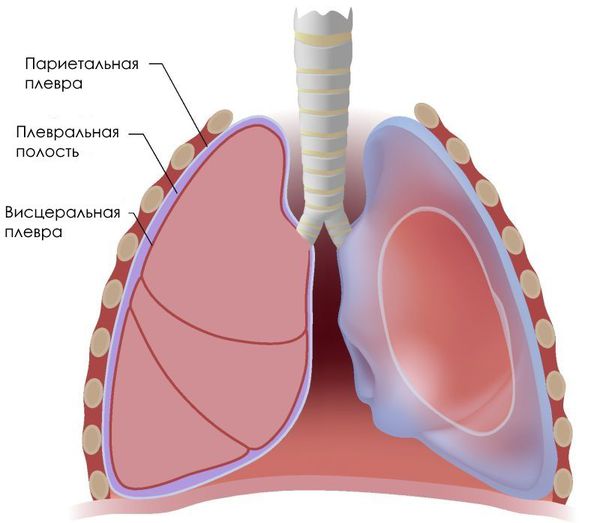
Таким образом, между ребрами и легочной тканью формируется щелевидное пространство. С ребрами в сторону отходит париетальная плевра, а с легочной тканью остается висцеральная плевра. Пространство между висцеральной и париетальной плеврой называется плевральной полостью. С формированием плевральной полости в ней понижается давление. Давление понижается примерно на 10 мм ртутного столба, по сравнению с альвеолярным давлением. Альвеолярное давление, в свою очередь, всегда ниже атмосферного, примерно, на 3 – 4 мм ртутного столба. Альвеолярное давление расправляет легкие, т.к. оказывает действие на внутреннюю поверхность альвеол.
Сразу же после расправления легкого, в нем формируется сила за счет, которой легкое стремится вернуться в исходное положение, которое было до вдоха, т.е. легкое стремится сжаться. Сила, с которой пытается сжаться легкое, называется сила эластической тяги легких. Эта сила создается эластическими волокнами, которых много в соединительной ткани легких (соединительная ткань между долек, сегментов). Сила эластичной тяги направлена на противодействие силы расправляющей легкое. Альвеолярное давление передается на всю легочную ткань и должно передаваться на плевральную полость, но этого не происходит, т.к. легкое как бы отодвигается от ребер с силой эластичной тяги, поэтому окончательное давление, которое будет в плевральной полости всегда равно разнице, альвеолярного давления и силы эластичной тяги. В нашем примере сила альвеолярного давления равна 746 мм ртутного столба (эта сила расправляет легкие), а давление в плевральной полости будет равно 746 – 10 = 736 мм ртутного столба – это давление в плевральной полости, оно действует на всю наружную поверхность легких и старается легкое сжать.
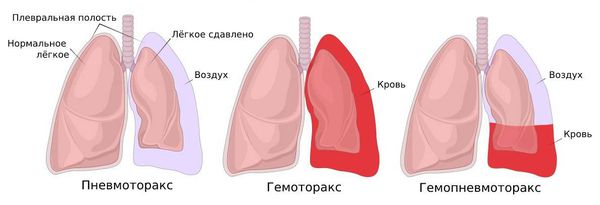
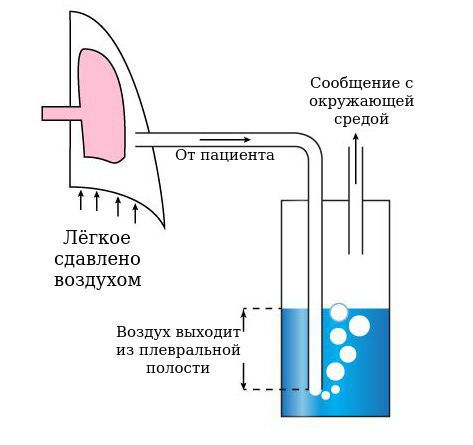
Вывод: легкое остается в расправленном состоянии до тех пор, пока альвеолярное давление, т.е. сила расправляющая легкое будет больше плеврального давления, т.е. силы сжимающей легкое. При нарушении целостности плевры в плевральную полость может попасть воздух с атмосферным давлением – это пневмоторакс, в таком состоянии легкое сжимается.
См. приложение – рисунок «Легкое и плевральная полость».
Внешнее дыхание и объемы легких
Для фридайвера легкие явлются основным «рабочим инстументом» (конечно, после головного мозга), поэтому нам важно понимать устройство легких и весь процесс дыхания. Обычно, когда мы говорим о дыхании, мы имеем в виду внешнее дыхание или вентиляцию легких — единственный заметный для нас процесс в цепи дыхания. И рассматривать дыхание надо начинать именно с него.
Строение легких и грудной клетки
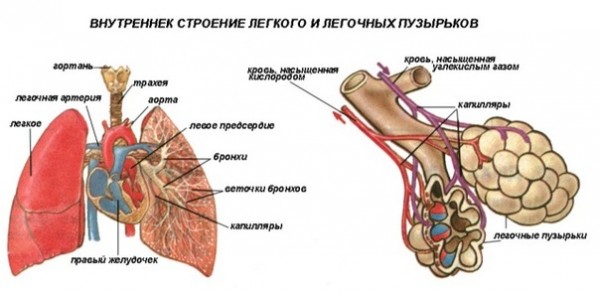
Легкие представляют собой пористый орган, похожий на губку, напоминающий в своем строении скопление отдельных пузырьков или виноградную гроздь с большим количеством ягод. Каждая «ягода» — это легочная альвеола (легочный пузырек) — место, где происходит выполнение основной функции легких — газообмен. Между воздухом альвеол и кровью лежит воздушно-кровяной барьер, образованный очень тонкими стенками альвеолы и кровеносного капилляра. Именно через этот барьер происходит диффузия газов: из альвеолы в кровь поступает кислород, а из крови в альвеолу углекислый газ.
Плевра имеет два слоя — два листка. Один листок плотно прилежит к внутренней поверхности жесткой грудной клетки, другой — окружает легкие. Между ними находится плевральная полость, в которой поддерживается отрицательное давление. Благодаря этому легкие находятся в расправленном состоянии. Отрицательное давление в плевральной щели обусловлено эластической тягой легких, то есть постоянным стремлением легких уменьшить свой объем.
Эластическая тяга легких обусловлена тремя факторами:
1) упругостью ткани стенок альвеол вследствие наличия в них эластичных волокон
2) тонусом бронхиальных мышц
3) поверхностным натяжением пленки жидкости, покрывающей внутреннюю поверхность альвеол.
Дыхательные мышцы
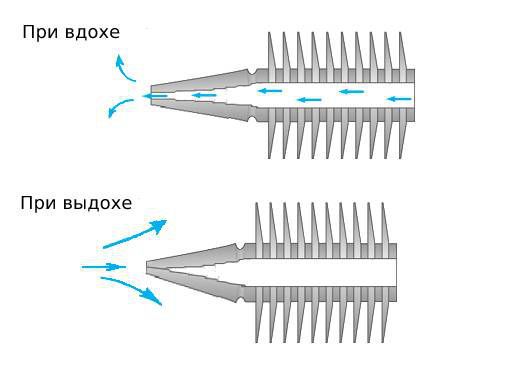
Для того, чтобы вдохнуть воздух, нам необходимо создать в легких давление более низкое, чем атмосферное, а чтобы выдохнуть более высокое. Таким образом, для вдоха необходимо увеличение объема грудной клетки, для выдоха — уменьшением объема. На самом деле большая часть усилий дыхания расходуется на вдох, в обычных условиях выдох осуществляется за счет упругих свойств легких.
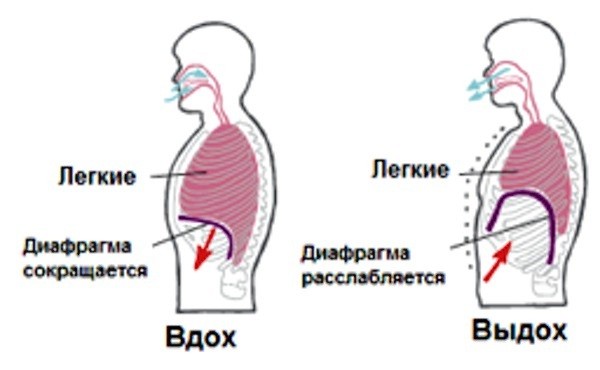
Основной дыхательной мышцей является диафрагма — куполообразная мышечная перегородка между полостью грудной клетки и брюшной полостью. Условно её границу можно провести по нижнему краю ребер.
При вдохе диафрагма сокращается, растягиваясь активным действием в сторону нижних внутренних органов. При этом несжимаемые органы брюшной полости оттесняются вниз и в стороны, растягивая стенки брюшной полости. При спокойном вдохе купол диафрагмы спускается приблизительно на 1.5 см, соответственно увеличивается вертикальный размер грудной полости. При этом нижние ребра несколько расходятся, увеличивая и обхват грудной клетки, что особенно заметно в нижних отделах. При выдохе диафрагма пассивно расслабляется и подтягивается, удерживающими её сухожилиями, в своё спокойное состояние.
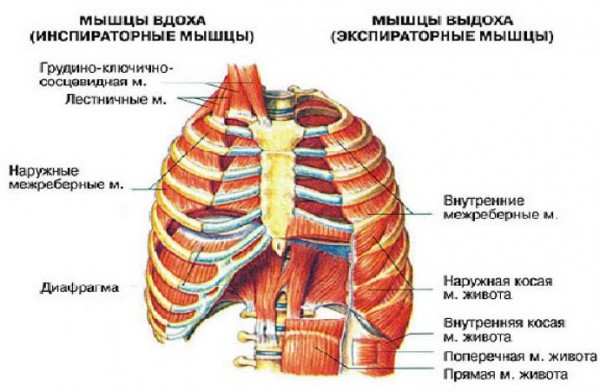
Кроме диафрагмы, в увеличении объема грудной клетки принимают участие также наружные косые межреберные и межхрящевые мышцы. В результате подъема ребер увеличивается смещение грудины вперед и отхождение боковых частей ребер в стороны.
При очень глубоком интенсивном дыхании или при повышении сопротивления вдоху в процесс увеличения объема грудной клетки включается ряд вспомогательных дыхательных мышц, которые могут поднимать ребра: лестничные, большая и малая грудные, передняя зубчатая. К вспомогательным мышцам вдоха относятся также мышцы, разгибающие грудной отдел позвоночника и фиксирующие плечевой пояс при опоре на откинутые назад руки(трапециевидная, ромбовидные, поднимающая лопатку).
Как говорилось выше, спокойный вдох протекает пассивно, практически на фоне расслабления мышц вдоха. При активном интенсивном выдохе «подключаются» мышцы брюшной стенки, в результате чего объем брюшной полости уменьшается и повышается давление в ней. Давление передается на диафрагму и поднимает ее. Вследствие сокращения внутренних косых межреберных мышц происходит опускание ребер и сближение их краев.
Дыхательные движения
В обычной жизни, понаблюдав за собой и своими знакомыми, можно увидеть как дыхание, обеспечиваемое в основном диафрагмой, так и дыхание, обеспечиваемое в основном работой межреберных мышц. И это в пределах нормы. Мышцы плечевого пояса чаще подключаются при серьезных заболеваниях или интенсивной работе, но почти никогда — у относительно здоровых людей в нормальном состоянии.
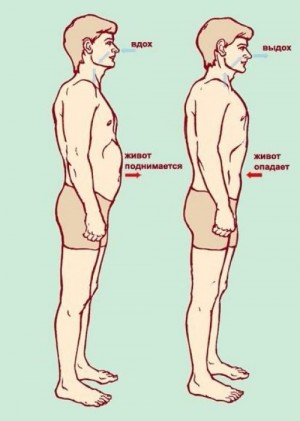
У женщин чаще всего встречается грудной тип дыхания, обеспечиваемый в основном работой межреберных мышц. Это может быть связано с биологической готовностью женщины к материнству и, как следствие, с затрудненностью брюшного дыхания при беременности. При этом типе дыхания наиболее заметные движения совершает грудина и ребра.
Дыхание, при котором активно движутся плечи и ключицы, обеспечивается работой мышц плечевого пояса. Вентиляция легких при этом малоэффективна и касается только верхушек легких. Поэтому такой тип дыхания называется верхушечным. В обычных условиях такой тип дыхания практически не встречается и используется либо в ходе тех или иных гимнастик или развивается при серьезных заболеваниях.
Во фридайвинге мы считаем, что брюшной тип дыхания или дыхание животом является наиболее естественным и продуктивным. Об этом же говорится при занятиях йогой и пранаямой.
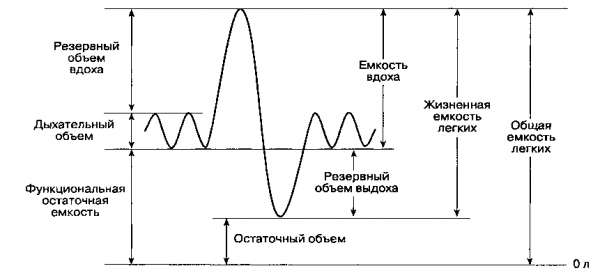
Легочные объемы
При спокойном дыхании человек вдыхает и выдыхает около 500 мл (от 300 до 800 мл) воздуха, этот объем воздуха называется дыхательным объемом. Кроме обычного дыхательного объема при максимально глубоком вдохе человек может вдохнуть еще приблизительно 3000 мл воздуха — это резервный объем вдоха. После обычного спокойного выдоха обычный здоровый человек напряжением мышц выдоха способен «выдавить» из легких еще около 1300 мл воздуха — это резервный объем выдоха.
Сумма указанных объемов составляет жизненную емкость легких (ЖЭЛ): 500 мл + 3000 мл + 1300 мл = 4800 мл.
Как видим, природа подготовила для нас почти десятикратный запас по возможности «прокачивать» воздух через легкие.
Дыхательный объем — количественное выражение глубины дыхания. Жизненная емкость легких определяет собой максимальный объем воздуха, который может быть введен или выведен из легких в течение одного вдоха или выдоха. Средняя жизненная емкость легких у мужчин составляет 4000 — 5500 мл, у женщин — 3000 — 4500 мл. Физические тренировки и различные растяжки грудной клетки позволяют увеличить ЖЭЛ.
После максимального глубокого выдоха в легких остается около 1200 мл воздуха. Это — остаточный объем. Большая его часть может быть удалена из легких только при открытом пневмотораксе.
Максимальное количество воздуха, которое может находиться в легких, называется общей емкостью легких, она равна сумме остаточного объема и жизненной емкости легких (в использованном примере: 1200 мл + 4800 мл = 6000 мл).
Объем воздуха, находящийся в легких в конце спокойного выдоха (при расслабленной дыхательной мускулатуре) называется функциональной остаточной емкостью легких. Она равна сумме остаточного объема и резервного объема выдоха (в использованном примере: 1200 мл + 1300 мл = 2500 мл). Функциональная остаточная емкость легких близка к объему альвеолярного воздуха перед началом вдоха.
Вентиляция легких определяется объемом воздуха, вдыхаемого или выдыхаемого в единицу времени. Обычно измеряют минутный объем дыхания. Вентиляция легких зависит от глубины и частоты дыхания, которая в состоянии покоя составляет от 12 до 18 вдохов в минуту. Минутный объем дыхания равен произведению дыхательного объема на частоту дыхания, т.е. примерно 6-9 л.
Для оценки легочных объемов используется спирометрия — метод исследования функции внешнего дыхания, включающий в себя измерение объёмных и скоростных показателей дыхания. Мы рекомендуем пройти это исследование всем, кто планирует серьезно заниматься фридайвингом.
Мертвое пространство
Объем анатомического мертвого пространства около 150 мл или примерно 1/3 дыхательного объема при спокойном дыхании. Т.е. из 500 мл вдыхаемого воздуха в альвеолы поступает лишь около 350 мл. В альвеолах в конце спокойного выдоха находится около 2500 мл воздуха, поэтому при каждом спокойном вдохе обновляется лишь 1/7 часть альвеолярного воздуха.
Что такое спонтанный пневмоторакс? Причины возникновения, диагностику и методы лечения разберем в статье доктора Поветкина А. П., хирурга со стажем в 10 лет.
Определение болезни. Причины заболевания
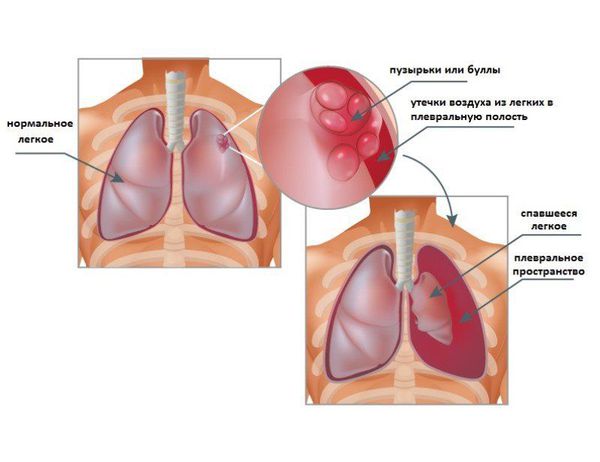
Спонтанный пневмоторакс — это скопление воздуха между лёгкими и грудной стенкой, не связанное с травмой, хирургическим вмешательством или иным воздействием на грудную клетку или лёгкое (например, баротравмой).
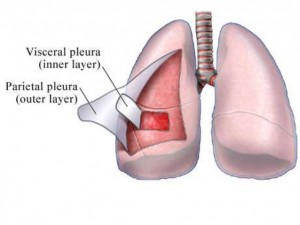
Щель между лёгкими и грудной стенкой называется плевральной полостью. Она покрыта плеврой — серозной оболочкой, которая состоит из двух листков: висцерального и париетального (пристеночного). Висцеральный листок покрывает лёгкие, а париетальный — внутреннюю стенку грудной клетки.
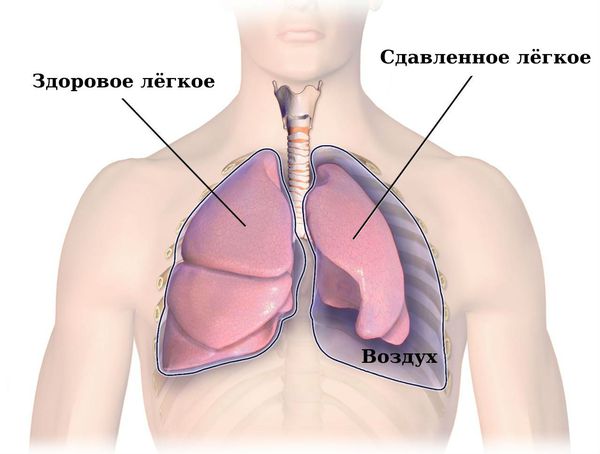
Можно представить, что плевра — это своего рода мешок, в который вдавлено лёгкое. Такая картина напоминает человека, сидящего в пуф-мешке. В норме этот мешок-плевра герметичный, давление в нём всегда ниже атмосферного, то есть отрицательное (в норме воздух там отсутствует). За счёт этого лёгкие всё время находятся в расправленном состоянии, полноценно наполняются вдыхаемым воздухом и кислородом и выделяют углекислый газ. При спонтанном пневмотораксе воздух из лёгких проникает в плевральную полость из-за нарушения целостности висцеральной плевры.
Факторы риска спонтанного пневмоторакса
Спонтанный пневмоторакс возникает без очевидной причины, но существуют некоторые факторы риска:
Катамениальный (менструальный) пневмоторакс
Иногда симптомами грудного эндометриоза служат боли в груди во время менструаций и в предменструальном периоде. Если очаги располагаются в бронхах, то синхронно с менструальными кровотечениями из половых путей может наблюдаться также кровохарканье. В тот же период (за сутки до начала менструации и в течение 72 часов после) возможно появление воздуха в плевральной полости — развитие пневмоторакса.
Симптомы спонтанного пневмоторакса
Чаще всего первым симптомом пневмоторакса является острая боль на стороне поражения и кашель. Непосредственно над плевральной полостью проходят нервы плечевого сплетения, поэтому боль может «отдавать» в плечо на стороне поражения. Но иногда пациенты просто чувствуют дискомфорт либо какое-то непонятное ощущение, которое обычно описывают как «клокотание в груди». Если пневмоторакс уже был, то многие пациенты сразу говорят: «У меня снова внутри воздух».
Если воздуха скопилось мало, то симптомов может практически не быть. Когда воздуха становится больше, повышается давление в плевральной полости, возникает учащённое сердцебиение (тахикардия), иногда вены на шее набухают и не спадаются, грудная клетка расширяется на стороне поражения, увеличиваются межрёберные промежутки.
Патогенез спонтанного пневмоторакса
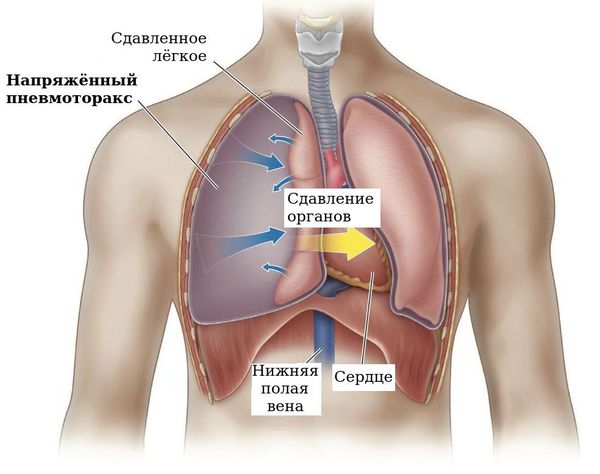
С увеличением количества воздуха в плевральной полости повышается и давление, лёгкое сжимается, в результате чего оно может перестать выполнять свою функцию. Лёгкое уже не может полноценно вентилироваться вдыхаемым воздухом и обеспечивать газообмен. Сдавливаются сердце и сосуды. Возникает порочный круг:
В последующем в спавшемся лёгком возникают воспалительные процессы, которые в ряде случаев могут носить необратимый характер.
Иногда место, где произошёл разрыв плевры, работает как клапан, то есть воздух из лёгкого поступает в плевральную полость, а обратно не идёт. Такое состояние называется клапанный пневмоторакс, оно приводит к напряжённому пневмотораксу.
Патогенез катамениального пневмоторакса
Пути проникновения клеток эндометрия в грудную полость до конца не известны. Описаны случаи эндометриоза головного мозга, поэтому возможно метастатическое распространение с кровью.
Классификация и стадии развития спонтанного пневмоторакса
По наличию провоцирующего фактора:
По этиологии:
1. Первичный — это пневмоторакс, который случается без очевидных причин у прежде здоровых людей.
2. Вторичный — это пневмоторакс, возникающий на фоне имеющихся заболеваний, среди которых:
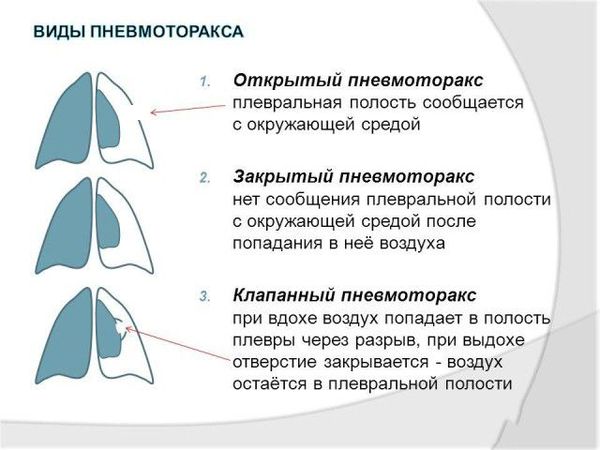
По механизму:
По кратности возникновения:
Имеет значение, когда возник рецидивный пневмоторакс (после консервативного лечения, дренирования или операции) и сколько эпизодов было до этого, потому что после каждого эпизода пневмоторакса в плевральной полости формируются всё новые и новые рубцовые изменения как плевры, так и лёгких, которые в дальнейшем в той или иной мере затрудняют лечение. Поэтому лечение пневмоторакса должно происходить своевременно и наиболее оптимальными методами.
Тяжесть пневмоторакса определяется как общеклиническими проявлениями (степенью развития дыхательной и сердечно-сосудистой недостаточности), так и степенью коллапса лёгкого, которую выявляют по данным рентгенографии либо компьютерной томографии органов грудной клетки. По степени коллапса лёгкого выделяют:
Как правило, при верхушечном и малом пневмотораксе общее состояние организма практически не страдает, и в этой ситуации возможно консервативное лечение.
Классификация по стороне поражения. Всего в организме человека две плевральных полости, которые в норме не сообщаются между собой, поэтому в зависимости от того, где скопился воздух, различают:
По наличию осложнений:
В национальных клинических рекомендациях по лечению спонтанного пневмоторакса представлена такая классификация [48] :
Осложнения спонтанного пневмоторакса
Напряжённый пневмоторакс требует экстренного хирургического вмешательства — пункции плевральной полости. Пункция позволяет как можно скорее вывести воздух из плевральной полости и снизить давление, иначе такое состояние может в считанные минуты привести к смерти.
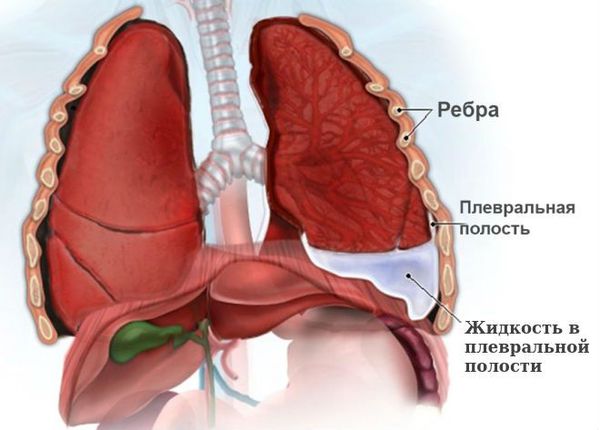
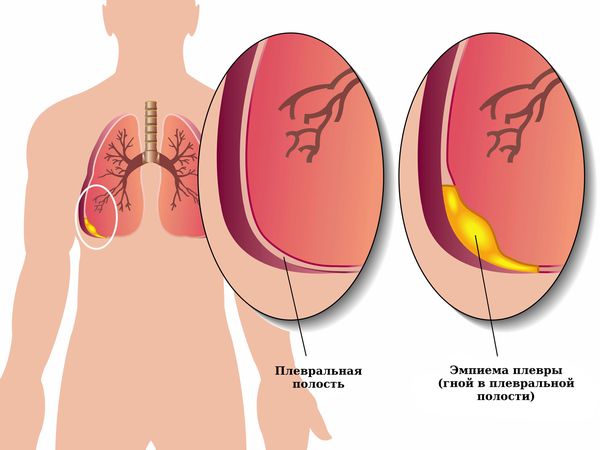
Если пневмоторакс не лечить, то на фоне нерасправленного лёгкого может прогрессировать воспаление плевры, в плевральной полости скапливается жидкость (гидропневмоторакс), возникает экссудативный плеврит, т. е. воспаление плевры с выделением жидкости. Появление жидкости на фоне воспаления плевры можно расценивать как начальную стадию эмпиемы плевры — появления гноя в плевральной полости.
Со временем в прозрачной жидкости в плевральной полости скапливается воспалительный белок — фибрин. Если инфекция не присоединяется, то фибрин замещается соединительной тканью, формируются спайки.
Если к жидкости присоединяется инфекция, которая может попасть из верхних дыхательных путей, то фибрин нагнаивается и формируется эмпиема плевры. Сочетание воздуха с гноем в плевральной полости называется пиопневмотораксом. Это тяжёлое заболевание, при котором образующиеся в результате гнойного воспаления токсины всасываются в кровь и разносятся по всему организму. Возникает общая интоксикация и сепсис, при котором страдают все органы и ткани.
Лечение эмпиемы плевры может быть разным, однако ткани лёгкого всё равно замещаются соединительной тканью, даже в большей степени, чем при воспалении без нагноения, и функция лёгких страдает. У ослабленных пациентов эмпиема плевры может прогрессировать и привести к смерти.
Пневмомедиастинум — проникновение воздуха в область вокруг сердца и магистральных сосудов — обычно тоже разрешается без последствий, однако иногда возможно развитие состояния, напоминающего напряжённый пневмоторакс: напряжённый пневмомедиастинум. При этом воздух под большим давлением скапливается в средостении, сдавливая сердце и сосуды, что может привести к остановке сердечной деятельности и смерти.
Диагностика спонтанного пневмоторакса
У пациентов и врачей всех специальностей должна быть настороженность по отношению к спонтанному пневмотораксу. Появление внезапных болей в грудной клетке, кашля, одышки, учащённого сердцебиения — это повод обратиться к врачу.
Анамнез
Сведения о заболеваниях лёгких и дыхательной системы в прошлом, о наличии факторов риска, системных заболеваний, операций на плевральной полости и лёгких являются ценной информацией.
Осмотр и физикальное обследование
При развитии подкожной эмфиземы будет сглаженность кожных контуров на грудной стенке, в области надключичных ямок или на шее.
При перкуссии (постукивании по грудной клетке) звук на стороне пневмоторакса, напротив, будет усилен и носить «коробочный оттенок».
Аускультация (выслушивание с помощью фонендоскопа) выявит ослабление дыхания на стороне пневмоторакса. Учащение пульса также один из частых признаков болезни.
Инструментальная диагностика
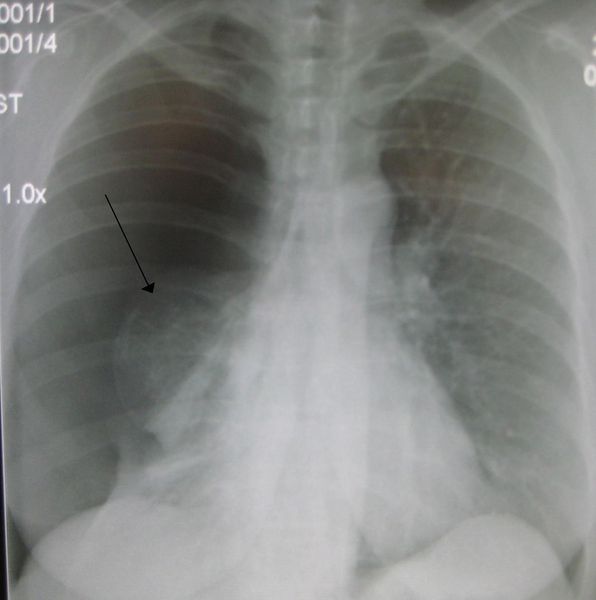
Основной инструментальный метод исследования, который выполняется на первом этапе диагностики — это рентгенография органов грудной клетки в двух проекциях. Делается два снимка на вдохе: один во фронтальной проекции («ансфас»), другой в боковой проекции («профиль») тем боком, на стороне которого предполагается пневмоторакс.
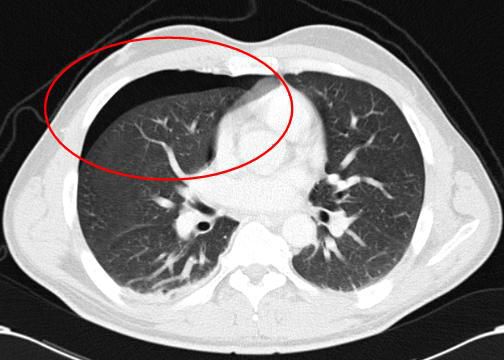
Как правило, контрастирование при проведении КТ не используют, если того не требуют особые обстоятельства, например обнаружение новообразования в лёгких или средостении или подозрение на тромбоэмболию лёгочной артерии (ТЭЛА).
Лабораторная диагностика
При развитии спонтанного неосложнённого пневмоторакса у практически здорового человека изменений в лабораторных анализах крови и мочи, как правило, не происходит. Однако всегда необходимо выполнять полный первичный лабораторный скрининг, который помогает выявить скрытые заболевания либо оценить степень компенсации сопутствующих болезней. Результаты лабораторных исследований являются «отправной точкой» для оценки динамики состояния пациента.
Дифференциальная диагностика
В первую очередь это все острые нарушения дыхания, которые в короткий промежуток времени могут привести к смерти пациента, а также заболевания сердца, особенно инфаркт миокарда.
Первичные заболевания лёгких и плевры могут сопровождаться признаками спонтанного пневмоторакса: пневмония, плеврит и т. д.
Лечение спонтанного пневмоторакса
Лечение спонтанного пневмоторакса преследует четыре цели:
При вторичном пневмотораксе необходимо лечение основного заболевания у пульмонолога, ревматолога паразитолога или инфекциониста. Спонтанный пневмоторакс проявляется как осложнение, поэтому роль торакального хирурга здесь больше имеет вспомогательный характер.
Консервативное лечение
Консервативное лечение допустимо при наличии двух условий:
Если есть боль, то назначаются анальгетики. Помогает кислородотерапия: если в среднем воздух из плевральной полости всасывается плеврой со скоростью 2 % в сутки, то при ингаляции кислородной смесью этот процесс ускоряется в 4 раза.
Плевральная пункция
Плевральную пункцию выполняют под местной анестезией, выраженных болей во время процедуры не возникает. Пациенты обычно хорошо переносят эту процедуру.
Дренирование плевральной полости
В настоящее время существуют специальные системы, сочетающие в себе небольшую иглу, в которую вставляется мягкий катетер. Благодаря этому при проколе грудной стенки сразу устанавливается катетер. После этого игла убирается и можно безопасно, без риска поранить иглой лёгкое откачать воздух из плевральной полости.
Если такой системы нет, то при откачивании воздуха с использованием иглы есть риск повредить лёгкое, так как оно будет расправляться и приблизится к грудной стенке и, соответственно, к игле. Кроме этого, после обычной пункции понять, есть ли рецидив пневмоторакса, можно только при выполнении контрольной рентгенограммы или по ухудшению состояния пациента. Другие методы осмотра носят вспомогательный характер, так как после пункции остатки воздуха в плевральной полости ещё сохраняются и можно обнаружить признаки пневмоторакса. Также известно, что при повторных пункциях успеха удаётся добиться лишь в одной трети случаев. Поэтому рекомендуется выполнять дренирование плевральной полости c помощью катетера.
Как уже было описано выше, через специальную иглу, которая служит стилетом-проводником, в плевральную полость устанавливается катетер диаметром менее 3 мм и фиксируется к коже. К катетеру присоединяется трубка, которая подключается к банке с водой. Конец трубки опускается под воду. Из банки выходит другая трубка, которая делает банку негерметичной, то есть сообщает полость банки с окружающей средой. Таким образом создаётся водный клапан, который выпускает воздух из плевральной полости и не даёт ему всосаться обратно. Чтобы ускорить процесс, банка присоединяется к активному аспиратору-отсосу, который откачивает воздух и создаёт отрицательное давление в плевральной полости, за счёт чего лёгкое расправляется.
Если же по прошествии трёх суток воздух поступает, то показано проведение хирургического лечения.
Хирургическое лечение
В редких случаях, если пациент ослаблен, имеет множество тяжёлых сопутствующих заболеваний, сами лёгкие сильно изменены (например, при хронической обструктивной болезни лёгких), решается вопрос о применении малоинвазивной помощи — установке бронхоблокатора.
Недостатком такого лечения является то, что клапан можно установить только на 10-14 дней, иногда он смещается, не всегда удаётся найти тот бронх, из которого происходит утечка воздуха.
Радикальным лечением спонтанного пневмоторакса считается атипичная резекция лёгкого и субтотальная плеврэктомия.
Всё больше клинических данных показывают, что химический плевродез — это простой и безопасный метод лечения спонтанного пневмоторакса. Тальк иногда вызывает системное воспаление и дыхательную недостаточность, однако такие побочные эффекты, как правило, связаны с высокими дозами склерозанта и мелким размером частиц.
Три основных метода, обеспечивающих выполнение атипичной резекции лёгкого и плеврэктомии:
Лечение катамениального (менструального) пневмоторакса
Особую категорию составляют пациентки с катамениальным пневмотораксом. Они должны проходить лечение у гинеколога. Считается, что радикальное лечение катамениального пневмоторакса возможно только при подавлении менструальной функции. Если женщина в дальнейшем не планирует беременность, то решается вопрос о перевязке маточных труб.
При наличии дефектов в диафрагме существует несколько методов хирургического вмешательства.
Все операции выполняются под общей анестезией с использованием раздельной интубации, которая позволяет отключить лёгкое на той стороне, где проводится вмешательство.
Если на контрольной рентгенограмме отсутствуют признаки пневмоторакса и наличия жидкости в плевральной полости, дренажи удаляются и пациент выписывается домой.
Послеоперационный период
Швы снимаются на 5 сутки после удаления последнего дренажа. Минимум на месяц после операции необходимо ограничить физическую нагрузку. На этот же период рекомендован особый охранительный режим. Нельзя переохлаждаться и простужаться.
Через три месяца рекомендуется проведение контрольной КТ органов грудной клетки с последующей консультацией торакального хирурга и определением дальнейшей тактики лечения.
Возможные послеоперационные осложнения
При использовании современных технологий хирургические доступы имеют минимальные размеры. У пациентов с нарушением свёртываемости крови иногда встречаются гематомы, которые, как правило, рассасываются самостоятельно и не требуют хирургических вмешательств.
Нагноения со стороны операционных ран также случаются редко, как правило, у ослабленных пациентов с иммунодефицитом и сахарным диабетом. Это особая категория больных, требующая другого подхода в лечении.
У пациентов, перенёсших множество рецидивов пневмоторакса и имеющих выраженные спаечные сращения и рубцовые изменения со стороны плевры, возможна повышенная кровоточивость во время операции. После операции иногда количество раневого отделяемого больше, чем у пациентов с непродолжительной историей заболевания. Чтобы предупредить скопление раневого отделяемого и формирования сгустков крови в плевральной полости, у данных пациентов длительно (до недели) проводится активная аспирация, обеспечивающая санацию плевральной полости и надёжную фиксацию лёгкого к грудной стенке.
Как правило, инфекционные осложнения со стороны плевральной полости при первичном спонтанном пневмотораксе не возникают. Исключения составляют также пациенты с сахарным диабетом и тяжёлым иммунодефицитом.
Прогноз. Профилактика
Таким образом, своевременное хирургическое лечение позволяет достигнуть хорошего результата и предотвратить неожиданные проблемы в дальнейшем.
Чтобы предотвратить развитие спонтанного пневмоторакса, необходимо избегать факторов риска, которые способствуют его возникновению. В первую очередь это касается курения.
Для людей, которые часто совершают перелёты или погружаются под воду, существуют особые указания.
Спонтанный пневмоторакс и перелёты
Если пневмоторакс возник в полёте, то своевременно оказать необходимую медицинскую помощь, как правило, невозможно. Единственный выход для пациента — постараться успокоиться, принять полусидячее положение, спокойно дышать, обеспечить доступ к кислороду.
Если всё-таки воздушные поездки неизбежны, то пациентам, у которых ранее был пневмоторакс либо имеется буллёзная эмфизема лёгких, необходимо обсудить с торакальным хирургом плановое хирургическое лечение, чтобы обезопасить себя в дальнейшем.
Спонтанный пневмоторакс и погружение под воду
Наличие спонтанного пневмоторакса в анамнезе является абсолютным противопоказанием для погружений под воду. Уже на глубине 1,5 м лёгкие начинают испытывать повышенную нагрузку, а при погружении на 10 м объём лёгких сокращается вдвое. Возникновение пневмоторакса в таких условиях с большой вероятностью может привести к смерти.
Погружения разрешены только пациентам, у которых был травматический пневмоторакс и нет проблем с лёгкими и плеврой, что может стать причиной рецидива пневмоторакса. В этом случает перед планируемыми погружениями всё-таки следует проконсультироваться у торакального хирурга и выполнить рентгенографию органов грудной клетки, чтобы исключить остаточный пневмоторакс.
Если же пациент всё-таки хочет совершать погружения при наличии риска развития спонтанного пневмоторакса, то необходимо также рассмотреть вопрос о проведении хирургического лечения.