лдвк глаза что это такое
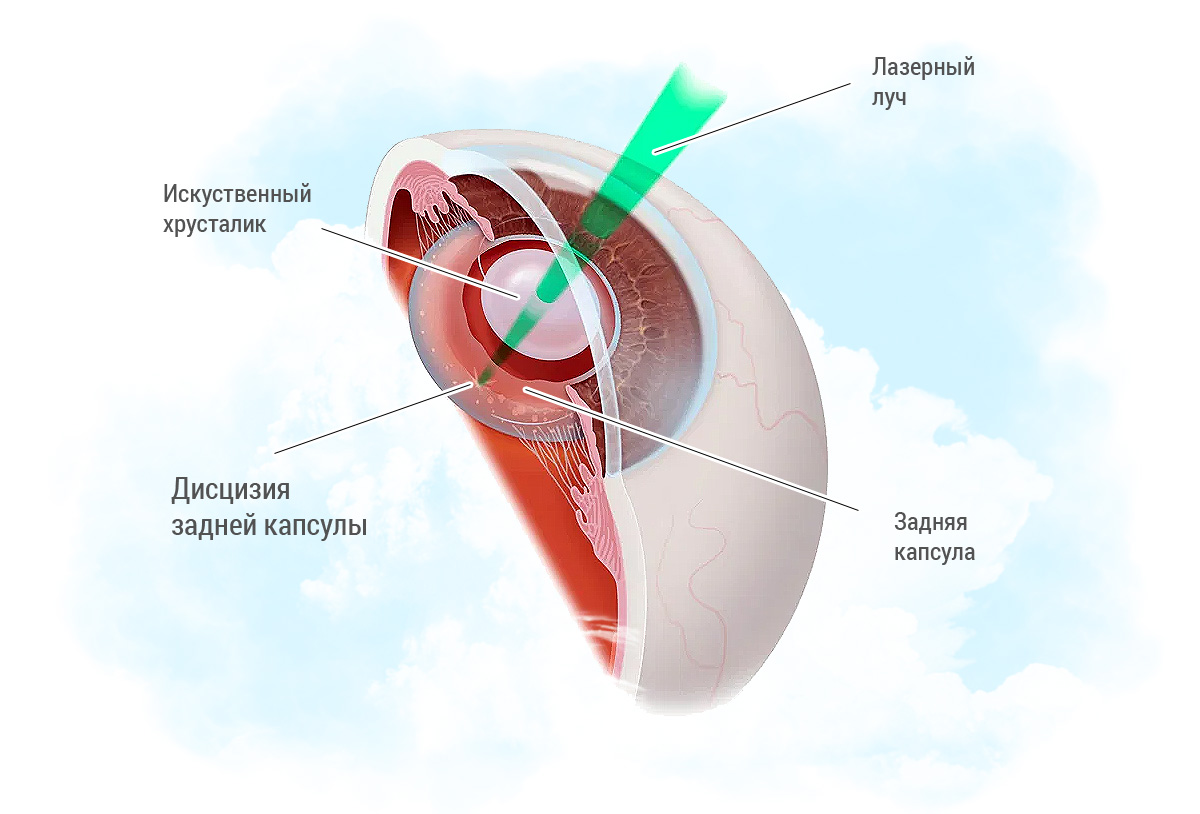
Лазерная дисцизия вторичной катаракты
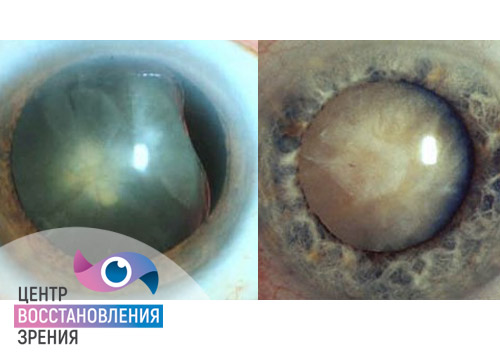
Катаракта – это общее название всех заболеваний в офтальмологической практике, которые характеризуются помутнением хрусталика. Главная оптическая линза может повреждаться под воздействием различных факторов, чаще всего – как следствие возрастных изменений органа зрения. В этом случае речь идет о первичной форме. Однако существует и вторичная катаракта – это осложнение возникает после оперативного лечения первичного помутнения хрусталика, когда нарушается прозрачность задней хрусталиковой капсулы после имплантации интраокулярной линзы.
Причины развития вторичной катаракты:
Показания к лазерной дисцизии
Вторичная катаракта – осложнение операции по удалению хрусталика с заменой его на интраокулярную линзу – одна из главных причин для проведения такого вмешательства. Оценивается степень изменений, субъективные показатели снижения остроты зрения, стадия прогрессирования процесса.
Лечение катаракты таким способом также применяется в других случаях:
Если речь идет о детях, то в младшем возрасте существуют такие дополнительные показания для назначения лазерной дисцизии вторичной катаракты:
Противопоказания
Несмотря на относительную безопасность методики, щадящие лазерные технологии и минимальные риски развития осложнений, существует ряд случаев, в которых офтальмологи не рекомендуют ее выполнение.
Абсолютные противопоказания – это ситуации, когда вероятность негативных последствий превышает пользу от процедуры:
Также существуют относительные противопоказания, при которых возможно выполнение манипуляции, однако риски развития осложнений или неэффективности операции превышают нормальные значения:
Этапы операции
Лазерная дисцизия выполняется амбулаторно, под местной анестезией, поэтому не требует длительного времени для проведения, относится к операциям «одного дня» и считается безопасной для организма. Это легко переносимая процедура, которая не требует какой-то особенной подготовки.
Послеоперационный период
Реабилитация протекает максимально безболезненно, не требует существенных ограничений, изменений привычного режима жизни, а также дополнительных мероприятий для ускорения регенерации поврежденных тканей. Зрение восстанавливается в течение первых нескольких дней, если у пациента нет других патологий.
Если объем вмешательства был большим и использовалась лазерная энергия высокой мощности в послеоперационном периоде назначаются противовоспалительные капли.
Важно соблюдать все назначения врача после лазерной дисцизии:
Осложнения после операции – большая редкость, их развитие может быть связано с особенностями организма пациента и несоблюдением техники безопасности во время проведения операции.
Среди наиболее грозных негативных последствий необходимо выделить:
Что такое лазерная дисцизия?
Лазерная дисцизия — метод оперативного лечения вторичной катаракты. Это осложнение, возникающее после удаления помутневшего хрусталика. Сталкиваются с ним пациенты достаточно часто. Оно приводит к резкому ухудшению зрения, которое нужно своевременно остановить, чтобы полностью не ослепнуть.
Симптомы вторичной катаракты
Современные методы лечения катаракты позволяют удалять помутневший хрусталик с сохранением его задней капсулы. При вторичной катаракте происходит уплотнение и помутнение этой капсулы. Это влечет сильное снижение остроты зрения, что является главным симптомом заболевания. Другие признаки патологии:
Лечение
Самый эффективный способ лечения — лазерная дисцизия. Она назначается в следующих случаях:
Противопоказана процедура при отеках роговой оболочки или образовании на ней рубцов, воспалении радужки, макулярном отеке сетчатки, так как хирургу будет сложно рассмотреть все глазные структуры.
Операция проводится под местным наркозом. Помимо анестезирующих препаратов больному закапывают мидриатические капли для расширения зрачков. Через него врачу лучше видно заднюю капсулу. Он прожигает в ней отверстие с помощью YAG-лазера (твердотельного лазера), через которое убираются помутневшие ткани.
Операция длится несколько минут. Наложение швов, повязок или бандажных линз не требуется, как и госпитализация. Пациент может сразу отправиться домой. Ему пропишут глазные капли, чтобы избежать воспаления, и назначат время следующего осмотра. Зрительные функции полностью восстанавливаются через два-три дня. Осложнения бывают редко, однако и от них никто не застрахован на 100%.
Осложнения после лазерной дисцизии
Если операция прошла успешно, соблюдены все рекомендации врача, то вероятность побочных эффектов очень низкая. При появлении каких-либо симптомов обязательно обратитесь в клинику, чтобы установить их причины и способы устранения.
Вторичная катаракта
Содержание статьи:
Вторичной катарактой называют помутнение задней капсулы хрусталика в позднем послеоперационном периоде. Это служит причиной снижения качества зрения и обращения к офтальмологу. Появление вторичной катаракты – процесс, скорее, физиологический и не является осложнением проведенной операции.
Симптоматика вторичной катаракты
Основные жалобы – ухудшение зрения. Характерные для вторичной катаракты проявления:
прогрессирующее ухудшение четкости зрительного восприятия;
затруднение при чтении, работе за ПК или с мелкими деталями;
окружающие предметы видны нечетко, как через матовое стекло или целлофан;
изменение цветопередачи – цвета теряют яркость, приобретают грязноватый оттенок.
Симптомы зрительного расстройства постоянные, прогрессирующие и не сопровождаются болевыми ощущениями или покраснением глаза.
Сроки проявления признаков вторичной катаракты индивидуальны. Чем пациент моложе, тем больше шансов его развития на протяжении первого года после операции.
Причины появления вторичной катаракты
Для понимания процессов, которые приводят к вторичной катаракте, напомним суть операции по замене хрусталика. При факоэмульсификации или экстракапсулярной экстракции офтальмохирурги убирают переднюю капсулу и «вычищают» помутневшие хрусталиковые массы. В заднюю капсулу (или сумку) имплантируют искусственную интраокулярную линзу (ИОЛ). У большей части прооперированных на протяжении десятилетий оптическая структура остается прозрачной.
У 3-х пациентов из 10-и задняя сумка хрусталика подвергается изменениям – появлению шаров Эльшнига или фиброзированию, это и называется вторичной катарактой.
Строение задней сумки таково, что ее клетки продолжают рост и формируют неполноценные хрусталиковые волокна. Последние имеют округлую, шарообразную форму и похожи на икринки лососевых рыб, их еще называют шарами Адамюка-Эльшнига. Располагаясь плотными рядами, они приводят к понижению прозрачности оптических сред и неправильному преломлению света. В результате качество изображения становится нечетким, пациентам кажется, что катаракта вернулась. Такой сценарий развития вторичной катаракты характерен для молодых.
| Вторичная катаракта после удаления хрусталика возникает только однажды. |
У людей преклонного возраста чаще наблюдается дистрофический процесс – фиброз. В ряде случаев излишне плотная, фиброзно измененная задняя стенка хрусталика определяется в ходе хирургического вмешательства. На послеоперационных осмотрах офтальмохирург акцентирует внимание пациента на возможном ухудшении зрения в ближайшие 3-6 месяцев.
Повторно катаракта может развиться в любой промежуток времени после операции. Чаще это происходит в течение 6-18-ти месяцев.
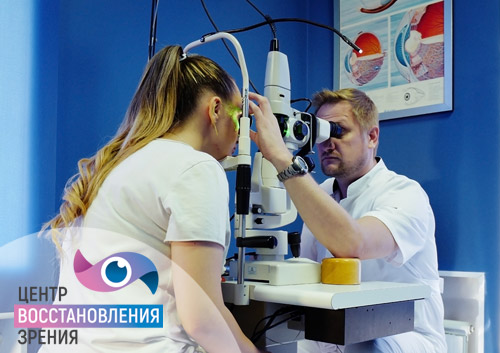
Диагностика вторичной катаракты
Для точного определения причин ухудшения зрительных функций врач проводит полный осмотр всех отделов глазного яблока.
Диагностическое обследование при подозрении на вторичную катаракту включает:
проверку остроты зрения и рефракции;
тонометрию (измерение внутриглазного давления);
осмотр переднего отрезка глаза в проходящем свете и на щелевой лампе (биомикроскопию);
осмотр сетчатки (с расширением зрачка).
При появлении сопутствующих заболеваний список диагностических мероприятий может быть расширен.
Удаление вторичной катаракты
Среди пациентов бытует выражение: «Мне сняли пленку» или «Почистили хрусталик». Офтальмологи называют процедуру удаления вторичной катаракты лазерной дисцизией.
Вмешательство выполняется на YAG-лазерной установке. Особенности процедуры:
не требует предварительной подготовки и сбора общеклинических анализов;
малоболезненная – дискомфорт причиняют только вспышки яркого света;
кратковременная – занимает несколько минут.
В лазерном кабинете перед проведением операции измеряют внутриглазное давление и расширяют зрачок. После достижения максимального мидриаза (около 60-ти минут) больному закапывают анестезирующие капли.
Удаление вторичной катаракты проводят в положении сидя, приставляя к поверхности глаза гониолинзу. Через нее фокусируют лазерный луч на поверхности задней сумки и формируют округлое отверстие – «окошко» в оптической зоне. Операция занимает несколько минут. Обязательное условие – неподвижность во время операции – нельзя двигать головой или глазом, ерзать на стуле.
Лазерная дисцизия вторичной катаракты. Противопоказания
Для оперативного вмешательства существуют противопоказания.
Операцию делать не станут в следующих случаях:
если основной причиной плохого зрения служат другие заболевания – например, дистрофии сетчатки или атрофия зрительного нерва;
дислокация ИОЛ – ее смещение относительно зрительной
снижение прозрачности оптики переднего отрезка глаза – рубцы или дистрофии роговицы, ее отек и т.п.;
повышение внутриглазного давления.
Часть противопоказаний – относительная. После купирования острой воспалительной реакции или медикаментозного снижения внутриглазного давления возражения снимают и проводят лечение.
Послеоперационный период
Зрение после операции восстанавливается по мере сужения зрачка – в среднем в течение 4-6-ти часов.
Основные жалобы пациентов после удаления вторичной катаракты – «мушки» или черные точки в поле зрения, видимые на светлом фоне.
Это обусловлено остатками задней капсулы, плавающими в стекловидном теле глаза и отбрасывающими тень на сетчатку. Помехи исчезают в течение 2-3-х месяцев и специальной терапии не требуют.
После удаления вторичной катаракты, реабилитационный период занимает 2 недели. На протяжении этого периода необходимо закапывать назначенные врачом капли. Зрительные нагрузки не ограничены, физическая активность должна быть умеренной до конца периода закапывания капель. Следует избегать общего перегревания или переохлаждения организма.
Контрольные осмотры проводят на следующий день после операции и через 2 недели.
Большую половину всех врожденных патологий органов зрения составляет катаракта. Это заболевание представляет собой помутнение хрусталика, что приводит к резкому ухудшению зрения.
Хрусталик представляет собой оптически прозрачную структуру, расположенную позади радужки, перед стекловидным телом и сетчаткой. Форма, прозрачность и показатель преломления естественной линзы позволяют ей фокусировать свет на сетчатке.
Достаточно большой процент офтальмологических болезней составляет катаракта, которая по сути своей является прогрессирующим помутнением хрусталика. Хирургическое лечение катаракты на сегодняшний день является единственным эффективным методом лечения данной патологии.
Лазерная дисцизия вторичной катаракты (задней капсулы хрусталика)
Вторичная катаракта — одно из немногих осложнений, иногда возникающих после операции по имплантации искусственного хрусталика. В этом случае снижается прозрачность задней капсулы, поскольку там нарастают эпителиальные клетки или происходит её фиброз. ИАГ-лазерная дисцизия (рассечение задней стенки хрусталиковой сумки или «капсулотомия») представляет собой достаточной простой и эффективный способ удаления препятствия на главной оптической оси глаза. [1]
Рис.1 Слева на право: глаз с прозрачным хрусталиком, вторичная катаракта и «окошко» после лазерного лечения
Показания процедуре
Критерием к назначению лазерной коррекции считается ощутимое снижение остроты зрения по сравнению с максимальным качеством зрения в период непосредственно после операции. Показанием является и сочетание вторичного помутнения с фиброзом, т.е. с тенденцией к замене функциональных клеток соединительной тканью. [2]
Рис.2 Для постановки диагноза достаточен стандартный осмотр в щелевой лампе
Если вторичная катаракта развивается в глазу с клинически значимой миопией, некоторые авторы рекомендуют воздержаться от лазерной капсулотомии, указывая на определенную вероятность ретинальных осложнений, в т.ч. отслойки сетчатки; более целесообразными, по их мнению, являются инструментальные методики. Однако, другие авторы, практикующие лазерную дисцизию в подобных сочетанных случаях, сообщают об отсутствии каких-либо статистически достоверных рисков. Таким образом, литературные данные по этому вопросу нельзя считать однозначными, и следует рассматривать вопрос о лазерной капсулотомии индивидуально.
При имплантации интраокулярной линзы в заднюю камеру пациентам детской возрастной группы, если установлена вторичная или фиброзная катаракта, лазерная дисцизия сегодня считается наиболее предпочтительным и адекватным методом, который применяется в абсолютном большинстве случаев (единичные исключения в пользу инструментальных методов делаются, например, при затрудненном доступе к задней капсуле).
Если возникает выбор между традиционными и лазерными методами устранения вторичной катаракты, предпочтение отдается вторым еще и в тех случаях, когда инструментальное вмешательство по каким-либо причинам противопоказано. Определенные противопоказания есть у YAG-лазерной дисцизии.
Видео о процедуре
Противопоказания
В некоторых сложных случаях, когда необходима комбинированная коррекция, приходится идти на определенный риск даже при наличии относительных противопоказаний, поскольку в этих случаях лазерная дисцизия все равно оказывается более эффективной и безопасной по сравнению с хирургическим вмешательством.
Относительными противопоказаниями считают: наличие существенных остаточных масс вследствие удаления хрусталика, изначально повышенное внутриглазное давление, отек сетчатки и некоторые другие клинические обстоятельства, заставляющие с особой тщательностью взвесить все «за» и «против».
Рис.3 Выраженные помутнения роговицы (бельмо) могут стать препятствием к проведению лазерной капсулотомии
Осложнения и риски
К редким осложнениям относят: [4,5]
Ход операции
Прежде всего, необходимо обеспечить максимально возможный и беспрепятственный оптический доступ. С этой целью перед операцией закапывают расширяющие зрачок капли — это могут быть растворы тропикамида, ирифрина, мидриацила в соответствующих концентрациях. Если есть основания опасаться, что после процедуры резко возрастет внутриглазное давление, профилактически назначается также антиглаукоматозный препарат.
Сама операция производится «одним днем», госпитализация не требуется, пациент самостоятельно покидает клинику уже через 1,5-2,5 часа после операции, если не обнаружатся какие-либо осложнения (статистика свидетельствует о том, что такая вероятность крайне низка, причем почти всегда осложнения обнаруживаются в первые же часы или, максимум, дни).
Рис.4 Схема проведения процедуры
Процедура очень короткая (10-15 минут) и безболезненная — в большинстве случаев не требуется даже местная анестезия, не говоря уже о швах или повязках. Пациент видит только яркие вспышки. На ближайший послеоперационный период назначают капли для предотвращения воспалительной реакции. Контрольный визит к офтальмологу через неделю после операции является обязательным, через месяц — желательным. Повторная лазерная дисцизия назначается редко: как правило, терапевтический успех по восстановлению зрения достигается однократной процедурой. [6]
Обратившись в наш офтальмологический центр Вы получаете гарантии индивидуального подхода и высококвалифицированной медицинской помощи в диагностике и лечении вторичной катаракты. Доверяйте зрение профессионалам!
Лазерная коррекция зрения при вторичной катаракте
Катаракта является опасной патологией, а ее лечение — достаточно сложным. Несмотря на развитие медицинских технологий, невозможно с уверенностью гарантировать, что операция пройдет успешно. Бывает и так, что после замены помутневшего хрусталика зрение не удается восстановить. Поможет ли лазерная коррекция при вторичной катаракте?
В этой статье
По данным ВОЗ более 30% случаев полной утраты зрения связаны именно с неоперированной катарактой. Такая статистика позволяет ученым вынести данное заболевание на первое место среди наиболее опасных офтальмологических болезней.
Лечение патологии осложняется тем, что врачи могут применять лишь консервативные методы. К сожалению, несмотря на прогресс в сфере современной медицины и офтальмологии, ученым пока не удалось разработать препараты, позволяющие сделать из помутневшего хрусталика прозрачный. Следовательно, в качестве помощи людям с диагнозом «катаракта» могут пригодиться лишь специальные капли для глаз. Однако их использование позволяет только замедлить развитие заболевание, но не вылечить его.
Факоэмульсификация — популярный метод лечения
После факоэмульсификации вторичной катаракты в сделанный ранее разрез вводится искусственный хрусталик, который в дальнейшем должен будет обеспечивать четкость зрения. Однако, несмотря на доказанную эффективность данной процедуры, ее результат не всегда является таким, какой бы пожелал сам пациент. Конечно, в большинстве случаев зрительные функции удается скорректировать практически сразу же. В ближайшее время многие пациенты отмечают значительное улучшение зрения. Но бывает и так, что даже после факоэмульсификации пациент не может похвастать четкой видимостью.
Почему возникает вторичная катаракта?
Нередко бывает так, что по прошествии полугода, а иногда и нескольких лет после удаления хрусталика возникает вторичная катаракта. Как объясняют врачи-офтальмологи, данное явление связано с разрастанием эпителиальной ткани на поверхности задней капсулы хрусталика. Прозрачность ее существенно снижается, из-за чего вновь может возникать помутнение зрения. Параллельно с этим повторно начинают проявляться симптомы, характерные для катаракты. Это может быть снижение зрительных функций, размытое видение окружающих предметов, образование пелены перед глазами. Все эти симптомы указывают на то, что катаракта «вернулась» снова.
Некоторые пациенты винят во всем офтальмохирурга, проводившего операцию, однако, на самом деле, профессионализм врача здесь, как правило, не при чем, так как вторичная катаракта является результатом индивидуальных клеточных реакций нашего организма, которые происходят в капсульном мешке. В таких ситуациях врач-офтальмолог может порекомендовать проведение повторной операции. На этот раз она будет проведена при помощи лазера.
Замена хрусталика при вторичной катаракте
В том случае, если врач-офтальмолог подтвердит, что у пациента вторичная катаракта, возникшая после замены хрусталика, то необходимо будет провести операцию лазером. Называется она YAG-лазерной дисцизией и считается на сегодняшний день наиболее высокотехнологичным, эффективным и безопасным для пациента способом избавления от вторичной катаракты после замены хрусталика. Лечение лазером позволяет вылечить патологию без хирургического вмешательства. Во время процедуры офтальмохирург при помощи лазера рассекает помутневшую со временем заднюю капсулу, что способствует восстановлению яркого и контрастного зрения.
Если пациенту поставлен диагноз «вторичная катаракта после замены хрусталика», то для проведения операции общий наркоз не потребуется. Лечение осуществляется под местной анестезией. Перед началом дисцизии в глаза пациента закапываются специальные капли, необходимые для того, чтобы расширить зрачок. Это нужно для того, чтобы врач смог лучше разглядеть заднюю капсулу.
После проведения операции пациенту будут назначены глазные капли, позволяющие предотвратить повышение внутриглазного давления. Лазерная дисцизия при вторичной катаракте считается наиболее безболезненным методом, так как во время ее проведения пациент не ощущает никакого дискомфорта.
Возможен ли риск осложнений?
Как правило, вторичная катаракта после замены хрусталика, лечение лазером которой было проведено, позволяет забыть о себе навсегда. Однако риски после операции исключать все же не стоит. Нередко пациенты могут жаловаться на воспаление или отек роговицы, отслоение сетчатки или смещение интраокулярной линзы. При возникновении дискомфорта необходимо как можно скорее обратиться к врачу-офтальмологу.
Кроме того, важно четко соблюдать рекомендации, данные лечащим врачом, закапывать глаза и своевременно принимать лекарственные препараты. Согласно наблюдениям врачей-офтальмологов, наименьший риск после операции возможен в том случае, когда лазерная коррекция зрения была проведена с помощью имплантации акриловой линзы, имеющей квадратные края.