кти менее 50 процентов что это
Что такое кардиоторакальный индекс, его нормальное значение
Что это такое простыми словами, как высчитывается, нормы, границы
Человеческий организм – чётко работающий механизм, отлаженный самой природой. Все органы и ткани в теле развиваются вместе из одного зародыша, поэтому размеры и параметры каждой части тела подходят под размеры соседних органов, как детали в мозаике.
Но что же происходит, когда какой-то орган меняет свои размеры по той или иной причине? Такой орган может начать давить на окружающие ткани, мешая их функционированию, или наоборот, образующаяся пустота на месте уменьшенного органа может лишить окружающие структуры поддержки. Изменение размеров органа может быть важным симптомом или причиной различных заболеваний.
Именно поэтому измерение размеров различных частей человеческого тела является важным инструментом диагностики. Одним из таких инструментов является кардиоторакальный индекс.
Рентгенография
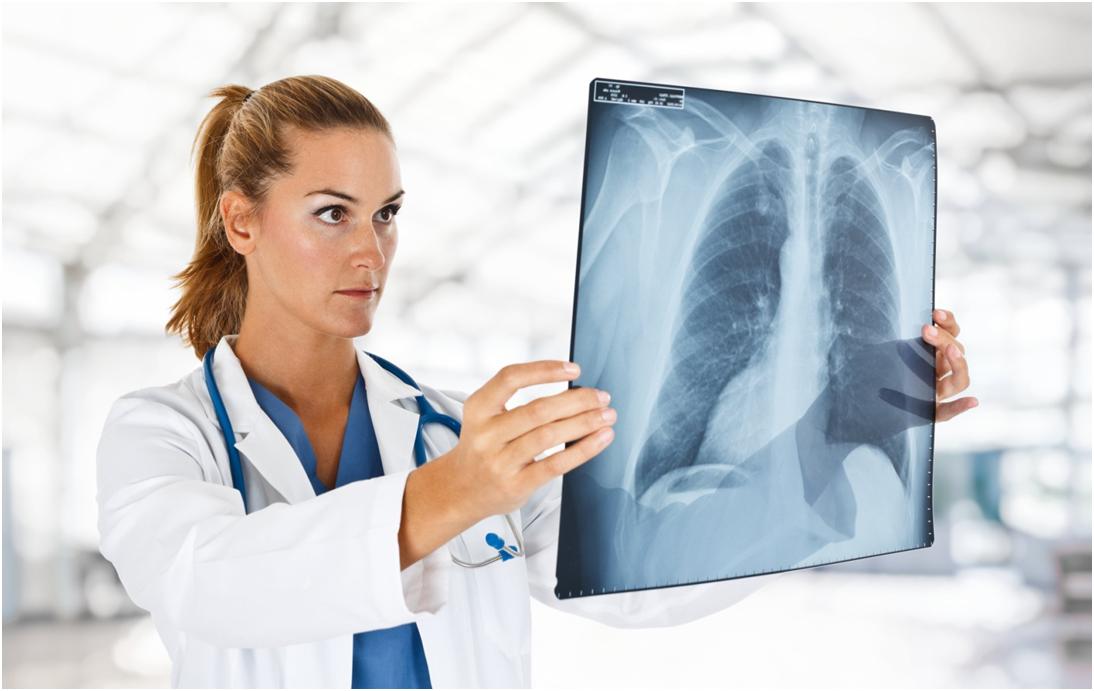
Основой для вычисления кардиоторакального индекса является прямая рентгенография грудной клетки. Рентгенография – это исследование внутреннего устройства объектов без их вскрытия, при помощи пропускания сквозь объект рентгеновских лучей.
Различные материалы поглощают эти лучи с различной интенсивностью, поэтому полученная запись оставшегося излучения может примерно передать расположение этих материалов внутри объекта. Отсюда и взялось слово «рентгенография» – это сочетание фамилии учёного Рентген и латинской частицы «-графия» – «запись».
Немецкий физик Вильгельм Конрад Рентген первым обнаружил не только эффект засвечивания фотоплёнки рентгеновскими лучами, но и первым же догадался сунуть под эти лучи свою руку. Типичный учёный. Обнаруженный после этого на фоточувствительной пластине снимок костей в просвеченной руке перевернул не только мир медицины, но и представления о мировом устройстве в целом.
Рентгенография, благодаря своей неинвазивности, открыла множество перспектив диагностики для врачей. При помощи такого лучевого обследования можно получать информацию не только о размере органов, но и об их тонусе, общем состоянии, правильности движений.
Чаще всего рентгенография используется как метод диагностики при переломах костей и прочих подобных травмах, из-за простоты и однозначности диагностики – кости особенно хорошо поглощают рентгеновское излучение, формируя на снимке чёткий и ясный след.
Но в целом подобный метод исследования хорошо подходит и для обследования любых полостей – полых органов, таких, как лёгкие или кишечник, или же полостей не природного происхождения – например, кариес в зубах.
К сожалению, в наше время рентгенография является устаревшим и неточным методом исследования тканей и органов пациента. Двухмерная проекция снимка не даёт полной информации, в отличие от послойного сканирования тела томографии, а иногда рентгеновский снимок и вовсе не даёт никакой полезной информации.
Если ткани органа похожи по плотности и составу друг на друга, то такой снимок будет сплошной кашей.
Рентгенокардиометрия
Естественно подходящей зоной для рентгенографии является самая большая полость в нашем теле – грудная клетка. Помимо исследования лёгких, которое проходит регулярно практически каждый человек для профилактики туберкулёза, важнейшей целью диагностики в грудной клетке является сердце.
Сердечно-сосудистые заболевания – безусловный чемпион по смертности населения. Сердце, работающее на протяжении всей жизни человека, требует пристального внимания, и изменение его размеров может служить симптомом различных заболеваний или патологических изменений. Для исследования этих размеров и используют кардиоторакальный индекс.
Кардиоторакальный индекс
«Кардио» это сердце, «торакс» это грудь. Получаем, что кардиоторакальный индекс – это соотношение размеров сердца к груди.
Для вычисления этого индекса измеряется размер тени сердца, видимой на рентгенографическом снимке. Для этого измерения берутся две самые удалённые от центра точки слева и справа на контуре пятна, оставленного сердцем на снимке. Расстояние между этими точками и считается размером сердца при данном исследовании.
Полученный размер сравнивается с размером грудной клетки. Для грудной клетки точно так же берутся две самые удалённые точки, но находящиеся на внутренней стороне рёбер прямо над куполом диафрагмы. Длинная прямая линия между этими точками и будет размером грудной клетки.
Кардиоторакальный индекс – это процентное отношение размера сердца по отношению к размеру грудной клетки. Это отношение выражают или прямо в процентах, например, КТИ=50%, или в десятых долях единицы, например, КТИ=0,5.
В норме КТИ у взрослого человека будет около 0,5, у новорождённых до 0,6. Увеличение же размеров сердца свыше 0,6 может говорить о патологиях: увеличении жировой клетчатки или о кардиомегалии – синдроме увеличенного сердца.
Что показывает КТ легких при коронавирусе?
Компьютерная томография (КТ) при коронавирусе показывает участки инфильтрации и воспаления легких — вирусную пневмонию.
Легочная ткань обладает белковыми рецепторами ACE2, к которым прикрепляется вирион, благодаря прочным белковым шипам, по аналогии с пневмовирусом SARS-CoV-1, впервые обнаруженным у летучих мышей.
Помимо удушья и острого респираторного дистресс-синдрома (ОРДС), высокий риск смертности от COVID-19 сопряжен и с другими, нелегочными осложнениями: миокардитом, тромбозом внутренних органов, ДВС-синдромом. Однако по данным Уханьского технологического университета, у 92 из 100 китайских пациентов, госпитализированных по поводу коронавируса, компьютерная томография выявляет повреждение легких. Большую опасность для жизни и здоровья представляет острый респираторный дистресс-синдром (ОРДС) — это обширный двусторонний воспалительный процесс с полисегментарный очагами инфильтрации, который приводит к отеку легких и острой дыхательной недостаточности.
Коронавирус проникает в организм человека через носовую полость, слизистую глаз или рот и, когда достигает легких, провоцирует у большинства больных обширный воспалительный процесс — альвеолы (воздушные пузырьки легочной ткани) заполняются жидким экссудатом или соединительной тканью. Эти пораженные участки легких, более не участвующие в дыхательном процессе, врачи видят на посрезовой КТ легких в виде «матовых стекол», симптома «булыжной мостовой». Также коронавирус часто сопровождается плевральным выпотом.
По результатам томографии также оценивают тяжесть заболевания, то есть степень поражения легких: КТ-0, КТ-1, КТ-2, КТ-3, КТ-4. Подробнее о «рисунке» коронавирусной пневмонии и диагностических возможностях компьютерной томографии — в этой статье.
Когда необходимо сделать КТ легких при коронавирусе?
Обычно при подозрении на вирусную пневмонию КТ легких назначается лечащим врачом — терапевтом или инфекционистом. Больным пациентам нет необходимости ждать результатов ПЦР до 14 дней — томография покажет даже минимальное поражение легких (до 5%), при этом паттерн пневмонии, вызванной коронавирусом, виден довольно ясно. КТ легких рекомендовано делать на 5-7 день проявления симптомов острого респираторного заболевания.
Ключевое отличие компьютерной томографии от рентгена состоит в том, что КТ показывает первую степень поражения легких (до 25%), а по результатам обследования возможна дифференциальная постановка диагноза, то есть по специфическому клиническому рисунку на КТ можно отличить коронавирусную пневмонию от бактериальной и какой-либо другой без лабораторной диагностики. Однако не у всех пациентов, зараженных коронавирусом, развивается поражение легких с характерной симптоматикой.
КТ легких рекомендуется делать при наличии следующих симптомов:
Пациентам с выраженными симптомами и подозрением на коронавирус нет необходимости ждать результатов ПЦР-диагностики. Компьютерная томография покажет очаги воспаления и инфильтрации легких, фиброз, степень их распространенности. Таким образом пациент сможет не теряя времени приступить к лечению под контролем лечащего врача. Поражение легких более 50% по результатам КТ может быть показанием к госпитализации.
Важно! При наличии вышеуказанных симптомов нет необходимости ждать результатов теста на коронавирус, чтобы проверить легкие на КТ. Преимущество компьютерной томографии легких перед рентгеном и флюорографий заключается в том, что диагностика покажет воспалительные процессы даже когда они только начались (на 5-7 день с момента проявления симптомов ОРЗ).
Поражение легких при коронавирусе
В 2020 году была разработана эмпирическая шкала визуальной оценки легких, в которой КТ-0, КТ-1, КТ-2, КТ-3 и КТ-4 соответствуют стадии заболевания и, соответственно, степени поражения легких.
Врач изучает каждую долю легкого (всего 5) на посрезовых сканах в поперечной и фронтальных плоскостях и оценивает объем поражения каждой по пятибалльной шкале. Если признаки воспаления отсутствуют, рентгенолог присваивает значение 0 и так далее. Если воспалительные очаги и инфильтраты присутствуют в нескольких сегментах, такую пневмонию называют полисегментарной. При коронавирусе пациентам чаще всего диагностируют двустороннюю полисегментарную пневмонию. При своевременном обращении за медицинской помощью распространение инфекции в легких можно остановить.
Степени поражения легких при коронавирусе на КТ
В заключении КТ легких пациенты видят аббревиатуры: КТ-0, КТ-1, КТ-2, КТ-3 и КТ-4 Что они обозначают?
По данным исследования «Time Course of Lung Changes at Chest CT during Recovery from Coronavirus Disease 2019 (COVID-19)», опубликованного в июле 2020 года в международном журнале Radiology, максимальное поражение легких (пик пневмонии) у большинства пациентов наблюдается на 10 день заболевания. В выборку не вошли пациенты со специфическими осложнениями, такими как ОРДС, кардиогенный отек легкого, тромбоз, тяжелые последствия которых носят непредсказуемый характер.
Как коронавирус выглядит на КТ?
При коронавирусе на КТ отчетливо и ясно визуализируются инфильтраты в легких — участки, заполненные экссудатом (жидкостью, кровью, гноем), вследствие чего дыхание затруднено.
Особенно наглядно они представлены на 3D-реконструкции дыхательных путей. Такое изображение получается после компьютерной обработки сканов. Эти данные тоже записываются на диск, и пациент может посмотреть визуализацию его собственных легких.
По данным актуальных исследований, публикуемых в журнале Radiology, вирусная пневмония, вызванная COVID-19, чаще всего проявляется на КТ изображениях в виде двухсторонних затемнений по типу «матового стекла» и уплотнений легочной ткани, например, утолщения альвеолярных перегородок. На томограммах это, напротив, более светлые участки, поскольку они свидетельствуют о повышенной плотности легочной ткани, а она хуже пропускает рентгеновские лучи.
Наличие одиночного очага поражения по типу «матового стекла» в правой нижней доле легкого может быть интерпретировано как начальное, самое первое проявление вирусной пневмонии.
Отметим, что «матовые стекла» не являются специфическим признаком пневмонии при коронавирусе. Этот признак характерен для опухолей, кровоизлияний и других инфекций. По результатам КТ легких возможна лишь первичная дифференциальная диагностика пневмоний (бактериальной, вызванной пневмококком, грибками и др.). «Рисунок» этих заболеваний может лишь незначительно различаться. Чтобы врачи могли правильно поставить диагноз, пациенту следует пройти дополнительное обследование, например, сделать ПЦР. Лабораторная диагностика поможет выявить специфического возбудителя воспаления легких.
Когда заболевание переходит в более позднюю стадию, рисунок становится более специфическим. Коронавирусную пневмонию на КТ легких определяют по следующим признакам.
Матовое стекло при коронавирусе
«Матовые стекла» считаются основным признаком поражения легких при пневмонии. Так называют участки легочной ткани, в которых альвеолы заполнены жидкостью — это инфильтраты. Название отсылает непосредственно к визуализации этого признака при лучевой диагностике. Уплотнения по типу «матового стекла» напоминают беловатый налет, легочная ткань — светлая.
«Матовые стекла» при коронавирусе обычно локализуются с обеих сторон (двусторонняя пневмония) в нижних и боковых отделах, ближе к плевре либо сконцентрированы вокруг бронхов. При этом сохраняется видимость сосудов, бронхов и их стенок. По количеству и размерам инфильтратов определяют степень поражения легких.
Консолидация матовых стекол
Признак, который чаще всего наблюдается при среднетяжелом поражении легких. Матовых стекол уже достаточно много, и на некоторых участках можно наблюдать их объединение. Видимость воздушных просветов бронхов сохраняется, но сосуды и стенки бронхов в зоне уплотнения не видны.
Симптом булыжной мостовой
Симптом «булыжной мостовой» также называют «лоскутным одеялом». Легочная ткань на томограммах визуализируется в виде ячеек и приобретает сходство с брусчаткой. Такой рисунок наблюдается при утолщении межальвеолярных перегородок. Обширное воспаление затрагивает интерстиций, вследствие чего он уплотняется, нарушаются обменные процессы в тканях: в альвеолах накапливаются белки и липиды, сокращается воздушное пространство.
Симптом «булыжной мостовой» в сочетании с «матовыми стеклами» указывает на тяжелую, пиковую стадию пневмонии. Наблюдается на 10-12 день заболевания. При благоприятном разрешении проходит на 14-30 день.
Симптом воздушной бронхограммы
Воздушная бронхограмма — рентгенологический термин, который означает, что на фоне плотной и безвоздушной ткани легких с инфильтратами («матовых стекол» с консолидацией), сохраняется воздушное пространство в просвете бронхов. Этот отдел дыхательных путей полностью или частично визуализируются на КТ.
С одной стороны, воздушная бронхограмма говорит о проходимости проксимальных дыхательных путей, с другой — указывает на масштабную обструкцию легких, при которой практически отсутствует альвеолярный воздух.
Фиброз легких
Фиброз — это патологическое разрастание соединительной ткани, которое приводит к уменьшению размера альвеолярных пузырьков, то есть воздушного пространства. У некоторых пациентов организм таким образом реагирует на инфекционное воспаление или механическую травму. Фиброз легких напоминает рубцы и требует самостоятельного лечения. Последствия такого осложнения пневмонии могут быть необратимыми.
Симптом обратного гало
Симптом «обратного ободка» или «гало» представляет собой уплотнение легочной ткани вокруг очага воспаления. Свидетельствует о прогрессирующей пневмонии. На томограммах визуализируется светлым кольцом или ободком, опоясывающим «матовое стекло» в форме практически правильного круга или эллипса.
Симптом плеврального выпота
Плевральный выпот — это скопление жидкого экссудата в плевральной полости. Плевра представляет собой серозную оболочку, которая покрывает поверхность легких и внутреннюю часть грудной клетки. Патологическая жидкость скапливается в пространстве между легкими и грудной клеткой. В норме здесь содержится немного жидкости, около 3-5 мл, — она необходима для амортизации и уменьшения трения дыхательного органа о ребра. Дополнительная жидкость затрудняет дыхание и вызывает сдавление легких.
Важно! Интерпретировать результаты КТ легких может только врач-рентгенолог. Компьютерная томография показывает поражение легких при вирусной пневмонии. Чтобы достоверно определить тип инфекционного возбудителя воспаления легких, пациенту следует сделать ПЦР.
Текст подготовил
Котов Максим Анатольевич, главный врач центра КТ «Ами», кандидат медицинских наук, доцент. Стаж 19 лет
Если вы оставили ее с 8:00 до 22:00, мы перезвоним вам для уточнения деталей в течение 15 минут.
Если вы оставили заявку после 22:00, мы перезвоним вам после 8:00.
Флюорография, рентген или КТ легких: чем отличаются и какой метод выбрать?
Лучевая диагностика
Лучевая диагностика объединяет различные методы получения изображения в диагностических целях на основе использования различных видов излучения: это флюорография, традиционное рентгенологическое исследование, компьютерная томография, ангиография. Методы рентгенодиагностики являются основой для диагностики травматических повреждений и заболеваний скелета, болезней легких, пищеварительного тракта.
Было определено, что разные ткани поглощают рентгеновские лучи с разной интенсивностью, поэтому на рентгеновской пленке (а сегодня – еще и на экране монитора приборов) получаются изображения с разной степенью окраски – от белого до черного. Чем плотнее ткань, тем она светлее на снимках. Таким образом, можно получить представление о структурах тела, костях, мягких тканях, определить объемные образования, полости и многие другие патологии.
Рентгенография
Рентгенография – метод рентгеновского исследования, при котором изображение исследуемого объекта получают на пленке или на специальных цифровых устройствах (цифровая рентгенография).
Она является самым доступным методом исследования.
Как работает флюорография легких
Сегодня флюорография применяется для того, чтобы получить двухмерный снимок грудной клетки, преимущественно оценивается состояние легких. В основном, применяется как скрининговый метод обследования – доступный в любой поликлинике и недорогой, быстрый в исполнении.
Что общего и чем отличаются рентген от флюорографии
Оба метода дают возможность получить только двухмерные снимки за счет рентгеновского излучения, используются для исследования грудной клетки и легочной ткани, их возможности зависят от имеющегося в клинике аппарата.
Чем старее аппаратура, тем больше доза облучения рентгена и флюорографии, хуже качество снимка. На старых аналоговых флюорографах можно получить снимки меньшего размера и качества, чем на рентгеновских. На новых цифровых аппаратах нет разницы между рентгеном и флюорографией при выявлении туберкулеза, пневмонии ни по облучению, ни по качеству снимка.
Есть и отличия в зоне обследования. Флюорографическое исследование позволяет оценить проблемы только в области грудной клетки (его выполняют на специальном аппарате), при рентгенографии исследуются различные части тела, используя стационарные и иногда даже мобильные аппараты.
Если оценивать – что лучше, рентген позволяет выполнить снимки в нестандартных проекциях, с захватом соседних областей. Поэтому, при подозрениях на серьезные патологии, бывает так, что пациента после флюорографии отправляют на рентген.
Как делают КТ легких
Компьютерная томография – это тоже рентгенологический метод исследования, в ходе которого выполняется серия послойных снимков тела в поперечном сечении. Компьютерная программа объединяет данные всех этих снимков в трехмерную модель, которая отображается на мониторе.
Сразу уточним, чем еще, кроме трехмерного снимка, отличается рентген от КТ. Такое исследование более детальное и информативное, чем плоский снимок, но и доза облучения больше. Чем новее оборудование, тем лучше программа обрабатывает данные, и для создания снимка требуется меньшая доза облучения. При выявлении некоторых патологий легких, сердца, других органов грудной клетки, стандартная рентгенография не покажет всех изменений. Так, например, при диагностике коронавируса, выбирая, какой метод использовать – рентген легких или КТ, врачи однозначно проводят томографию. Только она может показать типичные изменения, вызванные этим вирусом в легких. На стандартных снимках пневмонии может быть не видно.
Насколько опасен рентген?
Отвечая на вопросы о том, что вреднее, опаснее и информативнее, нужно исходить из предполагаемого диагноза и поставленных целей. В целом томография вреднее, она дает большую лучевую нагрузку, но при этом и её результаты дают максимум важной информации. Это избавляет от необходимости проводить дополнительные снимки в других проекциях, повторять процедуру.
Еще один важный момент – можно ли делать рентген после флюорографии или вместо нее. Если речь идет о диагностике туберкулеза, врачи допускают использование либо того, либо другого метода. Поэтому выполнить можно любое из исследований, их диагностические возможности в современных условиях примерно равны.
Как делают рентген или КТ легких детям
Важно уточнить особенности лучевых исследований в детском возрасте. Первый вопрос – с какого возраста проводится флюорография детям.
Согласно Приказу Минздрава РФ от 21.03.2017 N 124Н можно делать флюорографию детям старше 15 лет. Всем детям младше этого возраста, вне зависимости от показаний, данный вид диагностики не проводится. Если возникает необходимость в обследовании легких на предмет выявления туберкулезного поражения, проводится только рентгеновское обследование. Оно по показаниям допустимо у детей с рождения.
КТ можно делать детям с рождения, но для этого нужны четкие и обоснованные показания. Это такие патологии, которые нельзя подтвердить другим методом. Но важно подчеркнуть, что в возрасте до 6-7 лет, пока ребенку сложно длительное время лежать неподвижно, не плакать и не капризничать, томографию проводят под наркозом или медикаментозным сном.
Когда нужно и не нужно выполнять
Учитывая тот факт, что любые методы рентгеновского исследования – это лучевая нагрузка, для выполнения этих видов диагностики должны быть четкие обоснования и показания. Это справедливо как для взрослых, так и для детей.
Если это подозрение на пневмонию, туберкулезный процесс, абсцессы легкого, травмы грудной клетки, пороки развития, опухолевые процессы, требующие оперативного лечения – эти методы обоснованы и необходимы для постановки правильного диагноза и разработки наиболее оптимальной схемы лечения.
Нельзя проводить рентген и тем более томографию в профилактических целях, в тех случаях, когда диагноз можно определить без лучевых вмешательств.
Кти норма у взрослых
Ренттенокардиометрия (КТИ)
Кардиоторакальный индекс (КТИ) вычисляется по формуле:
КТИ = ((MR+Ml)·100%) / Базальный диаметра грудной клетки
где Mr+Ml — поперечный диаметр сердца, равный сумме перпендикуляров, опущенных на среднюю линию из самых отдаленных точек правого и левого контуров сердца, т. е. КТИ — это отношение поперечного диаметра сердца к базальному диаметру грудной клетки в процентах. Ю. Н. Константинов (1963) выделяет 3 степени увеличения КТИ: нормальная величина не превышает 50%, увеличение I степени — 50 — 55%, II степени — 56 — 60%, III степени — более 60%. Определение КТИ является простым и удобным методом для оценки размеров сердца в динамике. Следует помнить, что у новорожденных и детей с ожирением в связи с лежачим положением сердца КТИ в норме может составлять до 53 — 55%.
Более точно, чем КТИ, размеры сердца отражает измерение его объемов (V), впервые предложенное Rohrer (1916) и Kahlstorf (1936). Обычно используют формулу Rohrer — Kahlstorf в модификации И. X. Рабкина с соавт. (1968): V = k·l·b·tmах, где k — коэффициент, меняющийся в зависимости от расстояния фокус — пленка; 1 — длинный диаметр сердечной тени, b — короткий диаметр сердечной тени; tmax — ее максимальный диаметр в левом боковом положении, к для детей младше 3 лет равен 0,38 [Голонзко Р. Р., 1966], для детей старше 3 лет — 0,32 [Рабкин И. X. и др., 1968].
Если обследуемому не произведена рентгенография в левом боковом положении, используется формула Bardeen (1922) в модификации А. В. Гринберга, Ю. И. Вайнштейна (1939), в которой применяются только размеры, вычисленные в одной прямой проекции:
V=0,5 · (0,85-А) 3/2
«Болезни сердца и сосудов у детей», Н.А.Белоконь
Кардиомегалия. Диагностические исследования
По сравнению с прошлыми годами, когда на вооружении исследователей были лишь ЭКГ и рентгенография органов грудной клетки с контрастированием пищевода с помощью бария, в 1980 годах накоплен значительный опыт в оценке кардиомегалии.
При использовании комбинации электрокардиографии, рентгенографии органов грудной клетки, радиоизотопных методов исследования сердца, эхокардиографии и ангиографии достоверность диагностики причины кардиомегалии достигает 100%.
Только при кардиомиопатиях установить этиологию кардиомегалии точно порой не удается в некоторых случаях даже после биопсии миокарда.
Рентгенография
Рентгенография является часто первым показателем кардиомегалии и возможного заболевания сердца. Кроме того, рентгенография оказывает большую помощь в оценке характера и причины увеличения сердца.
Стандартная рентгенограмма в прямой проекции представляет собой наиболее простой способ оценки размеров сердца. Несмотря на то что разработаны методы количественной оценки тени сердца (поперечный размер, продольный размер, размер наиболее широкой части, площадь тени сердца во фронтальной плоскости и т.д., заключение об увеличении размеров сердца чаще всего основывается на субъективном визуальном впечатлении, базирующемся на опыте врача и его представлении, каким должно быть нормальное сердце.
Для количественной оценки увеличения размеров сердца используется кардиоторакальный индекс, который, однако, является довольно грубым показателем. Данный индекс представляет собой отношение поперечного размера сердца к внутреннему поперечному размеру грудной клетки в наиболее широкой ее части (рис. 70).
У большинства здоровых взрослых субъектов кардиоторакальный индекс не превышает 50%. Однако рентгенологическая картина кардиомегалии складывается из многих факторов (описанных в последующей дискуссии) и некоторые из них не имеют никакого отношения к размерам самого сердца и его функции.
Следует отметить, что увеличение сердца может наблюдаться при нормальном кардиоторакальном индексе и наоборот, истинные размеры сердца могут быть нормальными при увеличенном кардиоторакальном индексе.
Известно несколько наиболее распространенных факторов, оказывающих влияние на оценку размеров сердца при рентгенологическом исследовании (см. «Причины псевдокардиомегалии»). У худых субъектов астенической конституции с удлиненной грудной клеткой вследствие низкого стояния диафрагмы и вертикального расположения сердца возможность диагностики увеличения сердца меньше.
И наоборот, у коренастых субъектов гиперстенической конституции высокое стояние диафрагмы и горизонтальное положение сердца могут приводить к кажущейся кардиомегалии. Подобным образом при неадекватном вдохе во время рентгенографии или повышений уровня стояния диафрагмы любой этиологии, например, при увеличении живота, сердце располагается горизонтально, в результате чего его размеры кажутся увеличенными.
С другой стороны, кардиомегалия может быть не видна при перераздутой грудной клетке (хронические заболевания легких). На интерпретацию размеров сердца также оказывает влияние положение пациента во время исследования. Если рентгенография в передней прямой проекции выполнена правильно, рукоятка грудины на снимке располагается по центру тел грудных позвонков.
Даже при незначительном повороте тела больного конфигурация тени сердца и его размеры изменяются. Наложение тени перикардиальной или апикальной жировой подушки может привести к переоценке размеров сердца. Сердце может также смещаться в результате ателектаза, пневмоторакса и эвентрации органов брюшной полости через грыжевое отверстие в диафрагме, которые приводят к изменению конфигурации и видимых размеров сердца.
Наконец, к увеличению размеров сердца могут приводить изменения техники выполнения рентгенографии (расстояние меньше 6 футов или 183 cм, использование портативной аппаратуры, снимок в задней проекции). Наилучшим показателем истинной кардиомегалии являются серийные рентгенограммы, выполненные по стандартной методике, на которых в динамике отмечается прогрессирующее увеличение сердца.
Прежде всего при рентгенологическом исследовании обнаруживаются признаки кардиомегалии, являющейся результатом увеличения полостей сердца. Как указывалось ранее, значительная гипертрофия желудочков может быть скрыта под видом сердца, имеющего на рентгенограмме нормальные размеры.
Однако при увеличении сердца взаиморасположение этих структур может подвергаться различным изменениям. Кажущееся расширение левой границы сердца на самом деле может быть вызвано увеличением правых отделов, приводящим к смещению левых отделов сердца кзади и наоборот.
Традиционная рентгенография органов грудной клетки с контрастированием пищевода барием может дать более точную информацию об увеличении отдельных камер сердца, чем стандартная рентгеноскопия (рис. 72, 73).
Сейчас это исследование используется менее широко, поскольку эхокардиография дает более точную информацию о наличии гипертрофии миокарда, нарушениях движения стенки желудочка и наличии жидкости в полости перикарда.
Что такое кардиоторакальный индекс, его нормальное значение
Что это такое простыми словами, как высчитывается, нормы, границы
Человеческий организм – чётко работающий механизм, отлаженный самой природой. Все органы и ткани в теле развиваются вместе из одного зародыша, поэтому размеры и параметры каждой части тела подходят под размеры соседних органов, как детали в мозаике.
Но что же происходит, когда какой-то орган меняет свои размеры по той или иной причине? Такой орган может начать давить на окружающие ткани, мешая их функционированию, или наоборот, образующаяся пустота на месте уменьшенного органа может лишить окружающие структуры поддержки. Изменение размеров органа может быть важным симптомом или причиной различных заболеваний.
Именно поэтому измерение размеров различных частей человеческого тела является важным инструментом диагностики. Одним из таких инструментов является кардиоторакальный индекс.
Рентгенография
Основой для вычисления кардиоторакального индекса является прямая рентгенография грудной клетки. Рентгенография – это исследование внутреннего устройства объектов без их вскрытия, при помощи пропускания сквозь объект рентгеновских лучей.
Различные материалы поглощают эти лучи с различной интенсивностью, поэтому полученная запись оставшегося излучения может примерно передать расположение этих материалов внутри объекта. Отсюда и взялось слово «рентгенография» – это сочетание фамилии учёного Рентген и латинской частицы «-графия» – «запись».
Немецкий физик Вильгельм Конрад Рентген первым обнаружил не только эффект засвечивания фотоплёнки рентгеновскими лучами, но и первым же догадался сунуть под эти лучи свою руку. Типичный учёный. Обнаруженный после этого на фоточувствительной пластине снимок костей в просвеченной руке перевернул не только мир медицины, но и представления о мировом устройстве в целом.
Рентгенография, благодаря своей неинвазивности, открыла множество перспектив диагностики для врачей. При помощи такого лучевого обследования можно получать информацию не только о размере органов, но и об их тонусе, общем состоянии, правильности движений.
Чаще всего рентгенография используется как метод диагностики при переломах костей и прочих подобных травмах, из-за простоты и однозначности диагностики – кости особенно хорошо поглощают рентгеновское излучение, формируя на снимке чёткий и ясный след.
Но в целом подобный метод исследования хорошо подходит и для обследования любых полостей – полых органов, таких, как лёгкие или кишечник, или же полостей не природного происхождения – например, кариес в зубах.
К сожалению, в наше время рентгенография является устаревшим и неточным методом исследования тканей и органов пациента. Двухмерная проекция снимка не даёт полной информации, в отличие от послойного сканирования тела томографии, а иногда рентгеновский снимок и вовсе не даёт никакой полезной информации.
Если ткани органа похожи по плотности и составу друг на друга, то такой снимок будет сплошной кашей.
Рентгенокардиометрия
Естественно подходящей зоной для рентгенографии является самая большая полость в нашем теле – грудная клетка. Помимо исследования лёгких, которое проходит регулярно практически каждый человек для профилактики туберкулёза, важнейшей целью диагностики в грудной клетке является сердце.
Сердечно-сосудистые заболевания – безусловный чемпион по смертности населения. Сердце, работающее на протяжении всей жизни человека, требует пристального внимания, и изменение его размеров может служить симптомом различных заболеваний или патологических изменений. Для исследования этих размеров и используют кардиоторакальный индекс.
Кардиоторакальный индекс
«Кардио» это сердце, «торакс» это грудь. Получаем, что кардиоторакальный индекс – это соотношение размеров сердца к груди.
Для вычисления этого индекса измеряется размер тени сердца, видимой на рентгенографическом снимке. Для этого измерения берутся две самые удалённые от центра точки слева и справа на контуре пятна, оставленного сердцем на снимке. Расстояние между этими точками и считается размером сердца при данном исследовании.
Полученный размер сравнивается с размером грудной клетки. Для грудной клетки точно так же берутся две самые удалённые точки, но находящиеся на внутренней стороне рёбер прямо над куполом диафрагмы. Длинная прямая линия между этими точками и будет размером грудной клетки.
Кардиоторакальный индекс – это процентное отношение размера сердца по отношению к размеру грудной клетки. Это отношение выражают или прямо в процентах, например, КТИ=50%, или в десятых долях единицы, например, КТИ=0,5.
В норме КТИ у взрослого человека будет около 0,5, у новорождённых до 0,6. Увеличение же размеров сердца свыше 0,6 может говорить о патологиях: увеличении жировой клетчатки или о кардиомегалии – синдроме увеличенного сердца.
ПОВЫШЕННЫЙ КТИ НА РЕНТГЕН СНИМКЕ
«Но как только сделаем рентген снимок органов грудной клетки, то всегда повышен кти.»
Я Вам открою страшную тайну!
В большинстве случаев ЭТО пишут на совершенно нормальный силуэт младенческого сердца! Вы опус о гримасах гипердиагностики на моем сайте читали?
Если РАЗМЕРЫ сердца на УЗИ в норме, то тень сердца не может быть РЕАЛЬНО увеличенной на рентгене!
«Врач-кардиолог говорит, что рентген снимки как-будто не наши,»
Нормальный силуэт сердца на снимках Вашего ребенка! ВАШИ снимки!
А открытый артериальный проток повод к консультации кардиохирурга. Если дефект МЖП с немалой вероятностью сам закроется, ООО и НАК особой роли не имеют, то ОАП абсолютное показание к операции. НО НЕ СЕЙЧАС! Сейчас необходимо наблюдение кардиохирурга и УЗИ в динамике! УЗИ, а НЕ РЕНТГЕН!
Кардиоторакальный индекс (КТИ)
До 1 года – 58, 1-2 года – 55, старше 3 лет – 45.
Увеличение КТИ до 60 считается небольшим, до 65-умеренным,
свыше 65 – значительным.
ЖЕЛУДОЧНО – КИШЕЧНЫЙ ТРАКТ
Анатомо-физиологические особенности ЖКТ
У детей раннего возраста имеется ряд морфологических особенностей, общих для всех отделов ЖКТ:
1. тонкая, нежная, сухая, легкоранимая слизистая оболочка;
2. богато васкуляризированный подслизистый слой, состоящий преимущественно из рыхлой клетчатки;
3. недостаточное развитие эластической и мышечной ткани;
4. низкая секреторная функция железистой ткани, продуцирующей малое количество пищеварительных соков с низким содержанием ферментов.
Эти особенности затрудняют переваривание пищи, если она не соответствует возрасту ребенка, снижают барьерную функцию ЖКТ и приводят к заболеваниям. Это делает необходимым тщательное соблюдение санитарно-гигиенического режима при кормлении ребенка.
Полость рта:
1. у новорожденного ребенка первых месяцев жизни полость рта имеет ряд особенностей, обеспечивающих акт сосания:
— малый объем полости рта и большой язык;
— хорошее развитие мышц рта и шеи;
— валикообразные утолщения слизистой оболочки десен;
— жировые комочки Биша в толще щек;
2. обильное кровоснабжение;
3. слюнные железы недостаточно развиты, поэтому слизистая полости рта сухая, с 3-4 месяцев отмечается физиологическая саливация;
4. в полости рта слабокислая среда, в которой хорошо размножается грибок;
5. надгортанник расположен высоко.
Пищевод: слабо выражены анатомические сужения, относительно короткий; стенки тонкие; обильное кровоснабжение; мышечный слой развит слабо.
Желудок:
1. у детей грудного возраста желудок расположен горизонтально;
2. кардиальный сфинктер и дно развиты недостаточно; пилорический отдел хорошо сформирован, что обуславливает возможность заброса содержимого желудка в пищевод;
3. Склонность детей 1-го года жизни к срыгиванию и рвоте, связана с отсутствием плотного охватывания пищевода ножками диафрагмы, а также нарушением иннервации при повышенном внутрижелудочном давлении;
4. ёмкость желудка у новорождённых составляет 30-35 мл, к году – 250-300 мл, к 8 годам – 1000 мл; гистологическая структура желудка к 11 годам становится такой же, как у взрослых;
5. низкая секреторная функция главных (секретируют пепсиноген) и обкладочных клеток (секретируют соляную кислоту). У детей до года низкая кислотность – рН – 6-7, в 1 год – 4, у взрослых – 1,5-2. Бокаловидные клетки, секретирующие слизь, функционируют хорошо;
6. активность ферментов, вырабатываемых в желудке у детей (пепсин, липаза, химозин) более низкая, чем у взрослых. Для подросткового возраста характерен «возбудимый» тип секреции, эвакуаторная функция желудка чаще ускоренная.
Тонкий кишечник:
1. относительно длиннее; двенадцатиперстная кишка весьма подвижна, а к 7 годам вокруг неё появляется жировая ткань, фиксирующая её и уменьшающая подвижность;
2. большая проницаемость кишечного эпителия, слабо развит
3. богатое кровоснабжение слизистой;
4. брыжейка весьма тонкая, длинная, подвижная, поэтому у детей могут возникать инвагинации и завороты кишечника;
5. сальник у детей короткий, поэтому часты перитониты (не может локализовать процесс);
6. относительно низкая активность ферментов кишечного сока в связи с чем слабо развито полостное пищеварение и преобладает мембранное пищеварение.
Толстый кишечник:
1. слепая кишка имеет воронкообразную форму, расположена высоко;
2. аппендикс обладает большей подвижностью из-за длинной брыжейки;
3. сигмовидная кишка относительно длиннее, жировая клетчатка не развита, слизистая оболочка слабо фиксирована, поэтому у детей раннего возраста нередко наблюдается её выпадения.
Поджелудочная железа:
1. имеет обильное кровоснабжение; широкие выводные протоки, что обеспечивает хороший дренаж, капсула менее плотная;
2. внешнесекреторная активность до 5 лет снижена;
3. морфологическая эволюция поджелудочной железы происходит в возрасте 10-16 лет: развитие инкреторной ткани и сосудистой системы, интенсификация секреторной функции инсулярного аппарата (во внешнем секрете железы повышается уровень гидрокарбонатов, содержание дебит-час амилазы и липазы).
Печень:
1. имеет относительно большие размеры, полнокровна;
2. до 7 лет нижний край печени пальпируется на 1-2 см ниже реберной дуги;
3. паренхима печени мало дифференцирована; дольчатость строения до 1 года плохо выражена;
4. имеется низкая ферментативная активность;
5. к концу пубертатного периода завершается морфологическое и функциональное преобразование желчевыделительной системы. Для подростков характерна выраженная лабильность моторной функции желчевыводящих путей, сопровождающаяся развитием преходящих синдромов гипер – и гипокинезии.
Желчный пузырь:
1. у новорожденных расположен глубоко в толще печени и имеет воронкообразную форму;
2. типичную грушевидную форму он приобретает к 6-7 мес. и достигает края печени к 2 годам;
3. желчь по составу отличается: она бедна желчными кислотами, холестерином и солями, но богата водой, муцином, пигментами. Характерной и благоприятной особенностью желчи ребенка является преобладание таурохолевой кислоты над гликохолевой, т.к. таурохолевая кислота усиливает бактерицидный эффект желчи, а также ускоряет отделение панкреатического сока. Желчь эмульгирует жиры, растворяет жирные кислоты, улучшает перистальтику.
Стул: в первые 2-3 дня после рождения выделяется меконий зеленовато-чёрного цвета; в первом полугодии жизни частота стула – 3-6 раз в сутки; во 2-ом полугодии – 1-2 раза в сутки.
Дата добавления: 2018-04-04 ; просмотров: 1032 ; ЗАКАЗАТЬ РАБОТУ