кровяные точки на ногах что это
Кровоизлияние под кожей: причины появления петехии, когда это опасно
» data-image-caption=»» data-medium-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/04/krovoizliyaniya-na-kozhe1.jpg?fit=450%2C300&ssl=1″ data-large-file=»https://i0.wp.com/medcentr-diana-spb.ru/wp-content/uploads/2019/04/krovoizliyaniya-na-kozhe1.jpg?fit=825%2C550&ssl=1″ />
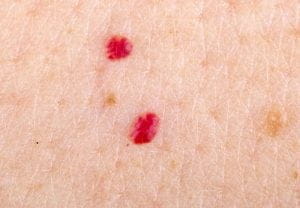
Кровоизлияние на коже, в виде сыпи, в медицине называют петехией. С этим явлением сталкиваются люди разных возрастов. В большинстве случаев, нет причин для беспокойств. Кожа в местах появления точек, не болит и не воспаляется. Однако иногда, все же лучше пройти обследование, чтобы понять истинную природу такой реакции организма.
Что представляют собой мелкие кровоизлияния на коже
Кровоизлияние под кожей образуется при разрыве капилляров. По причине малого количества крови в самых тонких сосудах, пятна будут иметь размер в пределах миллиметров. Обычно происходит единичная локализация таких точек. Человек не чувствует ухудшения самочувствия, и даже может не знать о наличии петехии на коже.
Чтобы понять, что сыпь на коже это повреждение капилляров, а не аллергия, достаточно надавить на то место – пятна не меняют цвет и не исчезают. Через какое-то время образования посветлеют, а затем исчезнут.
Самая распространенная причина появления
Самой частой причиной кровоизлияния является травма кожи и мягких тканей.
Петехии появляются вследствие:
При этом создается высокое давление, и стенки капилляров лопаются, высвобождая кровь, которая потом растекается под кожей. Такое состояние может быть вызвано и эмоциональным напряжением, во время плача или крика. С возрастом все ткани организма становятся менее прочными, поэтому случаи появления петехии учащаются.
Какие болезни провоцируют петехии
Болезни крови, такие как лейкоз и апластическая анемия, меняют ее состав, в частности, уменьшают образование тромбоцитов. При низкой свертываемости крови и слабости сосудов, происходит кровоизлияние, и раны заживают дольше. Петехии могут появиться на фоне и других болезней крови и органов, участвующих в кроветворении.
Еще одной причиной болезней сосудов могут быть аутоиммунные заболевания. Иммунная система, по неведомым причинам, начинает вести мнимую борьбу с клетками собственного организма. При длительной иммунной атаке начинается воспаление, которое разрушает сосуды.
Петехии могут возникнуть как следствие:
Также, временно, кровоизлияние может появиться, при:
Дефицит витаминов С и К приводит к петехиальной сыпи под кожей. Тогда кровоподтеки возникают в небольших количествах. Со временем, когда организм восстанавливается после болезни и повышается уровень содержания питательных веществ в потребляемых продуктах, появление петехии снижается.
Опасным состояние считается, когда больной заметил сыпь на теле, в совокупности с другими симптомами:
Кровоизлияние под кожей не должно пугать человека, если оно появляется не часто, в небольшом количестве, и отсутствуют другие признаки серьезных заболеваний. В противном случае рекомендуется пройти обследование в медицинском учреждении.
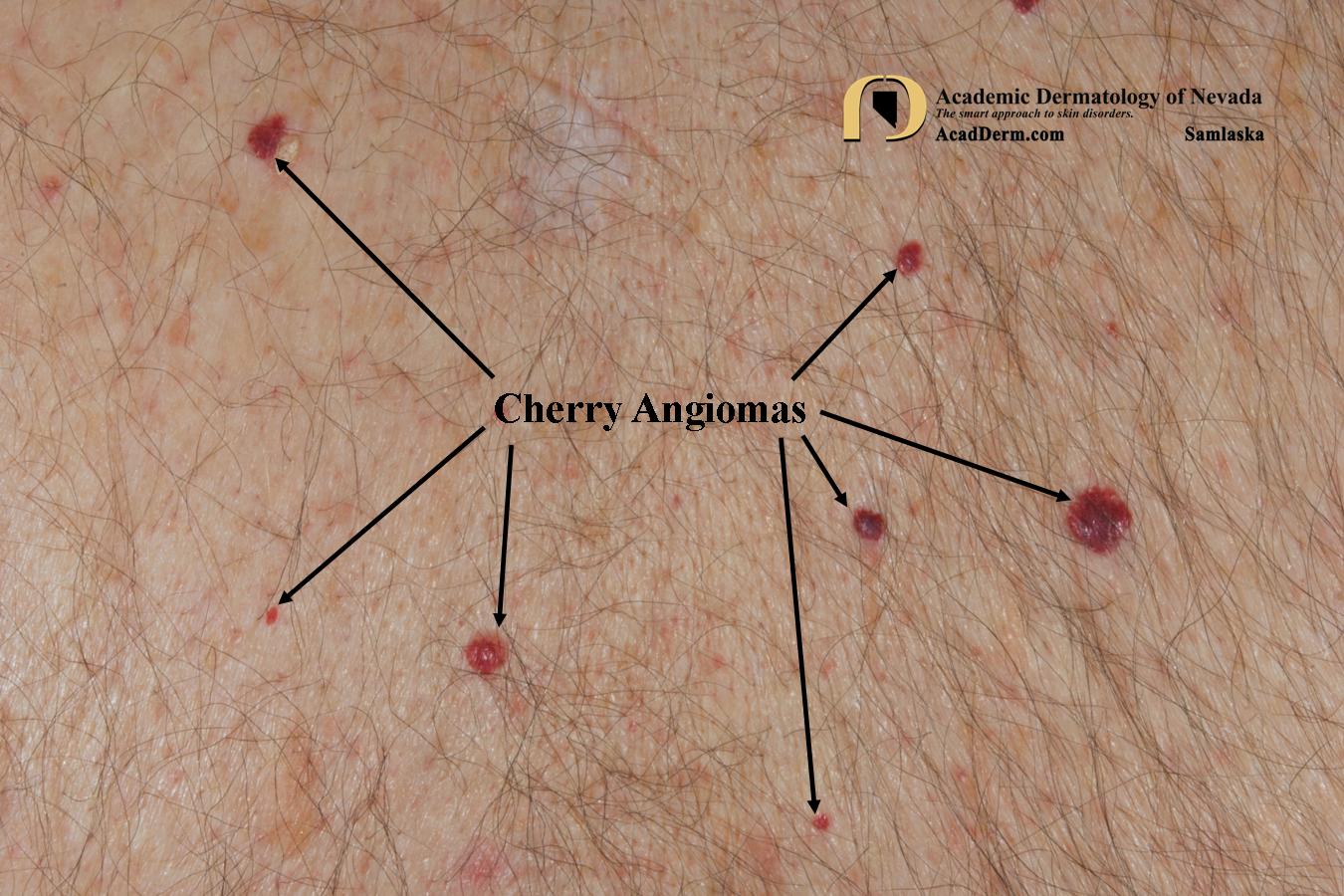
Маленькие красные точки на теле – что означают и как избавиться от пятнышек-ангиом
Любые новообразования на коже могут стать поводом для беспокойства. Безобидные родинки при определенных условиях способны перерождаться в злокачественные опухоли. В этом случае последствия могут быть самыми непредсказуемыми. Однако на теле человека образуются не только родинки, но и папилломы, кератомы, бородавки, кондиломы и ангиомы. Последние – красные пятнышки, немного выступающие над кожным покровом. Они напоминают крупную гематому – скопление крови под кожей, которое образуется вследствие повреждения кровеносных сосудов. Однако время идет, а ангиомы никуда не исчезают, в отличие от обычных синяков. Стоит ли беспокоиться, если на теле вдруг появились подобные новообразования? Чем ни отличаются от обычных красных точек? Почему они вообще возникают и как безопасно от них избавиться? Будем искать ответы на эти вопросы вместе.
Что представляют собой ангиомы?
Ангиомы – это доброкачественные опухоли, которые могут полностью состоять из кровеносных сосудов (настоящие ангиомы или гемангиомы) или из лимфатических пространств (лимфангиомы). Они похожи на красные родинки. Специфический цвет им придает большая концентрация сосудов. Ангиомы могут быть внутренними и внешними (поверхностными и глубокими). Первые появляются на внутренних органах, а вторые – на эпидермисе. Особого дискомфорта человеку эти новообразования не приносят, но при расположении на открытых участках кожи они выглядят неэстетично. Ангиомы могут немного выступать над кожей, а их размеры и форма варьируются. Стоит различать ангиомы и обычные красные точки на коже. Первые больше похожи на родинки, которые имеют нетипичный окрас. Красные пятнышки, появляющиеся из-за нарушений в работе отдельных систем организма, напоминают скорее высыпания.
Почему возникают эти новообразования
Красные пятна могут появляться на теле по ряду причин:
Не все красные пятна на коже – это ангиомы. Причины возникновения доброкачественных опухолей до конца не изучены. Ученые строят разные теории. Например, такие новообразования часто возникают у младенцев, поэтому некоторые специалисты полагают, что они становятся следствием нарушений внутриутробного развития. Другие связывают их с эстрогеном, потому что опухоли у женщин возникают чаще, чем у мужчин. Мастер маникюра работает руками, поэтому у него могут появляться красные точки при получении микротравм. Чтобы исключить вероятность развития таких последствий, при работе необходимо использовать специальные валики. Мастера могут приобрести аксессуары в фирменном магазине производителя MAX. Защищая кожу, не стоит забывать и о своих легких. Опил ногтей, который появляется в процессе работы, можно быстро удалить и предотвратить его попадание в воздух с помощью пылесоса MAX. Гарантия качества, запатентованная конструкция, возможность регулирования мощности и минимальная шумность – только малая толика преимуществ этого оборудования.
Виды ангиом
Существует всего два типа ангиом:
Причиной возникновения таких красных точек становятся патологии сосудов.
Возникают из-за дефектов лимфатических сосудов.
Гемангиомы могут появляться в любых местах на теле человека: руках, ногах, спине, шее, животе, лице. Лимфангиомы обычно возникают в тех областях, где есть большие скопления лимфатических узлов. Это паховая зона, подмышки и шея (под челюстью).
Гемангиомы могут быть поверхностными и глубокими. Первые представляют собой плоские пятнышки, которые незначительно выступают над поверхностью кожи. Их цвет может варьироваться от ярко-красного до фиолетового, в зависимости от цвета крови, которая скапливается в капиллярах. Размеры и формы гемангиом могут быть самыми разными. Иногда они выглядят как папулы. Такие новообразования тоже не причиняют ни вреда, ни дискомфорта, но все зависит от места их расположения.
Нужно ли лечить красные точки? Поводы для обращения к врачу
Если гемангиома находится в паховой или подмышечной области, где кожа постоянно трется и обильно выделяется пот, то существует риск повреждения новообразования. Появившаяся ранка может превратиться в язву, покрытую желтой или черной корочкой, которая со временем начинает чесаться. Через нее в организм могут попасть инфекции.
Глубокие гемангиомы поражают внутренние органы. Их наличие можно обнаружить только при медицинском обследовании. Обычно внутренние гемангиомы не беспокоят человека, но их присутствие в организме может быть опасным! При повреждении опухоли начинается внутреннее кровотечение, которое сложно остановить. В некоторых случаях оно может привести даже к летальному исходу. Довольно часто появление поверхностных гемангиом напрямую связано с возникновением глубоких новообразований.
Ангиома – это доброкачественное образование, но организм человека непредсказуем. При определенных условиях то, что ранее не представляло опасности, может причинить вред. Доброкачественные опухоли способны перерождаться в злокачественные и вызывать развитие рака. Если ангиома не беспокоит и не доставляет никакого дискомфорта, то можно повременить с обращением к врачу. Когда образование увеличивается в размерах, меняет цвет и форму, начинает болеть или чесаться, превращается в язву, необходимо срочно посетить больницу! Эти симптомы могут стать первыми тревожными сигналами серьезных изменений в организме.
Способы лечения
Хотя народная медицина предлагает свои способы лечения красных точек на коже, мы обратимся к официальной науке. На сегодняшний день существует три основных способа удаления этих новообразований:
Чтобы врач мог назначить курс медикаментов, для начала ему необходимо установить точную причину появления красных точек на коже. Например, если они стали побочным эффектом гормонального сбоя, то доктор пропишет кортикостероиды. При сердечно-сосудистых заболеваниях обычно назначают курс неселективных бета-блокаторов. При аллергических реакциях больному прописывают антигистамины. Когда новообразование увеличивается в размерах, пациенту могут назначить противоопухолевые лекарственные средства. Каждый случай индивидуален, поэтому препараты должны подбираться только специалистом.
Хирургическое удаление красного пятна – это радикальный метод, который применяется только в нескольких случаях:
При больших размерах новообразований
При воспалительных процессах
При повреждении поверхности новообразования или риска такого повреждения из-за специфической области локализации
Когда новообразование стремительно растет и может нанести вред внутренним органам
Операцию проводит сосудистый хирург. Она может продлиться до нескольких часов. Лазерная терапия позволяет удалить новообразование в несколько этапов. Во время каждой из процедур врачи убирают один слой опухоли за другим. Это оптимальный вариант лечения в тех случаях, когда новообразование залегает глубоко в тканях. Нередко лазерная терапия становится только частью комплексного курса лечения, который также включает и прием медикаментов. У этого метода удаления новообразований есть свои недостатки – внушительный список противопоказаний, с которыми следует ознакомиться заранее. Не стоит бояться раньше времени, так как красные точки на теле могут оставаться на нем всю жизнь без каких-либо негативных последствий. Если они не беспокоят человека, то достаточно раз в несколько лет проходить стандартный осмотр.
Здравствуйте! Большое количество красных точек на груди. До этого у меня была экстрипация матки.
© 2011-2021 max4u.ru
Интернет-магазин пылесосов для маникюра и педикюра
Все права защищены | Карта сайта
ООО «Оборудование Макс»
ОГРН 1186820002380
ИНН/КПП 6829140787/682901001
Адрес: 392031, город Тамбов,
Ул.Советская, дом 194л, офис 203
Подписывайтесь на наши группы в социальных сетях:
Наш канал на youtube:
Договор публичной оферты о продаже товаров интернет-магазина max4u.ru
Васкулиты кожи
Васкулиты кожи — группа заболеваний мультифакторной природы, при которых ведущим признаком является воспаление кровеносных сосудов дермы и подкожной клетчатки.
Васкулиты кожи — группа заболеваний мультифакторной природы, при которых ведущим признаком является воспаление кровеносных сосудов дермы и подкожной клетчатки.
Трудность в освещении этой темы заключается в том, что до настоящего времени нет общепринятой классификации и даже согласованной терминологии васкулитов. В настоящее время описано около 50 различных нозологических форм, и разобраться в этом многообразии непросто. Пестрота клинических проявлений и недостаточно изученные патогенетические механизмы привели к тому, что под разными названиями может скрываться лишь вариант основного типа поражения кожи. Также, помимо первичных васкулитов, в основе которых лежит воспалительное поражение сосудов кожи, выделяют и вторичные васкулиты (специфические и неспецифические), развивающиеся на фоне определенного инфекционного (сифилис, туберкулез и др.), токсического, паранеопластического или аутоиммунного (системная красная волчанка, дерматомиозит и др.) процесса. Возможна трансформация васкулита кожи в системный процесс с поражением внутренних органов и развитием тяжелых, иногда опасных для жизни осложнений.
Васкулиты кожи — это неоднородная группа заболеваний, и клинические проявления их чрезвычайно разнообразны. Однако существует целый ряд общих признаков, объединяющих эти дерматозы:
1) воспалительный характер изменений кожи;
2) симметричность высыпаний;
3) склонность к отеку, кровоизлияниям и некрозу;
4) первичная локализация на нижних конечностях;
5) эволюционный полиморфизм;
6) связь с предшествующими инфекционными заболеваниями, приемом лекарств, переохлаждением, аллергическими или аутоиммунными заболеваниями, с нарушением венозного оттока;
7) острое или обостряющееся течение.
Поражения кожи при васкулитах многообразны. Это могут быть пятна, пурпура, узелки, узлы, некрозы, корки, эрозии, язвы и др., но основным клиническим дифференциальным признаком является пальпируемая пурпура (геморрагическая сыпь, возвышающаяся над поверхностью кожи и ощущаемая при пальпации).
Общепринятой классификации васкулитов не существует. Систематизируют васкулиты по разным принципам: этиологии и патогенезу, гистологической картине, остроте процесса, особенностям клинических проявлений. Большинство клиницистов пользуются преимущественно морфологическими классификациями кожных васкулитов, в основу которых обычно положены клинические изменения кожи, а также глубина расположения (и соответственно калибр) пораженных сосудов. Выделяют поверхностные (поражение сосудов дермы) и глубокие (поражение сосудов на границе кожи и подкожной клетчатки) васкулиты. К поверхностным относят: геморрагический васкулит (болезнь Шенлейна–Геноха), аллергический артериолит (полиморфный дермальный ангиит), лейкокластический геморрагический микробид Мишера–Шторка, а также хронические капилляриты (гемосидерозы): кольцевидная телеангиэктатическая пурпура Майокки и болезнь Шамберга. К глубоким: кожную форму узелкового периартериита, острые и хронические узловатые эритемы.
Геморрагический васкулит — системное заболевание, поражающее мелкие сосуды дермы и проявляющееся пальпируемой пурпурой, артралгиями, поражением желудочно-кишечного тракта (ЖКТ) и гломерулонефритом. Встречается в любом возрасте, но наибольшему риску подвергаются мальчики в возрасте от 4 до 8 лет. Развивается после инфекционного заболевания, через 10–20 дней. Острое начало заболевания, с повышением температуры и симптомами интоксикации чаще всего наблюдается в детском возрасте. Выделяют следующие формы геморрагического васкулита: кожная, кожно-суставная, кожно-почечная, абдоминально-кожная и смешанная. Течение может быть молниеносным, острым и затяжным. Длительность заболевания различна — от нескольких недель до нескольких лет.
Процесс начинается симметрично на нижних конечностях и ягодицах. Высыпания имеют папулезно-геморрагический характер, нередко с уртикарными элементами, при надавливании не исчезают. Окраска их меняется в зависимости от времени появления. Высыпания возникают волнообразно (1 раз в 6–8 дней), наиболее бурными бывают первые волны сыпи. Суставной синдром появляется либо одновременно с поражением кожи, либо через несколько часов. Чаще всего поражаются крупные суставы (коленные и голеностопные).
Одним из вариантов заболевания является так называемая некротическая пурпура, наблюдаемая при быстром течении процесса, при котором появляются некротические поражения кожи, изъязвления, геморрагические корки.
Наибольшие трудности вызывает диагностика абдоминальной формы геморрагического васкулита, так как высыпания на коже не всегда предшествуют желудочно-кишечным явлениям (рвоте, схваткообразным болям в животе, напряжению и болезненности его при пальпации, кровью в стуле).
Почечная форма проявляется нарушением деятельности почек различной степени выраженности, от кратковременной нестойкой гематурии и альбуминурии до выраженной картины острого гломерулонефрита. Это поздний симптом, он никогда не встречается до поражения кожи.
Молниеносная форма геморрагического васкулита характеризуется крайне тяжелым течением, высокой лихорадкой, распространенными высыпаниями на коже и слизистых, висцерапатиями, может закончиться смертью больного.
Диагностика заболевания базируется на типичных клинических проявлениях, в атипичных случаях проводится биопсия. При абдоминальной форме необходимо наблюдение хирурга. Рекомендуется наблюдение нефролога в течение трех месяцев после разрешения пурпуры.
Термином «аллергический артериолит» Ruiter (1948) предложил называть несколько родственных форм васкулитов, отличающихся клиническими проявлениями, но имеющих ряд общих этиологических, патогенетических и морфологических признаков.
Патогенетическими факторами болезни считают простуду, фокальные инфекции. Высыпания располагаются обычно симметрично и имеют полиморфный характер (пятна, папулы, пузырьки, пустулы, некрозы, изъязвления, телеангиэктазии, волдыри). В зависимости от преобладающих элементов выделяют три формы заболевания: геморрагический тип, полиморфно-узелковый (соответствует трехсимптомной болезни Гужеро–Дюперра) и узелково?некротический (соответствует узелково?некротическому дерматиту Вертера–Дюмлинга). При регрессе сыпи могут оставаться рубцовые атрофии и рубчики. Заболевание склонно к рецидивам. Нередко перед высыпаниями больные жалуются на недомогание, усталость, головную боль, в разгар заболевания — на боли в суставах (которые иногда припухают) и в животе. Диагностика всех типов заболевания сложна из-за отсутствия типичных, характерных симптомов. При гистологическом исследовании выявляется фибриноидное поражение сосудов мелкого калибра с образованием инфильтративных скоплений из нейтрофилов, эозинофилов, лимфоцитов, плазматических клеток и гистиоцитов.
Геморрагический лейкокластический микробид Мишера–Шторка по клиническому течению сходен с другими формами полиморфных дермальных васкулитов. Признаком, позволяющим выделить это заболевание как самостоятельное, является наличие феномена — лейкоклазии (распад ядер зернистых лейкоцитов, приводящий к образованию ядерной пыли) при гистологическом исследовании. Таким образом, геморрагический лейкокластический микробид может трактоваться как дерматоз, обусловленный хронической фокальной инфекцией (внутрикожные тесты со стрептококковым антигеном положительные), протекающий с выраженной лейкоклазией.
Хронические капилляриты (гемосидерозы), в отличие от остро протекающих пурпур, характеризуются доброкачественным течением и являются исключительно кожными заболеваниями.
Болезнь Шамберга — представляет собой лимфоцитарный капиллярит, который характеризуется наличием петехий и коричневых пурпурных пятен, возникающих чаще всего на нижних конечностях. Пациентов беспокоит исключительно как косметический дефект.
Пурпура Майокки характеризуется появлением на нижних конечностях розовых и ливидно-красных пятен (без предшествующей гиперемии, инфильтрации), медленно растущих с образование кольцевидных фигур. В центральной части пятна развивается небольшая атрофия и ахромия, выпадают пушковые волосы. Субъективные ощущения отсутствуют.
Узелковый периартериит характеризуется некротизирующим воспалением мелких и средних артерий мышечного типа с последующим образованием аневризм сосудов и поражением органов и систем. Наиболее часто встречается у мужчин среднего возраста. Из этиологических факторов важнейшими являются непереносимость лекарств (антибиотиков, сульфаниламидов), вакцинация и персистирование HbsAg в сыворотке крови. Заболевание начинается остро или постепенно с симптомов общего характера — повышения температуры тела, быстро нарастающего похудания, боли в суставах, мышцах, животе, кожных высыпаний, признаков поражения ЖКТ, сердца, периферической нервной системы. Со временем развивается полевисцеральная симптоматика. Особенно характерно для узелкового периартериита поражение почек с развитием гипертонии, которая иногда приобретает злокачественный характер с возникновением почечной недостаточности. Выделяют классическую и кожную форму заболевания. Высыпания на коже представлены узелками — одиночными или группами, плотными, подвижными, болезненными. Характерно образование узлов по ходу артерий, иногда образуют тяжи. Локализация на разгибательных поверхностях голеней и предплечий, на кистях, лице (брови, лоб, углы челюсти) и шеи. Нередко не видны на глаз, могут определяться только пальпаторно. В центре может развиваться некроз с образованием длительно незаживающих язв. Периодически язвы могут кровоточить в течение нескольких часов (симптом «кровоточащего подкожного узла»).
Иногда единственным проявлением заболевания может быть сетчатое или ветвистое ливедо (стойкие фиолетово?красные пятна), локализующиеся на дистальных отделах конечностей, преимущественно на разгибательных поверхностях или пояснице. Характерно обнаружение по ходу ливедо узелков.
Диагностика заболевания основывается на сочетании поражения ряда органов и систем с признаками значительного воспаления, с лихорадкой, изменениями прежде всего в почках, в сердце, наличии полиневрита. Специфических для этой болезни лабораторных показателей не существует. Решающее значение для диагноза имеет динамическое клиническое наблюдение за больным.
Хроническая узловая эритема — это группа различных видов узловатых дермогиподермитов. Чаще болеют женщины 30–40 лет. На голенях возникают узлы различной величины с покрасневшей над ними кожей, без наклонности к некрозу и изъязвлению. Воспалительные явления в области высыпаний и субъективные ощущения (артралгии, миалгии) мало выражены. Клинические варианты хронической узловатой эритемы имеют свои особенности, например наклонность узлов к миграции (мигрирующая эритема Беферштедта) или асимметрия процесса (гиподермит Вилановы–Пиноля).
Тактика ведения больного васкулитом кожи
Лечение геморрагического васкулита
Лечение васкулитов кожи
1) НПВС (напроксен, диклофенак, Реопирин, индометацин и др.);
2) салицилаты;
3) препараты Са;
4) витамины Р, С, антиоксидантный комплекс;
5) сосудорасширяющие средства (ксантинола никотинат, пентоксифиллин);
6) 2% раствор йодида калия по 1 ст. л. 3 раза в день (узловатая эритема);
7) антикоагулянты и антиагреганты;
8) методы детоксикации в/в капельно;
9) глюкокортикостероиды (ГКС) по 30–35 мг/сутки в течение 8–10 дней;
10) цитостатики;
11) ультравысокочастотная терапия, диатермия, индуктотермия, ультразвук с гидрокортизоном, ультрафиолетовое облучение.
Наружное лечение. При эрозивно-язвенных высыпаниях
1) 1–2% растворы анилиновых красителей;
2) эпителизирующие мази (солкосерил);
3) мази, содержащие глюкокортикоиды, и др.;
4) примочки или мази протеолитическими ферментами (Химопсин, Ируксол);
5) апликации Димексида;
При узлах — сухое тепло.
Лечение не должно заканчиваться с исчезновением клинических проявлений заболевания. Оно продолжается до полной нормализации лабораторных показателей, а в последующие полгода-год больным проводится поддерживающее лечение
Литература
Звёздочки на ногах: лечение, причины появления
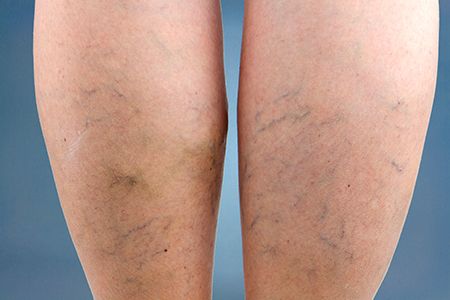
Звёздочки на ногах
Звёздочками называют видимые расширенные сосуды. Свое наименование заполучили из-за соответствующего внешнего вида. Кстати, звёздочки — это не единственное называние данной проблемы: еще их называют сеточками. Впрочем, так именуются они, что называется, в народе. Если говорить по-научному, то они телеангиэктазии или купероз. Цвет сосудистых звёздочек на ногах чаще всего красный или синий. Иногда встречаются сеточки фиолетовых оттенков.
В большинстве случаев звёздочки на ногах образуются именно у женщин. Что, конечно, не говорит о том, что у мужчин данный дефект не проявится. Хотя риск намного меньше.
Основные симптомы
Сеточки появляются на коже ног не сразу — часто этому могут предшествовать зуд и боль в проблемной зоне. Кроме того, возможно появление слабости или напряженности в мышцах ног.
Сперва на коже появляются отдельные точки и полоски фиолетовых или красных оттенков. Со временем их количество увеличивается. Некоторые пересекаются между собой, образуя сеточки и звёздочки. Через некоторое время размеры сосудистых звёздочек увеличиваются. По ночам могут появляться судороги в ногах. Ухудшается общее состояние.
Какие бывают звёздочки на ногах
По расположению можно выделить артериальные, венозные и капиллярные. Если говорить о форме, то это будут:
Линейные. Считаются самыми простыми по форме: это сосуды, которые, как правило, не пересекаются между собой, несмотря на извивающуюся форму.
Древовидные. Собственно, наименование очень хорошо описывает форму (при наличии фантазии такие сосуды можно сравнить с рекой). Представляют собой сосуды со множеством ответвлений.
Паутинообразные. Так называется форма разветвляющихся телеангиэктазий, которые исходят из одной точки. Так как именно эта форма больше всего похожа на звёздочки, то её ещё называют звёздчатой.
Точечные. Такие телеангиэктазии выглядят как высыпание точек на коже. Также иногда называются пятнистыми.
Любопытно, что если сосудистые дефекты находятся на внешней стороне бёдер, то в большинстве случаев они представлены древовидными сеточками. А на внутренней стороне обычно образуются линейные телеангиэктазии.
Причины звёздочек на ногах
Многим пациентам интересно, от чего появляются звёздочки на ногах. Специалисты одной из причин называют наследственную предрасположенность. Так, если у кого-либо из родителей имеется данный дефект, то риск его появления и ребёнка будет намного выше. Причём даже в том случае, если никаких других провоцирующих факторов нет. Ниже мы перечислим основные факторы, которые влияют на образование телеангиэктазий на нижних конечностях.
Почему появляются звёздочки на ногах:
Низкая эластичность сосудов, вызванная возрастными изменениями в организме.
Гормональные изменения. При этом они могут быть вызваны климаксом, беременностью, рождением ребенка или даже прерыванием беременности. Кроме того, на гормональные изменения может повлиять и приём некоторых лекарственных средств, оральных контрацептивов.
Интенсивное воздействие ультрафиолета. При этом нет разницы, где вы получаете свои дозы УФ-лучей: на пляже или в солярии. В любом случае они истончают кожу, нарушают гидробаланс в ней, оказывают разрушающее воздействие на сосуды.
Болезни внутренних органов. Они могут оказывать негативное влияние на состояние сосудов, их прочность и эластичность.
Избыточный вес, малоподвижный образ жизни или наоборот чрезмерная нагрузка на нижние конечности.
Повреждения кожи после неправильно сделанных процедур (например, после пилинга) или обморожения.
Нехватка кремния. Дело в том, что этот элемент играет одну из важнейших ролей в эластичности стенок сосудов. При нехватке он заменяется кальцием, что приводит к хрупкости и сниженной упругости стенок капилляров и сосудов.
Вредные привычки, острая пища. Все это влияет не только на сосуды, но и на кожные покровы, из-за чего они становятся более тонкими, как следствие, сосуды начинают «просвечивать» сквозь них.
Экологическая либо климатическая обстановка. Все это нарушает баланс воды в тканях и делает сосуды ломкими.
Несмотря на причины появления сосудистых звёздочек на ногах, допускать их самостоятельного лечения нельзя. Нужно помнить, что только специалист, имеющий высшее медицинское образование, способен правильно диагностировать заболевания и назначить после этого соответствующее лечение.
Венозные звёздочки на ногах: лечение
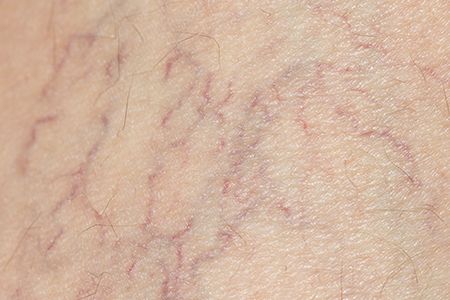
Итак, сегодня вылечить сосудистые сетки на ногах можно при помощи следующих процедур:
Склеротерапия. Эта процедура подразумевает введение в просвет сосудов особого вещества, которое склеивает их стенки между собой. Спустя некоторое время сосуды рассасываются в тканях.
Лазерное лечение. Для лечения используются генерируемые аппаратом вспышки света, но не широкого спектра, а с определенной длиной волны. Они воздействуют исключительно на сосуды, поэтому, как правило, требуют меньшее количество процедур. Именно лазерное лечение сегодня считается одним из наиболее оптимальных способов устранения сосудистых сеток на ногах. Поэтому рассмотрим его подробнее.
Лазерное лечение звездочек на ногах
Сама по себе процедура может быть проведена без подготовки. Но важно при этом заранее записаться на первичный приём к лазеротерапевту. На нем врач расскажет, чем лечить сосудистые звёздочки на ногах лучше всего и как будет проходить процедура лазерного лечения. Первичный приём нужен ещё и для того, чтобы врач заранее осмотрел вас. Это нужно для подбора оптимального курса лечения, выбора настроек лазерного аппарата и т.д. К тому же специалист должен заранее проверить, нет ли у вас противопоказаний к лазерному сеансу.
К противопоказаниям относят болезни: онкологические, сердечно-сосудистые (фаза декомпенсации), эпилепсию, инфекционные заболевания кожи. Кроме того, нельзя проводить процедуру при наличии свежего загара и воспалительных процессов в зоне обработки. Запрещено проводить сеанс беременным женщинам и кормящим грудью.
Ход процедуры лазерного устранения сосудистых сеток
Так как воздействие оказывается только на сосуды, то кожные покровы не затрагиваются. Поэтому использовать анестетик не нужно. К тому же система контактного охлаждения обеспечивает комфортное проведение сеанса. Во время процедуры специалист обрабатывает вспышками проблемные зоны на ногах. Сеанс длится около 15-20 минут, после чего специалист расскажет о правильном уходе за кожей ног. Кстати, при несильно выраженных сосудистых сеток может быть достаточно одного сеанса. При более выраженных звёздочках потребуется несколько сеансов. Как правило, трех бывает достаточно.
Общие рекомендации после лечения сосудистых звёздочек на ногах:
15 дней не загорать;
15 дней не распаривать кожу;
в первое время пользоваться солнцезащитным кремом перед выходом из помещения.
Проведение процедуры в клинике «Лазерный Доктор»
В нашей клинике врачи имеют богатый опыт по устранению сосудистых звёздочек на ногах. Для проведения сеанса используется неодимовый лазер KTP ND:Yag. Чтобы записаться на сеанс или консультацию, достаточно будет заполнить электронную анкету на этом сайте или позвонить по телефону клиники.
Проведение процедуры в клинике «Лазерный Доктор»
Нажимая на кнопку, вы даете согласие на обработку персональных данных и соглашаетесь c политикой конфиденциальности
Другие статьи
Увеличение губ: фото до и после
Увеличение губ — одна из самых востребованных процедур в современной косметологии, так как она довольно простая, но при этом эффективная: фото увеличения губ (до и после) наглядно демонстрируют высокую результативность сеансов.
Лазерная эпиляция
Эпиляция кожи лазером сегодня является одной из самых востребованных и эффективных процедур устранения нежелательной растительности как на лице, так и на теле. В нашей сегодняшней статье рассмотрим четыре основных вида лазерной эпиляции и сравним их.
Безоперационная подтяжка лица
Подтяжка лица — это один из эффективных способов омолодить кожу лица. Ещё относительно недавно подтяжку проводили при помощи хирургического вмешательства, однако уже сегодня сделать это можно без проведения операции.
Приём врача-дерматолога
Состояние и внешний вид нашей кожи могут зависеть не только от возраста и генетических факторов, но и от состояния окружающей среды, экологической обстановки.
Янтарная кислота в косметологии
Польза янтарной кислоты для кожи известна уже давно. Поэтому сегодня косметологические процедуры с применением этого вещества являются одними из самых востребованных.
Алмазная шлифовка: что это такое
В современном мегаполисе достаточно факторов, которые негативно сказываются на красоте его жителей. К счастью, для устранения многих проблем с кожными покровами уже давно разработано немало процедур.
Гиалуроновая кислота: что это такое
Как известно, наш организм в какой-то мере довольно автономен, поэтому многие вещества может синтезировать для себя сам. Но это при условии, что он не очень старый и функционирует нормально.
Комбинированная чистка лица: что это
Комбинированная чистка лица — это одна из тех процедур, в которых деликатное щадящее воздействие идеально сочетается с высокой эффективностью.
Прыщи на лице: лечение
К сожалению, наука до сих пор не может точно сказать, откуда прыщи знают, когда у вас в календаре отмечено очень важное событие, чтобы именно в этот день появиться на самом видном месте на лице. К счастью, причины появления гнойничковых папул и пустул известны.
Биорепарация MesoEye C71
Не всякая инъекционная процедура подойдет для проведения на тонкой и нежной коже. Например, в области век и глаз. Но процедура препаратом MesoEye C71 была разработана специально для проведения биорепарации именно в этой зоне.