кроветворение в организме человека это что
Как зарождается кровь в нашем организме?
Кровь – это уникальная жидкая соединительная ткань, в структуре которой выделяют жидкую среду – плазму, красные и белые форменные элементы крови. Ее движение по замкнутой системе осуществляет сердце. Но откуда появляется кровь в организме? Как происходит этот процесс?
Гемопоэз или как зарождается кровь
Кровь не может возникать ниоткуда. Это сложный процесс, который контролируется многими органами и системами и называется гемопоэзом. В ходе этого процесса происходит превращение стволовой в зрелые клетки крови. Когда рождаются эритроциты, этот процесс называется эритропоэом, лейкоциты – лейкпоэзом, тромбоциты – тромбоцитопоэзом и др.
Стволовые гемопоэтические клетки, то есть те, из которых организм может сделать кровь, сосредоточены в красном костном мозге, но их циркуляция может осуществляться в органах, не относящихся к кроветворению.
Содержание клеток в крови у относительно здорового человека стабильно, но при некоторых адаптационных процессах, например, в условиях высокогорья, кровопотери или инфекции, дифференцировка этих клеток ускоряется, что и отображается в анализе крови.
Известно, что ежедневно теряется 2-5 миллиардов клеток, но они замещаются равным количеством новых. Поэтому гемопоэз не прекращается на протяжении всей жизни. Учеными был подсчитан общий вес клеток, которые образуются за всю жизнь (примерно 70 лет): 460 кг эритроцитов, 40 кг тромбоцитов и 275 кг лимфоцитов.
Представление о гемопоэзе основано не теории А.А. Максимова о стволовых клетках. Согласно этой теории, существует одна клетка-прародитель, которая впоследствии может превратиться в любую клетку крови, будь то эритроцит, тромбоцит или лимфоцит. Существует 2 основные линии, схемы кроветворения: лимфоидная, в ходе которой образуются различные виды лимфоцитов, и миелоидная, ведущая к образованию всех остальных клеток крови.
Гемопоэтические стволовые клетки

Стволовые клетки уникальны по своей природе, они могут превращаться не только в клетки крови, но и в клетки других тканей, например, воспроизводить все ткани плода во время внутриутробного развития, уже после рождения строить ткани внутренних органов, крови и т.д.
Для всех стволовых клеток характерен ряд общих свойств:
их строение уникально, т.к. отсутствуют структурные компоненты. А вот строение клетки крови значительно отличаются, ее компоненты выполняют определенные функции;
способны делиться на десятки, сотни и тысячи клеток;
могут перерождаться и превращаться в зрелые клетки, а их строение соответствует ее типу;
способны к асимметричному делению: если в этом процессе образуется одна стволовая клетка, то вторая превращается в специализированную;
могут перемещаться в очаги повреждения и в буквальном смысле латать дыры, так и происходит регенерация тканей, например, кожи при ее повреждениях.
Где получается кровь?
После рождения главным органом гемопоэза является красный костный мозг, который сосредоточен в большинстве костей, например, ребрах, грудине, а также эпифизе трубчатых костей.
Регуляция процесса образования крови происходит в соответствии с потребностями организма. Чтобы запустить процесс дифференцировки стволовых клеток, нужен сигнал, который поступает от цитокинов, гормонов, которые «рассказывают» о составе крови. И именно они тормозят или ускоряют процесс кроветворения.
В этом процессе принимают участие и играют важную роль витамины, макро- и микроэлементы и, конечно, вода.
Витамин В12 и В9 (фолиевая кислота) участвуют в процессе созревания и деления клеток. Железо и медь необходимы для синтеза гемоглобина, а также для созревания эритробластов – предшественников эритроцитов.

Или формирование эритроцитов, которое происходит в костном мозге тазовых и других костей, а у малышей – в эпифизе трубчатых костей. Срок жизни эритроцитов 3-4 месяца, а их утилизация (апоптоз) происходит в печени и селезенке.
Прежде чем выходить в кровь, будущие эритроциты проходят через последовательные стадии созревания, соответствующие красному ростку кроветворения.
Стволовая клетка дает клетку-предшественник – унипотентную клетку, которая имеет рецепторы к эритропоэтину – гормону, вырабатываемому почками, он и контролирует созревание красных кровяных клеток.
Колониеобразующая единица эритроцитов дает начало эритробласту, и через несколько стадий развития они дают «потомство» по следующей схеме:
несколько последовательных форм нооцитов;
нооцит – зрелый эритроцит, когда он выходит в кровоток и за непродолжительное время становится полноценным эритроцитом.
Лейкоциты могут образовываться в ходе последовательных клеточных превращений, происходящих в органах кроветворения, он начинается в красном костном мозге.
Различают 5 типов лейкоцитов: гранулоциты – это нейтрофилы, эозинофилы, базофилы, и агранулоциты, к числу которых относят моноциты и лимфоциты. Они и составляют лейкоцитарную формулу.
Из стволовой клетки I класса образуется клетка-предшественник миелопоэза или лимфопоэза. И уже эти клетки через определенное число делений и этапов дифференцировки превращаются в зрелые лейкоциты, причем у каждого вида лейкоцита количество этих стадий неодинаково.
Регуляция процесса кроветворения – сложнейшая и генетически обусловленная система. Любые нарушения в этой системе, будь то нарушения выработки гормонов или же болезни, приводят к нарушению нормального состава крови и развитию тех или иных заболеваний.
Так как циркулирует кровь по всему организму, она, можно сказать, является переносчиком информации и может многое рассказать о состоянии здоровья, главное – уметь интерпретировать полученные результаты, но об этом в других материалах.
Текст: Юлия Лапушкина
Врач-стоматолог, консультант по здоровому питанию, ГВ, детскому, женскому и мужскому здоровью, профилактике болезней, здоровому образу жизни и активному долголетию.
Анемия (малокровие)
Содержание статьи:
Анемия (малокровие) – патология, для которой свойственно снижение уровня гемоглобина в крови, количества эритроцитов (красных кровяных телец), изменение их формы. Пониженный гемоглобин – обязательный признак анемии, изменение числа эритроцитов и их деформация присутствуют не всегда.
Анемия – распространенное заболевание. Ему подвержены более четверти всего населения мира – 27,9 % или 1,9 млрд человек. Ежегодный темп прироста анемий составляет 6,6 %. Чаще всего патология встречается у детей дошкольного возраста (47,4 % от всех случаев), женщин, особенно во время беременности, реже – у мужчин (12,7 %). В России анемия ежегодно диагностируется у более чем 1,5 млн пациентов.
Причины возникновения патологии
Железодефицитная анемия (ЖДА), самая частая форма малокровия, обусловлена тремя факторами: недостаток поступления железа, его усиленная потеря, высокая потребность в этом микроэлементе, не восполняемая в достаточной мере.
Одна из причин недостатка поступления железа – неполноценное питание (недоедание, однообразное меню с малым количеством белка и красного мяса, вегетарианство, искусственное вскармливание). Кроме того, поступлению необходимого объема микроэлемента препятствует нарушение его усвояемости. Это происходит из-за различных патологий, мешающих ионизации железа в желудке (гастрит с атрофией слизистой, резекция желудка, гипо- и авитаминоз витамина C), и затрудняющих его всасывание в кишечнике (дуоденит, энтерит, колит).
Потерю железа сверх нормы провоцируют кровотечения – из носа, десен, желудочно-кишечные, геморроидальные, маточные, почечные, геморрагические диатезы, частое донорство.
Гиперпотребность в железе вызывают физиологические и патологические состояния. К физиологическим относятся интенсивный рост и половое созревание, беременность и кормление грудью, профессиональные тренировки, тяжелые физические нагрузки. К патологическим – глистные инвазии.
Дефицит железа бывает связан с некоторыми инфекционными болезнями, также нехватка этого элемента фиксируется у детей, рожденных матерями с анемией.
Группы риска
Исходя из причин, можно выделить категории людей, подверженных развитию малокровия:
Патогенез болезни
Ведущее звено патогенеза ЖДА – нарушение синтеза гемоглобина вследствие снижения запасов железа, которое крайне необходимо для нормальной жизнедеятельности организма. Железо присутствует в составе гемоглобина и миоглобина, отвечает за транспортировку кислорода, различные биохимические процессы.
Железо всасывается в кровь из желудочно-кишечного тракта (ЖКТ), соединяется с трансферрином и либо накапливается в печени в составе белка ферритина, либо направляется в красный костный мозг, где с его участием идет синтез гемоглобина. Некоторая часть микроэлемента в составе трансферрина принимает участие в окислительно-восстановительных реакциях в тканях.
Симптомы анемии
Общие признаки:
Зачастую начальные симптомы заболевания при легкой стадии анемии пациенты списывают на усталость, недосып, тяжелый рабочий график. Человека должны насторожить такие признаки как слабость при незначительной нагрузке, чувство разбитости, сонливость даже после полноценного ночного сна. В этом случае следует сдать общий анализ крови, чтобы не пропустить начало заболевания.
При острых и тяжелых анемиях возможно резкое ухудшение самочувствия – тошнота, рвота, обмороки, вплоть до гипоксической комы.
Классификация
Разновидности анемии в зависимости от причины:
По качественным и количественным показателям:
В этой классификации применяется величина цветового показателя крови (ЦП), норма которого равна 0,86-1,1. При нормохромной анемии ЦП остается в допустимых пределах, при гипохромной – опускается ниже 0,86, при гиперхромной – поднимается выше 1,1.
По течению (для геморрагических анемий):
Стадии анемии
ЖДА развивается, последовательно проходя три этапа:
Для ЖДА выделяют три степени тяжести, каждой из которых соответствует определенный уровень гемоглобина. В норме показатель составляет от 110 до 130 г/л, нижняя граница допустима для детей и беременных женщин, верхняя – для мужчин.
| Степень тяжести | Уровень гемоглобина (г/л) |
|---|---|
| Легкая | 100-129 |
| Средняя | 70-109 |
| Тяжелая | менее 70-80 |
Диагностические мероприятия
Основа диагностики анемии – общий (ОАК) и биохимический анализ крови.
По биохимическому анализу оцениваются уровень сывороточного железа и ферритина, увеличение общей железосвязывающей способности сыворотки, коэффициент насыщения трансферрина железом.
Лечение анемии
Важный этап в лечении – устранение факторов, вызывающих недостаток железа. Одновременно больному назначается терапия для нормализации уровня этого микроэлемента. Диета – важная составляющая процесса лечения, но она является вспомогательным элементом, вылечить анемию без применения лекарств невозможно.
В основе лечения – препараты железа. Предпочтение отдается пероральному приему лекарств, инъекционно они вводятся только при тяжелом течении анемии, необходимости быстрого восстановления уровня железа, непереносимости или неэффективности пероральных препаратов, заболеваниях органов пищеварения, препятствующих всасыванию лекарственных средств.
Помимо препаратов железа рекомендованы витамины (B12, C), фолиевая кислота.
Для лечения отдельных видов анемий применяются специальные методы. При постгеморрагической анемии требуется восполнение объема циркулирующей крови, в том числе с помощью гемотрансфузий. При апластической анемии показаны гемотрансфузии, гормональная терапия и другие мероприятия, вплоть до трансплантации костного мозга.
Лечение железодефицитной анемии продолжается от 3 до 6 месяцев. Его нельзя прекращать сразу после восстановления уровня гемоглобина, в организме должен сформироваться запас железа.
Осложнения болезни
Последствия анемии возникают при ее долгом течении и отсутствии терапии. Дефицит железа в организме вызывает ослабление иммунитета, уменьшается сопротивляемость простудным, вирусным, бактериальным заболеваниям. Возможны осложнения со стороны нервной системы, нарушения функций печени, сбои менструального цикла. Из-за постоянной гипоксии возникают нарушения функций сердечно-сосудистой системы – дистрофия миокарда, застойные явления, развивается сердечно-сосудистая недостаточность. Наиболее тяжелым осложнением анемии является гипоксическая кома.
Прогноз и профилактика анемии
При своевременной диагностике и адекватной терапии прогноз благоприятный. Как правило заболевание лечится амбулаторно, госпитализация пациента не требуется.
Для профилактики ЖДА необходимо полноценное питание с достаточным поступлением белка, ежегодная сдача общего анализа крови, контроль за состоянием здоровья в целом и устранение заболеваний, которые могут стать источником пусть даже небольшой хронической кровопотери. Люди из групп риска по назначению врача могут ежегодно принимать курс препаратов железа, однако делать это самостоятельно недопустимо, так как бесконтрольный прием этих лекарств может вызвать тяжелые побочные эффекты.
Источники:
| Прием (осмотр, консультация) врача-гематолога первичный, лечебно-диагностический, амбулаторный |
* Ознакомиться подробнее с условиями можно здесь — Лечение в кредит или рассрочку.
Кровь – внутренняя среда организма
Кровь – внутренняя среда организма, образованная жидкой соединительной тканью.
Состоит из плазмы и клеток (лейкоцитов, эритроцитов и тромбоцитов). Циркулирует по системе сосудов под действием силы ритмически сокращающегося сердца и не сообщается непосредственно с другими тканями тела. В среднем, массовая доля крови к общей массе тела человека составляет 6,5-7 %.
Плазма крови – жидкая часть крови, которая содержит воду и взвешенные в ней вещества (белки и другие соединения). Основными белками плазмы являются альбумины, глобулины и фибриноген. Около 85 % плазмы составляет вода. Неорганические вещества составляют около 2-3 %; это катионы (Na+, K+, Mg2+, Ca2+) и анионы (HCO3-, Cl-, PO43-, SO42-). Органические вещества (около 9 %) в составе крови подразделяются на азотсодержащие (белки, аминокислоты, мочевина, креатинин, аммиак, продукты обмена пуриновых и пиримидиновых нуклеотидов) и безазотистые (глюкоза, жирные кислоты, пируват, лактат, фосфолипиды, триацилглицеролы, холестерин). Также в плазме крови содержатся газы (кислород, углекислый газ) и биологически активные вещества (гормоны, витамины, ферменты, медиаторы).
Эритроциты (красные кровяные тельца) – самые многочисленные из форменных элементов. Зрелые эритроциты не содержат ядра и имеют форму двояковогнутых дисков. Циркулируют 120 дней и разрушаются в печени и селезёнке. В эритроцитах содержится железосодержащий белок – гемоглобин. Он обеспечивает главную функцию эритроцитов – транспорт газов, в первую очередь – кислорода. Именно гемоглобин придаёт крови красную окраску. В лёгких гемоглобин связывает кислород, превращаясь в оксигемоглобин, который имеет светло-красный цвет. В тканях оксигемоглобин высвобождает кислород, снова образуя гемоглобин, и кровь темнеет. Кроме кислорода, гемоглобин в форме карбогемоглобина переносит из тканей в лёгкие углекислый газ.
Тромбоциты (кровяные пластинки) представляют собой ограниченные клеточной мембраной фрагменты цитоплазмы гигантских клеток костного мозга (мегакариоцитов). Совместно с белками плазмы крови (например, фибриногеном) они обеспечивают свёртывание крови, вытекающей из повреждённого сосуда, приводя к остановке кровотечения и тем самым защищая организм от кровопотери.
Лейкоциты (белые клетки крови) являются частью иммунной системы организма. Они способны к выходу за пределы кровяного русла в ткани. Главная функция лейкоцитов — защита от чужеродных тел и соединений. Они участвуют в иммунных реакциях, выделяя при этом Т-клетки, распознающие вирусы и всевозможные вредные вещества; В-клетки, вырабатывающие антитела, макрофаги, которые уничтожают эти вещества. В норме лейкоцитов в крови намного меньше, чем других форменных элементов.
Кровь относится к быстро обновляющимся тканям. Физиологическая регенерация форменных элементов крови осуществляется за счёт разрушения старых клеток и образования новых органами кроветворения. Главным из них у человека и других млекопитающих является костный мозг. У человека красный, или кроветворный, костный мозг расположен в основном в тазовых костях и в длинных трубчатых костях.
Функции крови в организме
Кровь непрерывно циркулирует в замкнутой системе кровеносных сосудов и выполняет в организме различные функции, такие как:
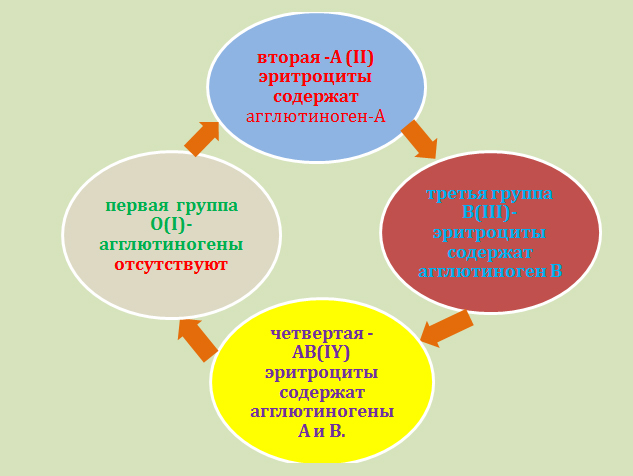
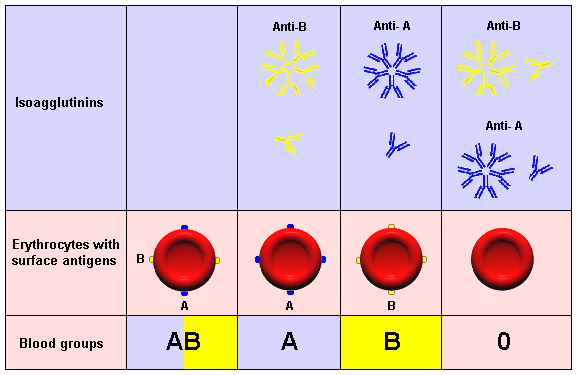
По общности некоторых антигенных свойств эритроцитов все люди подразделяются по принадлежности к определённой группе крови. У каждого человека группа крови индивидуальная. Принадлежность к определённой группе крови является врождённой и не изменяется на протяжении всей жизни. Наибольшее значение имеет разделение крови на четыре группы по системе «AB0» и на две группы по системе «резус фактор».
Соблюдение совместимости крови именно по этим группам имеет особое значение для безопасного переливания крови. Существуют и другие, менее значимые группы крови. Можно определить вероятность появления у ребёнка той или иной группы крови, зная группу крови его родителей.