коронавирус и гепатит в что будет
Исследование: Тенофовир снижает тяжесть течения коронавируса у людей с гепатитом В
Антиретровирусный препарат Тенофовир снижает тяжесть течения коронавирусной инфекции среди пациентов с хроническим гепатитом В. Об этом говорится в презентации на Цифровой международной конференции по вопросам здоровья печени.
«В первой половине 2020 года мы увидели, что пациенты с ВИЧ, получавшие антиретровирусные препараты, включая Тенофовир, имели меньшую заболеваемость, а также меньшую тяжесть течения коронавируса», — сказала Беатрис Матеос Муньос из Университетской больницы Рамона и Кахаля, Испания. «Цель нашего исследования состояла в том, чтобы проанализировать тяжесть и частоту COVID-19 у пациентов с хроническим гепатитом B, получающих лечение Тенофовиром или Энтекавиром, а также провести сравнение между терапиями».
Исследователи выявили 4736 взрослых пациентов с гепатитом, из них у 117 были и гепатит, и коронавирус. 67 человек лечились Тенофовиром, а 50 пациентов принимали Энтекавир. Данные исследования показали, что из пациентов с коинфекцией гепатита и коронавируса 35 % были госпитализированы, 4,3 % поступили в отделение интенсивной терапии и 5,1 % умерли.
Согласно результатам исследования, у пациентов, получавших Энтекавир, были более высокие показатели ожирения (22 % против 9 %), диабета (32 % против 12 %), ишемической кардиопатии (14 % против 3 %) и артериальной гипертензии (44 % против 18 %), а также тенденция к большей тяжести прогрессирующего фиброза по сравнению с теми, кто получал Тенофовир. Получающие Энтекавир чаще имели тяжелую форму COVID-19 (36 % против 6 %) и нуждались в последующей медицинской помощи, например поступлении в отделение интенсивной терапии (10 % против 0 %) и вентиляционной поддержке (10 % против 2 %), что привело к более высокому уровню смертности (10 %). Многомерная логистическая регрессия привела к шестикратному снижению риска развития тяжелого COVID-19 среди пациентов, получавших Тенофовир.
«Наши результаты показывают, что Тенофовир, по-видимому, обладает защитным эффектом от тяжелого COVID-19 у пациентов с хроническим гепатитом», — заключили медики.
Коронавирус и гепатит в что будет
Каждый пятидесятый житель Земли в 2020 году живёт с той или иной формой вирусного гепатита – так говорит Всемирная Организация Здравоохранения. Вирусные гепатиты ежегодно уносят около миллиона жизней. Сегодня, когда пандемия COVID-19 далека от завершения, важно продолжать соблюдать все рекомендованные меры профилактики, это касается в том числе использования масок, соблюдения социального дистанцирования и гигиены рук. Особенно важна защита для наиболее уязвимых групп людей. Точно известно, что в зоне высокого риска развития серьёзных осложнений и тяжёлого течения болезни в случае заражения COVID-19, следующие группы:
На сегодня нет убедительных доказательств того, что люди, живущие с гепатитом B или гепатитом C, больше других рискуют заразиться COVID-19. При этом, серьёзные осложнения, если заражения COVID-19 избежать не удалось, развиваются у них чаще. В частности, перенесённый в прошлом гепатит B или гепатит C повышают вероятность тяжёлого течения COVID-19 даже в том случае, если гепатит был успешно вылечен.
Установлено, что новый коронавирус проникает в клетки тела через рецепторы ангиотензин превращающего фермента (АПФ-2). Таких рецепторов больше всего в клетках лёгких, но есть они и в печёночных клетках (гепатоцитах), и в клетках кровеносных сосудов печени. Таким образом, не исключено, что вирус может поражать клетки печени напрямую.
С другой стороны, хронические заболевания печени сами по себе повышают уровень АПФ-2 и рецепторов к нему: есть немногочисленные предварительные данные, что такие пациенты все же становятся более восприимчивы к вирусу, при этом болезнь протекает более тяжело. Кроме того, есть мнение, что неалкогольная жировая болезнь печени тоже может рассматриваться как фактор риска COVID-19
Если у вас гепатит B, гепатит C или любое прогрессирующее заболевание печени, или гепатит C был перенесён в прошлом, особенно важно предотвратить заражение COVID-19
Итак, наличие вирусного гепатита скорее всего не повышает шансы на заражение, но в случае инфицирования болезнь будет протекать тяжелее, поэтому особенно важно соблюдать рекомендованные меры профилактики.
Кому нельзя прививаться: Полный список противопоказаний для всех российских вакцин от коронавируса
В условиях новой мощной вспышки ковида все больше российских регионов вводят обязательную вакцинацию от коронавируса для определенных групп граждан (прежде всего тех, кто по роду деятельности активно контактирует с окружающими и может интенсивно распространять инфекцию). При этом, как и в случае с любым медицинским препаратом, для прививок против COVID-19 существуют противопоказания. Их перечень определяется инструкцией к каждой вакцине. Со временем он может меняться, обновляться разработчиками с последующей официальной регистрацией «правок». Кроме того, разработаны методические рекомендации Минздрава о порядке проведения вакцинации тем или иным препаратом. В них есть тоже есть важные пункты о том, когда прививка не делается (помимо прямых медицинских противопоказаний).
«Комсомолка» собрала и приводит данные, которые актуальны на сегодня.
«СПУТНИК V»: КОМУ ПОВРЕМЕНИТЬ С ПРИВИВКОЙ
— гиперчувствительность к какому-либо компоненту вакцины «Спутник V» или другой вакцины, содержащей аналогичные компоненты (это выясняет врач в прививочном кабинете при осмотре и опросе пациента перед вакцинацией);
— тяжелые аллергические реакции в анамнезе (к ним относятся: отек Квинке, анафилактический шок);
— беременность и период грудного вскармливания. Важно: как сообщил глава команды разработчиков «Спутника V» академик Александр Гинцбург, в самое ближайшее время планируется внести дополнения к инструкции, разрешающие вакцинацию беременных;
— возраст до 18 лет. На заметку: по словам заммэра Москвы по вопросам социального развития Анастасии Раковой, в столице с начала июля стартуют клинические исследования «Спутника V» для подростков 12-17 лет.
! Есть также отдельные противопоказания для введения второго компонента вакцины. Пациенту дается медотвод от второго укола «Спутника», если после первой инъекции наступили тяжелые поствакцинальные осложнения. К ним относятся:
— тяжелые генерализированные аллергические реакции,
— судорожный синдром, температура выше 40°С и т. д.
«МОЖНО, НО С ОСТОРОЖНОСТЬЮ»
При ряде тяжелых хронических заболеваний «Спутник V», как сказано в инструкции, «применяется с осторожностью». Это означает, что в прививочном кабинете в случае сомнений пациента могут направить на предварительную консультацию к профильному лечащему врачу (урологу, эндокринологу, неврологу и т. д.). Еще раз уточним: сами по себе эти болезни не являются «автоматическим» противопоказанием к вакцинации. Медотвод дается, если состояние конкретного пациента нестабильно, и врачи считают, что в данный момент от прививки нужно воздержаться.
С осторожностью проводится вакцинация «Спутником» при таких болезнях:
— хронические заболевания печени и почек,
— эндокринные заболевания: выраженные нарушения функции щитовидной железы и сахарный диабет в стадии декомпенсации,
— тяжелые заболевания системы кроветворения,
— эпилепсия и другие заболевания ЦНС (центральной нервной системы),
— острый коронарный синдром, острое нарушение мозгового кровообращения,
— миокардиты, эндокардиты, перикардиты (то есть воспалительные процессы в тканях сердца).
«ОЦЕНИТЬ СООТНОШЕНИЕ ПОЛЬЗЫ И РИСКА»
— пациентов с аутоиммунными заболеваниями.
В последнем случае стимуляция иммунной системы может привести к обострению заболевания, подчеркивается в инструкции. С повышенной осторожностью следует относиться к пациентам «с аутоиммунной патологией, имеющей тенденцию к развитию тяжелых и жизнеугрожающих состояний».
И еще один важный момент. У пациентов, которые получают иммуносупрессивную терапию, то есть подавляющую иммунитет (онкобольные, лица, перенесшие пересадку органов, с аутоиммунными заболеваниями и др.), может не развиться достаточный иммунный ответ, предупреждают авторы инструкции. Поэтому прием препаратов, угнетающих функцию иммунной системы, противопоказан в течение как минимум одного месяца до и после вакцинации. Принять решение о корректировке приема лекарств может только лечащий врач.
БУДЬ В КУРСЕ
Если уже переболел или перед прививкой был контакт с больными
Если у человека, который пришел на вакцинацию, был контакт с больными ковидом в течение последних 14 дней либо проявлялись какие-либо симптомы инфекции в такой срок, то пациенту должны выдать направление на ПЦР-тест на COVID-19 либо на экспресс-тест на наличие кopoнaвиpyca SARS-CoV-2. Такое правило содержится в пункте 6.2 Методических рекомендаций «Порядок проведения вакцинации вакциной ГАМ-КОВИД-ВАК против COVID-19 взрослого населения».
«ЭПИВАККОРОНА»: НЕ РАНЬШЕ, ЧЕМ ЧЕРЕЗ МЕСЯЦ ПОСЛЕ ОБОСТРЕНИЯ ХРОНИЧЕСКИХ БОЛЕЗНЕЙ
— гиперчувствительность к компонентам препарата (в частности, к гидроокиси алюминия и другим);
— тяжелые формы аллергических заболеваний;
— реакция или поствакцинальное осложнение на предыдущее введение вакцины «ЭпиВакКорона»;
— злокачественные заболевания крови и новообразования;
— беременность и период грудного вскармливания;
— хронические заболевания печени и почек,
— выраженные нарушения функции эндокринной системы,
— тяжелые заболевания системы кроветворения,
— эпилепсия, инсульты и другие заболевания ЦНС,
— заболевания сердечно-сосудистой системы (инфаркт миокарда в анамнезе, миокардиты, эндокардиты, перикардиты, ишемическая болезнь сердца).
Вакцина может представлять риск и применяется после оценки врачом соотношения риска и пользы у конкретного пациента:
— при первичных и вторичных иммунодефицитах,
— при аутоиммунных заболеваниях,
— у пациентов с аллергическими реакциями.
БУДЬ В КУРСЕ
Что еще важно знать
Вот еще несколько важных пунктов из документа под названием «Стандартная операционная процедура «Порядок проведения вакцинации против COVID-19 вакциной ЭпиВакКорона взрослому населению»:
— Врач в день прививки проводит опрос и осмотр пациента с обязательной термометрией. При температуре выше 37 °C вакцинацию не проводят.
— У пациентов, получающих иммуносупрессивную терапию (то есть препараты, подавляющие иммунитет), и пациентов с иммунодефицитом может не развиться достаточный иммунный ответ.
— В случае контакта пациента с больными ковидом в течение последних 14 дней либо при наличии симптомов инфекции в такой срок выдается направление на ПЦР-тест на COVID-19 либо на экспресс-тест на наличие кopoнaвиpyca SARS-CoV-2 (пункт 7.3.2 документа).
— Переболевшие COVID-19 и лица, имеющие положительные результаты исследования на наличие иммуноглобулинов (то есть антител) классов G и M к вирусу SARS-CoV-2, не прививаются (пункт 7.3.3 документа).
«КОВИВАК»: АБСОЛЮТНЫЕ И ВРЕМЕННЫЕ ОСНОВАНИЯ ДЛЯ МЕДОТВОДА
— серьезная поствакцинальная реакция в анамнезе, то есть на любую предыдущую прививку в вашей жизни. К таким реакциям относятся: температура выше 40 °С, гиперемия (то есть покраснение) или отек более 8 см в диаметре%
— тяжелое поствакцинальное осложнение на любую прививку в анамнезе. К таким осложнениям относятся: коллапс или шокоподобное состояние, развившиеся в течение 48 ч после вакцинации; судороги, сопровождаемые или не сопровождаемые лихорадочным состоянием;
— отягощенный аллергологический анамнез, то есть тяжелые аллергические реакции, которые по любым причинам когда-либо случались у пациента. Это могут быть: анафилактический шок, отек Квинке, полиморфная экссудативная экзема, гиперчувствительность или аллергические реакции на введение каких-либо вакцин в анамнезе, известные аллергические реакции на компоненты вакцины и др.;
— беременность и период грудного вскармливания.
! Кроме того, вакцина «КовиВак» на сегодня еще не получила официальное разрешение на применение у лиц старше 60 лет.
Временные противопоказания:
— острые лихорадочные состояния, острые инфекционные и неинфекционные заболевания. Вакцинацию проводят через 2-4 недели после выздоровления. При ОРВИ легкого течения и острых кишечных инфекциях вакцинацию можно проводить после нормализации температуры и / или исчезновения острых симптомов заболевания;
— хронические инфекционные заболевания в стадии обострения. Вакцинацию проводят в период ремиссии. Возможность вакцинации лиц, страдающих хроническими заболеваниями, определяет лечащий врач, исходя из состояния пациента.
— хронические заболевания печени и почек,
— выраженные нарушения нейроэндокринной системы,
— тяжелых заболевания системы кроветворения,
— заболевания ЦНС (эпилепсии, инсульты и др.),
— заболевания сердечно-сосудистой системы (ишемическая болезнь сердца, миокардиты, эндокардиты, перикардиты),
— заболевания бронхолегочной системы (бронхиальная астма, хроническая обструктивная болезнь легких, фиброзирующие альвеолиты и др.),
— заболевания желудочно-кишечного тракта (синдром мальабсорбции и т.п),
— заболевания иммунной системы (аутоиммунные и аллергические заболевания).
Что еще важно знать
— Инактивированные вакцины (такого типа, как «КовиВак») не противопоказаны людям с иммуносупрессивным или иммунодефицитным состоянием. В то же время у пациентов, получающих препараты, подавляющие иммунитет, может не развиться достаточный иммунный ответ. Поэтому прием таких лекарств противопоказан как минимум один месяц до и после вакцинации. Принять решение о корректировке медикаментозной терапии может только лечащий врач.
— Для выявления противопоказаний в день проведения вакцинации пациент должен быть осмотрен врачом: обязательным является опрос, общий осмотр и измерение температуры тела. Если температура превышает 37 °С, вакцинацию не проводят.
Осложнения на печень после ковида
Специалисты реабилитационного центра “Лаборатория Движения” помогут в восстановлении после перенесенной коронавирусной инфекции (COVID-19)
Частым клиническим нарушением, развивающимся на фоне COVID-19, является изменение сосудистого тонуса и расстройство адекватной гемодинамики. Артериальное давление при коронавирусе у человека, в зависимости от исходного состояния и других немаловажных факторов, может повышаться или понижаться. С чем же связано подобное последствие и можно ли его преодолеть?
Рассказывает специалист РЦ «Лаборатория движения»
Дата публикации: 29 Октября 2021 года
Дата проверки: 29 Октября 2021 года
Содержание статьи
Почему страдает печень
Среди лабораторных данных, не характерных для атипичной пневмонии, следует выделить аномальные уровни биохимических показателей крови (АЛТ, АСТ, билирубина, ГГТ, холестерина, щелочной фосфатазы). Существует несколько факторов, способных вызвать повреждение печени:
У людей, не имеющих хронических заболеваний печени, нарушение биохимических показателей печеночных проб, в большинстве случаев, носит временный характер и не требует специальной медикаментозной коррекции. В группу риска фатальных последствий входят пациенты с циррозом, гепатоцеллюлярной карциномой, получающие препараты-иммуносупрессоры и перенесшие печеночную трансплантацию. Все пострадавшие от COVID-19, для минимизации риска отдаленных осложнений, должны находиться под диспансерным наблюдением.
Восстановление печени после коронавируса
Реактивный токсический гепатит после коронавируса требует проведения детоксикации (очищения крови) и гепатопротекторной терапии. В данной ситуации очень важна оценка иммунного статуса, постоянный мониторинг функции печени, персонализированный подход к лечению, строгое обоснование назначений и оценка межлекарственного взаимодействия препаратов.
Пациентам, у которых болит печень при коронавирусе, назначается специальная диета и оздоровительные процедуры (ЛФК, физиотерапия, массаж, минеральные ванны, терренкур и пр.). Восстановление должно проводиться поэтапно. Чтобы стабилизировать отток желчи, нужно ограничить употребление острой, жирной, копченой и жареной пищи. Прием желчегонных препаратов допустим только с разрешения врача, после проведения УЗИ. Для активации регенеративной функции гепатоцитов необходимо принимать рекомендованные гепатопротекторы, отказаться от вредных привычек, поддерживать оптимальный питьевой баланс и умеренную физическую активность.
Коронавирус и гепатит в что будет
Новый коронавирус, вызывающий острый респираторный синдром (SARS-CoV-2), в настоящее время, по оценкам специалистов, заразил более 200 млн чел. во всем мире. В клинической картине наряду с острым респираторным дистресс-синдромом отмечается также поражение печени у больных с COVID-19, обуславливаемое прямым действием SARS-CoV-2. На современном этапе проводятся научные исследования возможных механизмов поражения печени. Предварительное исследование показало, что SARS-CoV-2 может напрямую связываться с АПФ2-позитивными холангиоцитами и может вызывать нарушение функции печени [1]. Сходные данные приводят G. Feng и соавт. в своей работе [2]. Также иммуноопосредованное воспаление при тяжелых формах COVID-19 сопровождается высоким уровнем СРБ, D-димера, интерлейкина-6, ферритина, что способствует повреждению печени [3]. Гипоксия, связанная с пневмонией, также может обуславливать повреждение гепатоцитов и может способствовать развитию печеночной недостаточности у пациентов с тяжелым течением COVID-19 [4]. Лекарственное поражение печени в свою очередь является фактором, способствующим повышению уровня биохимических показателей в крови у многих пациентов с COVID-19 [5]. Во время клинического течения болезни, связанной с COVID-19, было замечено, что повреждение печени обнаруживается у значительной части пациентов, и особенно у тех, кто находится в тяжелом или критическом состоянии [6, 7]. Замечено, что имеющиеся у больных хронические заболевания печени усугубляют течение COVID-19. Более высокая частота повреждения печени отмечается у тяжелых пациентов с инфекцией SARS-CoV-2. Имеется мнение, что крайне тяжелый COVID-19 служит независимым фактором риска повреждения печени. В случаях COVID-19 с летальным исходом частота поражений печени может достигать 58,1–78 % [8]. С момента госпитализации больных коронавирусной инфекцией лечащие врачи обращают внимание на повышение уровня биохимических показателей (АЛТ, АСТ, общий билирубин), характеризующих повреждение печени [9]. Нарушение функции печени сопровождается умеренным повышением уровня общего билирубина. Как правило, повышение аминотрасфераз отмечается в 1–3 раза от верхней границы нормы. В исследовании Q. Cai и соавт. нормальный уровень АЛТ отмечен у 49,79 %, а АСТ – у 63,09 % пациентов [10, 11].
В настоящее время еще не до конца понятно, относятся ли изменения клинико-биохимических показателей печени у пациентов с COVID-19 к диагностированным ранее заболеваниям печени или же они отражают повреждение печени непосредственно при COVID-19. В последнее время частота повреждений печени у пациентов с COVID-19, согласно данным различных исследований, варьируется от 14 до 53 % [4]. На наш взгляд, особое внимание следует уделять пациентам с COVID-19, относящимся к группам риска, таким как перенесшие трансплантацию печени, получающие иммуносупрессанты, а также больным, страдающим циррозом печени, хроническими гепатитами, гепатоцеллюлярной карциномой, либо при проведении противовирусной терапии [12–14].
Цель исследования: изучение клинико-биохимических изменений и поражения печени у больных с COVID-19 при неблагоприятном исходе болезни.
Материалы и методы исследования
В качестве материала для исследования использованы истории болезни 79 пациентов, умерших от COVID-19, вызванной SARS-CoV-2. Из них было выбрано для анализа 28 больных, имеющих поражение печени. У всех пациентов была достоверно идентифицирована с помощью полимеразной цепной реакции (ПЦР) инфекция SARS-CoV-2. Критерием включения в исследование было наличие поражения печени больных, имеющих характерные симптомы коронавирусной инфекции и наличие SARS-CoV-2, определенные с помощью ПЦР.
Результаты исследования и их обсуждение
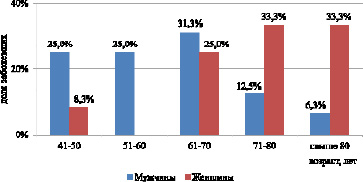
В ходе исследования нами было выявлено, что при неблагоприятном исходе болезни от COVID-19 у 35,4 % от общего числа пациентов имелись поражения печени. При этом количество мужчин среди заболевших с поражением печени составляло 57,1 %. Возрастная структура больных представлена на рис. 1. Из рис. 1 видно, что основную группу больных в возрасте от 41 до 70 лет составляют пациенты мужского пола. У женщин в выборке максимальные значения показателей преобладали в возрастной группе от 70 лет и выше (33,3–33,4 %).
Рис. 1. Возрастная структура больных с поражением печени при COVID-19, n = 28
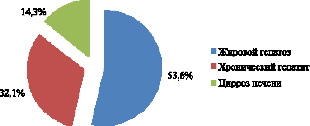
Рис. 2. Структура заболеваний печени при COVID-19, n = 28
Интересно отметить отсутствие заболеваний печени у женщин в возрастной группе 51–60 лет. Можно заметить также, что тенденции у мужчин и женщин, связанные с заболеванием печени, прямо противоположны. Так, у мужчин показатель сначала возрастает (25,0–31,3 %), затем убывает (12,5 % в интервале 71–80 лет) и далее до 6,3 % – свыше 80 лет. У женщин, наоборот, в возрастной динамике показатель все время возрастает (8,3–25,0 %, в интервале 41–70 лет), затем стабилизируется в интервале 71–80 лет и выше.
Пациенты с хроническими заболеваниями печени (ХЗП) могут быть более предрасположены к тяжелым клиническим последствиям COVID-19, включая гипоксию и гипоксемию, возникающие при тяжелой пневмонии и цитокиновом шторме [15, 16]. Неалкогольная жировая болезнь печени, при метаболическом синдроме (сахарный диабет, ожирение), хронические гепатиты, цирроз печени, возникающий при хронических вирусных гепатитах В, С и D – все эти заболевания могут быть основными причинами повреждения печени у пациентов с COVID-19. Не исключено также, что пациенты с ХЗП являются более восприимчивыми к инфицированию SARS-CoV-2, что приводит к еще более тяжелым повреждениям печени.
Выявленные нами заболевания печени у пациентов при COVID-19 представлены на рис. 2. Обращает на себя внимание, что наибольшее количество среди пациентов с COVID-19 занимают больные с жировой дистрофией печени – жировым гепатозом (53,6 %). Хронический гепатит наблюдается у 32,1 %, цирроз печени в 14,3 % от общего числа случаев. Все эти заболевания печени в основном встречались на фоне сердечно-сосудистых патологий и сахарного диабета.
В ранее проведенных исследованиях ситуации с коронавирусом различными авторами было установлено, что SARS-CoV и MERS-CoV вызывают непосредственное повреждение печени у инфицированных пациентов. При COVID-19 также были обнаружены существенные отклонения в функциональном состоянии печени, которые коррелировали с прогрессированием и тяжестью инфекционного процесса [12]. Наши исследования также подтверждают наличие отклонений в функциональном состоянии печени и закономерности в прогрессировании заболевания ее с тяжестью инфекционного процесса.
В опубликованных статьях, анализирующих состояние печени у китайских пациентов с COVID-19 из Уханя (Китайская Народная Республика), было показано, что у 14–53 % из них регистрировались изменения биохимических показателей. А в 2–11 % от общего числа случаев инфекция развивалась на фоне хронических заболеваний печени. Повышение активности АЛТ/АСТ (аланиновая и аспарагиновая аминотрансферазы), как правило, не превышало 1,5–2 норм от верхней границы нормы и сопровождалось незначительным увеличением концентрации в крови общего билирубина [7]. Повышение уровня трансаминаз, снижение концентрации тромбоцитов, а также низкий уровень альбумина в крови, в момент поступления в стационар коррелируют с более высокими показателями летальности больных.
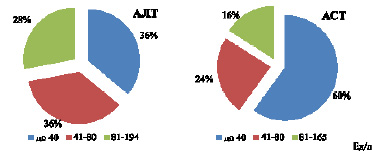
В ходе ретроспективного исследования больных, имеющих поражения печени, нами показано, что у большинства пациентов с COVID-19 имелись отклонения лабораторных показателей печеночного статуса от нормы, связанные с цитолитическим ее повреждением. Отмечается также незначительное повышение уровня активности АЛТ и АСТ (рис. 3).
Рис. 3. Показатели АЛТ и АСТ в крови при COVID-19, n = 25
В норме АЛТ для мужчин старше 18 лет составляет менее 41 Ед /л, у женщин менее 33 Ед/л. При хроническом гепатите для активности АЛТ характерно обычное превышение нормы более 4 раз. На рис. 3 такой показатель отмечен в 28 % случаев (81–194 Ед/л), т.е. несколько выше, чем 4 раза. Для АСТ – норма для мужчин старше 18 лет менее 40 Ед/л, женщин – менее 32 Ед/л. Превышение нормы АСТ в 4 раза наблюдается в группе, состоящей из 16 % пациентов. Такие показатели выше, чем отмечены в работе Шу-Юань Сяо [7]. Такие группы, у которых показатели превышают норму в 4 и более раз (81–194 Ед/л для АЛТ и 81–165 Ед/л для АСТ), можно отнести к группам повышенного риска. Четырехкратное и более превышение показателей от нормы свидетельствует о наличии у пациентов острой вирусной инфекции, усугубляющей тяжесть поражения печени.
Показатели, в пределах нормы, активности АЛТ и АСТ отмечаются у 36 % и 60 % соответственно. Показатели до 1,5–2 раз выше нормы (41–80 Ед/л) отмечаются в 36 % и 24 % соответственно, для АЛТ и АСТ.
Желтушное окрашивание тканей (склеры, кожи) и тканевой жидкости, происходящее вследствие повышения общего уровня билирубина в сыворотке крови, у значительной части больных не наблюдалось. Лишь у 4 % пациентов отмечалось незначительное превышение уровня общего билирубина (21–35 мкмоль/л), в норме от 0,5 до 20,5 мкмоль/л. Также наблюдалось одновременное снижение концентрации в крови общего белка, у 54,2 % пациентов (44–63 г/л) и альбумина – у 60 % (22–34 г/л). Исследование функции почек показало, что уровни креатинина и мочевины были выше нормы у 20 % пациентов с COVID-19. Также обращает на себя внимание снижение количества тромбоцитов у 33,3 % пациентов (ниже 180 х10**9/л), при норме 180–320 х10**9/л.
Уровень протромбинового индекса у 96,4 % пациентов оставался в пределах нормы, и только у одного больного отмечалось снижение данного показателя ниже нормы.
Заключение
Патологические изменения при неблагоприятном исходе от COVID-19 в печени встречались в нашем исследовании у 35,4 % больных. Наибольшее количество среди пациентов с инфекцией COVID-19 занимают больные с жировой дистрофией печени – жировым гепатозом (53,6 %). Хронический гепатит наблюдается у 32,1 %, цирроз печени в 14,3 % от общего числа случаев. К основным клинико-биохимическим показателям этих изменений можно отнести незначительное увеличение уровня ферментов печени (АЛТ, АСТ). Показатели активности трансаминаз АЛТ и АСТ, превышающих норму в 4 раза, в нашем исследовании наблюдались у 28 % и 16 % соответственно. Уровень общего билирубина у 96,0 % пациентов оставался в пределах нормы. Также у больных COVID-19 с поражением печени было зарегистрировано снижение общего белка, альбумина, тромбоцитов и протромбинового индекса. Все больные, имеющие патологию печени, инфицированные COVID-19, на наш взгляд, нуждаются в дальнейшем тщательном наблюдении для своевременной оценки возможных последствий и улучшения качества лечения. Характер повреждений в печени непосредственно при COVID-19 изучен недостаточно и требует дальнейшего уточнения.