конъюнктивит и блефарит чем отличаются
Конъюнктивит и блефарит чем отличаются
Задайте свой вопрос офтальмологу нашей клиники
Блефароконъюнктивит: причины, симптомы и лечение
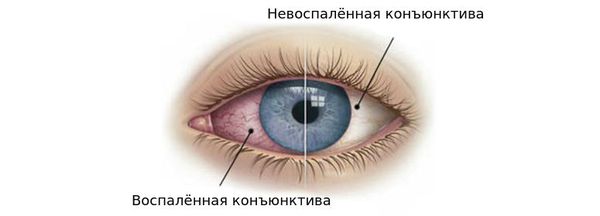
Термин «блефароконъюнктивит» представляет собой комбинированный диагноз, который в офтальмологии встречается очень часто и указывает на воспалительный процесс одновременно в веках и конъюнктиве. Что такое «веки», объяснять не нужно: зеркало есть в каждом доме. Конъюнктива – тонкая прозрачная слизистая оболочка глазного яблока; ею же выстланы и прилегающие к роговице поверхности век. Конъюнктива вырабатывает особый жидкий секрет, который в составе слезной жидкости служит для увлажнения, очищения и смазки глазного яблока.
Очень высокая частота воспалений в этой зоне, – а конъюнктивиты и блефариты являются самой распространенной причиной обращения к офтальмологу, – объясняется сложностью и компактностью строения глаза, тесной взаимосвязанностью всех его компонентов. Действительно, на очень ограниченном участке сосредоточены разветвленные сосудистые сетки кровоснабжения, выходы различных желез, места контакта или сопряжения различных функциональных тканей. Поэтому практически в любой патологический процесс рано или поздно вовлекаются смежные структуры – что и происходит при блефароконъюнктивите. Веки просто не могут остаться здоровыми, если воспалены их внутренние стенки, и наоборот: если поверхностное кожное воспаление на веках развивается у ресничной каймы и достигает границы внутреннего слизистого слоя, процесс распространяется на конъюнктиву.
В зависимости от локализации, блефариты делят на ангулярные (угловые), передние краевые и задние краевые. Первый вариант означает воспаление преимущественно в углах глазной щели, второй – поражение внешних стенок век, третий – более глубокое воспаление с вовлечением задних, внутренних поверхностей. Именно тенденция к экспансии воспалений позволяет использовать термин «краевой блефарит» как синоним блефароконъюнктивита: воспаление конъюнктивы в этом случае практически неизбежно.
Симптоматика
Очевидно, что при сочетанном воспалении и симптоматика будет комплексной, включающей реакцию со стороны всех пораженных тканей. Проявления блефароконъюнктивита разнообразны, неприятны, зачастую изнурительны; во многих случаях они упорно сопротивляются терапии и вызывают, кроме прочего, выраженный косметический дискомфорт.
К основным, наиболее распространенным симптомам относятся покраснение, отечность, мутность, нездоровый блеск глаза, заметное набухание кровеносных сосудов; выраженная гиперемия и опухлость век (особенно по краям); жжение, ощущение «песка» или инородного тела, иногда боль, тяжесть; слизистые или слизисто-гнойные выделения различной интенсивности (в зависимости от источника воспаления), ссыхающиеся в плотные, трудно устранимые и дополнительно травмирующие корки; скопления хлопьев и чешуек отшелушенного эпителия у ресничных оснований; гиперлакримация (обильное слезотечение), болезненная чувствительность к свету.
Прогностически неблагоприятным является то, что для воспалений век (т.е. для блефаритов) очень характерна хронификация; это же клиническое свойство присуще и блефароконъюнктивитам, – зачастую они приобретают хроническое течение и, в целом, терапии поддаются плохо. Достаточно опасны возможные осложнения: в частности, дальнейшее распространение воспалительного процесса на роговицу (что чревато значительным снижением или даже утратой зрения) и/или на железы век (халязион), рубцевание эпидермиса, нарушение или прекращение роста ресниц и т.д.
Патогенные факторы (причины)
На сегодняшний день нет единого, статистически достоверного представления о роли и соотношении основных причин блефароконъюнктивита. В большинстве источников блефароконъюнктивиты делятся по этиопатогенетическому критерию на три вида.
Инфекционные, при которых различные классы возбудителей характеризуются специфическими для них особенностями клинической картины:
Аллергические обычно развиваются в структуре более общей, системной реакции, и характеризуются непреодолимым зудом (особенно по краю век), слезотечением, выраженной припухлостью век, бурной сопутствующей симптоматикой со стороны носоглотки.
Себорейные (дерматические) обусловлены функциональными нарушениями в ресничных фолликулах и выходах сальных желез; проявляются шелушением, скоплением перхотных хлопьев и чешуек на веках и ресницах, зудом, ощущением шершавой сухости, тенденцией к вторичному инфицированию при расчесах.
Описывается также ряд провоцирующих и потенцирующих факторов:
На последнем факторе следует остановиться подробнее.
Хронический демодекозный блефароконъюнктивит
Публикуется множество сообщений о том, что от 40% до 85% случаев блефароконъюнктивита изначально являются демодекозными, и только потом присоединяется, в зависимости от характера вторичных патогенных факторов, инфекционно-воспалительная или инфекционно-аллергическая симптоматика. Как известно, Demodex обнаруживается у абсолютного большинства людей (свыше 95%) и ничем себя не проявляет до наступления благоприятных для него условий, – которые, в целом, отражены вышеприведенным перечнем провоцирующих факторов. При активизации клеща кожный эпидермис и ресничные фолликулы (где преимущественно обитает паразит) интенсивно травмируются, скапливаются токсичные и аллергенные продукты жизнедеятельности – что и создает почву для развития одной из трех основных форм блефароконъюнктивита (или их комбинации).
Лечение острой и хронической формы заболевания
Этиопатогенетическая терапия ориентируется на максимально полное, по возможности, устранение патогенного фактора. При вирусных инфекциях основу лечения составляют меры по укреплению иммунитета (препараты, содержащие интерферон или стимулирующие его секрецию); при бактериальных применяются антибиотики различного спектра действия, в различных фармацевтических формах и дозировках (определяется спецификой и чувствительностью возбудителя, назначается исключительно врачом, принимается и отменяется только под врачебным контролем); при грибковых – антимикозные мази, капли и т.п.
Аллергические воспаления требуют угнетения чувствительности к аллергену (если он не может быть радикально исключен из жизненного пространства), т.е. назначения десенсибилизирующей и антигистаминной схемы, нередко с включением гормональных противовоспалительных средств.
Дополнительно, по показаниям, могут назначаться различные увлажняющие, успокаивающие, противовоспалительные препараты, в т.ч. отвары ромашки, календулы, шалфея, чая.
Блефароконъюнктивиты дерматитного, грибкового, демодекозного, розацейного генеза являются, как уже подчеркивалось, терапевтически резистентными и легко хронифицирующимися заболеваниями. Первостепенное значение в терапии имеют местные антисептические и антипаразитарные процедуры – промывания, протирания, мази (напр., на основе эфира, цинка, димексида и пр.). Для каждого конкретного случая терапевтическая стратегия, обычно комбинированная (вкл. иммуностимуляцию и устранение вторичных инфекционных факторов), подбирается индивидуально; лечение обычно продолжительное, с переменным терапевтическим успехом, т.е. вероятность рецидивов и обострений весьма высока.
С учетом вышесказанного, наиболее эффективным лечением блефароконъюнктивита является его профилактика: своевременное устранение очагов инфекции и обострений соматической или эндокринной патологии, соблюдение санитарно-гигиенических и эргономических норм, оздоровление рациона питания, отказ от разрушительных привычек и самолечения. При первых признаках воспаления век или конъюнктивы необходимо срочно показаться квалифицированному офтальмологу, т.к. даже вполне разумные советы провизора из ближайшей аптеки или использование народных средств на практике зачастую оборачиваются тяжелыми последствиями.
Блефароконъюнктивит – причины, симптомы и лечение
Автор:
Блефароконъюнктивит, по-другому называемый краевым блефаритом, разновидность конъюнктивита, которая возникает на фоне воспаления век (блефарита).
Сопутствующими заболеваниями становятся розацеа (розовые угри), себорейный и стафилококковый блефароконъюнктивиты и пр.
Причины возникновения
Среди воспалительных заболеваний органа зрения, особенно часто встречаются конъюнктивиты (не менее 67%) и блефариты (примерно 23%).
По статистике, до 50% всех пациентов амбулаторного потока к офтальмологу составляют воспалительные заболевания глаз инфекционной и аллергенной природы. Причем основная часть их, это больные с синдромом «красного» глаза.
По общему числу заболеваний, на демодекозные блефариты и блефароконъюнктивиты приходится, по разным данным, от 39 до 88%.
Самый частый путь заражения конъюнктивы — извне, причем нередки аутогенные инфекции. Факторы, располагающие к возникновению заболевания, также становятся микротравмы конъюнктивы, ранее перенесенные инфекции, миопия, астигматизм, ослабление иммунитета из-за переохлаждения/перегрева.
Блефароконъюнктивиты передаются при контакте, так как имеют вирусную или аденовирусную этиологию, реже – аллергенную. Возбудителями блефароконъюнктивитов, обычно являются микроорганизмы кокковой природы (стрептококки, гонококки, пневмококки, стафилококки, а также палочки Коха-Уикса или Моракса-Аксенфельда), либо микроскопические клещи рода Demodex.
Виды блефароконъюнктивитов
Любые виды блефароконъюнктивитов имеют характерную клиническую картину признаков. К ним относятся: выраженная отечность век, покраснение конъюнктивы и прилегающих к ней тканей, из-за чего белки глаза приобретают ярко-красный цвет, развивается светобоязнь, наблюдается постоянное слезотечение и выделение гнойного секрета.
Пациенты отмечают ощущение жжения глаз, хотя настоящий зуд, обычно, отсутствует. Особое беспокойство больных вызывает истечение гнойного секрета и склеивание век по утрам.
Видео нашего специалиста о заболевании
Диагностика
Диагностика блефароконъюнктивитов не вызывает затруднений и основана на клинической картине воспаления глаз и жалоб пациента. Для уточнения диагноза назначаются лабораторные исследования, включающие: соскоб, мазок и отпечаток эрозии. Эта информация позволяет выявить этиологию заболевания и назначить адекватную терапию.
Лечение блефароконъюнктивита
Схему эффективнго лечения заболевания должен назначить врач-офтальмолог. Хотя, иногда может понадобится и консультация дерматолога.
Все конъюнктивиты по своей природе очень заразны. В этой связи, первое, что должен сделать заболевший человек – это постараться не стать причиной заражения для окружающих и вторично для самого себя. Поэтому, надо соблюдать правила личной гигиены:
Это заболевание тяжело поддается терапии и часто имеет хроническое течение. При блефароконъюнктивитах назначается комплексное лечение противовирусными и противомикробными препаратами (антибиотиками) системного применения, также используют кортикостероиды, антисептики, дезинфицирующие средства в каплях и мазях. Однако, терапия каждого вида заболевания имеет и собственную специфику.
При стафилококковом блефароконъюнктивите корочки с век удаляют при помощи ватных аппликаторов, смоченных в шампуне, имеющим нормальный (нейтральный) рН фактор. После этого выполняют наложение мазей, с содержанием ГК.
Себорейный блефароконъюнктивит требует консультации дерматолога для лечения вызвавшего его основного заболевания – себореи. Врач должен регулярно проводить осмотр пораженных участков век.
При «розовых» угрях назначают антибиотики (тетрациклин).
Аллергический конъюнктивит требует включения в терапию антигистаминных средств.
Обычно, течение вирусных конъюнктивитов продолжается три недели, однако, в некоторых случаях, лечение может затянуться на месяц или более.
Профилактика и прогноз
Прогноз исхода лечения блефароконъюнктивитов чаще благоприятный. В запущенных тяжелых случаях, могут наблюдаться осложнения — язвенные изменения в роговице глаза. В дальнейшем риск рецидивов заболевания очень высок.
Московская Глазная Клиника» предлагает всестороннюю диагностику и эффективное лечение заболеваний глаз. Применение современной аппаратуры и высокий профессиональный уровень работающих в клинике специалистов исключают диагностические ошибки.
По результатам обследования каждому посетителю будут даны рекомендации по выбору наиболее эффективных методов лечения выявленных у них патологий глаз.
Мы открыты семь дней в неделю и работаем ежедневно с 9 ч до 21 ч.
Полный комплекс обследований, лечебных процедур и их стоимость можно посмотреть здесь.
Интересующие вас вопросы можно задать специалистам по телефонам 8 800 777-38-81 и 8 (499) 322-36-36 или онлайн, с помощью соответствующей формы на сайте.
Что такое конъюнктивит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Ахунова А. А., офтальмолога со стажем в 4 года.
Определение болезни. Причины заболевания
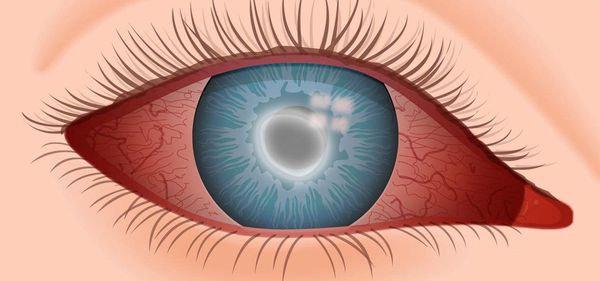
Конъюнктивит — это воспаление слизистой оболочки глаза (конъюнктивы), вызванное аллергической реакцией, бактериями, вирусами, травмой или попаданием в глаз инородного тела. Заболевание проявляется отёком, покраснением, водянистыми или гнойными выделениями.
Возбудителями заболевания могут быть:
К факторам риска относятся:
Симптомы конъюнктивита
Основные симптомы заболевания:
Если вовлекается роговица, пациента беспокоит:
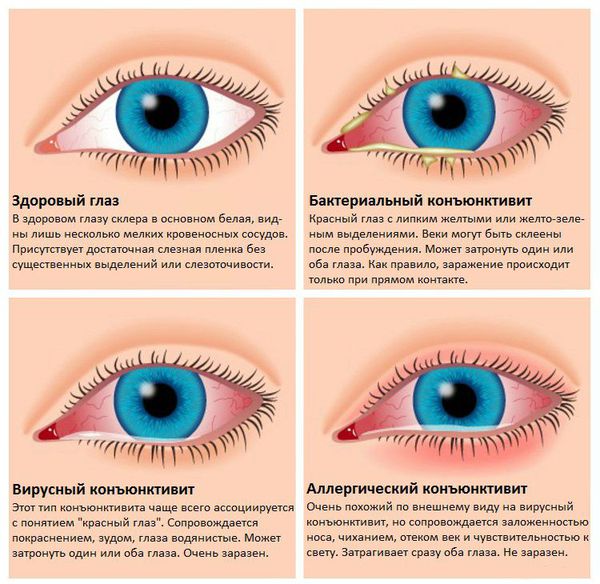
Заболевание начинается с одного глаза, потом может перейти на другой. Иногда появляются плёнки серого цвета, которые легко снимаются ватной палочкой. Для каждого вида конъюнктивита характерно своё отделяемое. Водянистое отделяемое типично для вирусных и аллергических конъюнктивитов, гнойное — для воспаления бактериальной природы. Особенности проявлений различных видов заболевания представлены в таблице [1] [2] [18] :
Патогенез конъюнктивита
Поверхностные ткани глаза имеют свою нормальную микрофлору, в которую входят стафилококки, стрептококки и другие микроорганизмы. В норме они находятся в равновесии и не причиняют дискомфорта. К заболеванию приводит снижение барьерных способностей, повышение количества микробов или заселение другими опасными паразитами.
Изменение микрофлоры в конъюнктиве может быть вызвано протиранием глаз грязными руками, износом мягких контактных линз, длительным приёмом местных антибиотиков, воздействием хлора в бассейне при плавании.
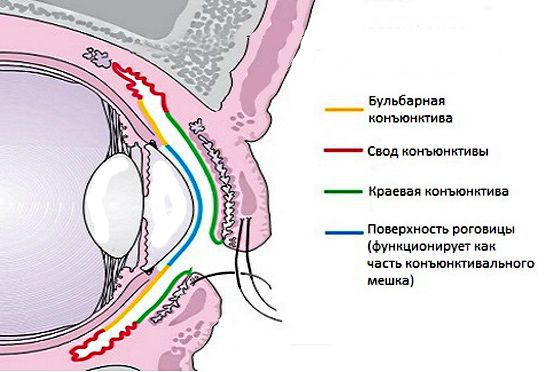
Конъюнктива выполняет защитную, увлажняющую, трофическую и барьерную функции. Нарушение этого барьера может привести к заражению.
Вторичная защита включает иммунные механизмы, осуществляемые сосудистой системой, иммуноглобулинами слёзной плёнки, антибактериальным ферментом лизоцимом, а также ополаскивающим действием слезы при моргании. Конъюнктива, как и любая ткань, отвечает на чужеродное вещество воспалительной реакцией.
Классификация и стадии развития конъюнктивита
По течению различают острый и хронический конъюнктивит.
По патогенному фактору конъюнктивит делят на две большие группы:
1. Инфекционный. Большая часть конъюнктивитов инфекционные, в зависимости от возбудителя они подразделяются на типы:
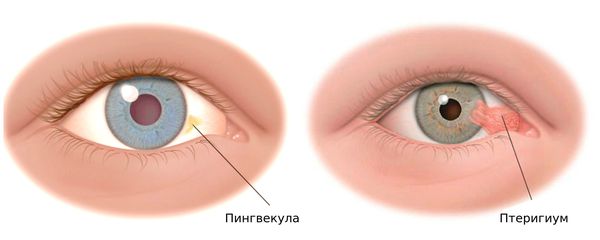
2. Дистрофический. Дистрофический тип включает синдром сухого глаза, пингвекулу (новообразование бело-жёлтого цвета над слизистой конъюнктивы) и птеригиум (нарост ткани конъюнктивы на роговицу).
Конъюнктивит развивается в несколько этапов:
1. Заболевание начинается остро с отёка слизистой. Он проявляется как утолщение и вздутие ткани. Бывает, что слизистая настолько сильно отекает, что выпирает за глазную щель. Цвет отёчной ткани может быть нормальным, но иногда она имеет желтоватый оттенок.
2. Затем, обычно начиная со второго дня, появляется характерное для каждого вида отделяемое (водянистое, слизистое, гнойное). Гнойное отделяемое состоит из белых клеток крови, смешанных со слизью. Слизь с гноем выглядит также, как обычная слизь, за исключением того, что клетки крови придают ей беловатый оттенок. Отделяемое скапливается во время сна и обнаруживается рано утром. После смывания оно появляется снова через 10-15 минут. Вместе с этим опухают веки, они становятся напряжёнными и красными. По утрам веки склеены между собой и раскрываются с трудом, ощущается засоренность глаз. Иногда могут сформироваться плёнки из фибрина. Это вещество выглядит как жёлто-белое отложение, прикреплённое к конъюнктиве. В некоторых случаях снятие плёнки вызывает кровотечение.
3. С четвёртого или пятого дня отёк и краснота уменьшаются, а отделяемое становится скудным.
4. Далее происходит гипертрофия клеток эпителия с образованием многочисленных сосочков и фолликулов, которые можно увидеть при выворачивании век. Сосочки — это маленькие куполообразные узелки, из-за которых конъюнктива выглядит бугристой. Фолликулы — это частички лимфоидной ткани под эпителием. Они встречаются в сочетании с некоторыми специфическими видами воспаления, вызванными в основном хламидиями, аденовирусами, вирусом простого герпеса и токсическими реакциями на лекарственные препараты.
Осложнения конъюнктивита
Осложнения конъюнктивита могут варьироваться от лёгкого раздражения роговицы до тяжёлой потери зрения. Причинами осложнений могут быть:
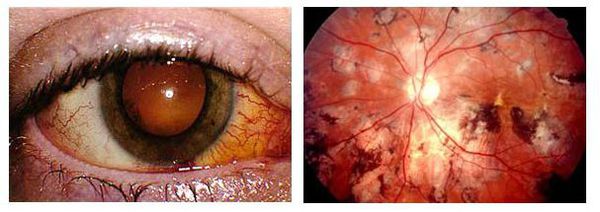
Хронический конъюнктивит является провоцирующим фактором для развития воспаления век. Сопровождается краснотой и утолщением краёв век, жжением и болью, тяжестью век, чувствительностью к свету. Рубцевание конъюнктивы приводит к её укорочению, утолщению и изменению краёв век. Также деформируются контуры век и начинают неправильно расти ресницы, нарушается трофика слизистой с дальнейшим развитием синдрома сухого глаза. Если в процесс вовлекаются внутренние оболочки глаза, развивается иридоциклит — воспаление сосудистой оболочки и сетчатки, которое характеризуется болью, снижением зрения и светобоязнью. Отличительная черта заболевания — это возникновение спаек между зрачком и хрусталиком с возможным развитием вторичной глаукомы (повышение внутриглазного давления с последующей гибелью нервных волокон сетчатки и потерей зрения).
Другим опасным осложнением является хориоретинит — воспаление заднего отдела сосудистой оболочки. Приводит к безболезненному снижению зрения, появлению вспышек света и тёмных пятен перед глазами и искажению предметов.
Диагностика конъюнктивита
Диагностика включает сбор анамнеза, проведение тщательного осмотра с выявлением клинических признаков, лабораторные обследования и дифференциальный диагноз.
1. Определение болезни всегда начинается со сбора анамнеза и включает следующие вопросы:
4. Дифференциальный диагноз проводят со следующими состояниями:
Лечение конъюнктивита
Цель лечения заключается в ликвидации клинического проявления, устранении возбудителя и предотвращении осложнений.
Важное правило лечения — не накладывать повязку. Под повязкой невозможны мигательные движения век, способствующие эвакуации из конъюнктивальной полости гнойного отделяемого. Это создаёт условия для развития микробной флоры и осложнений со стороны роговицы.
Для промывания полости от отделяемого используются растворы антисептиков:
К эффективным антибактериальным препаратам относят:
При кератите возможно применение глазных мазей (колбиоцин, флоксал), которые лучше накладывать на ночь за нижнее веко. В дополнение к антибиотикам, в зависимости от степени выраженности, можно подключать антисептики (окомистин, витабакт).
Противовоспалительная терапия для снятия отёка и уменьшения воспаления включает:
С развитием кератита к препаратам подключаются:
При вирусном конъюнктивите, если не присоединилась вторичная инфекция, вместо антибиотиков назначаются препараты интерферона (офтальмоферон) и мазь ацикловир. Если на слизистой образовалась плёнка, то её следует осторожно удалить ватной палочкой.
Терапия аллергических состояний включает:
Прогноз. Профилактика
При появлении признаков болезни очень важно не заниматься самолечением и придерживаться рекомендаций лечащего врача. Иначе это грозит осложнениями, которые трудно поддаются терапии. При правильно назначенном лечении прогноз благоприятный, заболевание обычно проходит за 1-3 недели. При переходе в хроническую форму необходимо продолжать лечение синдрома сухого глаза. Слишком частые обострения могут привести к рубцеванию ткани.