Хцр печени что это такое
Рак печени
Виды онкопатологии
Вторичный рак встречается чаще, чем первичная онкопатология печени. Около ⅓ всех злокачественных образований могут давать метастазы в печень, что связано с хорошим кровоснабжением органа. Наиболее часто метастатические новообразования возникают как осложнение опухолей органов живота, кровь от которых по системе воротной вены протекает через печеночную паренхиму. В России более 100 тысяч человек имеют диагноз метастатический рак печени.
Признаки рака печени
На начальном этапе у большинства больных онкопатология печени протекает бессимптомно. Могут быть незначительные симптомы в виде вздутия живота, снижения аппетита или дискомфорта в правом подреберье, которым пациенты не придают особого значения.
По мере роста опухоли, растяжения капсулы печени и сдавления соседних анатомических структур возникают такие клинические признаки:
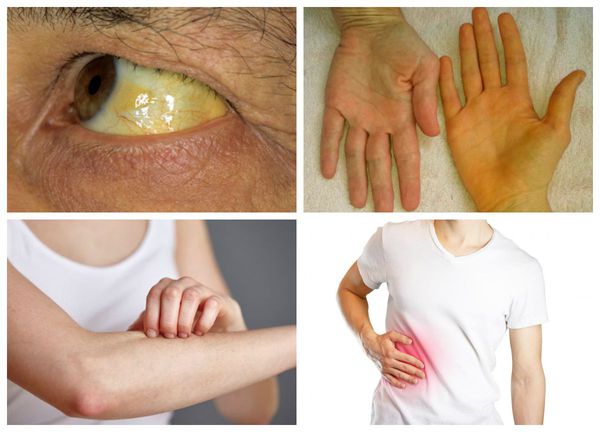
Когда рак достигает больших размеров, он сдавливает желчевыводящие протоки и вызывает механическую желтуху. Ее признаки включают желтушное окрашивание кожи, склер и слизистых оболочек, изменение окраски кала и мочи, мучительный кожный зуд. На позднем этапе болезни развивается анемия, желудочно-кишечные кровотечения, скопление жидкости в полости брюшины (асцит). При гепатоцеллюлярной карциноме часто наблюдается местный инвазивный рост, прорастание малигнизированных клеток в диафрагму.
Причины
Рак могут вызывать следующие причины:
Стадии заболевания
С учетом локализации, размеров, распространенности и клинических симптомов в онкологии выделяют 4 этапа развития злокачественных узлов печени:
Диагностика
При появлении симптомов поражения печени и подозрении на злокачественную опухоль пациенту необходимо пройти полное обследование у онколога. Диагностика начинается со сбора жалоб и анамнеза, физикального осмотра.
Чтобы подтвердить или исключить гепатоцеллюлярный рак, назначаются специальные методы исследования:
Если есть признаки метастазирования, программа обследования дополняется рентгенографией трубчатых костей и позвоночника, МРТ головного мозга, КТ грудной клетки. Больным, у которых диагностирован рак и выявляются симптомы других болезней, может потребоваться консультация гепатолога, гастроэнтеролога, пульмонолога.
Методы лечения рака печени
Хирургический подход (резекция злокачественных очагов) является золотым стандартом лечения в онкологии, обеспечивая наилучший прогноз в отношении отдаленной выживаемости. Ретроспективные исследования демонстрируют 5-летнюю выживаемость после операции у пациентов с ГЦК и сохранной функцией печени на уровне 50-70%.
Рак является показанием к анатомической или множественной резекции. К возможным вариантам анатомических резекций печени относят:
Для безопасного выполнения радикальной операции, в ФГБУ «НМИЦ радиологии» Минздрава России используются двухэтапные методики (в том числе ALPPS) для пациентов, у которых остающийся объем паренхимы является недостаточным либо выявлено снижение функциональных резервов органа. Для принятия окончательного решения о возможности выполнения хирургического лечения конкретному больному, проводится комплексное обследование.
Трансплантация печени является методом выбора для пациентов с гепатоцеллюлярной карциномой, а также в ситуациях, когда рак сопровождается выраженным циррозом. Замена пораженного органа здоровым донорским трансплантатом показывает хорошие функциональные результаты, позволяет продлить жизнь и улучшить ее качество.
В современной онкологии рак печени поддается лечению малоинвазивными методиками, такими как:
Все онкологические пациенты находятся под динамическим наблюдением, проходят регулярное обследование, включающее инструментальные и лабораторные методы, согласно рекомендациям курирующего онколога. При резком ухудшении самочувствия или появлении нетипичных симптомов необходимо в кратчайшие сроки обратиться к врачу.
Филиалы и отделения где лечат рак печени
МНИОИ им. П.А. Герцена – филиал ФГБУ «НМИЦ радиологии» Минздрава России.
Первичный рак печени
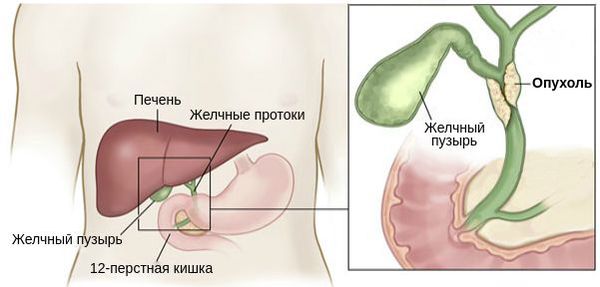
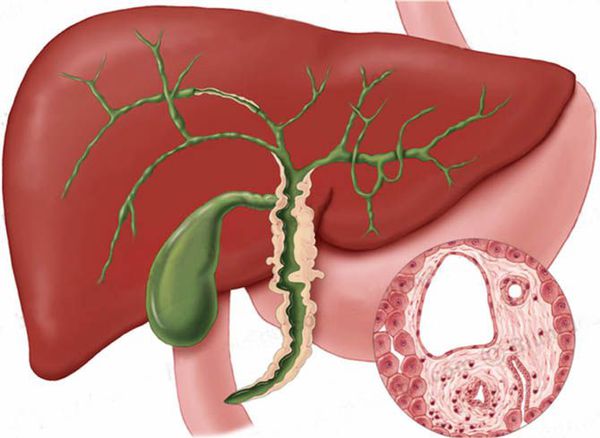
Печеночно–клеточный рак (первичный рак печени, гепатоцеллюлярная карцинома, гепатоцеллюлярный рак – ГЦР) – наиболее частая злокачественная опухоль, исходящая из клеток печени или реже из внутрипеченочных желчных протоков (холангиоцеллюлярный рак).
ГЦР развивается, как правило, на фоне хронического воспаления (вирусные гепатиты В и С, цирроз печени), аутоиммунного гепатита, вследствие экзогенных токсических повреждений печени (афлотоксины, винилхлорид), в том числе стероидными гормонами, а также при наследственных заболеваниях (дефицит альфа 1-антитрипсина, тирозинемия и гемохроматоз). Лишь менее 10% ГЦР развивается на фоне здоровой ткани печени. ГЦР в РФ является достаточно редкой злокачественной опухолью. В 2014 году в России зарегистрировано 7252 новых случаев ГЦР и рака внутрипеченочных желчных протоков, одновременно умерло по этой причине 9268 больных. Гепатоцеллюлярный рак в 5 раз чаще обнаруживается у мужчин, чем у женщин. Большинство пациентов относятся к возрастной категории от 50 до 60 лет.
Симптомы ГЦР
В начале заболевания клинические симптомы отсутствуют. Признаки появляются, когда опухоль достигает значительных размеров и проникает в сосуды. При начале роста метастаз больной отмечает неприятные распирающие ощущения в правом подреберье, которые усиливаются к вечеру, увеличение печени,орган приобретает неровную поверхность и его можно прощупать, тошнота, изжога, метеоризм, потеря аппетита и веса, длительное повышение температуры тела. На последних стадиях заболевания появляются желтушность кожи и склер, светлый кал, отеки, сосудистые звездочки на коже живота, скопление жидкости в брюшной полости, носовые кровотечения.
Классификация и стадии развития ГЦР
Барселонская система стадирования учитывает распространенность опухолевого процесса, функциональное состояния печени, объективное состояния больного и предполагаемую эффективность лечения.Пять стадий заболевания: от стадии 0 – очень ранней и А – ранней до стадии D – терминальной.
Диагностика ГЦР
Рекомендуется выполнять наиболее информативные методы диагностики: УЗИ органов брюшной полости и забрюшинного пространства с биопсией опухоли, динамическую МРТ с контрастированием, ПЭТ-КТ с холином при подозрении на отдаленные метастазы по данным КТ или МРТ в тех случаях, когда их выявление может принципиально менять тактику лечения.
Лечение
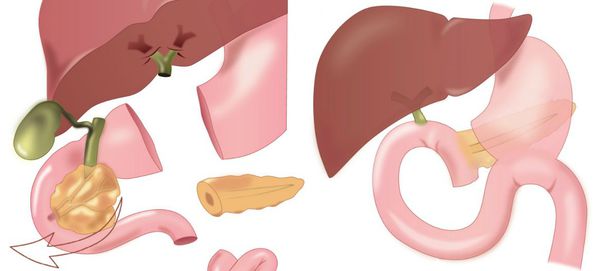
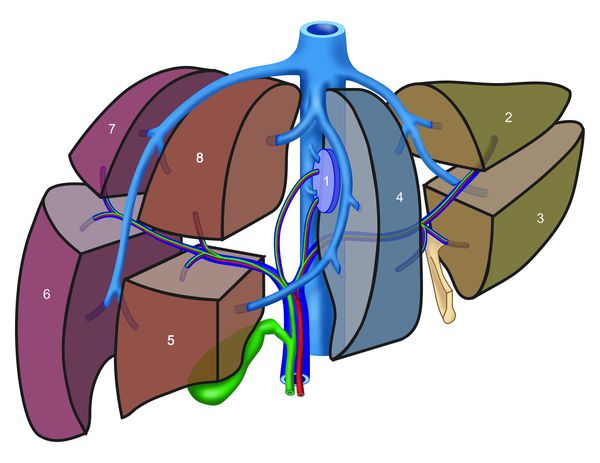
Хирургическое вмешательство — радикальный метод лечения больных ГЦР, однако его применение возможно на ранних стадиях заболевания. Хирургическое вмешательство названо «золотым стандартом» ввиду наибольшей эффективности. Операции различаются по объему операции и бывают в пределах: резекции (отсечения) 1-2 сегментов печени, лобэктомии (удаления целой доли), гемигепатэктомии (удаления половины печени).
1. При очень ранней стадии ГЦР (стадия 0)
2. При ранней стадии ГЦР (стадия A) и противопоказаниях к трансплантации печени
рекомендуется применение методов локальной термодеструкции опухоли (радиочастотная, микроволновая и другие методы аблации) при единичных опухолевых узлах, размеры которых менее 3-5 см.
3. При промежуточной стадии ГЦР (стадия В) при отсутствии декомпенсированного цирроза и тромбоза печеночных вен рекомендуется выполнение трансартериальной
химиоэмболизации (ТАХЭ) в комбинации с другими методами локального и системного воздействия, при которой цитостатический препарат вводят в печеночную артерию. Таким образом, происходит попадание химиопрепарата прямо в опухолевую ткань, и снижается системное побочное действие. При этом препарат выпускается в форме масляного раствора или геля, что приводит к нарушению тока крови к опухоли (эмболизации) и вызывает разрушение ракового образования.
4. При распространенном ГЦР (стадия C) рекомендуется назначение таргетного препарата сорафениба в первой линии и регорафениба во второй при прогрессировании процесса.
5. При терминальной стадии ГЦР и цирроза печени (стадия D) рекомендуется проведение симптоматической терапии, направленной на коррекцию осложнений цирроза печени, болевого синдрома.
Первичный рак печени – это тяжелое онкологическое заболевание, которое опасно быстрым прогрессированием. Для благоприятного исхода необходима ранняя диагностика, своевременное и эффективное лечение в специализированных центрах. Только при таких условиях пациенты могут прожить более 5 лет.
Что такое холангиокарцинома? Причины возникновения, диагностику и методы лечения разберем в статье доктора Рудакова В. С., хирурга со стажем в 13 лет.
Определение болезни. Причины заболевания
Точные причины развития холангиокарциномы неизвестны. Риск её образования повышается при наличии следующих заболеваний:
Симптомы холангиокарциномы
На ранних стадиях заболевание протекает без проявления симптомов. В дальнейшем основными признаками холангиокарциномы становятся желтуха (пожелтение кожи и белка глаз, потемнение мочи, обесцвечивания кала) и развивающийся на её фоне зуд, Данные проявления встречаются в 90 % случаев.
Другими симптомами холангиокарциномы являются:
Все эти симптомы не являются специфическими, т. е. могут встречаться при других заболеваниях.
Ещё одним симптомом болезни является повышение температуры до 39ºC. Этот признак наблюдается при холангите и распаде опухоли. Он возникает спустя время из-за дефицита питательных веществ в центральной части опухоли, которые должны поступать к ней через формирующуюся сосудистую сеть. Однако новые сосуды образуются медленнее по сравнению со скоростью размножения раковых клеток. В итоге голодающие клетки гибнут, распадаются и приводят к постепенному формированию полости, в которой медленно протекает процесс гниения.
Патогенез холангиокарциномы
Во время воспаления выделяются различные цитокины (биологически активные вещества), факторы роста, тирозинкиназы ( ферменты, которые участвуют в передаче сигналов в клетке) и желчные кислоты. Они вносят свой вклад в изменение процесса деления (пролиферации) и запрограммированной гибели клеток (апоптоза) — регуляции клеточного цикла. Всё это может способствовать развитию холангиокарциномы.
Процесс развития опухоли в желчных протоках включает в себя изменения в строме (каркасе органа), обновление фибробластов, изменение внеклеточного матрикса и характера миграции иммунных клеток, а также стимуляцию роста новых сосудистых клеток и кровеносных сосудов.
Классификация и стадии развития холангиокарциномы
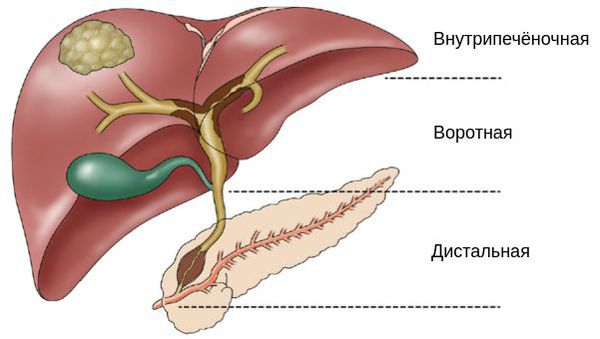
Внутрипечёночная холангиокарцинома наиболее склонна к метастазированию в регионарные лимфатические узлы, чем внепечёночные. Воротная и дистальная опухоли растут медленнее. Чаще всего они распространяются вдоль протоков. Их метастазы, как правило, возникают внутри печени или в брюшной области.
Стадии холангиокарциномы представлены в классификации TNM. Категории N и M, независимо от расположения опухоли, указывают на наличие или отсутствие метастазов в лимфоузлах и отдалённых органах. Значение категории T зависит от локализации опухоли:
Классификация TNM при внутрипечёночной холангиокарциноме [4]
Классификация TNM при воротной холангиокарциноме [4]
Классификация TNM при дистальной холангиокарциноме [4]
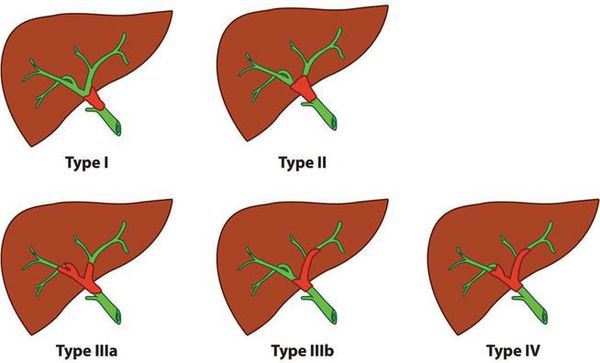
Воротный холангиоцеллюлярный рак в соответствии с классификацией Bismuth — Corlette можно поделить на четыре типа:
При I, II, IIIa типах опухоли возможно удаление правой доли печени, при I, II, IIIb типе — удаление левой доли печени. При IV типе проводится расширенная правосторонняя или левосторонняя гемигепаткэктомия (удаление печени).
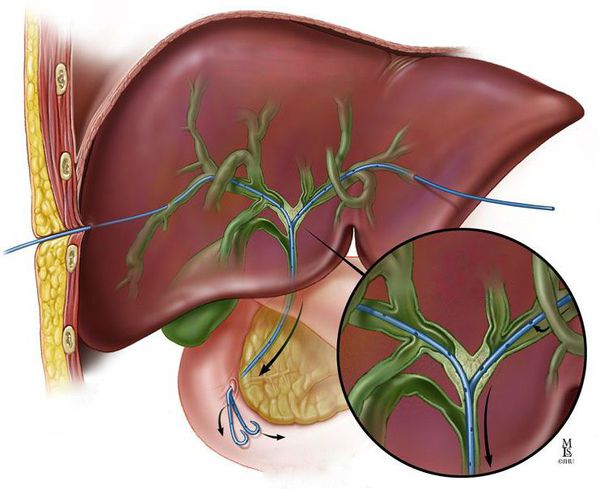
Опухоль, расположенную на месте слияния правого и левого печёночного протока, называют опухолью Клатскина.
Осложнения холангиокарциномы
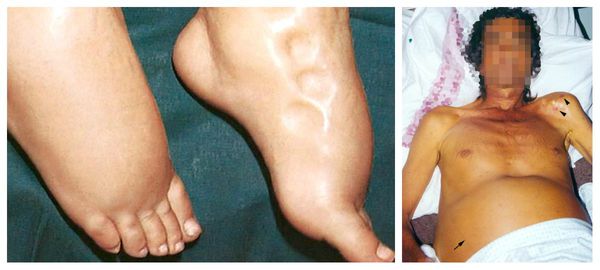
Все осложнения холангиокарциномы связаны с прогрессированием заболевания. Так, проникновение опухоли в магистральные сосуды печени может ухудшить течение печёночной недостаточности и привести к портальной гипертензии (повышению давления в бассейне воротной вены). Печёночная недостаточность характеризуется появлением отёков на ногах, слабостью, желтушностью кожи и увеличением объёма живота в связи со скоплени ем жидкости (асцитом). Портальная гипертензия сопровождается расширением пищеводных вен, которые могут травмироваться во время приёма пищи и стать причиной кровотечения.
При прорастании холангиокарциномы в близлежащие органы может возникнуть кишечная непроходимость : опухоль полностью или частично препятствует прохождению содержимого по желудочно-кишечному тракту.
Диагностика холангиокарциномы
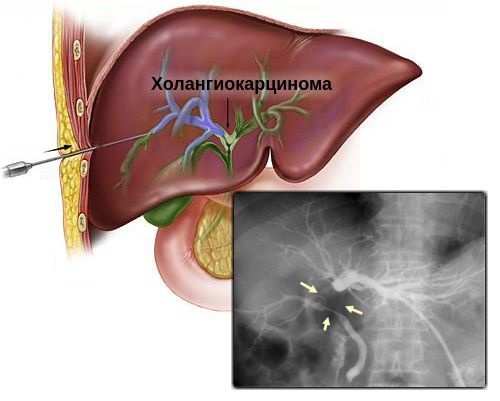
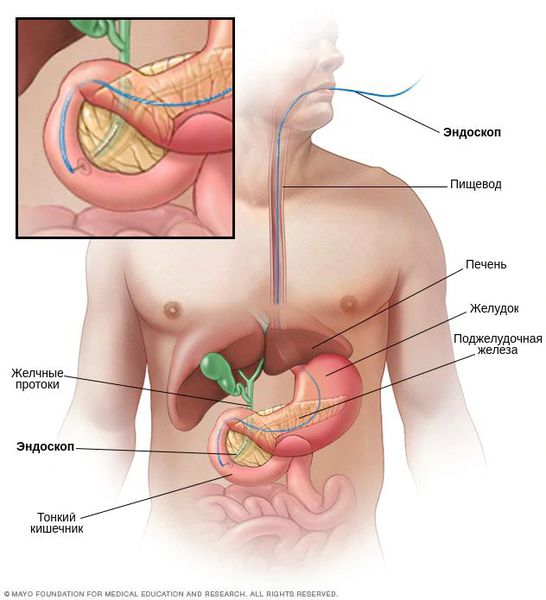
Первое исследование, которое выполняют при появлении желтухи — УЗИ брюшной полости. На основании его результатов можно предварительно определить уровень и причину механической желтухи, заподозрить холангиоцеллюлярный рак.
Для подтверждения диагноза применяется КТ (точность 76-100 %) или МРТ (точность до 89 %). Данные способы диагностики позволяют оценить распространённость онкологического процесса: протяжённость поражения, вовлечённость сосудов печени и прилежащих органов, наличие отдалённых метастазов.
Пациентам с большими опухолями или при подозрении на метастазы в брюшной полости в первую очередь выполняют диагностическую лапароскопию — осмотр брюшной полости с помощью эндоскопа.
Несмотря на вышеописанные методы диагностики, в 25-40 % случаев у пациентов во время операции выявляют более распространённый онкологический процесс, не позволяющий выполнить операцию. Это связано с обнаружением отдалённых метастазов: при их наличии выполнение радикальной операции не имеет смысла, так как она не увеличит продолжительность и качество жизни.
Лечение холангиокарциномы
Выбор тактики лечения зависит от локализации опухоли, стадии её развития, наличия цирроза печени и другой сопутствующей патологии.
Оперативное лечение
Дренирование желчных протоков
Данное вмешательство проводится в условиях операционной: через печень под контролем ультразвука выполняется прокол (пункция) желчного протока и устанавливается дренаж (трубка) для оттока желчи.
Радикальное оперативное лечение
Радикальную операцию — полное удаление новообразования в пределах здоровых тканей — при холангиоцеллюлярном раке можно выполнить в 10-85 % случаев. Наличие отдалённых метастазов в лимфоузлы и органы является противопоказанием к данному способу лечения.
Объём оперативного вмешательства зависит от локализации опухоли.
При поражении нижней трети холедоха показана панкреатодуоденальная резекция — удаление нижней трети холедоха вместе с головкой поджелудочной железы и двенадцатиперстной кишкой. При вовлечении сосудов выполняется их удаление с протезированием. Поражение средней трети холедоха обычно наблюдается в случае рака желчного пузыря.
При поражении ворот печени (места слияния желчных протоков) показано удаление печени и холедоха. Выбор объёма резекции зависит от степени вовлечённости протоков (см. классификацию Bismuth — Corlette). Так как место объединения протоков располагается на уровне четвёртого сегмента печени, некоторые врачи предпочитают выполнять расширенную правостороннюю гемигепатэктомию (удаление части печени). При вовлечении сосудов выполняют их резекцию с протезированием или аутопластикой.
Оптимальной тактики лечения неоперабельной опухоли нет. Обычно она заключается в чрескожном или эндоскопическом дренировании желчных протоков. Неоперабельные холангиокарциномы III и IV типа по классификации Bismuth — Corlette, как правило, дренируют чрескожно.
Химиотерапия
Радиационная терапия
При неоперабельной холангиокарциноме средняя продолжительность жизни после лучевой терапии в дозе от 40 до 60 Гр составила 12 месяцев. Данная терапия также уменьшила симптомы заболевания.
Прогноз. Профилактика
На долгосрочное выживание после резекции печени по поводу холангиокарциномы указывают такие факторы, как стадия опухоли Т1, отсутствие метастазов в лимфатических узлах и полное удаление опухоли. Сосудистая инвазия, метастазы в четырёх и более лимфатических узлах связаны с неблагоприятным исходом.