Хронический катаральный бронхит что это
Хронический бронхит
Хронический бронхит – это диффузный прогрессирующий воспалительный процесс в бронхах, приводящий к морфологической перестройке бронхиальной стенки и перибронхиальной ткани. Обострения хронического бронхита возникают несколько раз в год и протекают с усилением кашля, выделением гнойной мокроты, одышкой, бронхиальной обструкцией, субфебрилитетом. Обследование при хроническом бронхите включает проведение рентгенографии легких, бронхоскопии, микроскопического и бактериологического анализа мокроты, ФВД и др. В лечении хронического бронхита сочетают медикаментозную терапию (антибиотики, муколитики, бронхолитики, иммуномодуляторы), санационные бронхоскопии, оксигенотерапию, физиотерапию (ингаляции, массаж, дыхательную гимнастику, лекарственный электрофорез и др.).
МКБ-10
Общие сведения
Заболеваемость хроническим бронхитом среди взрослого населения составляет 3-10%. Хронический бронхит в 2-3 раза чаще развивается у мужчин в возрасте 40 лет. О хроническом бронхите в современной пульмонологии говорят в том случае, если на протяжении двух лет отмечаются обострения заболевания продолжительностью не менее 3-х месяцев, которые сопровождаются продуктивным кашлем с выделением мокроты.
При многолетнем течении хронического бронхита существенно повышается вероятность таких заболеваний, как ХОБЛ, пневмосклероз, эмфизема легких, легочное сердце, бронхиальная астма, бронхоэктатическая болезнь, рак легких. Воспалительное поражение бронхов носит диффузный характер и со временем приводит к структурным изменениям стенки бронха с развитием вокруг нее перибронхита.
Причины
В ряду причин, вызывающих развитие хронического бронхита, ведущая роль принадлежит длительному вдыханию полютантов – различных химических примесей, содержащихся в воздухе (табачного дыма, пыли, выхлопных газов, токсических паров и др.). Токсические агенты оказывают раздражающее воздействие на слизистую, вызывая перестройку секреторного аппарата бронхов, гиперсекрецию слизи, воспалительные и склеротические изменения бронхиальной стенки. Довольно часто в хронический бронхит трансформируется несвоевременно или не до конца излеченный острый бронхит.
Обострение хронического бронхита, как правило, возникает при присоединении вторичного инфекционного компонента (вирусного, бактериального, грибкового, паразитарного). К развитию хронического бронхита предрасположены лица, страдающие хроническими воспалениями верхних дыхательных путей:
Патогенез
В основе механизма развития хронического бронхита лежит повреждение различных звеньев системы местной бронхопульмональной защиты: мукоцилиарного клиренса, локального клеточного и гуморального иммунитета (нарушается дренажная функция бронхов; уменьшается активностьa1-антитрипсина; снижается продукция интерферона, лизоцима, IgA, легочного сурфактанта; угнетается фагоцитарная активность альвеолярных макрофагов и нейтрофилов).
Это приводит к развитию классической патологической триады: гиперкринии (гиперфункции бронхиальных желез с образованием большого количества слизи), дискринии (повышению вязкости мокроты ввиду изменения ее реологических и физико-химических свойств), мукостазу (застою густой вязкой мокроты в бронхах). Данные нарушения способствуют колонизации слизистой бронхов инфекционными агентами и дальнейшему повреждению бронхиальной стенки.
На фоне воспалительного отека и инфильтрации, гипотонической дискинезии крупных и коллапса мелких бронхов, гиперпластических изменений бронхиальной стенки легко присоединяется бронхиальная обструкция, которая поддерживает респираторную гипоксию и способствует нарастанию дыхательной недостаточности при хроническом бронхите.
Классификация
Клинико-функциональная классификация хронического бронхита выделяет следующие формы заболевания:
Симптомы хронического бронхита
Хронический необструктивный бронхит характеризуется кашлем с выделением мокроты слизисто-гнойного характера. Количество откашливаемого бронхиального секрета вне обострения достигает 100-150 мл в сутки. В фазу обострения хронического бронхита кашель усиливается, мокрота приобретает гнойный характер, ее количество увеличивается; присоединяются субфебрилитет, потливость, слабость.
При развитии бронхиальной обструкции к основным клиническим проявлениям добавляется экспираторная одышка, набухание вен шеи на выдохе, свистящие хрипы, коклюшеподобный малопродуктивный кашель. Многолетнее течение хронического бронхита приводит к утолщению концевых фаланг и ногтей пальцев рук («барабанные палочки» и «часовые стекла»).
Выраженность дыхательной недостаточности при хроническом бронхите может варьировать от незначительной одышки до тяжелых вентиляционных нарушений, требующих проведения интенсивной терапии и ИВЛ. На фоне обострения хронического бронхита может отмечаться декомпенсация сопутствующих заболеваний: ИБС, сахарного диабета, дисциркуляторной энцефалопатии и др. Критериями тяжести обострения хронического бронхита служат выраженность обструктивного компонента, дыхательной недостаточности, декомпенсации сопутствующей патологии.
При катаральном неосложненном хроническом бронхите обострения случаются до 4-х раз в год, бронхиальная обструкция не выражена (ОФВ1 > 50% от нормы). Более частые обострения возникают при обструктивном хроническом бронхите; они проявляются увеличением количества мокроты и изменением ее характера, значительными нарушениями бронхиальной проходимости (ОФВ1 Автор: Зыкова Н.В., врач-пульмонолог, фтизиатр
Хронический и острый бронхит: чем опасна болезнь и как её лечить
Бронхит – это патологическое состояние, при котором развивается воспаление бронхов. В свою очередь, бронхи – это пути, которые проводят воздух от трахеи к тканям легких, согревают воздушный поток, увлажняют и очищают его. Находятся они в нижней части трахеи и представляют собой две крупных ветви.
Болезнь вызывает воспаление слизистой оболочки или всей толщи бронхиальных стенок. Начинается чрезмерное выделение слизи, затрудняется дыхание. Организм пытается самостоятельно вывести лишнюю слизь, поэтому появляется сильный мучительный кашель. Патология может переходить из кратковременной острой в продолжительную хроническую форму, поэтому требует комплексного незамедлительного лечения.
Острый бронхит
Развивается в подавляющем большинстве случаев и представляет собой распространенное осложнение острой респираторной инфекции. Зачастую диагностируется у детей, так как они более восприимчивы к подобным инфекциям.
При остром поражении бронхов происходит размножение условно-патогенной микрофлоры. Слизистая меняет свою структуру, развивается поражение верхних слоев и стенок бронхов. Формируется отек слизистой, эпителиальные клетки отторгаются организмом, появляются инфильтраты на подслизистом слое. Процессы сопровождаются тяжелым продолжительным кашлем, который может сохраняться даже после излечения пациента.
Острая форма лечится в течение 3-4 недель. На протяжении этого времени восстанавливается структура и функции бронхов. При правильной и своевременной терапии прогноз благоприятный.
Хронический бронхит
При хроническом бронхите кашель с выделением мокроты наблюдается на протяжении не менее двух лет в течение трех месяцев ежегодно. При этом важно исключить наличие других причин кашля.
Такая форма чаще возникает у взрослых, так как формируется только при длительном раздражении бронхов. Причиной раздражения может быть не только многократно перенесенное острое заболевание, но и сигаретный дым, газы, пыль, химические испарения и прочие отрицательные факторы.
Продолжительное воздействие на слизистую бронхов неблагоприятных факторов вызывает изменения в слизистой, постепенное повышение выделения мокроты. Существенно снижается способность бронхов проводить воздух, а вентиляция легких нарушается.
Формы хронического бронхита
В зависимости от характера воспалительных процессов выделяют:
С учетом наличия нарушения проходимости (обструкции) дыхательных путей бронхит может быть:
По причинам развития болезни выделяют:
Причины заболевания
При острой и хронической формах причины развития патологического состояния бронхов несколько отличаются.
Острый бронхит в 90% случаев формируется в результате попадания в организм вирусной инфекции: гриппа, аденовируса, респираторно-синцитиального, коревого или коклюшного вируса, а также прочих возбудителей. Реже болезнь становится результатом бактериального поражения стафилококком, стрептококком, пневмококком и др.
Среди прочих факторов, которые способствуют развитию острой формы болезни:
При хронической форме основной причиной развития признано курение. У курильщиков болезнь диагностируют в 2-5 раз чаще, чем у некурящих людей. Табачный дым наносит вред как при активном, так и при пассивном курении.
Среди прочих предпосылок развития хронической формы – повторно перенесенные и частые острые бронхиты, ОРВИ, пневмонии, болезни носоглотки. Инфекционная составляющая в таких условиях усугубляет уже имеющееся поражение бронхов.
Симптомы бронхита
Признаки патологии отличаются в зависимости от острой или хронической формы течения болезни:
Осложнения
Острый бронхит может провоцировать осложнение в виде бронхопневмонии – инфекционно-воспалительного процесса, который поражает легкие, вызывает лихорадку, сухой кашель, общую слабость.
Бесконтрольное прогрессирование хронического заболевания приводит к регулярным острым пневмониям и со временем переходит в обструктивную болезнь легких. При этом сужается просвет и отекает слизистая дыхательных путей, частично разрушаются легочные ткани.
Хронический бронхит также может стать причиной развития легочной гипертензии, сердечно-легочной недостаточности, эмфиземы легких, бронхоэктатичской болезни, пневмонии и ряда других опасных заболеваний.
Когда стоит обратиться к врачу
Крайне важно не пускать болезнь на самотек. К врачу нужно обращаться при появлении первых симптомов возможного бронхиального поражения: кашля, повышенной температуры, недомогания. Врач проведет диагностику, укажет, как и чем лечить бронхит и кашель, а дальнейшая терапия пройдет в домашних условиях под контролем доктора. В большинстве случаев патология не требует госпитализации.
Бесконтрольное течение острой болезни в большинстве случаев приводит к усугублению симптоматики, повторному развитию заболевания, переходу в хроническую болезнь и формированию осложнений.
Чтобы определить болезнь и изучить степень поражения бронхов, необходима комплексная диагностика пациента и изучение клинической картины. Этим занимается терапевт или педиатр, который назначает необходимые для диагностики обследования. При необходимости он направляет пациента на консультации к пульмонологу и другим смежным специалистам.
Если по результатам опроса и осмотра у врача появились подозрения на бронхит или другие схожие болезни, назначаются дополнительные обследования:
Среди возможных дополнительных исследований: эхокардиография, электрокардиография, бронхография и др.
Лечение
Терапия бронхита носит комплексный характер, так как преследует цель избавить организм от инфекции, восстановить проходимость бронхов, устранить усугубляющие болезнь факторы.
В первые дни острой фазы необходимо придерживаться постельного режима, много пить, соблюдать молочно-растительную диету. Крайне важно отказаться от курения и поддерживать влажность воздуха в помещении, где находится больной, на уровне 40-60%.
Медикаментозная терапия острой стадии cводится к приему препаратов, которые облегчают симптомы и предотвращают развитие осложнений. Для этого используют:
Важную роль играет физиотерапия. Улучшить состояние пациента помогает лечебная гимнастика, физиотерапия, вибрационный массаж.
Хроническая форма заболевания требует продолжительного лечения как при обострении, так и во время ремиссии. Схема терапии предусматривает прием перечисленных препаратов по назначению врача, а также интенсивную программу легочной реабилитации, которая помогает снизить проявления болезни.
Максимально важно устранить из жизни пациента причину, которая спровоцировала развитие хронического бронхита, вести здоровый образ жизни, укреплять иммунитет и правильно питаться.
Профилактика бронхита
Профилактика легочных заболеваний – это комплексный и систематический процесс, цель которого – укрепить защитные силы организма и минимизировать воздействие факторов риска. Для этого необходимо в первую очередь отказаться от курения, защищать легкие от пыли, вредных химических соединений, слишком горячего или сухого воздуха. В рамках профилактики важно своевременно лечить хронические инфекции, предотвращать аллергические реакции и обязательно обращаться к врачу при первых признаках заболевания, проходить ежегодную вакцинацию от гриппа и пневмонии.
Хронический бронхит
Бубнова Валерия Сергеевна
Хронический бронхит это воспаление слизистой оболочки бронхов, которое часто ведет к сужению их просвета, затруднению дыхания и появлению кашля с мокротой. В России хронический бронхит встречается у 10-20% населения. Чаще хроническим бронхитом болеют мужчины и люди пожилого возраста.
Начинается хронический бронхит постепенно. Поврежденная слизистая выделяет всё больше мокроты, при этом хуже выводя ее наружу. Это вызывает кашель по утрам. Со временем кашель возникает и ночью, и днем, усиливается в холодную и сырую погоду. С годами кашель становится постоянным. В периоды обострения мокрота становится слизисто-гнойной или гнойной, мутной, жёлтоватой или зеленоватой, с неприятным запахом.
Хронический бронхит характеризуется кашлем с мокротой, длящимся большую часть месяца, не менее трех месяцев в году и в течение двух последовательных лет, при условии отсутствия другой причины, способной вызвать кашель.
Какие основные причины хронического бронхита?
Основной причиной хронического бронхита является курение, которое приводит к раздражению слизистой, ее утолщению, гиперпродукции мокроты, изменению ее вязкости и эластичности, появлению кашля, особенно по утрам.
Помимо курильщиков хронический бронхит часто развивается у людей, длительно вдыхающих загрязненный воздух, содержащий пыль, химические реагенты (например, шахтеры, строители, работники заводов, производящих химические вещества).
Обострение хронического бронхита в 1/2-2/3 случаев вызывается бактериальной или вирусной инфекцией. Другими причинами обострения заболевания могут быть аллергены, загрязнители атмосферного воздуха и т.д.
Какие основные симптомы хронического бронхита?
Основной симптом заболевания – хронический кашель, наблюдаемый на протяжении по меньшей мере 3 месяцев в течение двух последовательных лет. Часто кашель сопровождается отделением мокроты.
При обострении хронического бронхита наблюдается:
-Усиление одышки
-Усиление кашля
-Увеличением объема выделяемой мокроты
-Гнойный характер мокроты
-Повышение температуры тела
Диагностика и лечение
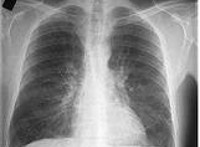
Диагноз хронического бронхита устанавливает терапевт или пульмонолог. В обязательный план обследования входят: рентгенография легких, общий и биохимический анализы крови, исследование мокроты с бактериологическим посевом и тестом антибиотикочувствительности, исследование функции внешнего дыхания с лекарственными препаратами.
В некоторых случаях проводится бронхоскопия.
В период обострения хронического бронхита врач назначает антибиотики, отхаркивающие и противовоспалительные средства.
Также применяются специальная дыхательная гимнастика, физиотерапевтическое лечение (ингаляции, электропроцедуры).
Профилактика обострений хронического бронхита
-Отказ от курения.
-Старайтесь избегать длительного контакта с пылью и сигаретным дымом.
-Если Вы длительное время находитесь в помещениях с загрязненным воздухом, носите респиратор.
-Полноценный отдых и питание играет важную роль в снижении частоты обострений.
-Кондиционирование воздуха в помещении помогает откашливанию и удалению мокроты. Воздух должен быть теплый и влажный.
-Лечебная физкультура способствует отхождению мокроты и улучшает течение заболевания.
Бубнова Валерия Сергеевна, кандидат медицинских наук, врач-пульмонолог медицинского центра «ЛОТОС»
Хронический бронхит
Общая информация
Краткое описание
Определение:
Хронический бронхит – хроническое диффузное прогрессирующее воспаление бронхов, проявляющееся продуктивным кашлем, продолжающемся не менее 3 месяцев в году в течение 2 лет подряд, при исключении других заболеваний верхних дыхательных путей, бронхов и легких, которые могли бы вызвать эти симптомы.
Название протокола: Хронический бронхит
Код протокола:
Код(ы) МКБ-10
J41 Простой и слизисто-гнойный хронический бронхит
J42 Хронический бронхит неуточненный
Дата разработки протокола: 2013 год.
Категория пациентов: взрослые
Пользователи протокола: врачи общей практики, терапевты, пульмонологи
Автоматизация клиники: быстро и недорого!
— Подключено 300 клиник из 4 стран
Автоматизация клиники: быстро и недорого!
Мне интересно! Свяжитесь со мной
Классификация
Диагностика
Перечень основных и дополнительных диагностических мероприятий
Перечень основных диагностических мероприятий ( в период обострения):
Общий анализ крови по показаниям:
· кашель более 3-х недель;
· возраст старше 75 лет;
· подозрение на наличие пневмонии;
· фебрильная лихорадка более 38,0 С;
· с целью дифференциальной диагностики.
Флюорография по показаниям:
· кашель более 3-х недель;
· возраст старше 75 лет;
· подозрение на наличие пневмонии;
· с целью дифференциальной диагностики.
Перечень дополнительных диагностических мероприятий:
· общий анализ мокроты (при наличии);
· микроскопия мокроты с окраской по грамму;
· бактериологическое исследование мокроты;
· микроскопия мокроты на БК;
· спирография;
· рентгенография органов грудной клетки;
· электрокардиография;
· компьютерная томография грудной клетки;
· фибробронхоскопия.
Диагностические критерии
Жалобы и анамнез:
В анамнезе факторами риска развития и обострения хронического бронхита могут быть:
· наличие вредных привычек (курение),
· воздействие физических и химических факторов (вдыхание пыли, дыма, окиси углерода, сернистого ангидрида, окислов азота и других химических соединений),
· климатические факторы (сырой и холодный климат)
· сезонность (осень, зима, ранняя весна)
· аллергические заболевания и иммунодефицитные состояния,
· вирусная инфекция (обычно имеет значение как причина обострения)
· генетические факторы, конституциональная предрасположенность
Основные жалобы:
· начало хронического бронхита постепенное: утренний кашель с отделением слизистой мокроты, который постепенно начинает беспокоить в течение суток, усиливаясь в холодную и сырую погоду, с годами становится постоянным;
· мокрота слизистая, в периоды обострения – слизисто-гнойная или гнойная;
· в периоды обострения появляется и прогрессирует одышка;
· в периоды обострения могут возникать озноб, субфебрильная температура;
· общая слабость, недомогание.
Физикальное обследование:
· при обострении температура тела субфебрильная или нормальная;
· при аускультации – жесткое дыхание, рассеянные сухие хрипы (в период обострения).
Лабораторные исследования
· в общем анализе крови – лейкоцитоз, ускоренное СОЭ;
· при наличии мокроты обязательно 3-х кратное исследование на БК для исключения туберкулеза легких.
Инструментальные исследования
· рекомендовано проведение рентгенографии органов грудной клетки при наличии кашля более 3-х недель, отсутствии эффекта от проводимой терапии обострения, у лиц пожилого возраста;
· спирография;
· по показаниям бронхоскопия.
Показания для консультации специалистов:
· пульмонолог (при необходимости дифференциальной диагностики и неэффективности проводимой терапии);
· оториноларинголог (для исключения патологии ВДП);
· гастроэнтеролог (для исключения гастроэзофагеального рефлюкса у пациентов с гастродуоденальной патологией);
· фтизиатра (согласно диагностического алгоритма обследования больных на туберкулез).
Дифференциальный диагноз
| Диагноз | Диагностические критерии |
| Туберкулез бронхов | — характерны симптомы туберкулезной интоксикации (ночные поты, анорексия, слабость, субфебрильная температура тела), кровохарканье, отсутствие «гнойности» мокроты, — наличие бацилл Коха в мокроте и промывных водах бронхов, — туберкулезный семейный анамнез, положительные туберкулиновые пробы — локальный эндобронхит с рубцами и свищами при фибробронхоскопии, — положительный эффект от лечения туберкулостатическими препаратами |
| Внебольничная пневмония | — Фебрильная лихорадка свыше ≥ 38,0 — Озноб, боль в груди — Кашель с отделением гнойной мокроты — Тахикардия — Дыхательная недостаточность — Укорочение перкуторного звука, бронхиальное дыхание, крепитация, влажные хрипы — Рентгенологически – инфильтрация легочной ткани |
| Бронхиальная астма | — Аллергоанамнез — Приступообразный кашель в ночное время и/или утренние часы, при контакте с аллергеном — Хрипы, свисты в груди — Наличие сопутствующих аллергических заболеваний (атопический дерматит, аллергический ринит, проявления пищевой и лекарственной аллергии). — Эозинофилия в крови. — Повышение уровня IgE в крови. — Наличие в крови специфических IgE к различным аллергенам. |
| Рак бронха | — чаще у курящих мужчин и характеризуется надсадным кашлем с примесью крови, — атипичные клетки в мокроте, — в поздних стадиях — боли в грудной клетке, геморрагический экссудативный плеврит. — решающую роль в диагностики рака бронха играют фибробронхоскопия и биопсия слизистой оболочки бронха |
| Застойная сердечная недостаточность | — Хрипы в базальных отделах легких — Ортопноэ — Кардиомегалия — Признаки скопления жидкости в интерстициальной ткани или альвеолах на рентгенограмме — Протодиастолический ритм галопа, тахикардия — Ухудшение кашля, одышки и свистящих хрипов в ночное время |
Лечение
Цели лечения:
· ликвидация воспалительного процесса в бронхах;
· купирование симптомов дыхательной недостаточности;
· облегчение тяжести и снижение продолжительности кашля;
· устранение симптомов интоксикации, улучшение самочувствия, нормализация температуры тела, выздоровление и профилактика осложнении;
· восстановление трудоспособности.
Медикаментозное лечение
Восстановление бронхиальной проходимости достигается путем нормализации тонуса бронхиальной мускулатуры, уменьшения отека слизистой оболочки бронхов, устранения мокроты из бронхиального дерева.
При бронхиальной обструкции показаны бронходилататоры. Наилучшим эффектом обладают короткодействующие бета-2-агонисты (сальбутамол, фенотерол) и холинолитики (ипратропия бромид), а также комбинированные препараты (фенотерол+ипратропия бромид) в виде раствора для ингаляций через небулайзер или аэрозоля до 4-6 раз/сутки.
Могут быть использованы производные метилксантинов в виде пероральных пролонгированных форм.
При наличии вязкой мокроты показаны мукоактивные препараты различного механизма действия (амброксол, бизолвон, ацетилцистеин, карбоцистеин, эрдостеин) внутрь, инъекционно или в виде ингаляций через небулайзер (при наличии соответствующей формы выпуска). Возможно назначение препаратов рефлекторного действия, экспекторантов (обычно, отхаркивающие травы) внутрь.
Могут применяться внутрь комбинированные препараты, содержащие в своем составе экспекторанты, муколитики, бронхолитики.
При сохранении затяжного кашля и появлении признаков гиперреактивности дыхательных путей возможно применение противовоспалительных нестероидных препаратов (фенспирид), при неэффективности их – ингаляционные глюкокортикостероидные препараты (будесонид, беклометазон, флютиказон, циклесонид и др.), в том числе через небулайзер (суспензия будесонида). Допустимо применение фиксированных комбинированных ингаляционных препаратов (будесонид/формотерол или флютиказон/сальметерол).
При наличии бактериального обострения хронического бронхита назначаются антибактериальные препараты. Признаками бактериального обострения являются такие симптомы, как: усиление одышки, увеличение объема мокроты и усиление гнойного характера мокроты, повышения температуры более 3 дней, выраженные воспалительные изменения в анализе крови.
Выбор антибиотика при обострении ХБ, как правило, проводится эмпирически. Среди возбудителей, вызывающих обострение ХБ, основными являются Haemophilus influenzae, Streptococcus pneumoniae и Moraxella catarrhalis, на долю которых приходится 60-80% бактериальных обострений
При выборе антибиотика необходимо учитывать факторы риска: возраст пациента, выраженность синдрома бронхиальной обструкции, частоту обострений, наличие сопутствующих заболеваний, применение глюкокортикоидов.
В связи с тем, что обострение ХБ в большинстве случае имеет нетяжелое течение, предпочтение следует отдавать антибиотикам для приема внутрь. В случае тяжелого обострения и у пациентов, находящихся в стационаре может потребоваться парентеральное введение антибактериальных препаратов. Среди антибактериальных препаратов используют амоксициллины (в том числе «защищенные» амоксициллин/клавуланат, амоксициллин/сульбактам) макролиды (спирамицин, азитромицин, кларитромицин, джозамицин), «респираторные» фторхинолоны (левофлоксацин, моксифлоксацин), цефалоспорины 3 генерации. Выбор антибиотика в зависимости от особенностей течения ХБ приведены в таблице.
| Особенности нозологической формы | Основной возбудитель | Препараты выбора | Альтернативные препараты |
| Усиление одышки, увеличение объема и гнойности мокроты. Возраст˂65 лет, ОФВ1˃50%), без сопутствующих заболеваний, редкие обострения (˂ 4 в год) | H.influenzae S.pneumoniae M.catarrhalis | амоксициллин |
спирамицин, азитромицин, кларитромицин, джозамицин;
левофлоксацин,
моксифлоксацин
S.pneumoniae
M.catarrhalis,
Enterobacteriaceae
левофлоксацин,
моксифлоксацин
S.pneumoniae
M.catarrhalis
Enterobacteriaceae,
P.aeruginosa
Обычно продолжительность антибиотикотерапии при обострении ХБ составляет 5-10 дней.
Другие виды лечения: нет
Хирургическое вмешательство: нет
Дальнейшее ведение
Лечение в период ремиссии обычно не проводится. При сохранении кашля возможно применение длительно действующих антихолинергических препаратов (тиотропия бромид).
Диспансерное наблюдение 2 раза в год.
Индикаторы эффективности лечения и безопасности методов диагностики и лечения, описанных в протоколе
· устранение клинических проявлений и возвращение к трудовой деятельности;
· устранение симптомов интоксикации и бронхообструктивного синдрома, улучшение общего самочувствия;
· возвращение к трудовой деятельности.