Хронический гепатит с исходом в цирроз печени что это такое
Хронический гепатит с исходом в цирроз печени что это такое

Кафедра факультетской терапии и центр изучения печени Российского университета дружбы народов
Хронический гепатит В (ХГВ) — заболевание, приводящее к циррозу печени (ЦП). Современная стратегия лечения ХГВ, направленная на профилактику развития ЦП, предусматривает назначение противовирусной терапии (ПВТ), основанной на применении препаратов интерферонового ряда или аналогов нуклеоз(т)идов (АН). К основным факторам, учитывающимся при решении вопроса о начале ПВТ, относятся активность заболевания, вирусная нагрузка и степень фиброза печени. Показания к терапии оговариваются решениями многих крупных научных медицинских сообществ, в том числе Американской ассоциацией по изучению заболеваний печени (AASLD) и Европейской ассоциацией по изучению печени (EASL). Общепризнанно, что на стадии декомпенсированного ЦП ПВТ следует начинать немедленно независимо от характера остальных критериев, определяющих показания для ПВТ.
Опубликовано в журнале «Гепатологический форум», 2010, № 1 
Кафедра факультетской терапии и центр изучения печени Российского университета дружбы народов
Опубликовано в журнале «Гепатологический форум», 2010, № 1
Хронический гепатит В (ХГВ) — заболевание, приводящее к циррозу печени (ЦП). Современная стратегия лечения ХГВ, направленная на профилактику развития ЦП, предусматривает назначение противовирусной терапии (ПВТ), основанной на применении препаратов интерферонового ряда или аналогов нуклеоз(т)идов (АН). К основным факторам, учитывающимся при решении вопроса о начале ПВТ, относятся активность заболевания, вирусная нагрузка и степень фиброза печени. Показания к терапии оговариваются решениями многих крупных научных медицинских сообществ, в том числе Американской ассоциацией по изучению заболеваний печени (AASLD) и Европейской ассоциацией по изучению печени (EASL). Общепризнанно, что на стадии декомпенсированного ЦП ПВТ следует начинать немедленно независимо от характера остальных критериев, определяющих показания для ПВТ. Согласно рекомендациям EASL (2009 г.) больным компенсированным ЦП рекомендуется проводить ПВТ при любых параметрах активности и вирусной нагрузки. В рекомендациях AASLD (2009 г.) предлагается начинать ПВТ у больных компенсированным ЦП при наличии еще хотя бы одного критерия — 2-кратного превышения верхней границы нормы уровня АЛТ (при этом особо оговаривается, что верхним пределом АЛТ следует считать 30 МЕ/мл для мужчин и 19 МЕ/мл для женщин) или уровня вирусной нагрузки >2000 МЕ/мл (>10000 копий/мл).
Конечной целью ПВТ ЦП в исходе ХГВ является продление жизни больного. Наряду с выживаемостью больных, при ЦП эффективность различных противовирусных препаратов оценивается по следующим промежуточным критериям: стабилизация течения ЦП (шкалы Child-Turcotte-Pugh и MELD), обратное развитие ЦП, профилактика формирования гепатоцеллюлярной карциномы (ГЦК), снижение потребности в ортотопической трансплантации печени (ОТП).
Достижение авиремии (неопределяемый уровень ДНК HBV), клиренса и сероконверсии HBeAg и HBsAg, биохимического ответа (нормализация уровня АЛТ) можно считать суррогатными целями ПВТ, хотя, как правило, их достижение ассоциируется с улучшением выживаемости. Использование суррогатных критериев в клинических исследованиях позволяет быстрее получать результаты по оценке эффективности и безопасности ПВТ у больных ЦП в исходе ХГВ. Однако именно использование суррогатных критериев не позволяет присвоить большинству рекомендаций по лечению больных ЦП в исходе ХГВ статус «строгих», обладающих высшим уровнем доказательности.
Подходы к противовирусной терапии цирроза печени в исходе хронического гепатита В
Для лечения компенсированного ЦП в исходе ХГВ, как и для лечения ХГВ, могут быть использованы препараты интерферонового ряда или АН.
Для HBeAg-позитивных больных компенсированным ЦП показана сопоставимая с больными без ЦП эффективность ПВТ препаратами интерферона-а (ИФН-а); при этом риск декомпенсации ЦП в процессе ПВТ составляет 1х106 копий/мл [26]. Также известно, что при достижении авиремии как при использовании препаратов интерферонового ряда, так и АН у больных с HBV-инфекцией существенно снижается риск развития ГЦК [27,28].
Вероятно, что эти данные можно экстраполировать на группу больных ЦП в исходе ХГВ. Действительно, первые сообщения о возможности предотвращения развития ГЦК у больных ЦП в исходе ПВТ благодаря терапии АН подтверждают это положение. Так, в вышеупомянутом исследовании CALM при длительной терапии ламивудином больных с выраженным фиброзом печени и ЦП показано снижение риска развития ГЦК в 2 раза в сравнении с группой плацебо (3,9% и 7,4% за 3 года наблюдения, соответственно) [9]. Важно подчеркнуть, что данное исследование было досрочно прекращено в связи с очевидной эффективностью ламивудина по профилактике развития ГЦК. Еще более показательными являются результаты другого исследования, продемонстрировавшего снижение частоты развития ГЦК в 12 раз у больных декомпенсированным ЦП в исходе ХГВ, получавших лечение ламивудином [29].
Таким образом, ПВТ ламивудином существенно уменьшает риск развития ГЦК у больных ЦП в исходе ХГВ. Предполагается, что этот эффект достигается за счет стойкого подавления репликации HBV и получавших энтекавир, и у 60% больных на комбинированной терапии. Однако при сравнении эффективности через 48 недель лечения не было получено достоверной разницы — 71% и 77%, соответственно. Применяемые схемы лечения также оказались одинаково эффективными как по частоте биохимического, так и гистологического ответов; в обеих группах больных индекс MELD снизился на 1 балл. Важно, что за период ПВТ в обеих группах не зарегистрировано ни одного летального исхода [19].
Хронический гепатит с исходом в цирроз печени что это такое
Вирусы гепатитов В, С, D являются основными причинами формирования цирроза печени. Следствием развития цирроза печени является ее неспособность выполнять свои основные функции, что приводит к нарушению деятельности всего организма и, нередко, к летальному исходу. Цирроз печени имеет необратимый характер, что является важным прогностическим показателем с необходимостью своевременного назначения лечения и профилактических мер. Вирусные гепатиты В и С приводят к развитию цирроза в 15–26 % от всех случаев случаев хронической инфекции. По данным динамического клинического наблюдения, цирроз печени у хронических носителей HBsAg наблюдается в 10 % случаев, по данным же морфологического контроля – в 20–60 % [1]. А в государствах Центральной Азии частота цирроза печени, из числа носителей HBsAg, достигает примерно 2 % в год.
Согласно нашим наблюдением, при хроническом гепатите С, цирроз печени развивается преимущественно у лиц старше 50 лет, где он обнаруживается примерно, в 50 % случаев от общего числа лиц этого контингента. При этом наиболее высока частота формирования цирроза в случае HCV – генотипом 1b [2]. По другим источникам, частота формирования цирроза печени различными генотипами HCV почти одинакова [3]. Следовательно, этиологический диагноз требует неотъемлемой индикации специфических маркеров HCV (HCV-РНК, анти-HCV).
При хроническом ГD заболевание протекает с высокой степенью циррозогенности. При этом в сравнении с хроническими сывороточными гепатитами иной этиологии, цирроз печени развивается гораздо чаще и в гораздо ранние сроки. Так, уже в ранние сроки выявляются отечно-асцитический синдром. При хронических гепатитах наблюдается ряд и других осложнений, таких как портальная гипертензия, спленомегалия и кровотечения из варикозных вен пищевода [4, 5].
В данное время в мире частота цирроза печени составляет около 20–40 случаев на 100 тыс. населения. Однако этот показатель все же неуклонно возрастает. Ежегодно от цирроза печени умирает около 2 млн человек. Совместно цирроз и рак печени оказываются причиной 90–95 % от всех случаев летальных исходов при хронических заболеваниях печени. Цирроз печени входит в список основных причин смерти. Смертность населения от цирроза печени в возрасте от 35 до 60 лет доходит до 14–30 случаев на 100 тыс. населения. Частота развития цирроза печени у мужчин выше, чем у женщин, примерно в 1,5–3 раза [6]. Однако у 10–20 % больных истинную причину цирроза печени установить все же не удается.
Большое количество больных циррозом печени, наблюдавшихся в Кыргызской Республике (38,8 на 100 тыс. нас. 2017 г.), обусловило и высокую летальность. Показатели смертности от цирроза печени в Республике колеблются в пределах 37,7–25,5 на 100 тыс. нас. на протяжении 10 лет наблюдения. Остаются, однако, на высоком уровне высокие показатели смертности среди трудоспособного населения. В связи с этим данная проблема показывает особую актуальность в Кыргызской Республике, и для ее решения требуется этиологическая верификация хронических вирусных гепатитов, особенно в цирротической стадии. Это необходимо в целях уточнения диагноза и организации адекватных лечебно-профилактических мероприятий.
Цель исследования: изучение этиологической верификации цирроза печени.
Материалы и методы исследования
В целях этиологической верификации возбудителя цирроза печени нами были отобраны 260 пациентов амбулаторно-поликлинической сети и стационарных учреждений, имевших диагноз цирроз печени. У них производились биохимические анализы крови, включающие определение активности ферментов АСТ и АЛТ, тимоловой пробы, уровней билирубина, содержание общего белка и его фракций, выявление специфических маркеров вирусов гепатитов.
Этиологически документированный диагноз хронических вирусных гепатитов устанавливали на основании выявления в крови маркеров инфицирования вирусами ВГВ (HbsAg, HBc-IgM IgG, HBeAg), ВГD (HDV-IgG), ВГС (HCVIg(total). Тесты на наличие ДНК – ВГВ и РНК – ВГС проводили с помощью полимеразно-цепной реакции (ПЦР). При неверифицированных случаях нами проводились АNА, AМА исследования в целях исключения аутоиммунного цирроза.
Для диагностики цирроза печени дополнительно использовали следующие инструментальные методы: ультразвуковое исследование, компьютерная томография и фиброскан исследования.
Результаты исследования и их обсуждение
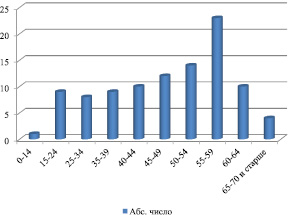
Группа обследованных больных состояла из лиц мужского пола – (58 %) и женщин (42 %). Среди больных с циррозом печени преобладали взрослые люди (рис. 1).
Приведенные на рис. 1 данные показывают, что заболеванию циррозом печени в наибольшей степени подвержены люди 55–59-летнего возраста. Среди детей отмечен лишь один случай.
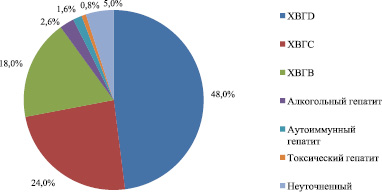
Рис. 2 показывает, что основной причиной цирроза печени является инфицирование вирусами гепатитов. У обследуемых пациентов был диагностирован хронический гепатит дельта (ХГD) – 48 %, хронический гепатит С – 24 %, хронический вирусный гепатит В – 18 %, алкогольный гепатит – 2,6 %, а аутоиммунный гепатит – 1,6 % пациентов, 0,8 % – составил токсический гепатит. В 5 % случаев причину цирроза печени выявить не удалось.
Существенную роль в развитии прогрессирующего цирроза печени, на наш взгляд, сыграло превалирование репликативной фазы хронических вирусных гепатитов В и С (35/74 %, и 54/87 %) соответственно. Маркеры гепатитов В и С определялиcь методом ПЦР, констатирующим виремию (таблица).
Результаты исследования, представленные в табл. 1, показали, что у 125 больных с хроническим вирусным гепатитом D осложнившимся циррозом печени, на момент исследования методом ПЦР была выявлена повышенная репликация вируса HDV-инфекции (91/73 %). Эти данные свидетельствует о том, что HDV приводит к подавлению вируса гепатита В, что согласуется с мнением других авторов. У 18 % пациентов отмечена одновременная репликация ДНК HBV и РНК HDV – инфекций.
Рис. 1. Возрастная структура больных с циррозом печени (n = 260)
Рис. 2. Этиологическая структура циррозов печени (n = 260)
Наибольшее число хронических вирусных гепатитов представлено вариантом РНК-НСV. Учитывая клиническую диагностику генотипов HCV, было проведено изучение определяющих этих генотипов тяжесть заболевания и исход, во взаимосвязи с циррозом печени. Нами была обследована группа больных из 54 человек, которые имели в сыворотках крови РНК-HCV согласно сведениям ПЦР (рис. 3).
Впоследствии определения типа генотипов HCV получены следующие итоги: тип 1а выявлен у 5 человек (9 %), 1b – у 36 человек (67 %), 2 – у 4 (7 %) человек. 3а выявлен у 7 пациентов (13 %), у 2 человек (4 %) генотип РНК HCV не типировался (рис. 3).
Таким образом, из всех форм генотипов хронического вирусного гепатита С, наибольшее количество приходится на HCV генотипа 1b. У всех больных клинически был ярко выражен астеновегетативный синдром, проявлявшийся слабостью и повышенной утомляемостью. Диспепсический синдром (тошнота, рвота) наблюдался у 92 % больных. У 8 больных в клинической картине болезни имела место желтуха. Более чем у половины больных течение заболевания осложнялось геморрагическим синдромом, проявлениями которого были носовое кровотечение, кровоточивость из десен, кровотечение из варикозных вен пищевода, петехиальная сыпь. У всех пациентов наблюдался также синдром портальной гипертензии. Большинство пациентов 67 % имели клинически выраженные асцит и отеки нижних конечностей. У 87 % больных отмечены спленомегалия и внепеченочные знаки (телеангиэктезия и пальмарная эритема).
Далее приведено описание клинической картины и вирусологические, биохимические сведения пациента хроническим гепатитом С, у которого был отмечен цирроз печени.
Результаты детекции ДНК HBV, РНК HDV и РНК HCV, в сыворотке крови больных с циррозом печени (n = 234)
Лечение хронического гепатита С и цирроза печени
Пациент 48 лет обратился в Гастроэнтерологический центр «Эксперт» с жалобами на общую слабость, потемнение мочи, кашицеобразный стул. Кроме этого его беспокоили периодически вздутие живота, чувство тяжести в правом боку, отрыжка воздухом.
История заболевания
Пациент работает научным сотрудником. Питается регулярно, обильно, диету не соблюдает. Завтракает сразу же после пробуждения: каша на молоке, бутерброд с сыром, чай. Обедает на работе: суп и второе блюдо без салата и гарнира, отдает предпочтение жареным мясу и рыбе. Ужинает дома: салат и второе блюдо. Часто перекусывает йогуртами, печеньем, бутербродами. Свежие фрукты употребляет в небольших количествах, преимущественно сладкие (бананы, виноград, хурма).
Аллергический статус спокойный.
Жалобы, послужившие причиной обращения, беспокоят в течение последних 3 месяцев. Диагноз «Хронический вирусный гепатит С» был установлен около 6 месяцев назад случайно во время планового медицинского осмотра.
За помощью ранее не обращался, специфического лечения не получал. Самостоятельно начал принимать лекарства: Гептрал 400мг по 1 таблетки 2 раза в день, Креон 100.000 ЕД в сутки.
При объективно осмотре обращало на себя внимание наличие избыточной массы тела (рост 176 см, вес 90 кг, ИМТ 29,05 кг/м²- предожирение), одышка в покое, на коже груди, живота множественные «капельки кровяной росы», телеангиоэктазии (сосудистые звездочки). Кроме того на клиническом осмотре с помощью перкуссии и аускультации было выявлено расширение границ сердца влево и жесткое дыхание. Результаты пальпации живота: живот мягкий, болезненный в области проекции головки и тела поджелудочной железы. С помощью перкуссии обнаружено значительное увеличение размеров печени, признаки незначительного асцита.
Вредные привычки и семейная история
Пациент никогда не курил, но регулярно не менее двух раз в неделю употребляет не крепкий алкоголь (вино, шампанское) в объеме 200 мл (ранее в больших количествах).
Из наследственности известно, что мама страдает гипертонической болезнью, перенесла инсульт (острое нарушение мозгового кровообращения).
Предварительный диагноз
Проведенные обследования и установленный диагноз
Во время своего первого визита пациентом были предоставлены данные инструментальных методов исследования:
Для уточнения диагноза были выполнены следующие исследования:
Поставленный диагноз
Хотя при объективном осмотре пожелтение кожных покровов и видимых слизистых не было выявлено, по результатам лабораторных данных была диагностирована паренхиматозная желтуха, а так же функциональное панкреатическое расстройство сфинктера Одди.
Проведенное лечение
Отказ пациента от употребления алкоголя.
Пациенту было назначено лечение вирусного гепатита С, направленное на уничтожение вируса. Принимая во внимание нормальный уровень тромбоцитов в клиническом анализе крови, а так же нулевой риск кровотечения из варикозно-расширенных вен пищевода, лечение включало комбинацию препаратов Софосбувир+ Даклатасфир+ Рибавирин курсом 24 недели.
Для нормализации давления в системе воротной вены были назначены β-адреноблокаторы, для уменьшения асцита были назначены калийсберегающие диуретики. Лечение проводилось на фоне минимального приема гепатопротекторов и препаратов, снижающих секрецию соляной кислоты желудком.
Пациент был консультирован в соответствии с этапами лечения на 2,4,8,12,16 и 24 неделях.
Назначенную терапию пациент переносил удовлетворительно, в контрольных клинических анализах крови отмечалось уменьшение концентрации гемоглобина (анемия), снижение количества тромбоцитов.
После окончания противовирусной терапии на контрольном обследовании РНК вируса гепатит С обнаружено не было, Альфа-фетопротеин (онкомаркер), печеночные ферменты, показатели общего и прямого билирубина снизились до своих нормальных значениях.
Структура статьи
Что такое цирроз печени?
Цирроз печени – это стадия многих хронических заболеваний печени. Цирроз является следствием длительного повреждения клеток печени, в результате которого происходит замещение живой функционирующей ткани печени фиброзной рубцовой тканью. Нарушение нормального строения печени ведет к снижению способности печени выполнять свои функции и развитию ряда осложнений.
Обычно люди считают, что если поставлен диагноз цирроза печени, то это приговор. Это далеко не всегда так. Существуют различные причины, формы и стадии цирроза печени. И в зависимости, главном образом, от причины болезни прогноз заболевания может быть различным. При некоторых формах цирроза устранение причины болезни приводит не только к прекращению прогрессирования, но и к восстановлению функции печени. Такие пациенты могут прожить долгую полноценную жизнь, даже если заболевание было диагностировано в очень молодом возрасте. Конечно, в тех случаях, когда причину болезни не удается устранить, а диагноз поставлен на самой поздней стадии (врачи называют это декомпенсированным циррозом), прогноз не благоприятен. В таких случаях может потребоваться операция пересадки печени.
Главное – установить и устранить причину цирроза печени!
К полностью устранимым причинам поражения печени относится инфекция, вызванная вирусом гепатита С. В настоящее время медицина располагает безопасными и высокоэффективными лекарствами, позволяющими за короткий курс терапии полностью элиминировать вирус гепатита С из организма. Устранение вируса гепатита С даже на стадии цирроза печени приводит к предотвращению прогрессирования заболевания, к улучшению и восстановлению функции печени.
Для цирроза печени в исходе хронического гепатита В также есть эффективное лечение. Эту инфекцию невозможно полностью элиминировать из организма, но существуют лекарственные препараты, которые позволяют стойко подавлять инфекцию, стабилизировать заболевание, предотвращая его прогрессирование и развитие осложнений. В отличие от случаев цирроза печени, вызванного вирусом гепатита С, при наличии вируса гепатита В лечение противовирусным препаратом должно проводиться непрерывно на протяжении всей жизни.
Полное прекращение употребления алкоголя – основное лечение алкогольного цирроза печени, которое приводит к восстановлению печени, предотвращению осложнений. Поэтому прогноз при этом заболевании зависит не только от врача, но и в значительной степени от самого больного.
Есть некоторые формы цирроза печени, при которых успешно применяется лечение, направленное не на причину, а на механизм повреждения. Так, при генетически обусловленных заболеваниях печени мы не можем изменить генетику. Но, например, при болезни Вильсона-Коновалова поражение печени происходит вследствие избыточного накопления в ней меди, и выведение из организма меди специальными лекарственными препаратами приводит к восстановлению печени. Это одно из немногих наследственных заболеваний, имеющих очень успешное лечение. У таких пациентов цирроз печени диагностируется чаще в детском и юношеском возрасте. Без лечения они умирают в молодом возрасте. При условии же постоянной на протяжении жизни терапии препаратами, выводящими из организма медь, они живут полноценной жизнью (учатся, работают, рожают и воспитывают детей). При наследственном гемохроматозе цирроз печени развивается из-за избытка железа, поэтому удаление железа (простыми кровопусканиями) меняет прогноз болезни.
У одного и того же пациента может быть две и более причин поражения печени. Например, вирусный гепатит может сочетаться со злоупотреблением алкоголем, обменными нарушениями или др. Очень важно установить и устранить все факторы, повреждающие печень. Это является залогом хорошего прогноза жизни больного.
У цирроза печени есть свои стадии развития
Врач при установлении диагноза цирроза печени, помимо причин повреждения печени, всегда оценивает степень активности болезни и тяжесть повреждения функции печени. В зависимости от тяжести нарушения функции печени выделяют три стадии, или класса цирроза печени:
Понятно, что установление диагноза цирроза на стадии «класс А» более благоприятно для прогноза, но в большей степени прогноз зависит от возможности устранения причины повреждения печени. Так, например, при аутоиммунном, вирусном генезе заболевания, при болезни Вильсона –Коновалова успешное лечение возможно даже на поздних стадиях, и оно может приводить к компенсации цирроза печени (переход в класс А). В тех же редких случаях, когда лечение отсутствует или оказывается неэффективным (например, при первичном склерозирующем холангите, инфекции вируса гепатита дельта и некоторых др.) прогноз может быть не таким благоприятным и при исходном классе А цирроза.
Больные циррозом печени должны проходить регулярное обследование, включающее оценку функции печени и прогноза, для выбора адекватного лечения и профилактики осложнений.
Цирроз опасен своими осложнениями
Опасность для жизни у больных циррозом печени представляют осложнения. К основным осложнениям относят кровотечения, печеночную энцефалопатию и кому, асцит, а так же развитие рака печени.
Наиболее опасны кровотечения из варикозно расширенных вен пищевода и желудка. Поэтому всем больным с диагнозом цирроз печени показано проведение эзофагогастродуоденоскопии (ЭГДС) не реже одного раза в год для уточнения наличия варикоза вен, оценки риска кровотечения и при необходимости проведения профилактического лигирования этих вен. Это небольшая операция, которая проводится через эндоскоп и заключается в сдавлении варикозных узлов с помощью латексных лигатур. Такая операция проводится экстренно в случаях кровотечения для его остановки, но при наличии риска кровотечения ее лучше проводить профилактически. Кроме того, большое значение имеет соблюдение определенной диеты. Врач может также порекомендовать прием лекарств, снижающих давление в портальных сосудах, а также устраняющих эрозии и язвы слизистой оболочки.
Печеночная энцефалопатия и кома. При прогрессировании цирроза нарушается способность печени обезвреживать токсические вещества. Головной мозг особенно чувствителен к воздействию токсических веществ, в первую очередь аммиака, образующегося в кишечнике вследствие переваривания белковой пищи (так называемые «азотистые шлаки»). В результате наблюдаются расстройства функции центральной нервной системы в виде снижения памяти, замедления реакций, сонливости, заторможенности, дрожания рук, нарушении координации и др. При прогрессировании энцефалопатии развивается опасное для жизни коматозное состояние.
Поэтому пациенты с циррозом печени должны проходить регулярное обследование, направленное на оценку наличия и степени печеночной энцефалопатии, назначение адекватного лечения. Больным рекомендуют придерживаться диеты с различной в зависимости от тяжести нарушения функции печени степенью ограничения употребления животного белка (в основном, красного мяса). Назначаются лекарства, устраняющие запоры и уменьшающие токсичность «азотистых шлаков», препараты, связывающие аммиак в крови, и др.
Асцит, отеки. Асцит означает скопление жидкости в брюшной полости. Асцит является следствием портальной гипертензии, а также снижением синтеза альбумина в печени. Одновременно жидкость может скапливаться в грудной клетке (в полости плевры), наблюдаются отеки. Наблюдаются увеличение живота, уменьшение количество мочи, одышка. Асцит может осложняться развитием инфицирования брюшной полости, нарушением работы почек и др. Врач назначает таким больным диету с ограничением соли, мочегонную терапию, в основе которой применение спиронолактона, препараты для профилактики бактериальной инфекции и других осложнений. Пациент должен избегать избыточного назначения мочегонных, массивного выделения мочи (более 2-2,5 литров в сутки), регулярно контролировать выделение жидкости, анализы крови и наблюдаться врачом.
Так как ранние стадии первичного рака печени имеют успешное лечение, все больные циррозом печени должны регулярно (не реже 1 раза в 6 месяцев) проходить обследование, включающее обязательное ультразвуковое исследование и исследование уровня онкомаркера печени – альфафетопротеина. В некоторых случаях требуются дополнительные исследования ( магнитно-резонансная томография и др.).
Коварство болезней печени
Многие заболевания человека могут протекать незаметно, без ярких проявлений. Но болезни печени отличаются особенно длительным бессимптомным течением, и в этом их коварство. В печени нет нервных окончаний, поэтому даже при наличии цирроза печени, она не болит. Желтуха развивается, как правило, уже на поздних стадиях цирроза. Поэтому болезнь зачастую выявляется при диспансеризации или при случайном обследовании уже на стадии цирроза, а не гепатита.
Необходимо знать, что первые проявления у всех разные, что зависит от причины и стадии заболевания. Часто это только слабость, повышенная утомляемость и дискомфорт в правом подреберье. Первыми проявлениями могут быть увеличение в объеме живота, отеки на ногах, то есть уже осложнения цирроза. Иногда это кожный зуд, кровоточивость из носа и десен, легкое появление синяков на коже, пожелтение склер глаз, боли в суставах, высыпания на коже и др.
Когда нужно обратиться к врачу гепатологу?
Для своевременной диагностики заболевания печени нужно обратиться к специалисту