Хронический апикальный периодонтит что
Что такое периодонтит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Козлов В. И., стоматолога-имплантолога со стажем в 16 лет.
Определение болезни. Причины заболевания
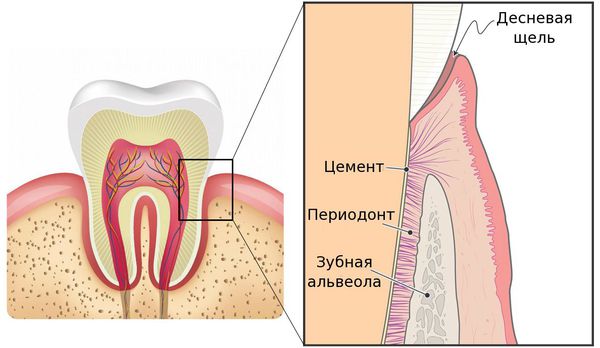
Периодонтит — это заболевание, вызванное бактериями, травмой или лекарственными препаратами, в результате которого происходит воспаление комплекса соединительной ткани (периодонта), расположенной между цементом зуба и зубной альвеолой. [9] [20]
В общей структуре стоматологических заболеваний периодонтит встречается во всех возрастных группах пациентов и составляет 25–30% от общего числа обращений в стоматологические учреждения. [3]
В зависимости от причин возникновения выделяют три типа периодонтита:
Пути инфицирования тканей периодонта:
Крайне редко возможно инфицирование тканей периодонта гематогенным (через кровь) и лимфогенными путями.
Симптомы периодонтита
Проявления заболевания напрямую зависят от его формы.
Хронические формы периодонтита в большинстве случаев протекают бессимптомно и выявляются во время рентгенологического исследования либо при обострении.
Признаки острого периодонтита и обострения его хронической формы:
Патогенез периодонтита
Острый верхушечный периодонтит
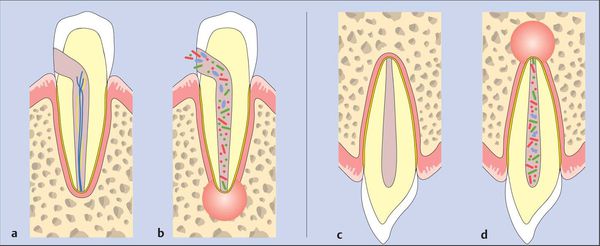
После повреждения периодонта по одной из указанных выше причин возникает кратковременный интенсивный тканевый ответ. Этот процесс сопровождается клиническими симптомами острого периодонтита. [7]
Ответ ткани, как правило, ограничен периодонтальной связкой. Он приводит к типичным нервно-сосудистым реакциям воспаления, которые проявляются гиперемией (переполнением кровью), застоем сосудов, отёком периодонтальной связки и экстравазацией (вытеканием в ткани) нейтрофилов. Поскольку целостность кости, цемента и дентина ещё не нарушена, периапикальные изменения на этом этапе не обнаруживаются при рентгенологическом исследовании.
Если воспаление было вызвано неинфекционными раздражителями, то поражение может исчезнуть, а структура апикального периодонта восстанавливается. [13] [14]
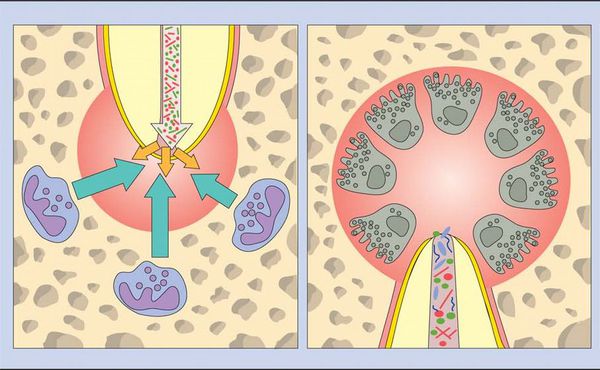
Когда происходит инфицирование, нейтрофилы не только борются с микроорганизмами, но также выделяют лейкотриены и простагландины. Первые привлекают больше нейтрофилов и макрофагов в область поражения, а вторые активируют остеокласты — клетки, участвующие в разрушении костной ткани. Так, через несколько дней кость, окружающая периодонт, может резорбироваться (раствориться), тогда в области верхушки корня рентгенологически обнаруживается расширение периодонтальной щели. [15]
Нейтрофилы погибают в месте воспаления и высвобождают из своих гранул ферменты, которые вызывают разрушение внеклеточных матриксов и клеток. Такое «расщепление» тканей предотвращает распространение инфекции в другие части тела и обеспечивает пространство для проникновения защитных клеток.
Во время острой фазы макрофаги также появляются в периодонте. Они продуцируют провоспалительные и хемотаксические (аллергические) цитокины. Эти молекулы усиливают местный сосудистый ответ, разрушение кости и деградацию внеклеточных матриц, а также могут заставить гепатоциты повысить выработку белков острой фазы.
Острый первичный периодонтит имеет несколько возможных исходов:
Хронический периодонтит
Длительное присутствие микробных раздражителей приводит к сдвигу в сторону макрофагов, лимфоцитов (Т-клеток) и плазматических клеток, которые инкапсулировуются в коллагеновой соединительной ткани.
Провоспалительные цитокины (клетки иммунной системы) являются мощными стимуляторами лимфоцитов. Активированные Т-клетки продуцируют множество цитокинов, которые снижают выработку провоспалительных цитокинов, что приводит к подавлению процесса разрушения кости. Напротив, полученные из Т-клеток цитокины могут одновременно усиливать выработку факторов роста соединительной ткани, что оказывает стимулирующее и пролиферативное воздействие на фибробласты и микроциркуляторное русло.
Возможность подавления деструктивного процесса объясняет отсутствие или замедленную резорбцию кости и восстановление коллагеновой соединительной ткани во время хронической фазы заболевания. Следовательно, хронические поражения могут оставаться бессимптомными в течение длительного времени без существенных изменений на рентгенограмме. [21]
Равновесие, существующее в периодонте, может быть нарушено одним или несколькими факторами, например, микроорганизмами, «размещёнными» внутри корневого канала. Они продвигаются в периодонт, и поражение самопроизвольно становится острым с повторным появлением симптомов.
В результате во время этих острых эпизодов микроорганизмы могут быть обнаружены в костной ткани, окружающей периодонт, с быстрым увеличением рентгенологических проявлений. Эта рентгенографическая картина обусловлена разрушением апикальной кости, которое происходит быстро во время острых фаз и относительно неактивно на протяжении хронического периода. Следовательно, прогрессирование заболевания не является непрерывным, а происходит прерывистыми скачками после периодов «стабильности».
Цитологические исследования показывают, что около 45% всех хронических периодонтитов эпителизированы. Когда эпителиальные клетки начинают разрастаться, они могут делать это во всех направлениях случайным образом, образуя неправильную эпителиальную массу, в которую попадают сосудистая и инфильтрированная соединительная ткань. При некоторых поражениях эпителий может врастать во вход корневого канала, образуя пломбоподобное уплотнение на апикальном отверстии.
Классификация и стадии развития периодонтита
Классификация периодонтитов главным образом отображает причину воспаления, и что именно происходит в тканях пародонта. Самой распространённой классификацией, используемой на практике, является классификация И.Г. Лукомского: [17]
Также при постановке диагноза используется классификация по МКБ-10:
K04.4 Острый апикальный периодонтит пульпарного происхождения:
K04.5 Хронический апикальный периодонтит:
K04.6 Периапикальный абсцесс с полостью:
K04.7 Периапикальный абсцесс без полости:
K04.8 Корневая киста:
Осложнения периодонтита
Осложнения периодонтита зависят от причинного зуба, локализации воспалительного очага, формы и стадии заболевания. Условно можно разделить все осложнения на несколько групп. [8]
Осложнения, вызванные распространением инфекции из периодонтального очага:
Осложнение, вызванное деструктивными изменениями в перерадикулярной кости:
Осложнение, вызванное формированием свищевого хода:
Диагностика периодонтита
Диагностика периодонтита проводится на основании жалоб пациента, анамнеза заболевания, оценки общесоматического статуса, осмотра головы и шеи, полости рта, зуба, его перкуссии, зондирования и термопробы, электроодонтодиагностики (ЭОМ) и рентгенологического исследования. [10]
ЭОМ — это метод стоматологического исследования, основанный на определении порогового возбуждения болевых и тактильных рецепторов пульпы зуба при прохождении через неё электрического тока.
Диагностические признаки острого периодонтита:
Диагностические признаки хронического периодонтита:
Диагностические признаки обострения хронического периодонтита
Чаще всего клиническая картина соответствует острому периодонтиту, за исключением того, что всегда рентгенологически выявляются изменения в тканях периодонта, характерные для той или иной формы периодонтита. [12]
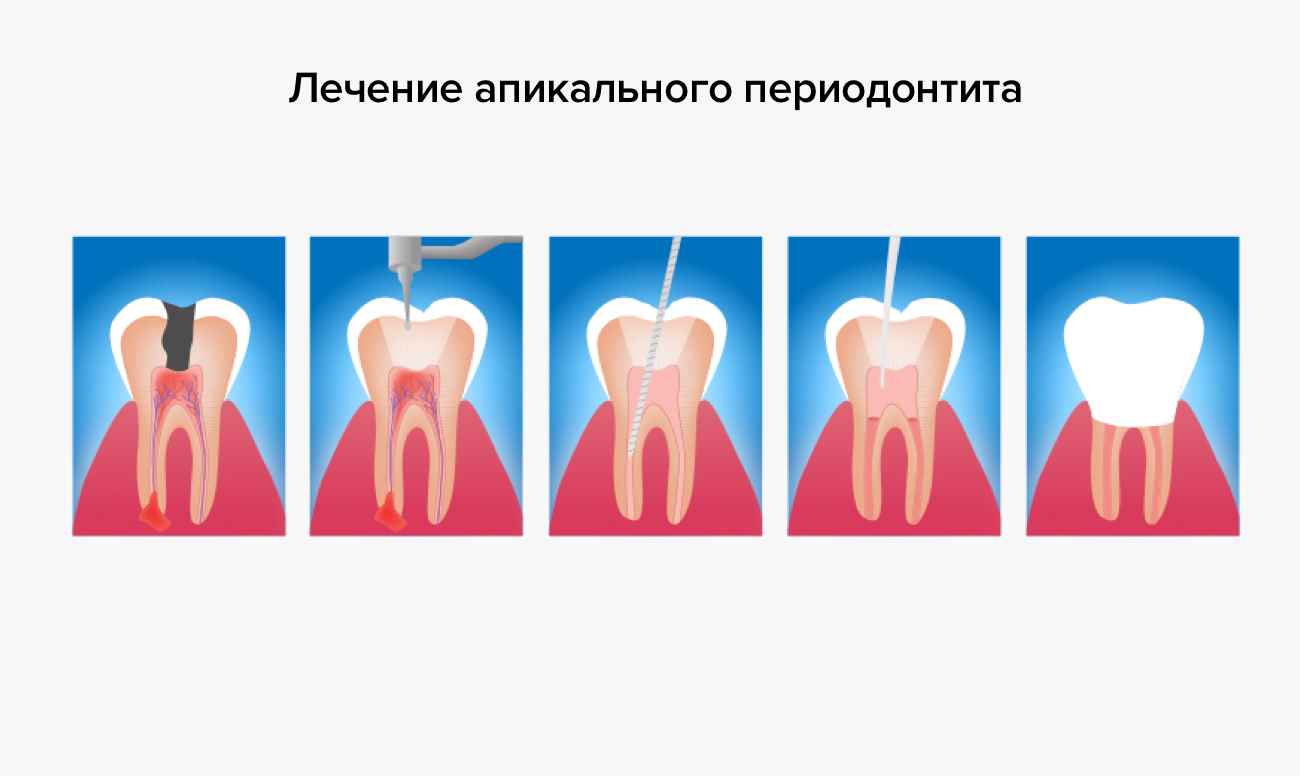
Лечение периодонтита
Лечение периодонтита направлено на устранение причин, механизмов и проявлений заболевания. Методы лечения бывают терапевтическими, хирургическими и комбинированными.
Терапевтическое лечение
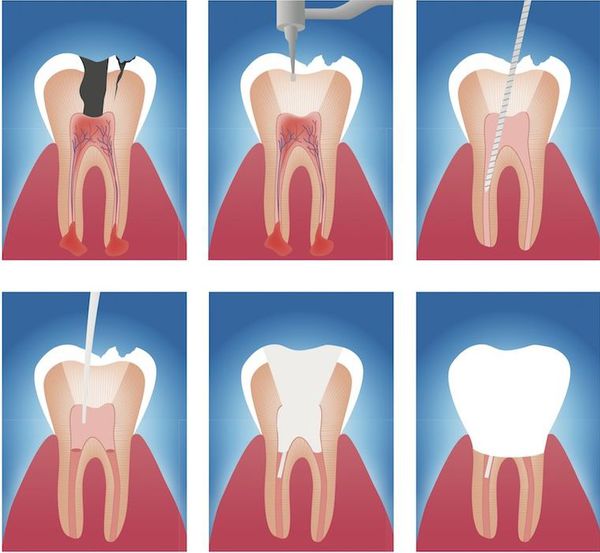
Данный метод лечения нацелен на устранение патогенной микрофлоры, находящейся в эндодонте — комплексе поражённых тканей, включающем пульпу и дентин, которые связаны между собой морфологически и функционально. Поэтому иначе такое лечение называют эндодонтическим. [16]
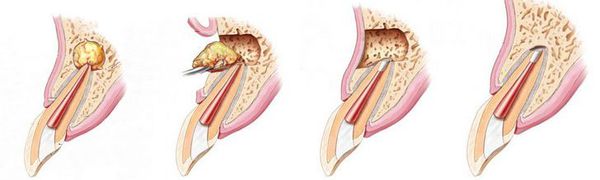
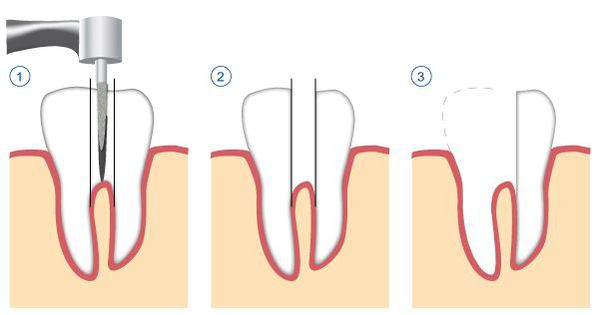
Этапы эндодонтического лечения:
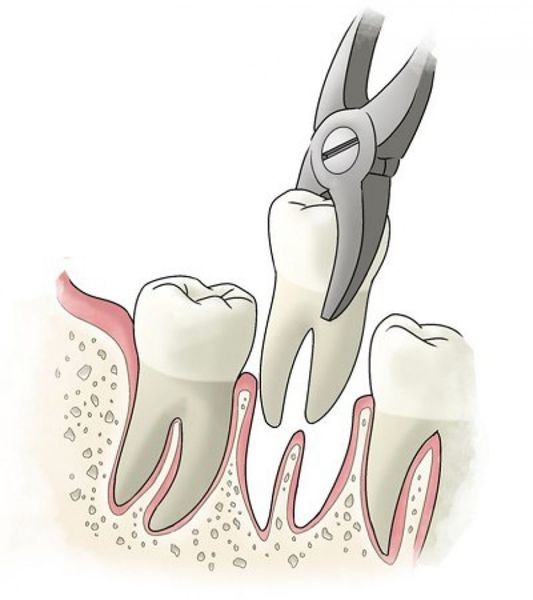
Хирургическое лечение
К оперативному лечению прибегают только в случаях неэффективности или невозможности терапевтического лечения.
К хирургическим методам лечения относятся:
Прогноз. Профилактика
Течение и прогноз периодонтита, безусловно, зависят от своевременности обращения к стоматологу и качества проведенного им лечения. При эффективном лечении каналов происходит восстановление участка разрушенной кости, и зуб сохраняет свои функциональные свойства. При несвоевременном обращении пациента или безуспешном лечении высока вероятность потери зуба, а осложнения хронического периодонтита могут представлять серьёзную угрозу здоровью и жизни.
Для профилактики периодонтита необходимо тщательно ухаживать за полостью рта, регулярно проводить осмотры у врача-стоматолога и своевременно лечить одонтогенные очаги инфекции, такие как кариес и пульпит. [2] [5] [6]
Апикальный периодонтит
Периодонтом называют комплекс связок и тканей, окружающих корень зуба. Они фиксируют его, обеспечивают питание, защищают от инфекций и распределяют жевательную нагрузку. Заболевания периодонта крайне неприятны и очень опасны, а их лечение требует от врача четкости и аккуратности.
Содержание статьи
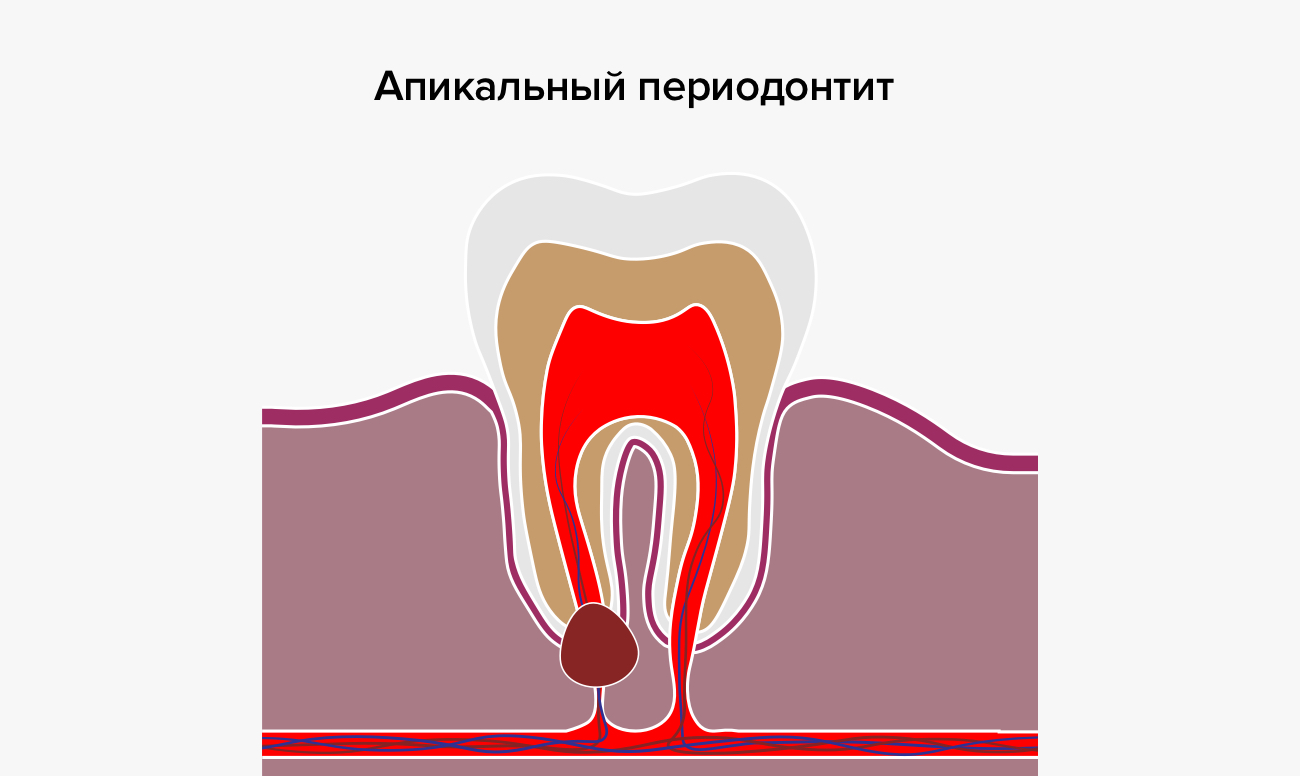
Апикальный периодонтит зуба — что это такое?
Диагноз «периодонтит» ставят, когда у пациента воспаляются ткани периодонта около апекса корня зуба, поэтому его называют апикальным. Оно затрагивает глубинные десневые и костные структуры, поэтому лечить его непросто — в отличие, например, от кариеса. Тем не менее это заболевание требует немедленного вмешательства, ведь если пациент не торопится с лечением апикального периодонтита, то он рискует столкнуться с неприятными последствиями заболевания: появлением гранулем и кист, разрушением альвеолярной кости, а в самых тяжелых случаях — даже с сепсисом.
Апикальный периодонтит: патогенез
Почему появляется воспаление в околокорневой зоне? Патогенные бактерии в тканях — это самая вероятная причина возникновения апикального периодонтита. Его называют инфекционной формой периодонтита, он является логичным продолжением нелеченого кариеса, который впоследствии перерастает в пульпит. Если пациент продолжает игнорировать симптомы и не обращается за лечением, пульпа отмирает, открывая болезнетворным бактериям проход к периодонту через апикальное отверстие.
Третья причина — проникновение едких сильнодействующих веществ в околокорневые ткани, например, медикаментов. Почти всегда это следствие врачебной ошибки, чаще всего — неаккуратного лечения пульпита. Такие случаи называют апикальным периодонтитом медикаментозного характера.
Виды и симптомы апикального периодонтита
В зависимости от того, как протекает воспалительный процесс, выделяют два вида заболевания: острый апикальный периодонтит и хронический апикальный периодонтит. Второй всегда является следствием первого: если острое воспаление не вылечить вовремя, то оно имеет все шансы перейти в хроническую форму.
Симптомы острого апикального периодонтита пульпарного происхождения трудно пропустить — они способны доставить пациенту множество неприятных минут. Острый период, как правило, сопровождается следующими состояниями:
Продолжительность острого апикального периодонтита составляет от 2 дней до 2 недель. При отсутствии соответствующего лечения возможны два варианта: либо болезнь будет прогрессировать, захватывая все больше тканей, либо перейдет в хроническую стадию. Клиника хронического апикального периодонтита выглядит следующим образом:
Хроническое течение болезни может сопровождаться острыми периодами. При обострении хронического апикального периодонтита наблюдаются те же симптомы, что и в острой форме.
Диагностика апикального периодонтита
Следует помнить, что симптоматика апикального периодонтита схожа с симптоматикой некоторых других заболеваний полости рта: пульпита, синусита, прикорневой кисты и других. Для точной постановки диагноза необходимы следующие исследования:
Методы лечения апикального периодонтита зуба
Как лечить хронический апикальный периодонтит и чем отличается методика лечения острого апикального периодонтита? В обоих случаях пациенту потребуется несколько визитов к врачу, так как терапия проводится в несколько этапов.
В особо сложных случаях может потребоваться хирургическое вмешательство, открывающее доступ к пораженному корню через отверстие в альвеолярной кости. Если же ни один из методов лечения не принес результатов, зуб удаляют.
Осложнения после лечения апикального периодонтита
Лечение острого апикального периодонтита (так же, как и хронического) — довольно сложный процесс, требующий от врача аккуратности и сосредоточенности. Как любое вмешательство, он может приводить к осложнениям при неблагоприятном стечении обстоятельств. На какие симптомы после лечения апикального периодонтита стоит обратить внимание?
Однако в большинстве случаев своевременно начатое лечение апикального периодонтита заканчивается благополучно и не вызывает осложнений.
Хронический периодонтит
Хронический периодонтит – это структурные изменения околозубных тканей (гранулирующие, гранулематозные, фиброзные), являющиеся следствием хронического воспаления периодонта. Клинические проявления хронического периодонтита могут включать болезненность зуба при давлении или температурном воздействии, гиперемию и припухлость десны, подвижность зуба, формирование десневого свища. Хронический периодонтит диагностируется на основании клинических, рентгенологических, электроодонтометрических данных. Терапия хронического периодонтита предполагает обработку и пломбирование корневых каналов; при необходимости проведение хирургического лечения.
МКБ-10
Общие сведения
Причины
Развитие хронического периодонтита может быть связано с предшествующим острым периодонтитом, перегрузкой тканей периодонта при травматической окклюзии или множественной адентии. В соответствии с этиологическими факторами хронический периодонтит может иметь инфекционное и неинфекционное (травматическое, токсическое, аллергическое) происхождение.
Инфекционные факторы
Хронический инфекционный периодонтит вызывается полибактериальной микрофлорой, присутствующей в полости рта. В развитии воспаления периапикальных тканей ведущая патогенетическая роль принадлежит стафилококкам, стрептококкам, кишечной палочке, порфиромонадам, дифтероидам, превотеллам, протею, дрожжеподобным грибам, клебсиеллам и др. Микробные возбудители могут проникать в ткани периодонта интрадентальным (через дентинные канальцы, отверстие корневого канала, костную альвеолу, цемент) и экстрадентальным (гематогенным или лимфогенным) путем.
Предпосылками для возникновения инфекционного периодонтита могут выступать хронические одонтогенные очаги инфекции:
Возможен занос инфекции из отдаленных очагов при тонзиллите, скарлатине и пр.
Неинфекционные факторы
Классификация
В соответствии с клинико-морфологическими изменениями выделяют острый периодонтит (серозный и гнойный) и хронический периодонтит (гранулирующий, гранулематозный и фиброзный).
Симптомы хронического периодонтита
Хронический гранулирующий периодонтит
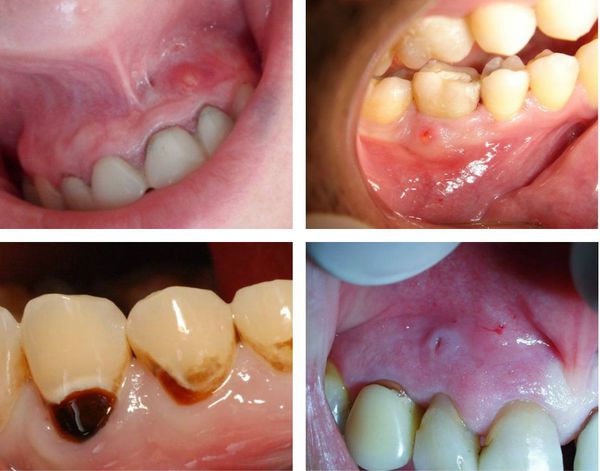
Различные формы хронического периодонтита имеют свои особенности клинического течения. Хронический гранулирующий периодонтит отличается активным течением с многообразной клинической картиной. Наиболее типичные жалобы связаны с болезненностью, возникающей при приеме горячей пищи, надкусывании и давлении на зуб. Слизистая оболочка в области зуба отечна и гиперемирована; возможно образование поднадкостничной, подслизистой или подкожной гранулемы.
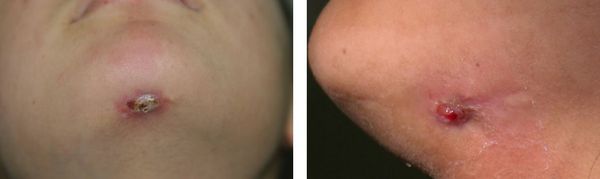
В периоды обострения в проекции пораженного зуба на десне может образовываться свищевой ход, из которого в полость рта выделяется скудный гнойный экссудат. Кожные свищевые ходы иногда открываются в области подбородка, щеки, скул, внутреннего угла глаза, шеи. Из устьев свищевых ходов может выделяться серозно-гнойное или кровянисто-гнойное содержимое либо выбухать грануляционная ткань. При стихании обострения свищ закрывается с образованием небольшого рубца.
Хронический гранулематозный периоднтит
Гранулематозный периодонтит характеризуется длительным бессимптомным течением. Значительное увеличение гранулемы, ее нагноение или трансформация в кистогранулему и кисту может сопровождаться развитием клинических признаков. Наиболее типичны для клиники хронического гранулематозного периодонтита острая зубная боль, изменение цвета зуба, гиперемия и припухлость десны, появление флюса. Кисты значительных размеров могут привести к патологическому перелому челюсти.
Хронический фиброзный периодонтит
Фиброзный периодонтит имеет крайне скудную симптоматику; болевые ощущения могут полностью отсутствовать. Данная форма хронического периодонтита наименее активная и самая благоприятная. Обострение хронического периодонтита протекает с усилением болевых ощущений, коллатеральным отеком мягких тканей, развитием подвижности зуба, увеличением регионарных лимфоузлов, интоксикационным синдромом.
Осложнения
Осложнениями различных форм хронического периодонтита могут стать гнойные процессы – периостит и остеомиелит челюстей, абсцессы и флегмоны мягких тканей лица и шеи, гнойный гайморит. Потенциально опасными являются одонтогенные внутричерепные осложнения (абсцессы головного мозга, менингит), медиастинит, одонтогенный сепсис.
Диагностика
Клинические данные, указывающие на хронический периодонтит, должны быть обязательно подтверждены результатами объективного осмотра и инструментальной диагностики. В ходе первичной консультации стоматолога проводится анализ жалоб, осмотр полости рта, перкуссия пораженного зуба, пальпация периапикальных тканей, определение степени подвижности зуба, зондирование кариозной полости, температурные тесты.
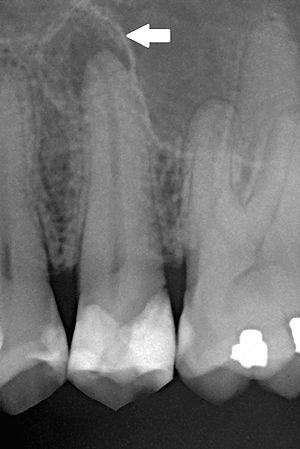
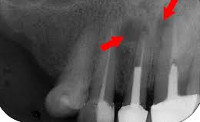
Окончательно диагноз хронического периодонтита устанавливается на основании данных радиовизиографии и электроодонтодиагностики. В некоторых клинических ситуациях может быть показана фистулография. В большинстве случаев распознавание хронического периодонтита возможно только с учетом интерпретации рентгеновского снимка зуба, где определяется разрежение костной ткани (иногда деструкция твердых тканей корня зуба) в области апекса. Пороговое значение электровозбудимости пульпы при хроническом периодонтите превышает 100 мкА.
Хронический периодонтит требует проведения дифференциальной диагностики с хроническим пульпитом, актиномикозом, свищами лица и шеи, хроническим периоститом и остеомиелитом челюстей.
Лечение хронического периодонтита
Консервативная терапия
Лечебная тактика при хронических формах периодонтита может быть консервативной либо хирургической. Консервативные методы оправданы при проходимости корневых каналов. Комплексное лечение хронического периодонтита предполагает поэтапное устранение воспалительного процесса и стимуляцию регенерации периапикальных тканей:
В дополнение к эндодонтическому лечению при хроническом периодонтите используются методы физиотерапии: электрофорез, ультрафонофорез, СВЧ-терапия, УВЧ, лазеротерапия, магнитотерапия.
Хирургическое лечение
Прогноз и профилактика
Течение и прогноз хронического периодонтита зависят от своевременности обращения за медицинской помощью и качества проведенного лечения. При благоприятных условиях (качественном лечении каналов) происходит восстановление участка резорбции кости, зуб сохраняет свои функциональные свойства. При несвоевременном или безуспешном лечении высока вероятность потери зуба. Осложнения хронического периодонтита могут представлять серьезную угрозу здоровью и жизни.
Мероприятия по предупреждению хронического периодонтита должны включать повышение стоматологической культуры пациента в вопросах ухода за полостью рта: регулярное профилактическое посещение стоматолога, своевременное лечение одонтогенных очагов инфекции. Важным фактором является грамотное проведение стоматологических манипуляций и рациональное использование лекарственных препаратов местного действия.
Что такое периодонтит: о сложном на простом языке
Этиология заболевания
В зависимости от причин возникновения выделяют следующие формы периодонтита:
Классификация периодонтитов
По клинике и характеру патогенеза принято различать:
I Острый:
II Хронический периодонтит:
III Обострение хронического
По локализации выделяют апикальный периодонтит, развивающийся у корневой верхушки. Туда микроорганизмы, токсины и продукты распада попадают через центральный канал. При маргинальной (краевой) локации — инфицирование осуществляется через десневой карман или боковые ответвления центрального хода. Если поражается весь связочный аппарат зуба — форма называется диффузной. В клинической практике выше всего процент инфекционных апикальных процессов.
Острый периодонтит
Возникает чаще как осложнение острого гнойного пульпита, или как следствие химической/инструментальной травмы. Может протекать с бактериальным или абактериальным воспалением. Характер воспалительного отделяемого не всегда просто определить, так как одна форма быстро перетекает в другую. В целом длительность заболевания составляет от 2 до 14 дней.

Лечение зависит от фазы, в которой на данный момент находится заболевание:
Серозный периодонтит
Аллергическое, токсическое или травматическое воспаление без участия бактерий. В начале заболевания появляется ноющая боль в поражённом зубе, быстро нарастающая во времени. Она строго локализована в одном участке. При кусании боль становится сильнее, а при длительном надавливании — стихает. Общее самочувствие нормальное: нет головной боли и тошноты, температура также обычно отсутствует. Регионарные лимфоузлы (подчелюстные, подъязычные, заушные) увеличиваются, немного болезненны. Появляется подвижность зуба, если осторожно постучать по нему сверху пальцем — неприятные ощущения усилятся. При внешнем осмотре изменений в зоне поражения не видно. При отсутствии своевременного лечения присоединится инфекция, и заболевание перейдёт в следующую стадию.
Гнойный периодонтит
Когда серозное воспаление переходит в бактериальное, интенсивность боли резко возрастает. Она становится острой, пульсирует, отдаёт в лицо. Любое прикосновение делает ещё больнее. Увеличивается подвижность зуба, за счёт отёка мягких тканей он кажется больше и как будто выбухает из десны. Нарастает гиперемия (покраснение) слизистой в поражённой области. При остром гнойном периодонтите боль не позволяет спать и принимать пищу, что быстро сказывается на самочувствии. Появляется слабость, общее утомление, болит голова и поднимается температура. Лимфоузлы увеличены, болезненны. По общему анализу крови видны признаки воспаления: повышено количество лейкоцитов, ускоренное СОЭ. На рентгене изменения появляются через сутки от начала болезни — утрачивается четкость изображения губчатого вещества кости, что объясняется сильной инфильтрацией костного мозга.

Хронический периодонтит
Может возникать при трансформации острого процесса в хронический, изредка хронизация наступает без стадии обострения. Зачастую причиной является кариес, пульпит или любой близкий к зубу источник скрытой инфекции. Если своевременно не начать лечение, открытый очаг инфицирования закроется и станет труднодоступным. Вследствие этого развивается интоксикация, сенсибилизация организма к бактериям и токсинам.
По локализации выделяют хронический апикальный периодонтит, когда процесс развивается у входного канала в корень. И маргинальный, если поражение находится у края зуба. В МКБ хронический периодонтит подразделяют на несколько форм по активности и тяжести процесса, так как они обладают разной клиникой.
Фиброзный периодонтит
Завершившееся воспаление, исходом которого стал рубец. Наиболее благоприятный исход самостоятельного разрешения болезни или проведённого лечения. Иногда развивается после терапии других структур или потери нескольких зубов. В области поражённого периодонта разрастается фиброзная ткань, образуется ограниченное уплотнение.
Пример: вы упали и немного порезались коленкой. Через пару недель на этом месте останется шрам, но в остальном колено будет как новое. Так и при фиброзном периодонтите — это просто шрам после заболевания.
Явной клиники нет, ничего не болит. Можно спокойно жевать и кусать этим зубом, вы ничего не почувствуете. Диагноз ставится по рентгенограмме: заметно расширение периодонтальной щели. Или наоборот ее полное зарастание, если фиброзный периодонтит сопровождается избыточным синтезом цемента (гиперцементозом).
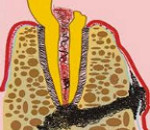
Гранулематозный периодонтит
Патологический процесс от организма отделяют фиброзная капсула и грануляции, заполняющие повреждённую полость периодонта. Это зернистая, богатая кровеносными сосудами ткань. Она разрастается вокруг верхушки корня и может включать тяжи эпителия или образовывать кисты. Инкапсулированное образование находится в относительном равновесии с организмом: барьер не пропускает микробы, токсины и продукты разрушения тканей.

Гранулематозный периодонтит редко проявляет себя клинически. Заболевание мирно сосуществует с человеком до момента обострения. Тогда возникает боль при накусывании на больной зуб, десна и слизистая становятся гиперемированными и отёчными. Жевать, спать, думать о чём-то постороннем становится практически невозможно. Боль иррадиирует в висок, ухо, глаз, затылок. Повышается температура, нарастают слабость и озноб. В редких случаях может открыться свищ (сквозной проход) с небольшим количеством отделяемого. Гранулёма растёт медленно, но планомерно разрушает костные и тканные структуры. Если она прорастёт через наружную стенку зубной лунки, появится болезненное выбухание с нечёткими границами — поднадкостничная гранулёма.
Рентгенологическая картина: очаг деструкции кости у пораженной зоны. Диаметр до 5мм с четко очерченными контурами. Может быть апикальным, латеральным, апико-латеральным или межкорневым в многокоренном зубе. Место появления гранулёмы зависит от пути проникновения повреждающего агента в периодонт.
Верхушечные и латеральные образуются вследствие инфицирования через центральный и краевой каналы соответственно. Фактор появления межкорневой гранулёмы — перфорация инструментом дна камеры пульпы при медицинском вмешательстве.
Гранулирующий периодонтит
Наиболее активная стадия воспаления с быстрым разрастанием грануляций. Они разрушают костные и промежуточные ткани, а затем замещают их. Могут прорастать до кожи. Часто возникающие обострения периодически вызывают образование свища с отхождением погибших тканей. Вокруг отверстия видны разросшиеся грануляции. Во время ремиссии свищ зарастает, оставляя небольшой рубец.

Жалобы и клиническая картина зависят от степени воспаления и скорости роста гранулёмы. Чем они выше, тем сильнее боль и общая реакция организма. На осмотре гранулированного периодонтита обычно обнаруживается кариозная полость, пульпит или запломбированный зуб, внутри которого продолжается инфекционный процесс. Если на десну в проекции поражения надавить шпателем — останется бледный след инструмента, который затем сменится длительным покраснением. Это симптом сосудистого пареза, когда микроциркулярное русло уже не может обеспечивать нормальное кровоснабжение области. При детальном осмотре, дополненном инструментальным обследованием, можно обнаружить более глубокие костные дефекты. Например, некроз апикальной части корня — на десне открывается эрозия, сквозь которую просматривается поражённый участок.
Осложнения гранулированного периодонтита:
На Rg определяется дефект кости с нечёткими контурами, можно оценить объёмы резорбции и определиться с дальнейшей тактикой.
Обострившийся хронический апикальный периодонтит
Категория выделена для определения активности воспаления гранулирующего и гранулематозного периодонтитов. Их клиника при обострении примерно одинакова: сначала болит зуб, им становится невозможно жевать. Затем начинается иррадиация боли на лицо по ходу тройничного нерва, могут наблюдаться затруднения при глотании и открывании рта. Нарушается состояние, ослабленный пациент не может спать и нормально питаться. Высокая температура, увеличенные и болезненные лимфатические узлы. В крови признаки воспаления.
К лечению хронических периодонтитов существует три подхода:
Если в области зуба появилась болезненность, вы чувствуете дискомфорт или заметили внешние изменения — рекомендуем срочно обратиться к врачу. В стоматологии «Дент Сервис» опытный специалист вас проконсультирует, ответит на вопросы и проведёт тщательное обследование. Своевременные профилактика и лечение — залог красивой улыбки.